Bệnh tim mạch gây ra 18 triệu trường hợp tử vong toàn cầu mỗi năm và số lượng tương đương các biến cố tim mạch không tử vong [1]. Nồng độ LDL-C (low-density lipoprotein cholesterol) chiếm khoảng một nửa nguy cơ nhồi máu cơ tim [2]và một phần tư nguy cơ đột quỵ thiếu máu não [3].
ThS. TRẦN CÔNG DUY
Bộ môn Nội Tổng quát
Đại học Y Dược TP. Hồ Chí Minh
Trong các thử nghiệm trước đây, giảm nồng độ LDL-C bằng statin cho thấy làm giảm nguy cơ bệnh tim mạch, nhưng hầu hết bệnh nhân trong các nghiên cứu có bệnh tim mạch, nồng độ lipid tăng, dấu ấn viêm tăng, tăng huyết áp hoặc đái tháo đường [4],[5]. Mối liên quan giữa nồng độ LDL-C và bệnh tim mạch tăng dần và không có ngưỡng cụ thể [2],[3]. Vai trò của giảm nồng độ LDL-C bằng statin trong phòng ngừa biến cố tim mạch ở các đối tượng không có bệnh tim mạch bất kể nồng độ lipid, dấu ấn viêm, tình trạng tăng huyết áp hoặc đái tháo đường chưa được xác định.
Mặc dù 80% gánh nặng toàn cầu của bệnh tim mạch xảy ra ở các nước thu nhập thấp và trung bình nhưng phần lớn thử nghiệm được thực hiện ở Bắc Mỹ hoặc châu Âu và chủ yếu ở người da trắng. Kiểu rối loạn lipid máu có thể thay đổi giữa các chủng tộc hoặc sắc tộc khác nhau [6], và người châu Á được xem có nguy cơ bị tác dụng phụ của statin cao hơn người da trắng [7]. Vì vậy, nghiên cứu Heart Outcome Prevention Evaluation (HOPE)-3 là một thử nghiệm lớn đánh giá tác dụng của rosuvastatin với liều 10 mg mỗi ngày (không có chỉnh liều hoặc mục tiêu lipid) ở những người không có bệnh tim mạch và ở mức nguy cơ trung bình thuộc các sắc tộc khác nhau trên 6 châu lục.
PHƯƠNG PHÁP NGHIÊN CỨU
Thiết kế nghiên cứu
HOPE-3 là nghiên cứu quốc tế, đa trung tâm, dài hạn, mù đôi, ngẫu nhiên, có nhóm chứng ở 228 trung tâm thuộc 21 quốc gia. Thử nghiệm được thiết kế 2×2, đánh giá giảm cholesterol bằng rosuvastatin với liều 10 mg/ngày, giảm huyết áp bằng candesartan với liều 16 mg/ngày và hydrochlorothiazide với liều 12,5 mg/ngày, và sự phối hợp của cả hai biện pháp can thiệp để phòng ngừa biến cố tim mạch ở những người không có bệnh tim mạch và và có nguy cơ trung bình (được định nghĩa là nguy cơ hàng năm của các biến cố tim mạch nặng khoảng 1%) [8].
Tiêu chuẩn nhận vào
Thử nghiệm nhận vào các đối tượng nam ≥ 55 tuổi và nữ ≥ 65 tuổi có ít nhất một trong các yếu tố nguy cơ tim mạch sau: tỉ số vòng eo – hông tăng, tiền sử HDL-C thấp, hút thuốc lá hiện tại hoặc gần đây, rối loạn đường huyết, tiền sử gia đình bệnh mạch vành sớm và rối loạn chức năng thận). Nghiên cứu cũng nhận vào nữ ≥ 60 tuổi có ít nhất 2 yếu tố nguy cơ. Tiêu chuẩn loại trừ bao gồm những người có bệnh tim mạch và có chỉ định hoặc chống chỉ định với statin, ức chế thụ thể angiotensin, ức chế men chuyển angiotensin hoặc lợi tiểu thiazide. Thử nghiệm không cần nồng độ lipid hoặc mức huyết áp chuyên biệt lúc nhận vào. Nồng độ lipid và đường huyết đói được xét nghiệm để thông báo các bác sĩ về nguy cơ của người tham gia, nhưng sự nhận vào của nghiên cứu dựa vào nguyên tắc không chắc chắn (uncertainty principle), trong đó những người có chỉ định rõ ràng hoặc chống chỉ định với thuốc nghiên cứu bị loại khỏi nghiên cứu dựa vào sự đánh giá lâm sàng của bác sĩ, thực hành hàng ngày và các hướng dẫn lâm sàng [11].
Phương pháp tiến hành
Những người thích hợp tham gia vào pha run-in mù đơn, trong đó họ nhận điều trị tích cực giảm huyết áp và cholesterol trong 4 tuần. Những người tuân thủ chế độ điều trị và không có tác dụng phụ nặng được phân nhóm ngẫu nhiên dùng viên phối hợp liều cố định candesartan 16 mg/ngày và hydrochlorothiazdie 12,5 mg/ngày hoặc giả dược; rosuvastatin 10 mg/ngày hoặc giả dược.
Các lần tái khám theo dõi thực hiện vào 6 tuần, 6 tháng sau phân nhóm và mỗi 6 tháng sau đó. Người tham gia được tư vấn thay đổi lối sống tùy theo nhu cầu. Huyết áp được ghi nhận vào mỗi lần tái khám trong năm đầu và hàng năm sau đó. Nồng độ lipid được đo vào lúc đầu ở tất cả người tham gia và vào 1 năm, 3 năm và cuối thử nghiệm ở 10-20% người tham gia mang tính đại diện theo các vùng địa lý và các chủng tộc hoặc sắc tộc. Statin nhãn mỡ có thể được chỉ định theo sự suy xét của bác sĩ nhưng ngưng chế độ nghiên cứu trong các trường hợp đó.
Các kết cục về hiệu quả và tính an toàn
Tất cả biến cố tim mạch và trường hợp đái tháo đường mới mắc được báo cáo và xem xét. Kết cục chính thứ nhất là tổ hợp các biến cố tử vong do nguyên nhân tim mạch, nhồi máu cơ tim không tử vong hoặc đột quỵ không tử vong; và kết cục chính thứ hai bao gồm ngưng tim được hồi sức, suy tim và tái thông mạch vành. Kết cục phụ là kết cục chính thứ hai cộng với đau thắt ngực với chứng cứ thiếu máu cơ tim. Các kết cục này được ủy ban điều hành thông qua vào tháng 7/2015 trước khi xóa mù dữ liệu vào ngày 3/11/2015. Vào thời điểm đó, kết cục thận bị loại bỏ vì hạn chế của độ mạnh thống kê. Các kết cục thêm vào bao gồm tử vong do bất kỳ nguyên nhân, các thành phần của kết cục chính và phụ, đái tháo đường mới mắc, chức năng nhận thức (ở người tham gia ≥ 70 tuổi) và rối loạn cương dương ở nam.
Phân tích thống kê
Với tỉ lệ biến cố dự đoán 1% mỗi năm đối với kết cục chính thứ nhất ở nhóm chứng, thời gian theo dõi trung bình 5,5 năm, tỉ lệ không tuân thủ cộng dồn 23% ở nhóm điều trị và tỉ lệ mất theo dõi 11% trong 5 năm, nhóm nghiên cứu ước đoán cở mẫu 12.700 người sẽ có độ mạnh hơn 80% để phát hiện nguy cơ của rosuvastatin thấp hơn nguy cơ của giả dược 22,5%. Để bảo đảm tỉ lệ sai lầm loại I 5% cho kiểm định các kết cục chính, kết cục chính thứ nhất được kiểm định với giá trị p 0,04 và kết cục chính thứ hai ở giá trị p 0,02. Giá trị p < 0,05 được sử dụng cho tất cả các phân tích khác.
Các phân tích được thực hiện theo tiếp cận dự định điều trị. Đường cong sống còn được trình bày như đường cong Kaplan-Meier. Mô hình tỉ lệ nguy cơ Cox phân tầng theo các nhóm thiết kế được sử dụng để ước đoán tác dụng điều trị và đánh giá tác dụng ở các phân nhóm. Không có sự tương tác giữa hai biện pháp điều trị. Phân tích dưới nhóm dựa vào giả thuyết xác định trước được thực hiện theo một phần ba của nguy cơ tim mạch, LDL-C và huyết áp ban đầu. Phân tích hậu kiểm biến cố tái phát đánh giá ảnh hưởng của rosuvastatin đối với tổng số biến cố tim mạch.
KẾT QUẢ
Đối tượng nghiên cứu và sự tuân thủ chế độ thử nghiệm
Từ tháng 4/2007 đến tháng 11/2010, 12.705 người tuân thủ chế độ điều trị trong pha run-in và không có tác dụng phụ nặng được phân ngẫu nhiên vào nhóm rosuvastatin (6.361 người) hoặc nhóm giả dược (6.344 người). Tuổi trung bình của người tham gia là 65,7 tuổi; chỉ số khối cơ thể trung bình là 27,1; huyết áp tâm thu trung bình là 138,1 mmHg và nồng độ đường huyết đói trung vị là 95,4 mg/dL (5,3 mmol/L) (Bảng 1). 46,2 % người tham gia là nữ. Chỉ 5,8% người tham gia bị đái tháo đường (với 44% người điều trị đái tháo đường). 20% người tham gia là Da Trắng, 49,1% là người châu Á, 27,5% Hispanic và 3,3% người da đen hoặc thuộc sắc tộc khác. Thời gian theo dõi trung vị là 5,6 năm. Vào cuối thử nghiệm, 99,1% người tham gia (12.587) còn sống.
Ở nhóm rosuvastatin, 88,0% người tham gia chế độ điều trị vào thời điểm 1 năm, 83,5% vào 3 năm và 75,5% vào 5 năm; tỉ lệ tương ứng ở nhóm giả dược là 87,7%; 83,0% và 73,2%. Tỉ lệ người tham gia ở nhóm rosuvastatin sử dụng statin nhãn mở là 0,6% vào 1 năm; 1,7% vào 3 năm và 2,5% vào 5 năm; tỉ lệ tương ứng ở nhóm giả dược là 1,2%; 3,3% và 5,6%. Rosuvastatin bị ngừng vĩnh viễn ở ít người tham gia hơn so với giả dược (1.510 [23,7%] so với 1.664 [26,2%]; p=0,001).
|
Bảng 1. Đặc điểm ban đẩu của dân số nghiên cứu |
||
|
Đặc điểm |
Nhóm Rosuvastatin (N= 6361) |
Nhóm giả dược (N= 6344) |
|
Tuổi— năm |
65,8±6,4 |
65,7±6,3 |
|
Giới nữ— số(%) |
2951 (46,4) |
2923 (46,1) |
|
Yếu tố nguy cơ tim mạch— số(%) |
||
|
Tỉ số vòng eo – hông tăng |
5540 (87,1) |
5494 (86,6) |
|
Hút thuốc lá hiện tại hoặc gần đây |
1740 (27,4) |
1784 (28,1) |
|
Nồng độ HDL-C thấp |
2344 (36,8) |
2244 (35,4) |
|
Rối loạn đường huyết đói hoặc rối loạn dung nạp glucose |
809 (12,7) |
807 (12,7) |
|
Đái tháo đường |
374 (5,9) |
357 (5,6) |
|
Tiền sử gia đình bệnh mạch vành sớm |
1675 (26,3) |
1660 (26,2) |
|
Rối loạn chức năng thận |
169 (2,7) |
181 (2,9) |
|
Tăng huyết áp |
2403 (37,8) |
2411 (38,0) |
|
2 yếu tố nguy cơ |
3002 (47,2) |
2924 (46,1) |
|
≥3 yếu tố nguy cơ |
1545 (24,3) |
1523 (24,0) |
|
Huyết áp— mm Hg |
||
|
Tâm thu |
138,04±14,92 |
138,06±14,62 |
|
Tâm trương |
81,85±9,38 |
81,90±9,26 |
|
Tần số tim— lần/phút |
72,75±10,25 |
72,72±10,19 |
|
Chỉ số khối cơ thể |
27,15±4,78 |
27,07±4,77 |
|
Tỉ số vong eo – hông |
0,94±0,08 |
0,94±0,08 |
|
Cholesterol — mg/dl |
||
|
Toàn phần |
201.5±42,6 |
201,3±41,7 |
|
LDL |
127,8±36,1 |
127,9±36,0 |
|
HDL |
44,7±13,9 |
44,9±13,8 |
|
Triglycerides — mg/dl |
||
|
Trung vị |
128,8 |
126,5 |
|
Khoảng tứ phân vị |
92,9–179,6 |
92,9–176,1 |
|
Đường huyết đói— mg/dl |
||
|
Trung vị |
95,4 |
95,4 |
|
Khoảng tứ phân vị |
87,0–106,2 |
86,4–106,0 |
|
Apolipoprotein B — g/l |
1,03±0,26 |
1,02±0,26 |
|
Apolipoprotein A1 — g/l |
1,46±0,34 |
1,46±0,33 |
|
Tỉ sốapolipoprotein B /apolipoprotein A |
0,75±0,33 |
0,74±0,31 |
|
Hs-CRP— mg/l |
||
|
Trung vị |
2.0 |
2,0 |
|
Khoảng tứ phân vị |
1,0–4,0 |
1,0–3,9 |
|
Creatinine huyết thanh — mg/dl |
0,89±0,22 |
0,90±0,22 |
|
Điểm nguy cơ INTERHEART |
14,5 (5,2) |
14,4 (5,2) |
|
Chủng tộc hoặc sắc tộc— số(%) |
||
|
Trung Quốc |
1854 (29,1) |
1837 (29,0) |
|
Hispanic |
1744 (27,4) |
1752 (27,6) |
|
Da Trắng |
1286 (20,2) |
1260 (19,9) |
|
Nam Á |
927 (14,6) |
927 (14,6) |
|
Sắc tộc châu Á khác |
341 (5,4) |
355 (5,6) |
|
Da Đen |
113 (1,8) |
112 (1,8) |
|
Khác
|
96 (1,5) |
101 (1,6) |
|
Thuốc sử dụng — số(%) |
|
|
|
Ezetimibe |
11 (0,2) |
6 (0,1) |
|
Niacin |
6 (0,1) |
5 (0,1) |
|
Aspirin |
686 (10,8) |
707 (11,1) |
|
Ức chế beta |
504 (7,9) |
516 (8,1) |
|
Ức chế canxi |
941 (14,8) |
944 (14,9) |
|
Ức chế alpha |
76 (1,2) |
65 (1,0) |
|
Lợi tiều không phải thiazide |
39 (0,6) |
26 (0,4) |
|
Kháng aldosterone |
12 (0,2) |
5 (0,1) |
|
Thuốc hạ đường huyết uống |
167 (2,6) |
170 (2,7) |
Nồng độ lipid và protein phản ứng C siêu nhạy (hs-CRP)
Tại thời điểm ban đầu, nồng độ cholesterol toàn phần trung bình là 201,4 mg/dL (5,22 mmol/L), nồng độ LDL-C trung bình là 127,8mg/dL (3,31 mmol/L) và nồng độ apoB trung bình là 1,02 g/L (Bảng 1). Nồng độ LDL-C của nhóm rosuvastatin thấp hơn nhóm giả dược 39,6 mg/dL (1,02 mmol/L) lúc 1 năm, 34,7 mg/dL (0,90 mmol/L) lúc 3 năm và 29,5 mg/dL (0,76 mmol/L) vào cuối thử nghiệm (sự khác biệt trung bình là 34,6 mg/dL (0,9 mmol/L) hoặc 26,5%; p < 0,001) (Hình 1). Nồng độ triglyceride trung bình và nồng độ apolipoprotein trung bình ở nhóm rosuvastatin thấp hơn nhóm giả dược lần lượt là 21,2 mg/dL (0,24 mmol/L) và 0,23 mg/dL (p<0,001). Nồng độ CRP trung vị ban đầu là 2,0 mg/dL; nồng độ CRP ở nhóm rosuvastatin thấp hơn nhóm giả dược có ý nghĩa (sự khác biệt trung bình 0,19 mg/L; p<0,001).
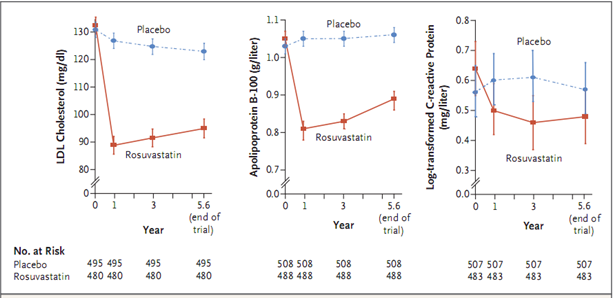
Hình 1. Nồng độ LDL-C, Apolipoprotein và CRP theo phân nhóm. Sự khác biệt trung bình giữa nhóm rosuvastatin và nhóm giả dược như sau: 34,6 mg/dL (26,5%) LDL-C, 0,23 g/L (22,0%) apolipoprotein B và 0,19 mg/L dạng log CRP. Tất cả sự khác biệt có ý nghĩa thống kê (P < 0,001). Chỉ dữ liệu của những người có xét nghiệm nồng độ lipid ở tất cả bốn thời điểm được sử dụng trong phân tích.
Kết cục
Kết cục chính thứ nhất xảy ra ở 235 người tham gia (3,7%) trong nhóm rosuvastatin và 304 người tham gia (4,8%) trong nhóm giả dược (tỉ số nguy cơ 0,76; khoảng tin cậy (KTC) 95% 0,64-0,91; p=0,002; số người cần điều trị rosuvastatin để phòng ngừa một biến cố kết cục chính là 91) (Bảng 2). Kết cục chính thứ hai xảy ra ở 277 người tham gia (4,4%) trong nhóm rosuvastatin và 363 người (5,7%) trong nhóm giả dược (tỉ số nguy cơ 0,75; KTC 95% 0,64-0,88; p<0,001; số người cần điều trị là 73) (Bảng 2 và Hình 2).
Trong một phân tích hậu kiểm, tổng số biến cố của kết cục chính thứ hai thấp hơn đáng kể ở nhóm rosuvastatin so với nhóm giả dược (353 so với 473; khác biệt 120; tỉ số nguy cơ 0,75; KTC 95% 0,64-0,89; p=0,001) (Bảng 1). Kết cục phụ xảy ra ở 306 người tham gia (4,8%) trong nhóm rosuvastatin và 393 người (6,2%) trong nhóm giả dược (tỉ số nguy cơ 0,77; KTC 95% 0,66-0,89; p<0,001) (Bảng 2).
Nhóm rosuvastatin có ít người bị đột quỵ hơn nhóm giả dược (Bảng 2 và Hình 2). Nhóm rosuvastatin có ít người đột quỵ thiếu máu não hơn nhóm giả dược (41 do với 77), nhưng nhiều người xuất huyết não hơn (11 với 8) và số trường hợp xuất huyết dưới màng nhện tương đương giữa hai nhóm (4). (Loại đột quỵ không được phân nhóm ở 15 trường hợp trong nhóm rosuvastatin và 11 trường hợp trong nhóm giả dược). Nhồi máu cơ tim và tái thông mạch vành thấp hơn có ý nghĩa ở nhóm rosuvastatin so với nhóm giả dược (Bảng 2 và Hình 2). Không có sự khác biệt có ý nghĩa giữa hai nhóm về số người bị đái tháo đường mới mắc (Bảng 2). Tử vong do nguyên nhân tim mạch xảy ra ở 154 người (2,4%) trong nhóm rosuvastatin và 171 người (2,7%) trong nhóm giả dược, và tử vong do nguyên nhân không phải tim mạch xảy ra ở 180 người (2.8%) trong nhóm rosuvastatin và 186 (2,9%) trong nhóm giả dược. Tổng số người tử vong là 334 ở nhóm rosuvastatin và 357 ở nhóm giả dược (Bảng 2).
|
Bảng 2. Kết cục chính, phụ và kết cục khác |
|||||
|
Kết cục |
Nhóm Rosuvastatin (N= 6361) |
Nhóm giả dược(N= 6344) |
Tỉ số nguy cơ(95% CI) |
Trị số P |
|
|
Kết cục chính— số(%) |
|||||
|
Kết cục chính thứ nhất |
235 (3,7) |
304 (4,8) |
0,76 (0,64–0,91) |
0,002 |
|
|
Kết cục chính thứ hai |
277 (4,4) |
363 (5,7) |
0,75 (0,64–0,88) |
<0,001 |
|
|
Kết cục phụ— số(%) |
306 (4,8) |
393 (6,2) |
0,77 (0,66–0,89) |
<0,001 |
|
|
Thành phần của kết cục chính và phụ—số(%) |
|||||
|
Tử vong do nguyên nhân tim mạch |
154 (2,4) |
171 (2,7) |
0,89 (0,72–1,11) |
|
|
|
Nhồi máu cơ tim |
45 (0,7) |
69 (1,1) |
0,65 (0,44–0,94) |
|
|
|
Đột quỵ |
70 (1,1) |
99 (1,6) |
0,70 (0,52–0,95) |
|
|
|
Ngưng tim được hồi sức |
4 (0,1) |
4 (0,1) |
0,99 (0,25–3,97) |
|
|
|
Tái thông mạch vành |
56 (0,9) |
82 (1,3) |
0,68 (0,48–0,95) |
|
|
|
Suy tim |
21 (0,3) |
29 (0,5) |
0,72 (0,41–1,26) |
|
|
|
Đau thắt ngực với chứng cứ thiếu máu cơ tim |
56 (0,9) |
64 (1,0) |
0,87 (0,61–1,24) |
|
|
|
Tử vong do mọi nguyên nhân— số(%) |
334 (5,3) |
357 (5,6) |
0,93 (0,80–1,08) |
0,32 |
|
|
Đái tháo đường mới mắc— số(%) |
232 (3,9) |
226 (3,8) |
1,02 (0,85–1,23) |
0,82 |
|
|
Bệnh mạch vành— số(%) |
105 (1,7) |
140 (2,2) |
0,74 (0,58–0,96) |
0,02 |
|
|
Biến cố đầu tiên và tái phát của kết cục chính thứ hai |
|||||
|
Số người≥1 biến cố |
277 |
363 |
|
|
|
|
Số người≥2biến cố |
68 |
89 |
|
|
|
|
Số người≥3biến cố |
6 |
16 |
|
|
|
|
Tổng số biến cố |
353 |
473 |
0,75 (0,64–0,89) |
0,001 |
|
|
Nhập viện— số(%) |
|||||
|
Do nguyên nhân tim mạch |
281 (4,4) |
369 (5,8) |
0,75 (0,64–0,88) |
<0,001 |
|
|
Không do nguyên nhân tim mạch |
881 (13,9) |
879 (13,9) |
1,00 (0,91–1,10) |
0,99 |
|
Tính an toàn
Có ít người ở nhóm rosuvastatin nhập viện vì các nguyên nhân tim mạch so với nhóm giả dược (281 [4,4%]so với 369 [5,8%];p < 0,001) (Bảng 2); ngoài ra, tổng số lần nhập viện vì nguyên nhân tim mạch ở nhóm rosuvastatin thấp hơn nhóm giả dược (444 so với 596). Nhóm rosuvastatin có nhiều người đau hoặc yếu cơ hơn so với nhóm giả dược (367 [5,8%] so với 296 [4,7%], p=0,005). Không có sự khác biệt ý nghĩa giữa hai nhóm về số người ngừng chế độ điều trị do các triệu chứng cơ (83 [1,3%] ở nhóm rosuvastatin và 76 [1,2%] ở nhóm giả dược, p=0,63) hoặc ly giải cơ vân hoặc bệnh cơ (2 so với 1) hoặc ung thư (267 so với 286). Nhiều người hơn ở nhóm rosuvastatin so với nhóm giả dược trải qua phẫu thuật đục thủy tinh thể (241 [3,8%] so với 194 [3,1%], p=0,02). Ít người hơn ở nhóm rosuvastatin có huyết khối tĩnh mạch sâu hoặc thuyên tắc phổi (14 so với 31; tỉ số nguy cơ 0,45; KTC 95% 0,24-0,84; p=0,01).
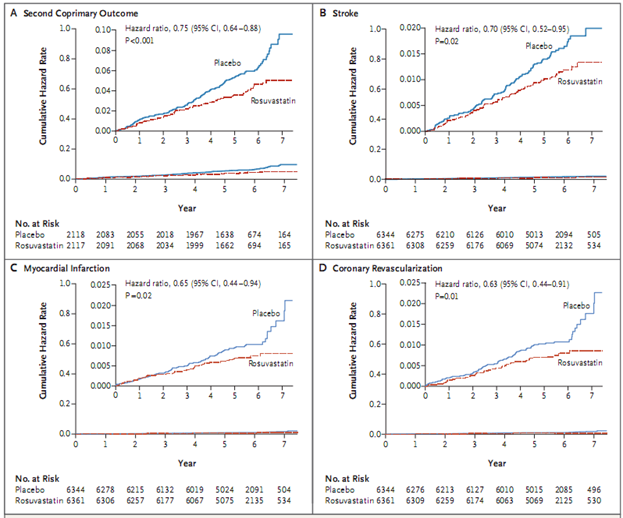
Hình 2. Tỉ lệ biến cố tim mạch cộng dồn theo phân nhóm.Đường cong Kaplan-Meier của kết cục chính thứ hai (tổ hợp của tử vong do nguyên nhân tim mạch, nhồi máu cơ tim không tử vong, đột quỵ không tử vong, ngưng tim được hồi sức, tái thông mạch vành hoặc suy tim) (Hình A) và của đột quỵ (stroke) (Hình B), nhồi máu cơ tim (myocardial infarction) (Hình C) và tái thông mạch vành (Hình D).
Các phân nhóm
Lợi ích của rosuvastatin so với giả dược phù hợp ở các phân nhóm theo nguy cơ tim mạch ban đầu, nồng độ LDL-C, huyết áp và nồng độ CRP. Không có chứng cứ về ảnh hưởng khác nhau theo tuổi, giới và chủng tộc hoặc sắc tộc.
BÀN LUẬN
Trong thử nghiệm HOPE-3, điều trị bằng rosuvastatin 10 mg/ngày trong thời gian 5,6 năm ở những người nguy cơ trung bình, không có bệnh tim mạch và có nồng độ lipid ban đầu trong giới hạn bình thường dẫn đến giảm nguy cơ biến cố tim mạch so với giả dược, bao gồm nguy cơ của tổ hợp tử vong do nguyên nhân tim mạch, nhồi máu cơ tim không tử vong, đột quỵ không tử vong, ngưng tim được hồi sức, tái thông mạch vành và suy tim. Điều trị bằng rosuvastatin cũng làm giảm nguy cơ đột quỵ và nhồi máu cơ tim hơn giả dược.
Thử nghiệm HOPE-3 bao gồm những người thuộc các sắc tộc khác nhau ở 21 quốc gia trên 6 châu lục. Khoảng một nửa người tham gia là nữ và 80% không phải là Da Trắng. Vì vậy, kết quả có thể ứng dụng rộng rãi. Lợi ích của rosuvastatin phù hợp với các phân nhóm chia theo nồng độ LDL-C, huyết áp, nồng độ CRP, nguy cơ tim mạch ban đầu, tuổi, giới và chủng tộc hoặc sắc tộc. HOPE-3 cung cấp chứng cứ mới về lợi ích của điều trị statin ở người Trung Quốc, các sắc tộc châu Á khác và Hispanic, ngoài người Da Trắng.
Nghiên cứu JUPITER (Justification for the Use of Statins in Prevention: an Intervention Trial Evaluating Rosuvastatin) [5] bao gồm chỉ những bệnh nhân với nồng độ CRP tăng (> 2mg/L) và nồng độ LDL-C ≤ 130 mg/dL (3,37 mmol/L), cho thấy giảm đáng kể nguy cơ tim mạch bằng cách sử dụng rosuvastatin 20 mg/ngày so với giả dược. Nồng độ LDL-C vào 12 tháng ở nhóm rosuvastatin thấp hơn nhóm giả dược 46,3 mg/dL (1,20 mmol/L); sự khác biệt này lớn hơn trong nghiên cứu HOPE-3 vào cùng thời điểm (39,6 mg/dL). Giảm nguy cơ biến cố tim mạch trong JUPITER cũng lớn hơn (giảm nguy cơ tương đối 44% so với 24% trong HOPE-3) nhưng khoảng tin cậy của hai ước đoán trùng lắp, và sự kết thúc sớm của JUPITER có thể làm nổi bật lợi ích rõ ràng. Trong HOPE-3, rosuvastatin cũng mang lại các lợi ích tương tự bất kể nồng độ CRP.
Các kết quả của thử nghiệm HOPE-3 ở dân số nguy cơ trung bình, phòng ngừa nguyên phát phù hợp với kết quả của một thử nghiệm ở Nhật [14] trên dân số phòng ngừa nguyên phát với nồng độ lipid tăng và cũng phù hợp với thử nghiệm Cholesterol Treatment Trialists’ Collaboration ở dân số nguy cơ cao [4]. Mức độ giảm nguy cơ tim mạch trong HOPE-3 phù hợp mức độ giảm nồng độ LDL-C ở các thử nghiệm statin trước đây [4],[15].
HOPE-3 và các thử nghiệm statin khác có thời gian điều trị trung bình tương đối ngắn có thể đánh giá thấp lợi ích thực sự của điều trị dài hạn. Hơn nữa, lợi ích tuyệt đối của điều trị bị đánh giá thấp trong phân tích thời gian đến biến cố lần đầu so với phân tích xem xét ảnh hưởng của điều trị đối với các biến cố tái phát (như đối với kết cục chính thứ hai trong HOPE-3, có sự khác biệt giữa hai nhóm: 86 biến cố lần đầu so với 120 tổng biến cố). Trong HOPE-3, sự khác nhau về sử dụng rosuvastatin giữa nhóm rosuvastatin và nhóm giả dược là khoảng 82% (vào giữa thời điểm nghiên cứu) và do đó lợi ích thực sự ở các bệnh nhân sử dụng statin có thể lớn hơn. Sự khác nhau giữa hai nhóm về nồng độ LDL-C và apolipoprotein B vào cuối thử nghiệm thấp hơn một phần tư so với thời điểm 1 năm, có thể do sự giảm tuân thủ điều trị ở nhóm rosuvastatin và sử dụng statin ở nhóm giả dược. Mặc dù những yếu tố này nhưng tác dụng giảm nguy cơ biến cố tim mạch tiếp tục tăng theo thời gian.
Tỉ lệ ngừng tham gia nghiên cứu vì tác dụng phụ nặng thấp hơn ở những người điều trị rosuvastatin 10 mg/ngày so với nhóm giả dược, và không có tăng quá mức đái tháo đường hoặc bất thường chức năng gan ở nhóm rosuvastatin. Có tỉ lệ đau hoặc yếu cơ cao hơn ở nhóm rosuvastatin so với giả dược, nhưng các tình trạng này có thể hồi phục khi ngưng thuốc. Chỉ có một trường hợp ly giải cơ vân (ở nhóm rosuvastatin) và hai người bệnh cơ (một ở nhóm rosuvastatin và một ở nhóm giả dược). Có nhiều trường hợp phẫu thuật đục thủy tinh thể ở nhóm rosuvastatin hơn nhóm giả dược. Ảnh hưởng này không được báo cáo trong các thử nghiệm nhưng gặp trong các nghiên cứu quan sát [16]. Tuy nhiên, một thử nghiệm ezetimibe và statin báo cáo ít trường hợp đục thủy tinh thể ở nhóm điều trị hơn nhóm giả dược [17]. Đục thủy tinh thể có liên quan với điều trị statin hay không cần có một phân tích gộp tất cả các thử nghiệm statin.
Các kết quả của HOPE-3 và các thử nghiệm khác về statin cung cấp chứng cứ về lợi ích có ý nghĩa lâm sàng ở một nhóm người thuộc các sắc tộc khác nhau. Các thử nghiệm statin liều thấp như HOPE-3 cho thấy nguy cơ thấp của điều trị. Statin có thể được sử dụng rộng rãi ở các nước thu nhập cao và trung bình cao do statin dạng generic ngày nay sẵn có và có thể chi trả được [18]. Các nỗ lực làm cho statin sẵn có và chi trả được ở những nước nghèo nên được thực hiện để tăng cường sử dụng rộng rãi trong phòng ngừa nguyên phát lẫn thứ phát. Thử nghiệm này với liều cố định rosuvastatin cho thấy một tiếp cận điều trị đơn giản, không cần xét nghiệm máu thường quy để khởi trị hoặc theo dõi điều trị statin là hiệu quả. Tiếp cận này làm giảm chi phí của các lần khám định kỳ, do đó thúc đẩy sử dụng rosuvastatin trong chăm sóc ban đầu, và có tiềm năng giảm đáng kể các biến cố tim mạch sớm toàn cầu.
KẾT LUẬN
Tóm lại, nghiên cứu HOPE-3 đã đánh giá tác dụng của việc giảm cholesterol bằng rosuvastatin liều thấp ở các nhóm dân số đa dạng sắc tộc, không có bệnh tim mạch và ở mức nguy cơ trung bình. Thử nghiệm đã chứng minh rosuvastatin làm giảm có ý nghĩa các biến cố tim mạch ở các đối tượng này.
TÀI LIỆU THAM KHẢO
1. GBD 2013 Risk factors Collaborators. Global, regional, and national comparative risk assessment of 79 behavioural, environmental and occupational, and metabolic risks or clusters of risks in 188 countries, 1990-2013: a systematic analysis for the Global Burden of Disease Study 2013. Lancet 2015;386:2287-323.
2. Yusuf S, Hawken S, Ounpuu S, et al. Effect of potentially modifiable risk factors associated with myocardial infarction in 52 countries (the INTERHEART study): case-control study. Lancet 2004; 364:937-52.
3. ODonnell MJ, Xavier D, Liu L, et al. Risk factors for ischaemic and intracerebral haemorrhagic stroke in 22 countries (the INTERSTROKE study): a case-control study. Lancet 2010;376:112-23.
4. Cholesterol Treatment Trialists (CTT) Collaboration. Efficacy and safety of more intensive lowering of LDL cholesterol: a meta-analysis of data from 170,000 participants in 26 randomised trials. Lancet 2010;376:1670-81.
5. Ridker PM, Danielson E, Fonseca FA, et al. Rosuvastatin to prevent vascular events in men and women with elevated C-reactive protein. N Engl J Med 2008; 359:2195-207.
6. McQueen MJ, Hawken S, Wang X, et al. Lipids, lipoproteins, and apolipoproteins as risk markers of myocardial infarction in 52 countries (the INTERHEART study): a case-control study. Lancet 2008; 372:224-33.
7. HPS2-THRIVE Collaborative Group. HPS2-THRIVE randomized placebo-controlled trial in 25,673 high-risk patients of ER niacin/laropiprant: trial design, pre-specified muscle and liver outcomes, and reasons for stopping study treatment. Eur Heart J 2013;34:1279-91.
8. Lonn E, Bosch J, Pogue J, et al. Novel approaches in primary cardiovascular disease prevention: the HOPE-3 trial rationale, design, and participants baseline characteristics. Can J Cardiol 2016;32:311-8.
9. Lonn EM, Bosch J, López-Jaramillo P, et al. Blood-pressure lowering in intermediate-risk persons without cardiovascular disease. N Engl J Med. DOI: 10.1056/ NEJMoa1600175.
10. Yusuf S, Lonn E, Pais P, et al. Blood pressure and cholesterol lowering in persons without cardiovascular disease. N Engl J Med. DOI: 10.1056/NEJMoa1600177.
11. Sackett DL. Why randomized controlled trials fail but neednt: 1. Failure to gain “coal-face” commitment and to use the uncertainty principle. CMAJ 2000;162: 1311-4.
12. Lin D, Wei LJ, Yang I, Ying Z. Semiparametric regression for the mean and rate functions of recurrent events. J R Stat Soc B 2000;62:711-30.
13. McGorrian C, Yusuf S, Islam S, et al. Estimating modifiable coronary heart disease risk in multiple regions of the world: the INTERHEART Modifiable Risk Score. Eur Heart J 2011;32:581-9.
14. Nakamura H, Arakawa K, Itakura H, et al. Primary prevention of cardiovascular disease with pravastatin in Japan (MEGA Study): a prospective randomised controlled trial. Lancet 2006;368:1155-63.
15. Cholesterol Treatment Trialists (CTT) Collaborators. The effects of lowering LDL cholesterol with statin therapy in people at low risk of vascular disease: meta-analysis of individual data from 27 randomised trials. Lancet 2012;380:581-90.
16. Wise SJ, Nathoo NA, Etminan M, Mikelberg FS, Mancini GBJ. Statin use and risk for cataract: a nested case-control study of 2 populations in Canada and the United States. Can J Cardiol 2014;30: 1613-9.
17. Bang CN, Greve AM, La Cour M, et al. Effect of randomized lipid lowering with simvastatin and ezetimibe on cataract development (from the Simvastatin and Ezetimibe in Aortic Stenosis Study). Am J Cardiol 2015;116:1840-4.
18. Khatib R, McKee M, Shannon H, et al. Availability and affordability of cardiovascular disease medicines and their effect on use in high-income, middle- income, and low-income countries: an analysis of the PURE study data. Lancet 2016;387:61-9.







