Vài nét về lịch sử
Vào 1967 Mirowski một bác sỹ người Balan, sau cái chết đột ngột của người bạn thân, nguyên nhân do rung thất đã đưa ra ý tưởng có thể cấy một máy khử rung tim vào cơ thể (ICD) để chống đột tử do tim (SCD). Khi đó sốc qua thành ngực phải cần
một năng lượng tới 400J. Lần đầu tiên ông và cs đã sốc khử rung thành công với năng lượng 20J qua điện cực đặt vào tĩnh mạch chủ trên trong quá trình thực nghiệm trên chó. Năm 1970 một ICD do Medtronic sản xuất đã được cấy vào chó thực nghiệm.
Mãi đến 1975 qua rất nhiều thử nghiệm, về khả năng ICD có thể cấy vào cơ thể người mới được thể hiện rõ.
Ngay khi đó Bernard Lown, một chuyên gia y tế về khử rung tim trên động vật đã nêu vấn đề: “Làm thế nào người ta biết chắc chắn máy có thể phát hiện rung thất ? Nếu thiết bị không đọc tín hiệu rung thất trong cơ thể của bệnh nhân một cách chính xác, nó có thể hoặc không gây sốc cho bệnh nhân trong quá trình rung tim hoặc sốc cho bệnh nhân không cần thiết ? Cả hai đều có khả năng gây tử vong ? Liệu các cú sốc có gây tổn thương cơ tim không ? Khi các sốc được lặp đi lặp lại ?
Câu hỏi này đã được nhóm nghiên cứu Mirowki trả lời vào giữa năm 1970 là không ! vì sốc năng lượng nhỏ hơn nhiều so với sốc ngoài qua thành ngực.
Ngày 4 tháng 2 năm 1980, bệnh nhân nữ đầu tiên đã được cấy ICD thành công: khi đó để phát sốc phải mất 40 giây lẽ ra phải 5-15 giây. Sau đó > 800 bệnh nhân được coi là có nguy cơ SCD đã được cấy ICD.
Tháng 10 năm 1985 FDA (Cơ quan thuốc và thực phẩm Hoa Kỳ) đã phê chuẩn các máy khử rung tim cho bệnh nhân có nguy cơ SCD.
Hiện nay cấy máy khử rung cần làm một test thử ngưỡng sốc (DFT)
Trải qua > 30 năm cấy ICD quy trình cấy trong đó các BS vẫn thường làm một “step down procedure” hay còn gọi là làm test từng bước giảm dần cho bệnh nhân khi tiến hành thủ tục cấy máy. Test này phức tạp để tìm DFT. Trong thủ thuật này:
– Một cơn rung thất sẽ được tạo ra
– Máy sẽ phát hiện cơn loạn nhịp
– Và sẽ phát sốc phá cơn loạn nhịp
Có thể phải làm nhiều lần để tìm ngưỡng khử rung thất. Quy trình được thể hiện bằng sơ đồ dưới đây.
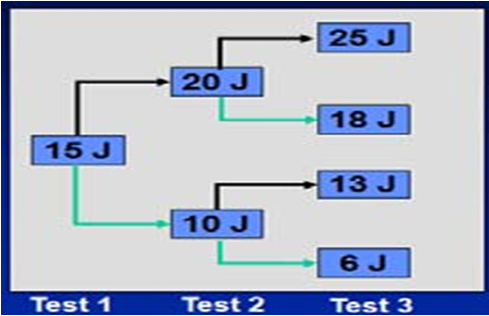
Sơ đồ 1. Các bước thử tìm ngưỡng khử rung tim khi cấy ICD
Thí dụ nếu ngưỡng của BN là 15 J, thì sẽ dùng các sốc như sau: 15J, 10J, 13J và 15J. Sẽ có 2 lần thành công ở mức 15J.
– 4 sốc với có thể 4 lần tạo loạn nhịp là hơi nhiều đối với bệnh nhân, ngay cả bệnh nhân đã được gây mê.
Ngoài dò ngưỡng phá rung, thủ thuật tìm ngường phá rung, thủ thuật này cũng có một số mục đích hữu ích:
– Kiểm tra máy phát hiện được cơn loạn nhịp. Với mức tin cậy cao của các máy phá rung hiện nay, điều này không còn là một quan tâm
– Kiểm tra là các phích được cắm chuẩn vào máy. Các dây điện cực sốc có tới 2 phích DF-1 để nối các cuộn sốc ở nhĩ và thất với máy. Cắm nhầm có thể giảm hiệu quả sốc nhiều. Tuy nhiên với các máy thế hệ mới, có chức năng đo không đau từng cặp điện cực sốc riêng biệt, chúng ta cũng có thể kiểm tra là các phích đã được cấy chuẩn. Với phích DF- 4, đây là loại điện cực cải tiến mới nhất, lợi điểm quan trọng của dây này là tất cả các chức năng nối với máy chỉ còn nằm trên một đầu cắm duy nhất vào máy. Nên không thể cắm nhầm các đầu dây được. Khi mới ra đời dây DF4 còn có hạn chế có sự dò dòng giữa các cực trong quá trình hoạt động tuy với một tỷ lệ rất nhỏ. Ngày nay các hạn chế này đã được các công ty cải tiến để hạn chế tối đa, tuy nhiên cũng nên kiểm tra trường hợp không cắm phích chuẩn.
– Kiểm tra lại bộ phận phát sốc hoạt động chuẩn. Với mức tin cậy cao của các máy phá rung hiện nay, điều này không còn là một vấn đề.
Vậy có cần thử test trong quá trình cấy máy khử rung tim nữa hay không ?
Tất cả đều phải dựa trên những chứng cứ khoa học:
– Con số ngưỡng khử rung có phải là con số bất động không ? Nếu nó thay đổi thì có lợi ích gì ?.
– Thử ngưỡng có an toàn cho toàn bộ các bệnh nhân không ?
– Kết quả điều trị của ICD có phụ thuộc vào việc thử ngưỡng không ?.
Vần đề ngưỡng khử rung
Ngưỡng phá rung thật ra là một con số ngẫu nhiên, không phải cố định. Vì vậy dù đã dùng một năng lượng sốc cao hơn ngưỡng, vẫn có xác suất là không phá được cơn loạn nhịp với sốc đầu, mà có thể phải chờ đến các sốc sau đó, có thể cùng năng lượng. Đây cũng là lý do tại sao sốc bằng ngưỡng + 10 Joules được dùng trong chương trình của máy sau khi cấy. Có nhiều bệnh nhân không tạo được rung thất, như bệnh nhân dùng amiodarone, hoặc các bệnh nhân không có bệnh tim, như BN Brugada. Ngưỡng sẽ thay đổi tùy theo bệnh trạng của bệnh nhân và tùy theo thuốc đang dùng. Có một số thuốc sẽ làm thay đổi ngưỡng. Đã có báo cáo là amiodarone tăng ngưỡng 38%, tùy theo nồng độ trong cơ thể. Viagra liều mạnh (200 mg) cũng làm tăng ngưỡng (bảng 1).
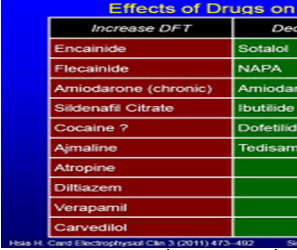
Bảng 1. Các thuốc ảnh hưởng đến ngưỡng khử rung tim

Bảng 2. Các yếu tổ kết hợp với đòi hỏi năng lượng khử rung cao
Một số các yếu tổ khác đòi hỏi ngưỡng khử rung cao (bảng 2). Gồm tuổi trẻ hơn, nam giới, máy cấy ở bên phải, sử dụng amiodarone, tim giãn lớn, phì đại thất, phân suất tống máu kém, bệnh cơ tim không do thiếu máu, QRS rộng hơn, béo phì, ngưỡng khử rung xấu đi theo thởi gian và tối hơn theo thời gian.
Thử ngưỡng khử rung có an toàn cho bệnh nhân ?
Nghiên cứu cầy máy khử rung tim ở Canada được tổng kết tử 19.067 bệnh nhân thời gian từ 1. 1. 2000 đến 30. 9. 2006. Trong đó 80% tần số test khử rung phạm vi an toàn (> 10J). Đã gặp tỷ lệ biến chứng trong quá trình tìm ngưỡng khử rung gặp: tử vong 3 trường hợp (0.016%), đột quỵ 5 trường hợp (0.026%), phải hồi sức lâu dài 27 trường hợp (0.14%) (bảng 3)
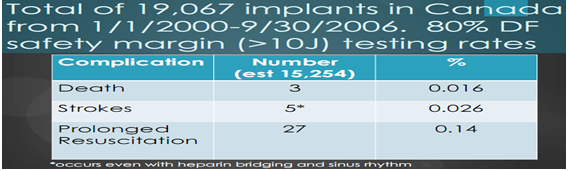
Bảng 3. Tỷ lệ biến chứng khi tim ngưỡng khử rung (NC Canada)
Nghiên cứu Italy năm 2005 trong số 7857 trường hợp cấy ICD, có 5501 được thực hiện test tìm ngưỡng khử rung (70%). Tỷ lệ gặp biến chứng khi thử tim ngưỡng như sau: tử vong 4 trường hợp (0.07%), đột quỵ 3 trường hơp (0.05%), ngừng tim 8 trường hợp (0.15%), sốc 6 trường hợp (0.11%), tắc mạch phổi 1 trường hợp (0.02%) (bảng 4)
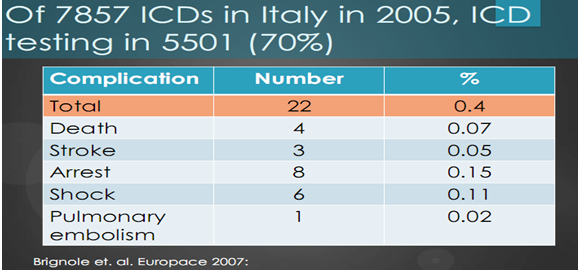
Bảng 4. Tỷ lệ biến chứng khi tim ngưỡng khử rung ở Italy.
Như vậy tỷ lệ các biến chứng khi tim ngưỡng khử rung trong quá trình cấy ICD là nhỏ, nhưng lại rất nghiêm trọng.
Đánh giá kết quả các bệnh nhân cấy ICD có liên quan gì đến thử tìm ngưỡng khử rung không ?
Biểu đồ (biển đồ 1) nghiên cứu SCD-HeFT thực hiện trên 2521 bệnh nhân suy tim được chia làm 3 nhóm, nhóm thứ nhất được điều trị bằng amiodarone (n = 845 bệnh nhân), nhóm thứ 2 được điều trị bằng ICD (n = 829 bệnh nhân), nhóm 3 có 847 bệnh nhân được điều trị bằng giả dược.
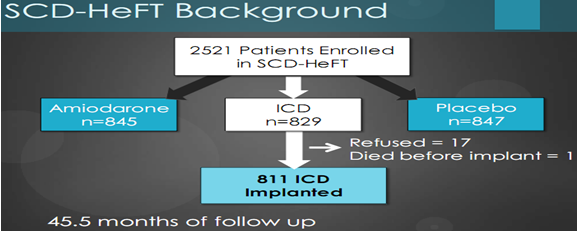
Biểu đồ 1. Thiết kế nghiên cứu SCD-HeFT
Protocol thử test ngưỡng khử rung hạn chế để tối thiểu tạo ra VF. Nỗ lực tìm ngưỡng khử rung lần 1 với sốc 20J, nều thành công, nỗ lực tìm ngưỡng lần 2 với sốc 10J. Nêu nỗ lực lần 1 thất bại, sốc 30J được thực hiện. Không khuyến khích nỗ lực tiếp theo. Sốc thành công nhỏ nhất là ngưỡng khử rung. ICD được cấy bất chấp kết quả tim ngưỡng khử rung (biểu đồ 2)

Biểu đồ 2. Protocol thử test ngưỡng trong nghiên cứu SCD-HeFT
Nghiên cứu lâm sàng SCD-HeFT với 717 BN được cấy máy phá rung, không có bệnh nhân nào tử vong vì loạn nhịp. Nghiên cứu SCD‐HeFT dùng máy phá rung với năng lượng sốc tối đa là 30 Joules. Có thể phải dùng nhiều sốc 30 Joules mới phá được cơn rung thất.
Đồ thị cũng cho thấy tử suất trong nhóm được cấy ICD thấp hơn nhóm dùng amiodarone và nhóm giả dược một cách có ý nghĩa (Biểu đồ 3).
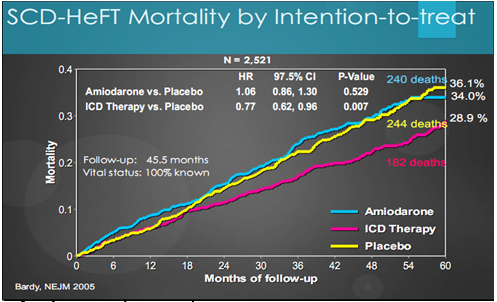
Biểu đồ 3. Tử suất được điều trị ở ba nhóm trong nghiên cứu SCD-HeFT
Blatt (2008) báo cáo là trong SCD-HeFT, trong 717 BN, tìm ngưỡng phá rung thành công 100% với năng lượng sốc ≤ 30 J, 97,8% với ≤20J, 67,5% với ≤10 J. (biểu đồ 4).
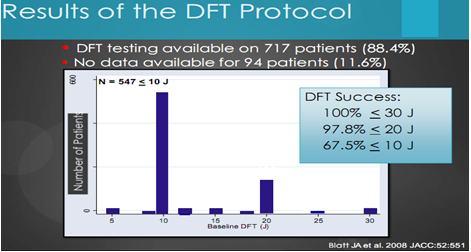
Biểu đồ 4.Kết quả tìm ngưỡng khử rung khi cấy ICD.
Kết quả đánh giá các hình thức tử vong trong nghiên cứu SCD-HeFT giữa các nhóm được thể hiện ở nhóm được cấy ICD và nhóm giả dược. Với nguyên nhân loạn nhịp tử vong giữa hai nhóm từ 11.2% với giả dược giảm xuống 4.5% ở nhóm cấy ICD. Với nguyên nhân suy tim giữa nhóm cấy ICD (7.9%) và giả dược (7.5%) không có sự khác biệt có ý nghĩa thống kê. Và cũng không có sự khác biệt của tử vong do các nguyên nhân khác giữa hai nhóm có cấy ICD và sử dụng giả dược (biểu đồ 5).
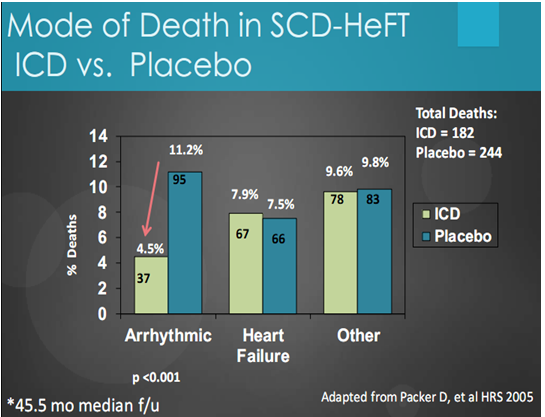
Biểu đồ 5. So sánh hình thức tủ vong giữa hai nhóm cấy ICD và giả dược trong nghiên cứu SCD-HeFT.
Các tiến bộ kỹ thuật chuyển từ sốc một pha sang sốc 2 pha đã làm tăng khả năng thành công của các ICD lên rất cao với các năm trước. Biểu đồ dưới đã thể hiện rất rõ điều này (biểu đồ 6).
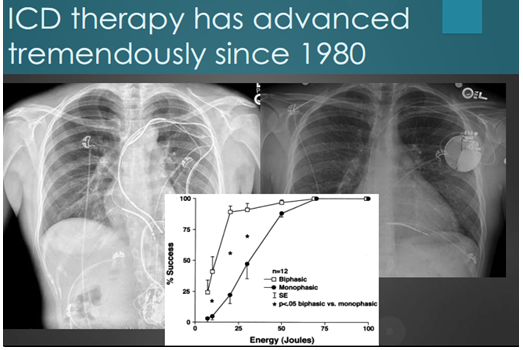
Biẻu đồ 6. So sánh năng lượng giữa sốc hai pha và một pha.
Lý do tìm ngưỡng phá rung, do các máy trong thập niên 199x không đạt mức tin cậy cao. Ngày nay các máy có mức tin cậy cao sẽ phát hiện loạn nhịp và phát sốc, và với các sốc biphasic (2 pha) có hiệu quả cao.
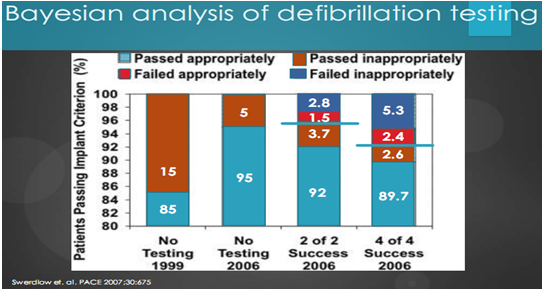
Biểu đồ 7. Phân tích Bayes của test khử rung
Biểu đồ trên (biểu đồ 7) cho chúng ta thấy tiến bộ từ 1999 đến 2006, việc có thử tìm ngưỡng và không, sốc thành công vẫn cao theo thời gian ở nhóm không thử test tử 85% năm 1999 lên 95% năm 2006. Tỷ lệ sốc không phù hợp tử 15% đã giảm xuống còn 5%. Nghiên cứu SCD-HeFT, tìm DFT với các máy 30 J dùng sốc 20 J, kế đến 10 J nếu 20 J thành công, và 30J nếu 20 J thất bại (như vậy là lập trình sốc 20 J, 30 J, n* 30J). Nếu 20 J thành công thì làm lại test với lập trình 10J, 20J, n*30J. Thành công hay thất bại sẽ ngừng sau 2 sốc và máy sẽ được cấy và lập trình “ngưỡng” + 10J hoặc 30J cho sốc đầu. Kết quả dưới đây minh họa cho kết quả điều trị. Không có bệnh nhân nào tử vong do loạn nhịp ! Biểu đồ dưới đây (biểu đồ 8) thể hiện rõ điều trên.
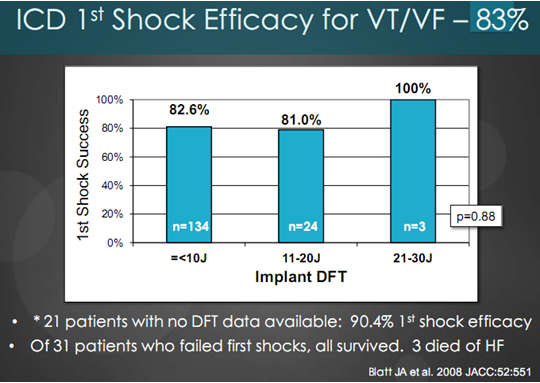
Biểu đồ 8. Hiệu quả sốc đầu tiên của ICD cho điều trị VT/VF.
Các phân tích sống sót với các bệnh nhân cấy ICD có thử test và không thử test tìm ngưỡng khử rung cho thấy không có sự khác biệt có ý nghĩa thống kê giữa tử suất của hai nhóm (biểu đồ 9)
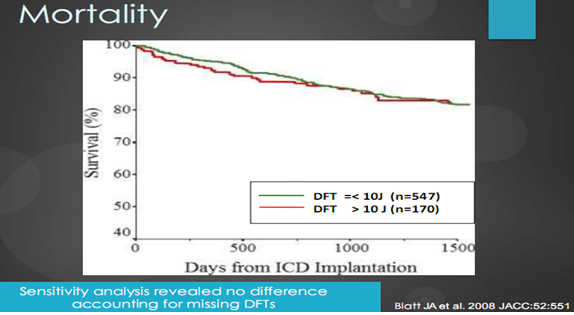
Biểu đồ 9. So sánh tử suất và sống sót giữa hai nhóm có thử test và không.
Tỷ lệ biến chứng hàng năm cho 100 bệnh nhân cấy ICD giữa hai nhóm có thử test khử rung và không cho thấy không có sự khác biệt có ý nghĩa thông kê giữa hai nhóm được biểu thị bằng biểu đồ dưới đây (biểu đồ 10).
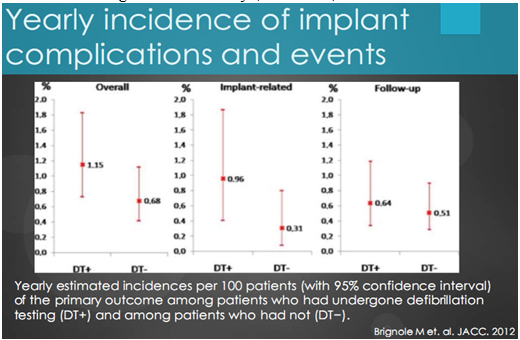
Biểu đồ 10. Tỷ lệ biến chứng và biến cố hang năm giữa hai nhóm có thử test khử rung và không.
Kết quả theo các nhóm thử test khử rung cho thấy cũng không có sự khác biệt có ý nghĩa thông kê giữa hai nhóm có thử test khử rung và không. Đặc biệt là hậu quả của sốc phù hợp không có hiệu quả là như nhau giữa hai nhóm được biểu hiện bằng bảng dưới (bảng 5).
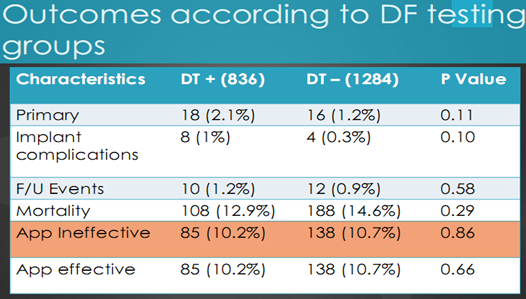
Bảng 5. Kết quả so sánh giữa hai nhóm có thử test và không
Kết quả nghiên cứu còn cho thấy tử suất do tất cả nguyên nhân không có sự khác biệt có ý nghĩa thống kê giữa hai nhóm có thử test ngưỡng sốc hay không. Biểu đồ dưới đây (biểu đồ 11) cho thấy rõ điều này.
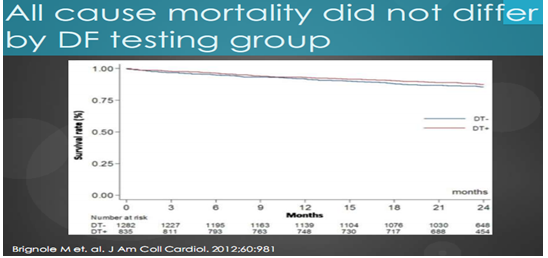
Biểu đồ 11.Tử suất do tất cả nguyên nhân của hai nhóm test và không.
Trong nghiên cứu người ta cũng đánh giá xem có mối liên hệ gì giữa các bệnh nhân có ngưỡng thử test khử rung cao và các bệnh nhân đột tử tim do rối loạn nhịp. Biểu đồ dưới đây (biểu đồ 12) đã nhận thấy, theo kết quả thử ngưỡng có 94% thử ngưỡng thành công chỉ có 6% không thử ngưỡng thành công, do không tạo được rung thất. Các hình thái tử vong cho thấy sau thời gian theo dõi có 77% bệnh nhân còn sống sót và 23% bệnh nhân tử vong. Trong số tử vong chỉ có 5% là do loạn nhịp, còn lại là do suy tim và các nguyên nhân khác. Như vậy cho thấy cũng không có sự khác biệt nào về kết quả thử ngưỡng và nguyên nhân tử vong.
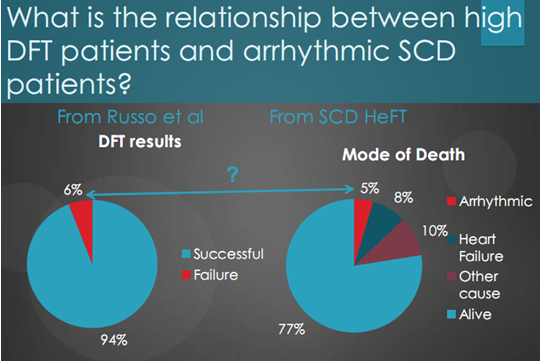
Biểu đồ 12.So sánh kết quả thử test ngưỡng khử rung và nguyên nhân tử vong.
Người ta cũng nhận thấy nguy cơ loạn nhịp cơ bản hàng năm 5%, sự sống sót và phạm vi an toàn (SM). Nếu ngưỡng khử rung có giới hạn an toàn > 10J thì sống sót 95%, nếu không thì sống sót 75%.
Qua theo dõi 5 năm cho thấy test ngưỡng kết hợp với nguy cơ loạn nhịp hàng năm là không có ý nghĩa (0.36%). Điều này được minh họa bằng biều đồ dưới (biểu đồ 13).
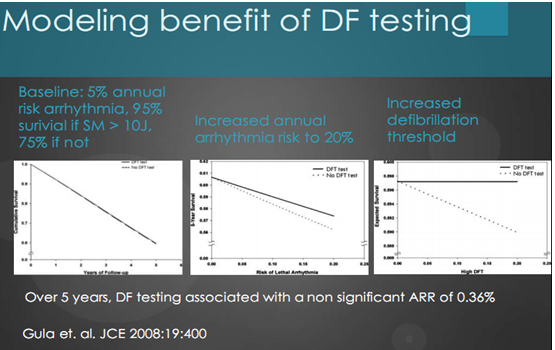
Biểu đồ 13. Hình thái lợi ích của test thử ngưỡng sốc.
Người ta đã nêu ra vấn đề tử các kết luận trên:
– Rõ ràng tỷ lệ tử vong hưởng lợi từ test thử ngưỡng sốc (DFT), nếu có sẽ là nhỏ với những bệnh nhân nhận được máy khử rung hiện đại.
– Với lượng nhỏ bệnh nhân cần điều trị cho rung thất, xu hướng là thiết bị sẽ hoạt động thành công. Người ta nhận xét về những rủi ro sẽ làm thay đổi và thậm chí tiến tới tử bỏ thử nghiệm tìm ngưỡng khử rung trong kỷ nguyên hiện đại.
Các tác giả cũng đã đưa ra 10 lý do không thử ngưỡng khử rung tim (DFT):
1. Tự phát VF tỷ lệ là rất thấp
2. VF được tạo ra có kiểu khác với VF tự phát, thường gặp trong thiếu máu cục bộ.
3. VF tự phát thường nhanh hơn và ít có tổ chức và khó khử rung hơn.
4. VF có thể được tạo ra và tự phát là khác nhau ở cùng một bệnh nhân, nhanh hơn, ít đều hơn và khó khử rung hơn.
5. DFT tỷ lệ thành công là rất cao, một sự thất bại thường biểu hiện âm tính giả (Bayes’)
6. DFTs thấp lúc cấy máy nhưng không căt được cơn VF tự phát để bảo vệ (7-17% sử dụng sốc năng lượng cấp 10-15J) như năng lượng ngưỡng test sốc sẽ không thành công.
7. Tỷ lệ SCD thấp ở bệnh nhân cấy ICD không do test
8. Sống sót dài hạn dường như không bị ảnh hưởng do thử nghiệm
9. DFT không phải không có rủi ro
10. Người ta cho rằng thử test ngưỡng khử rung được ví như con đường dẫn đến địa ngục được lát bằng những tâm bê tông của ý định tốt.
Hiện nay có khuynh hướng ở Âu‐Mỹ là không tìm ngưỡng mà chỉ lập trình sốc tối đa. Hầu hết các bác sỹ Việt Nam chỉ làm 1 hoặc 2 sốc để kiểm tra, thí dụ 15J và sốc tối đa trừ 10J nếu sốc đầu không thành công. Và sau đó sốc đầu tiên được cài vào chương trình máy để phá cơn rung thất là sốc thành công cộng 10J.
Chống chỉ định tìm ngưỡng khử rung tim
– Chống chỉ định tuyệt đối (khoảng 5%)
+ Huyết khối nhĩ trái hoặc thất trai, rung nhĩ chưa được sử dụng kháng đông
+ Không phù hợp cho gây mê
+ Khử rung ngoài không phù hợp đã được biết trước
+ Hẹp chủ nặng, thiếu máu cục bộ đang hoạt động
+ Đang sử dụng các thuốc tăng co bóp (inotrope)
– Chống chỉ định tương đối (khoảng 10 đến 30%)
+ Huyết khối nhĩ trái đang sử dụng kháng đông
+Nghi vấn về khả năng sốc ngoài (quá béo phì)
+ Bệnh động mạch vành nặng, mới đặt stent
+ Đột quỵ mới xẩy ra
KẾT LUẬN
1. Với sự phát triển kỹ thuật > 30 năm trong thiết kế kỹ thuật của ICD các vấn để liên quan đế kỹ thuật là cơ sở cho việc phải thử DFT hầu như đã được giải quyết.
2. Kết quả của phương pháp điều trị của ICD đã có nhiều bằng chứng không phụ thuộc vào có thử DFT hay không.
3. Khi thử DFT không phải không có biến chứng, dù nhỏ nhưng rất nặng nề.
4. Thử nghiệm khử rung tim – một sự cân bằng tinh tế của việc đánh giá. Cần lưu ý đến các chống chỉ định.
TS Phạm Hữu Văn
TS Trần Thống*
* TS Trần Thống, Đại Học Oregon, Hoa Kỳ
Tài liệu tham khảo
1. Kristen Patton. U Washington, Seattle, WA. Risk of defibrillation testing: is it worth it ?. HRS Congress 2013.
2. Sami Viskin, MD, Raphael Rosso, MD From the Tel-Aviv Sourasky Mea Implantable Cardiac Defibrillators: Is Defibrillation Threshold Testing Still Necessarv in all Patients? Journal of the American College of Cardiology. 2008
3. Gula et. Al. JCE 2008: 19: 400
4. David Birnie, MD,* Stanley Tung, MD,t Christopher Simpson, MD,* Eugene Crystal, MD, Derek Exner, MD,II Felix-Alejandro Ayala Paredes, MD,q Andrew Krahn, MD,1i Ratika Parkash, MD,** Yaariv Khaykin, MD,tt Francois Philippon, MD,H Peter Guerra, MD,§§ Shane Kimber, MD,III .Douglas Cameron, MD,qq Jeffrey S. Healey: Complications associated with defibrillation threshold testing: The Canadian experience. SunllybrookHealth Sciences Centre, Toronto, Ontario, IIUbinCardiovascular Institute of Alberta, University of Calgary, Calgary. ‘Celllre Hospital University de Sherbrooke-Hop Fleurimont. Sherbrooke, Quebec, #Londofl Health Sciences Centre, London. Ontario
5. Brignole M et. al. Clinical Evaluation of Defibrillation Testing in an 2,120 Patients Undergoing ICD Implant (SAFE-ICD). J Am Coll Cardiol. 2012: 68-981







