TỶ LỆ XUẤT HUYẾT CỦA RIVAROXABAN TRONG THỰC TẾ TƯƠNG TỰ NHƯ TRONG CÁC THỬ NGHIỆM LÂM SÀNG
Theo một nghiên cứu cảnh giác dược trên 27.467 bệnh nhân: “Tỷ lệ xuất huyết nặng do dùng rivaroxaban ở bệnh nhân rung nhĩ không do bệnh van tim (Non Valvular Atrial Fibrillation: NVAF) trong thực tế tương tự như tỷ lệ ở các thử nghiệm lâm sàng, đã ủng hộ cho việc đăng ký lưu hành của thuốc này”.
Tiến sĩ W. Frank Peacock, trường y Baylor, Houston, Texas cho rằng: Ở nhóm NVAF với điểm CHADSVASC từ 2 điểm trở lên, nguy cơ của “dùng thuốc kháng đông” là ít hơn so với “không dùng thuốc kháng đông”. Tử vong do xuất huyết nặng trong khi đang sử dụng rivaroxaban là rất hiếm.
Xuất huyết nặng do điều trị bằng rivaroxaban xảy ra trong 3,6/100 người-năm ở bệnh nhân trong nghiên cứu ROCKET-AF, nhưng vẫn còn lo ngại về nguy cơ xuất huyết nặng của rivaroxaban trong thực tế.
Tiến sĩ Peacock và các đồng nghiệp đã sử dụng dữ liệu từ một nghiên cứu quan sát, giám sát tính an toàn của thuốc sau khi thuốc có mặt trên thị trường năm năm, để ước tính tỷ lệ xuất huyết nặng do dùng rivaroxaban ở bệnh nhân NVAF và các yếu tố liên quan đến xuất huyết nặng.
Tần suất mới mắc của xuất huyết nặng là 2,86/100 người-năm, bao gồm 2,68/100 người-năm ở nam và 2,99/100 người-năm ở phụ nữ, theo báo cáo lâm sàng trực tuyến trên Cardiology vào ngày 14 tháng 1.
Tỷ lệ xuất huyết gây tử vong rất thấp, ở mức 0,08/100 người-năm.
Các yếu tố liên quan đến chảy máu nặng bao gồm tuổi già, bệnh đi kèm và điểm CHADSVASC cao hơn.
Xuất huyết nặng xảy ra phổ biến nhất ở đường tiêu hóa (88,5%) và nội sọ (7,5%).
Chưa đến một nửa trong số 464 bệnh nhân nhập viện (46,7%) cần truyền máu, nhưng 43,3% trong số đó cần được chuyển đến đơn vị chăm sóc tích cực và một phần tư cần can thiệp ngoại khoa trong bệnh viện do xuất huyết nặng.
Mặc dù kết quả này không dự định dùng cho bất kỳ mục đích so sánh trực tiếp nào, nhưng những phát hiện này nói chung là phù hợp với những báo cáo trong các thử nghiệm ngẫu nhiên lớn trước đây của rivaroxaban, đã đăng ký với Cục quản lý thực phẩm và dược phẩm Hoa Kỳ-FDA (Food Drug Administration).
Phần lớn các bệnh nhân với điểm CHADSVASC từ 2 điểm trở lên nên được cho thuốc kháng đông, được ưa thích hơn là thuốc kháng đông đường uống đặc hiệu (TSOAC: target-specific oral anticoagulant) với một mối lo lắng rất nhỏ về nguy cơ xuất huyết gây tử vong. Vì vậy, cần cân nhắc giữa xác suất cao bị đột quỵ và những hậu quả khủng khiếp của xuất huyết nặng – Tiến sĩ Peacock kết luận.
Nhìn chung, các TSOAC có thời gian khởi phát tác dụng nhanh hơn và an toàn hơn là Coumadin. Không nên dùng coumadin nữa, ngoại trừ trường hợp van tim nhân tạo và một số ít trường hợp hiếm mà không thể thay thế được. Tiến sĩ Eugene Yang của Đại học Y khoa Washington, Bellevue gần đây đã xem xét việc sử dụng các TSOAC để phòng ngừa đột quỵ ở bệnh nhân NVAF. Ông cho rằng: Khi chọn một thuốc kháng đông thích hợp để phòng ngừa đột quỵ ở bệnh nhân NVAF, hỏi bệnh cẩn thận và xem xét các thuốc cần kê toa và không cần kê toa là rất quan trọng. Căn cứ vào những dữ kiện này và các số liệu được công bố trước đây, rivaroxaban có thể không phải là một lựa chọn thích hợp cho bệnh nhân lớn tuổi và những người có bệnh thận mạn tính.
Vì đây là một phân tích hồi cứu quan sát, kết quả từ báo cáo này cần được diễn giải một cách thận trọng và chỉ nên đưa ra giả thuyết.
Tiến sĩ Partha Sardar, trường Ðại học Y New York, đã đồng ý rằng: “Xuất huyết nặng do rivaroxaban chủ yếu là từ đường tiêu hóa và xuất huyết gây tử vong là rất hiếm, nhưng kết luận này cần được xác nhận trên thực tế từ các nghiên cứu bệnh chứng trong tương lai. Những kết quả này là từ phân tích hồi cứu và cần được diễn giải cẩn thận, và không có khuyến cáo mạnh mẽ nào từ dữ liệu này có thể làm ảnh hưởng đến thực hành hiện nay”.
(From Rivaroxaban Bleeding Rates Similar in Real World to Trial Results. http://www.medscape.com/viewarticle/838641)
ANNEXA-R: CHẤT ĐỐI KHÁNG HOẠT TÍNH KHÁNG ĐÔNG CỦA RIVAROXABAN
Hãng dược phẩm Portola đã công bố một nghiên cứu giai đoạn 3 về thử nghiệm tính an toàn và hiệu quả của thuốc đối kháng rivaroxaban (biệt dược Xarelto, Bayer Pharma/Janssen). Rivaroxaban là một thuốc ức chế yếu tố Xa, là một trong những thuốc kháng đông đường uống thế hệ mới nhất.
Nghiên cứu này đã thử nghiệm bolus tĩnh mạch 800 mg andexanet alfa ở 41 tình nguyện viên khỏe mạnh được điều trị bằng rivaroxaban 20 mg trong 4 ngày và sau đó, được chia ngẫu nhiên vào nhóm dùng thuốc nghiên cứu hoặc giả dược, đã đối kháng “ngay lập tức và có ý nghĩa đáng kể” hoạt tính kháng đông của rivaroxaban.
Kết quả đầy đủ của nghiên cứu, được biết đến như ANNEXA-R, được lên kế hoạch để trình bày vào thứ hai, ngày 16 tháng 3 năm 2015 tại phiên báo cáo khoa học của Trường môn tim mạch Hoa Kỳ năm 2015, San Diego, CA.
Trong phần thứ hai của nghiên cứu ANNEXA-R, các nhà nghiên cứu đang kiểm tra tính an toàn và hiệu quả của andexanet, được sử dụng dưới dạng bolus tĩnh mạch, tiếp theo bằng truyền liên tục với liều 8 mg/phút trong 120 phút. Kết quả này được dự kiến công bố vào giữa năm 2015.
Andexanet alfa hiện đang được thử nghiệm như là một thuốc đối kháng cho edoxaban (Savaysa, Daiichi Sankyo), một thuốc kháng đông đường uống mới nhất vừa được Cục Quản lý Thực phẩm và Dược phẩm Hoa Kỳ chấp thuận và betrixaban (vẫn chưa có sẵn, hãng dược phẩm Portola). Boehringer Ingelheim đang trong quá trình phát triển một thuốc đối kháng đặc hiệu với thuốc dabigatran (Pradaxa), là một sản phẩm của công ty – một thuốc ức chế thrombin trực tiếp.
Hiện nay, FDA xem andexanet alfa như là một liệu pháp mang tính đột phá, giúp đẩy nhanh sự phát triển các loại thuốc cho các bệnh, tình trạng nghiêm trọng hoặc đe dọa tính mạng.
Thuốc đối kháng của các thuốc kháng đông đường uống thế hệ mới (trong đó chưa có thuốc nào là có sẵn), sẽ được chào đón bởi các bác sĩ để quản lý tình trạng xuất huyết không kiểm soát được. Xuất huyết liên quan đến warfarin có thể đảo ngược được với vitamin K1 liều thấp hoặc một sản phẩm mới hơn, phức hợp prothrombin (Kcentra, CSL Behring), nhưng hiện chưa có tác nhân nào đối kháng được với thuốc ức chế yếu tố Xa hay dabigatran.
(From Antidote Reverses Anticoagulation Activity of Rivaroxaban: ANNEXA-R. http://www.medscape.com/viewarticle/837871)
ĐÁNH GIÁ NGẪU NHIÊN CỦA ĐIỀU TRỊ CAN THIỆP NỘI MẠCH NHANH TRONG ĐỘT QUỴ THIẾU MÁU (NGHIÊN CỨU ESCAPE)
Bối cảnh
Những bệnh nhân bị tắc nhánh gần của tuần hoàn não trước, 60-80% bệnh nhân sẽ chết trong vòng 90 ngày sau khởi phát đột quỵ hoặc không thể quay lại tình trạng độc lập về mặt chức năng mặc dù được điều trị alteplase. Chúng tôi đánh giá việc điều trị nội mạch nhanh thêm vào bên cạnh chăm sóc chuẩn ở những bệnh nhân đột quỵ thiếu máu cấp với vùng nhồi máu nhỏ, tắc động mạch trong sọ đoạn gần và có tuần hoàn bằng hệ mức trung bình đến tốt.
Phương pháp
Chúng tôi phân ngẫu nhiên bệnh nhân hoặc vào nhóm nhận chăm sóc chuẩn (nhóm chứng) hoặc vào nhóm chăm sóc chuẩn cùng với điều trị nội mạch sử dụng thiết bị lấy huyết khối sẵn có (nhóm can thiệp). Bệnh nhân tắc nhánh gần động mạch nội sọ thuộc tuần hoàn não trước dưới 12 giờ sau khởi phát triệu chứng được đưa vào nghiên cứu. Những bệnh nhân có vùng nhồi máu lớn hoặc tuần hoàn bàng hệ nghèo nàn trên CT scan não hoặc CT mạch máu não được loại trừ khỏi nghiên cứu. Thời gian theo dõi lặp lại được xác định trước. Kết cục tiên phát là điểm số trên thang điểm Rankin cải tiến (khoảng điểm, từ 0 điểm [không triệu chứng] cho đến 6 điểm [tử vong]) tại thời điểm 90 ngày. Mô hình tỷ số chênh được sử dụng để tính các OR chung như đo lường khả năng khuynh hướng nhóm can thiệp sẽ làm thấp điểm trên thang điểm Rankin cải tiến hơn nhóm chứng (phân tích luân phiên-shift analysis).
Kết quả
Nghiên cứu phải được ngừng sớm bởi tính hiệu quả rất rõ rệt. Tại 22 trung tâm trên toàn thế giới, 238 bệnh nhân được điều trị alteplase từ 316 bệnh nhân được tuyển mộ (120 trong nhóm can thiệp và 118 trong nhóm chứng). Trong nhóm can thiệp, thời gian trung vị từ lúc được chụp CT đầu cho đến lúc tái tưới máu đầu tiên là 84 phút. Tần suất bệnh nhân đạt được tình trạng độc lập về mặt chức năng (điểm Rankin cải tiến tại thời điểm 90 ngày từ 0 đến 2) tăng trong nhóm can thiệp (đạt 53.0% so với 29.3% trong nhóm chứng; P<0.001). Kết cục tiên phát thuận lợi hơn trong nhóm can thiệp (OR chung 2.6; 95% CI 1.7-3.8; P<0.001), và can thiệp đã làm giảm tử vong (10.4% so với 19% trong nhóm chứng; P=0.04). Xuất huyết não có triệu chứng không có sự khác biệt có ý nghĩa, xảy ra 3.6% trong nhóm can thiệp và 2.7% trong nhóm chứng (P = 0.75).
Kết luận
Trong những bệnh nhân đột quỵ thiếu máu cấp do tắc mạch máu đoạn gần, với vùng nhồi máu nhỏ, và tuần hoàn bàng hệ từ trung bình đến tốt, điều trị can thiệp nội mạc nhanh cho thấy cải thiện kết cục về mặt chức năng và giảm tử vong.
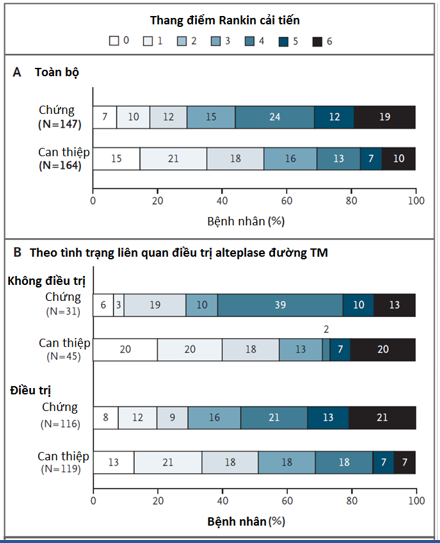
Nguồn:February 11,2015 NEJM.org
ĐIIỀU TRỊ CAN THIỆP NỘI MẠCH VỚI HÌNH ẢNH TƯỚI MÁU CHỌN LỌC CHO ĐỘT QUỴ THIẾU MÁU CẤP (NGHIÊN CỨU EXTEND-IA)
Bối cảnh
Những thử nghiệm lâm sàng về điều trị can thiệp nội mạch trong đột quỵ thiếu máu đã cho nhiều kết quả khác nhau. Nghiên cứu này được tiến hành nhằm kiểm định có hay không việc can thiệp sớm hơn với những thiết bị phát triển gần đây cùng với những hình ảnh cải tiến được chọn lựa có làm cải thiện kết cục.
Phương pháp
Nghiên cứu tiến hành phân bố ngẫu nhiên những bệnh nhân bị đột quỵ thiếu máu dưới 4.5 giờ sau khi khởi phát triệu chứng và đã nhận điều trị alteplase với liều 0.9 mg/Kg cân nặng hoặc vào trong nhóm lấy huyết khối nội mạch với Solitaire FR (Solitaire phục hồi lưu lượng) hoặc tiếp tục nhận alteplase đơn thuần. Tất cả bệnh nhân bị tắc động mạch cảnh trong hoặc động mạch não giữa và có bằng chứng mô não có thể cứu sống và vùng nhồi máu < 70ml / hình ảnh CT tưới máu não. Kết cục tiên phát gộp là tái tưới máu được tại thời điểm 24 giờ và cải thiện chức năng thần kinh sớm (giảm ≥ 8 điểm trên thang điểm NIHSS hoặc là điểm 0 hoặc 1 tại thời điểm 3 ngày). Kết cục thứ phát bao gồm điểm chức năng trên thang điểm Rankin cải tiến tại thời điểm 90 ngày.
Kết quả
Nghiên cứu phải ngừng sớm vì tính hiệu quả sau 70 bệnh nhân được phân bố ngẫu nhiên (35 bệnh nhân cho mỗi nhóm). Phần trăm của vùng não thiếu máu cục bộ được tái tưới máu tại thời điểm 24 giờ trong nhóm điều trị can thiệp nội mạch lớn hơn so với nhóm chỉ dùng alteplase đơn thuần (100% so với 37%; P<0.001). Điều trị can thiệp nội mạch được bắt đầu với thời gian trung vị 210 phút sau khởi phát đột quỵ, cải thiện thần kinh sớm tăng tại thời điểm 3 ngày (80% so với 37%, P = 0.002) và cải thiện kết cục chức năng tại thời điểm 90 ngày, với nhiều bệnh nhân hơn đạt tình trạng độc lập về mặt chức năng (điểm số là 0 đến 2 trên thang điểm Rankin cải tiến, 71% so với 40%; P = 0.01). Không có sự khác biệt có ý nghĩa về tần suất tử vong và xuất huyết nội sọ có triệu chứng.
Kết luận
Trong những bệnh nhân bị đột quỵ thiếu máu với tắc động mạch não đoạn gần và trên hình ảnh CT tưới máu vẫn còn vùng nhu mô não có thể cứu sống, điều trị lấy huyết khối sớm với Solitaire FR cải thiện tình trạng tái tưới máu, hồi phục thần kinh sớm và kết cục về mặt chức năng so với chỉ dùng alteplase đơn thuần.
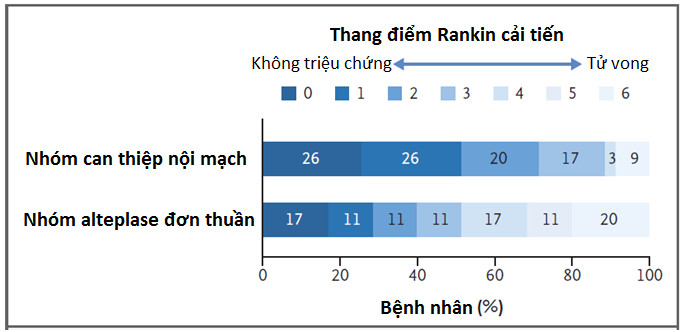
Nguồn:February 11,2015 NEJM.org







