Tóm tắt
Mở đầu:Áp dụng FFR để hướng dẫn can thiệp hẹp ĐMV trung gian (40% – 69%) và đánh giá kết quả 1 năm. Mục đích của nghiên cứu xác định biến cố tim mạch nặng và thời gian sống còn của bệnh nhân sau áp dụng phương pháp đo FFR.
Huỳnh Trung Cang*
Võ Thành Nhân**
* BS đơn vị tim mạch can thiệp bệnh viện đa khoa Kiên Giang.
** BS khoa tim mạch can thiệp bệnh viện Chợ Rẫy.
Phương pháp: Đo FFR động mạch vành hẹp trung gian của 115 bệnh nhân tại bênh viện Chợ Rẫy và Kiên Giang. Có 68 bệnh nhân có FFR > 0,80 được điều trị nội khoa, có 46 bệnh nhân có FFR ≤ 0,80 được can thiệp bằng stent. Thời gian theo dõi trung bình 14,9 ± 5,7 tháng. Mất theo dõi 1 bệnh nhân trong nhóm FFR > 0,80.
Kết Quả: Sau 14 tháng, tỷ lệ biến cố MACE 3,5%, tử vong 0,9%, nhồi máu cơ tim 1,8%, tái thông ĐMV đích 2,6%. Tỷ lệ MACE trong nhóm bệnh nhân FFR > 0,80 là 2,6% so với 4,4% của nhóm bệnh nhân FFR ≤ 0,80 (p=0,69). Tỷ lệ sống còn chung là 99,1% và sống còn không biến cố tim mạch nặng là 96,5%. Tỷ lê sống còn trong nhóm FFR > 0,80 là 100% so với 97,8% trong nhóm FFR ≤ 0,80, (p= 0,22). Tỷ lệ sống còn không biến cố giữa của nhóm FFR > 0,80 là 97,1% so với 95,7% trong nhóm FFR ≤ 0,80 (p=0,65).
Kết luận:Những bệnh nhân có động mạch vành bị hẹp trung gian, can thiệp động mạch vành dưới hướng dẫn FFR có kết quả tốt.
Từ khóa: Fractional Flow Reserve (FFR), biến cố tim mạch nặng (MACE), tái thông mạch máu đích (TVR), nhồi máu cơ tim (NMCT),
Summary:
Introduction:Application of FFR guide to intervene intermediate lesions (40% – 69%) and evaluate the one-yearresults of this application. The purpose of the study was to determine cardiovascular events and survival time of patients after application of FFR measurements.
Method: Intermediate coronary artery stenosis (40% – 69%) of 115 bệnh were measured by FFR at Cho Ray and Kien Giang Hospital. There were 68 patients with FFR> 0,80, 46 patients with FFR ≤ 0,80 was deployed stent. Mean follow-up time 14,9 ± 5,7 months, 1 patient in the FFR > 0,80 group were lost to follow-up.
Results:After 14 months, the MACE event rate was 3.5%, mortality was 0.9%, myocardial infarction was 1.8%, target lesion revascularization was 2.6%. The rate of MACE was 2.6% in the FFR> 0,80 group versus 4.4% in the FFR ≤ 0.80 group (p = 0.69). Total survival rate was 99.1%, total event-free survival rate was 96,5%. Survival rate in the group of FFR> 0,80 was 100% versus 97.8% in the FFR ≤ 0,80 group (p = 0.22). Event-free survival rate in the FFR> 0,80 group was 97.1% versus 95.7% in the FFR ≤ 0.80 group (p = 0.65).
Conclusion:In patients with intermediate coronary artery stenosis, percutaneous coronary intervention guided FFR had excellent results
Keyword:Fractional Flow Reserve (FFR), Coronary Artery, Major Adverse Cardiac Events (MACE), Target Vessel Revascularization (TVR), Myocardial infarction
ĐẶT VẤN ĐỀ
Can thiệp động mạch vành qua da (CTĐMVQD) đươc ứng dụng trên toàn thế giới. Hơn 2 triệu thủ thuật được thực hiện trên thế giới mỗi năm. Riêng tại Hoa Kỳ, hơn 1 triệu trường hợp can thiệp mỗi năm, khoảng 2 triệu trường hợp /năm trên toàn thế giới. Số liệu cũng cho thấy số trường hợp can thiệp tăng gấp 5 lần sau mỗi thập kỷ [1],[25].
Can thiệp động mạch vành (ĐMV) chỉ định đối với tổn thương hẹp nặng > 70% về đường kính qua đánh giá bằng mắt hay phần mềm phân tích động mạch vành định lượng (Quantitative Coronary Artery: QCA). Các ĐMV hẹp trung gian từ 40% – 69% bị từ chối can thiệp dựa vào QCA hay ước lượng bằng mắt. Nhiều nghiên cứu báo cáo từ chối CTĐMVQD các ĐMV bị hẹp trung gian thì có đến gần phân nửa gây thiếu máu cục bộ cơ tim, điều này ảnh hưởng đến lợi ích lâu dài của bệnh nhân [8],[13],[17]. Đối với bệnh nhân có ĐMV hẹp trung gian qua QCA thì rất khó phân biệt được hẹp ĐMV nào gây thiếu máu cục bộ cơ tim. Trên thế giới sử dụng phân suất dự trữ lưu lượng (Fractional Flow Reserve: FFR) đánh giá chức năng của ĐMV bị hẹp [2],[5],[15],[21],[22]. Vì đây là phương pháp chẩn đoán mới nên chúng tôi tiến hành nghiên cứu kết quả ứng dụng của phương pháp này.
ĐỐI TƯỢNG VÀ PHƯƠNG PHÁP NGHIÊN CỨU
Phương phá nghiên cứu: Mô tả, tiến cứu, theo dõi dọc
Đối tượng nghiên cứu: tất cả bệnh nhân đau ngực có hẹp ĐMV trung gian được đo FFR tại phòng thông tim bệnh viện Chợ Rẫy và bệnh viện Kiên Giang từ tháng 06/2011 đến tháng 02/2013.
1. Định nghĩa lưu lượng động mạch vành: Khả năng của ĐMV tăng lên để đáp ứng với sự kích thích tăng lưu lượng được gọi là dự trữ lưu lượng ĐMV [9],[10].
2. Thực hiện phương pháp đo FFR bằng hệ thống Radi Analyzer.
3. ĐMV bị hẹp có FFR ≤ 0,80 cho chẩn đoán thiếu máu cục bộ cơ tim [23].
4. Tất cả ĐMV hẹp có ảnh hưởng chức năng đều được đặt stent.
5. Nhóm bệnh nhân can thiệp ĐMV bằng stent có ít nhất 1 ĐMV hẹp có FFR ≤ 0,80, nhóm bệnh nhân điều trị nội khoa có ĐMV hẹp có FFR > 0,80.
6. Theo dõi biến cố tim mạch nặng và sự sống còn của bệnh nhân bằng thăm khám trực tiếp và qua điện thoại.
7. Biến cố tim mạch nặng (Major Adverse Cardiac Events: MACE): tử vong do mọi nguyên nhân, Nhồi máu cơ tim cấp, tái thông mạch máu đích trong thời gian theo dõi.
8. Xử lý số liệu: Sử dụng phần mền Stata for Window phiên bản 10.0. Biến số định lượng được tính giá trị trung bình. Biến số định tính được tính theo tỷ lệ. Đường cong sống còn của bệnh nhân không có biến cố tim mạch nặng được vẽ theo phương pháp Kaplan-meier so sánh bằng log-rank test. Với khoảng tin cậy 95%, sự khác biệt được xem là có ý nghĩa thống kê khi giá trị p < 0.05
KẾT QUẢ
Tiến hành đo FFR 139 động mạch vành trên 115 bệnh nhân (23 bệnh nhân làm tại bệnh viện Kiên Giang, 92 bệnh nhân làm tại bệnh viện Chợ Rẫy). Nam chiếm 69,6%, nữ chiếm 30,4%, có tuổi trung bình 62,8 ± 10,7 (trung bình ± độ lệch chuẩn).
Thời gian theo dõi trung bình 14,9 ± 5,7 tháng (trung bình ± độ lệch chuẩn), thời gian theo dõi ngắn nhất 3 tháng, thời gian theo dõi dài nhất 24 tháng.
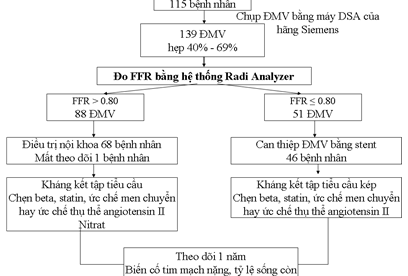
Sơ đồ Sơ đồ kết quả nghiên cứu
Đặc tính của nhóm bệnh nhân có FFR > 0,80 và nhóm bệnh nhân có FFR ≤ 0,80
Bảng 1 : So sánh yếu tố nguy cơ giữa nhóm bệnh nhân có FFR ≤ 0,80 và FFR > 0,80.
|
Biến số |
FFR ≤ 0,80 (n=46) |
FFR > 0,80 (n=68) |
p |
|
Tuổi (trung bình ± độ lệch chuẩn) |
61,3 ± 10,9 |
63,7 ± 10,5 |
0,24 |
|
Nam ≥ 65 tuổi và nữ ≥ 55 tuổi (%) |
52,2 |
37,0 |
0,11 |
|
Giới (nam) (%) |
71,7 |
68,1 |
0,68 |
|
Hút thuốc lá (%) |
67,4 |
52,2 |
0,11 |
|
Tăng huyết áp (%) |
71,7 |
71,0 |
0,93 |
|
Đái tháo đường (%) |
30,4 |
21,7 |
0,29 |
|
Rối loạn lipid máu (%) |
80,4 |
85,5 |
0,47 |
|
Tiền sử gia đình bệnh ĐMV (%) |
19,6 |
15,9 |
0,62 |
Yếu tố nguy cơ của 2 nhóm bệnh nhân tương tự nhau.
Bảng 2: Tiền sử và cận lâm sàng giữa nhóm bệnh nhân có FFR ≤ 0,80 và FFR > 0,80
|
Biến số |
FFR ≤ 0,80 (n = 46) |
FFR > 0,80 (n = 68) |
p |
|
Tiền căn CTĐMVQD (%) |
47,8 |
36,2 |
0,22 |
|
Tiền sử bệnh ĐMV (%) |
50,7 |
52,2 |
0,88 |
|
Chức năng tâm thu thất trái (%) (trung bình ± độ lệch chuẩn) |
63,7 ± 6,7 |
59,5 ± 10,5 |
0,03 |
|
Chỉ số khối cơ thể (BMI) (trung bình ± độ lệch chuẩn) |
23,1 ± 3,4 |
23,3 ± 3,3 |
0,85 |
|
FFR (trung bình ± độ lệch chuẩn) |
0,74 ± 0,05 |
0,89 ± 0,05 |
0,00001 |
Chức năng tâm thu thất trái, FFR trung bình trong nhóm FFR ≤ 0,80 lớn hơn nhóm FFR > 0,80 có ý nghĩa thống kê. Tất cả các đặc tính còn lại trong 2 nhóm tương tự nhau.
Bảng 3: Thuốc điều trị giữa 2 nhóm bệnh nhân FFR ≤ 0,80 và FFR > 0,80
|
Thuốc |
FFR ≤ 0,80 (n = 46) |
FFR > 0,80 (n = 68) |
P |
|
Aspirin (%) |
100 |
100 |
|
|
Clopidogrel (%) |
100 |
88,4 |
0,017 |
|
Chẹn bêta (%) |
97,8 |
88,4 |
0,07 |
|
Ức chế men chuyển hoặc ức chế thụ thể angiotensin II (%) |
100 |
97,1 |
0,24 |
|
Nitrate (%) |
76,1 |
76,8 |
0,93 |
|
Statin (%) |
97,8 |
98,6 |
0,78 |
Bệnh nhân can thiệp có sử dụng chopidogrel cao hơn nhóm điều trị nội khoa có ý nghĩa thông kê. Các thuốc điều trị còn lại giữa 2 nhóm tương tự nhau.
Biến cố tim mạch nặng chung của mẫu nghiên cứu
Bảng 4: Phân bố biến cố tim mạch nặng chung
|
Biến cố tim mạch |
Số bệnh nhân |
Phần trăm |
|
Tử vong |
1 |
0,9 |
|
NMCT |
2 |
1,8 |
|
TVR |
3 |
2,6 |
|
MACE |
4 |
3,5 |
|
Tử vong hoặc NMCT |
3 |
2,6 |
Biến cố tim mạch của 2 nhóm bệnh nhân
Bảng 5 : Biến cố tim mạch nặng của 2 nhóm bệnh nhân có FFR ≤ 0,80 và FFR > 0,80
|
Biến cố tim mạch nặng |
FFR ≤ 0,80 (n = 46) |
FFR > 0,80 (n = 68) |
p |
|
Tử vong % (n) |
2,2 (1) |
0 (0) |
0,22 |
|
NMCT % (n) |
2,2 (1) |
1,5 (1) |
0,78 |
|
TVR % (n) |
2,2 (1) |
2,9 (2) |
0,80 |
|
MACE % (n) |
4,4 (2) |
2,9 (2) |
0,69 |
|
Tử vong hoặc NMCT % (n) |
4,4 (2) |
1,5 (1) |
0,35 |
Biến cố tim mạch nặng của 2 nhóm bệnh nhân tương tự nhau
Tỷ lệ sống còn của cả mẫu nghiên cứu
Can thiệp ĐMV dưới hướng dẫn của FFR, tỷ lệ sống còn của mẫu nghiên cứu 99,1% và sống còn không biến cố tim mạch nặng 96,5%.
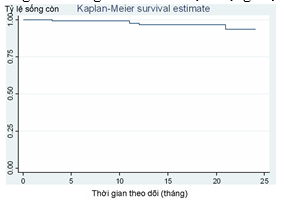
Biểu đồ 1: Tỷ lệ sống còn không biến cố tim mạch nặng của mẫu nghiên cứu.
Tỷ lệ sống còn và sống còn không biến cố tim mạch nặng của 2 nhóm FFR
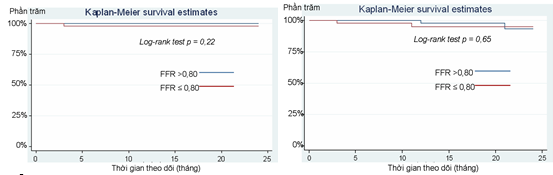
Biểu đồ 2 : Đường cong Kaplan-Meier sống còn và sống còn không biến cố tim mạch nặng của 2 nhóm FFR
Tỷ lệ sống còn không biến cố tim mạch nặng của nhóm FFR > 0,80 là 97,1%, nhóm FFR ≤ 0,80 là 95,7% với p = 0,65. Tỷ lê sống còn trong nhóm FFR > 0,80 là 100% so với 97,8% trong nhóm FFR ≤ 0,80 với p= 0,22.
BÀN LUẬN
Biến cố tim mạch nặng chung sau 1 năm theo dõi
Tỷ lệ MACE trong nghiên cứu của chúng tôi 3,5% trong đó tỷ lệ tử vong là 0,9%, tỷ lệ NMCT là 1,8% và tỷ lệ TVR là 2,6%. Tỷ lệ này thấp hơn các nghiên cứu của các tác giả khác theo bảng bên dưới. Sự khác nhau này do mẫu nghiên cứu của chúng tôi có bệnh 1 nhánh ĐMV chiếm đến 37,4%. Trong khi nghiên cứu của Tonino trên bệnh nhiều nhánh ĐMV. Theo nghiên cứu của Legalery sau 1 năm theo dõi 336 bệnh nhân CTĐMVQD dưới hướng dẫn FFR có tỷ lệ MACE là 6% [20]. Dưới hướng dẫn của FFR, bệnh ĐMV dù có CTĐMVQD hay không thì tỷ lệ tử vong chung (0,9%) thấp hơn tỷ lệ tử vong hàng năm (1,5%) ở bệnh nhân không có bệnh ĐMV nhưng có nhiều yếu tố nguy cơ ≥ 3 [14]. Khi so sánh với tỷ lệ MACE trong nghiên cứu COURAGE trên bệnh nhân bị bệnh ĐMV ổn định có bằng chứng thiếu máu cục bộ cơ tim. Kết quả nghiên cứu COURAGE có tỷ lệ tử vong và NMCT trong nhóm điều trị nội khoa là 18,5% sau 4,6 năm theo dõi (khoảng 4,0% mỗi năm). Tỷ lệ TVR 32,6% sau 4,6 năm theo dõi (khoảng 7,1% mỗi năm). Trong nghiên cứu của chúng tôi, điều trị bệnh ĐMV ổn định dưới hướng dẫn FFR có tỷ lệ tử vong và NMCT là 2,6% sau 1 năm theo dõi, thấp hơn so với điều trị nội khoa của nghiên cứu COURAGE. Tỷ lệ tái thông ĐMV đích trong nghiên cứu của chúng tôi là 2,6% sau 1 năm theo dõi cũng thấp hơn tỷ lệ TVR khi điều trị nội khoa trong nghiên cứu COURAGE (khoảng 7,1% mỗi năm) [4]. Kết quả nghiên cứu của chúng tôi cho thấy dưới hướng dẫn của FFR, bệnh nhân bệnh ĐMV ổn định dù có CTĐMVQD hay điều trị nội khoa cho tỷ lệ biến cố tim mạch nặng thấp sau 1 năm theo dõi.
Bảng 6: So sánh biến cố tim mạch nặng chung với các tác giả khác
|
Tác giả |
MACE |
Tử vong |
NMCT |
TVR |
|
Chúng tôi (n = 115) % |
3,5 |
0,9 |
1,8 |
2,6 |
|
Tonino (FAME 1 năm) (n = 509) % |
13,2 |
1,8 |
5,7 |
6,5 |
|
Pijls (FAME 2 năm) (n = 509) % |
17,99 |
2,6 |
6,1 |
10,6 |
|
Chang-Wook Nam (1 năm) (n = 120) % |
5,9 |
0 |
0 |
5,9 |
Biến cố tim mạch nặng của nhóm bệnh nhân có FFR > 0,80 và nhóm bệnh nhân có FFR ≤ 0,80.
Tỷ lệ tử vong trong nhóm bệnh nhân FFR > 0,80 trong nghiên cứu của chúng tôi là 0%, tỷ lệ này tương tự như tác giả Kelly nghiên cứu 273 bệnh nhân có FFR > 0,80 theo dõi 17 tháng có tỷ lệ tử vong 0,5%. Tỷ lệ tử vong của chúng tôi thấp hơn tỷ lệ tử vong của tác giả Olivier Muller (1,6%) [19], và cũng thấp hơn tỷ lệ tử vong hàng năm (1,5%) ở bệnh nhân không có bệnh ĐMV nhưng có nhiều yếu tố nguy cơ ≥ 3 [14]. Tỷ lệ tử vong trong nhóm bệnh nhân có FFR ≤ 0,80 là 2,2%, tỷ lệ này thấp hơn tỷ lệ tử vong (> 3% mỗi năm) ở bệnh nhân có vùng thiếu máu cục bộ cơ tim thất trái > 10% trong nghiên cứu của Hachamovitch [11]. Tỷ lệ TVR theo nhóm nhóm bệnh nhân trong nghiên cứu của chúng tôi thấp hơn các tác giả khác được lý giải do thời gian theo dõi của chúng tôi ngắn hơn, đối tượng bệnh nhân trong nghiên cứu của chúng tôi đều là bệnh ĐMV ổn định.
Bảng 7: So sánh biến cố tim mạch nặng theo nhóm FFR với các tác giả
|
Tác giả |
FFR |
MACE |
Tử vong |
NMCT |
TVR |
|
Chúng tôi (n = 115) Theo dõi 1 năm |
FFR > 0,80 |
2,9% |
0% |
1,5% |
2,9% |
|
FFR ≤ 0,80 |
4,4% |
2,2% |
2,2% |
1,2% |
|
|
Legalery theo dõi 1 năm (n = 336) [20] |
FFR > 0,80 |
7% |
1% |
1% |
6% |
|
FFR ≤ 0,80 |
6% |
0% |
0% |
6% |
|
|
Kelly Theo dõi 17 tháng (n = 273) [6] |
FFR > 0,80 |
|
0,5% |
0% |
6,3% |
|
FFR ≤ 0,80 |
|
0% |
0% |
8,4% |
|
|
Pijls theo dõi 2 năm (n = 509) [18] |
FFR > 0,80 |
|
|
0,2% |
3,2% |
|
FFR ≤ 0,80 |
|
|
1,6% |
7,2% |
Tất cả các ĐMV có FFR ≤ 0,80 trong nghiên cứu đều được đặt stent, mặc dù tỷ lệ các biến cố tim mạch nặng trong nhóm FFR ≤ 0,80 cao hơn các tỷ lệ biến cố tim mạch nặng trong nhóm FFR > 0,80, nhưng các biến cố tim mạch nặng này vẫn thấp hơn các biến cố tim mạch nặng trên bệnh nhân đặt stent phủ thuốc tại Hoa Kỳ được báo cáo bởi Williams năm 2006. Williams báo cáo 6509 bệnh nhân đặt stent phủ thuốc tại Hoa Kỳ có tỷ lệ tử vong là 3,1%, tỷ lệ NMCT là 2,4%, tỷ lệ TVR là 8,4% sau 1 năm theo dõi [7]. Trong nghiên cứu FAME 2, tác giả Bruyne chia ngẫu nhiên 888 bệnh nhân có bệnh ĐMV ổn định có ảnh hưởng chức năng (FFR ≤ 0,80) thành 2 nhóm điều trị CTĐMVQD với stent phủ thuốc kết hợp nội khoa và nhóm điều trị nội khoa tối ưu. Tỷ lệ MACE trong nhóm FFR ≤ 0,80 của nghiên cứu của chúng tôi chiếm 4,4% tương đương với MACE trong nhóm can thiệp của FAME 2 (4,3%), nhưng thấp hơn nhiều tỷ lệ MACE (12,7%) trong nhóm điều trị nội khoa [3]. Điều này cho thấy bằng phương pháp đo FFR, nghiên cứu của chúng tôi phân loại được các ĐMV bị hẹp gây thiếu máu cục bộ cơ tim.
Tỷ lệ sống còn chung của nhóm nghiên cứu
Tỷ lệ sống còn chung của mẫu nghiên cứu sau 1 năm theo dõi là 99,1%. Tỷ lệ sống còn không biến cố tim mạch nặng trong nhóm nghiên cứu của chúng tôi là 96,5%. Kết quả của chúng tôi tương tự như nghiên cứu của Muller và cộng sự, sau 2 năm theo dõi có tỷ lệ sống còn không biến cố tim mạch nặng là 97% [12]. Tỷ lệ sống còn trong nghiên cứu của chúng tôi cao hơn so với tác giả khác do đối tượng nghiên cứu của chúng tôi là những bệnh nhân có bệnh ĐMV ổn định và ĐMV hẹp mức độ trung gian. Khi phân tích bệnh ĐMV ổn định trong một nhánh nghiên cứu COURAGE, tác giả Shaw định lượng thiếu máu cục bộ cơ tim bằng chụp cắt lớp điện toán xạ đơn photon. Kết quả theo dõi sau 6 – 18 tháng, dù có điều trị bằng CTĐMVQD hay điều trị nội khoa đơn thuần làm giảm thiếu máu cục bộ cơ tim ≥ 5% thì có tỷ lệ sống còn không biến cố tim mạch nặng đến 86,6%. Ngược lại, điều trị không giảm thiếu máu cục bộ cơ tim thì tỷ lệ sống còn không có biến cố tim mạch nặng thấp 75,3% [24]. Trong nghiên cứu của chúng tôi, điều trị bệnh ĐMV ổn định dưới hướng dẫn của FFR, dù có CTĐMVQD hay điều trị nội khoa, tỷ lệ sống sòn không biến cố tim mạch nặng sau 1 năm là 96,5%. Điều này cho thấy FFR cải thiện tỷ lệ sống còn của bệnh nhân bệnh ĐMV ổn định.
4.4.5 Thời gian sống còn của 2 nhóm bệnh nhân có FFR > 0,80 và FFR ≤ 0,80
Thời gian sống còn của nhóm FFR > 0,80 cao hơn nhóm FFR ≤ 0,80, nhưng không có ý nghĩa thống kê, kết quả này tương tự như nhiều nghiên cứu gần đây [17][12],[19]. Tỷ lệ sống còn trong 2 nhóm FFR đều cao hơn kết quả nghiên cứu của các tác giả khác là do chúng tôi theo dõi bệnh nhân trong thời gian ngắn hơn (1 năm) và đối tượng nghiên cứu của chúng tôi là gồm bệnh 1 nhánh ĐMV đến bệnh nhiều nhánh ĐMV ổn định, chỉ hẹp ĐMV mức độ trung gian. Đối tượng nghiên cứu của Hamilos là bệnh nhân bệnh LMCA.
Bảng 8: So sánh thời gian sống còn giữa 2 nhóm bệnh nhân với các tác giả khác
|
Tác giả |
FFR ≤ 0,80 |
FFR > 0,80 |
p |
|
Chúng tôi ( n = 114) |
97,8% |
100% |
0,22 |
|
Hamilos theo dõi 5 năm (n = 213) [16] |
85,4% |
89,8% |
0,48 |
|
Muller theo dõi 5 năm (n = 730) [19] |
87,4% |
92,9% |
0,03 |
Sống còn không biến cố tim mạch nặng của 2 nhóm FFR
Trong nghiên cứu của chúng tôi, bệnh nhân trong nhóm FFR > 0,80 có kết tỷ lệ sống còn không biến cố cao hơn nhóm bệnh nhân trong nhóm FFR ≤ 0,80 nhưng sự khác biệt không có ý nghĩa thống kê (p = 0,69). Kết quả này cũng tương tự như tác giả Hamilos theo dõi 5 năm cho thấy bệnh nhân trong nhóm FFR > 0,80 có tỷ kệ sống còn cao hơn bệnh nhân trong nhóm FFR ≤ 0,80 không có ý nghĩa thống kê. Tỷ lệ sống còn trong nghiên cứu của chúng tôi cao hơn các tác giả khác vì chúng tôi theo dõi bệnh nhân sau 1 năm. Hơn nữa, mẫu nghiên cứu của chúng tôi có cả bệnh ĐMV từ 1 nhánh đến nhiều nhánh, rất ít LMCA và tất cả bệnh nhân có bệnh ĐMV ổn định. Trong khi đó tác giả Hamilos nghiên cứu trên bệnh nhân bệnh thân chung ĐMV trái, Muller chỉ nghiên cứu trên đoạn gần LAD, là những bệnh ĐMV nặng.
Bảng 9: So sánh sống còn không biến cố tim mạch nặng của 2 nhóm FFR ≥ 0,80 và FFR < 0,80 với các tác giả khác
|
Tác giả |
FFR ≤ 0,80 |
FFR > 0,80 |
p |
|
Chúng tôi theo dõi 1 năm ( n = 114) |
95,7% |
97,1% |
0,69 |
|
Hamilos theo dõi 5 năm (n = 213) [16] |
74,2% |
82,8% |
0,5 |
|
Muller theo dõi 5 năm (n = 730) [19] |
68,5% |
89,7% |
0,0019 |
KẾT LUẬN
Qua 14,9 tháng theo dõi 114 bệnh nhân có hẹp ĐMV từ 40% – 69%, can thiệp dưới hướng dẫn của FFR có các kết quả sau:
1. Tỷ lệ biến cố MACE 3,5%, tử vong 0,9%, nhồi máu cơ tim 1,8%, tái thông ĐMV đích 2,6%. Biến cố tim mạch nặng của nhóm bệnh nhân có FFR > 0,80 và nhóm bệnh nhân có FFR ≤ 0,80 tương tự nhau.
2. Can thiệp ĐMV dưới hướng dẫn của FFR, tỷ lệ sống còn của mẫu nghiên cứu là 99,1% và sống còn không biến cố tim mạch nặng là 96,5%.
3. Tỷ lê sống còn trong nhóm FFR > 0,80 là 100% so với 97,8% trong nhóm FFR ≤ 0,80 với p= 0,22. Tỷ lệ sống còn không biến cố tim mạch nặng của nhóm bệnh nhân FFR > 0,80 là 97,1%, nhóm bệnh nhân FFR ≤ 0,80 là 95,7% với p = 0,65.
TÀI LIỆU THAM KHẢO
1 Trương Quang Bình, Châu Ngọc Hoa & Đặng Vạn Phước. (2011). “Lịch sử về bệnh động mạch vành và về điều trị can thiệp bệnh động mạch vành “. Can thiệp động mạch vành trong thực hành lâm sàng, Nhà xuất bản Y Học; 1-11.
2 Abe M, Tomiyama H, Yoshida H & Doba N. (2000). ” Diastolic fractional ?ow reserve to assess the functional severity of moderate coronary artery stenoses: comparison with fractional ?ow reserve and coronary ?ow velocity reserve. ” Circulation, 102:2365–2370.
3 Bernard De Bruyne, Nico H.J. Pijls, Bindu Kalesan & Emanuele Barbato. (2012). “Fractional Flow Reserve–Guided PCI versus Medical Therapy in Stable Coronary Disease”. N Engl J Med, DOI: 10.1056.
4 Boden WE. (2007). “Optimal medical therapy with or without PCI for stable coronary artery disease. ” N Engl J Med 356:1503–1516.
5 Chamuleau SA, Meuwissen M, van Eck-Smit BL & et al. (2001). “Fractional ?ow reserve, absolute and relative coronary blood ?ow velocity reserve in relation to the results of technetium-99m sestamibi single-photon emission computed tomography in patients with two vessel coronary artery disease. ” J Am Coll Cardiol 37:1316–1322.
6 Damian J Kelly, Michael L Liang, Aniket Puri, Suresh Perera, Madhav Menon & Gerard Devlin. (2010). “Fractional Flow Reserve and Long-Term Outcomes in Consecutive Real-World Patients”. Circulation.
7 David O. Williams, J. Dawn Abbott & Kevin E. Kip. (2006). “Outcomes of 6906 Patients Undergoing Percutaneous Coronary Intervention in the Era of Drug-Eluting Stents Report of the DEScover Registry”. Circulation, 114.
8 De Bruyne B, Hersbach F, Pijls NH & al, E. (2001). “Abnormal epicardial coronary resistance in patients with diffuse atherosclerosis but “normal” coronary angiography .” Circulation, 104:2401-2406.
9 Gould KL, Kirkeeide RL & Buchi M. (1990). “Coronary flow reserve a phisiologic measure of stenosis severity “. J Am Coll Cardiol, 15; 459-474.
10 Gould KL, Lipscomb K & GW., H. (1974). “Physiologic basis for assessing critical coronary stenosis: Instantaneous ?ow response and regional distribution during coronary hyperemia as measures of coronary ?ow reserve”. Am J Cardiol, 33:87-94.
11 Hachamovitch R, Hayes SW, Friedman JD, Cohen I & Berman DS. (2003). “Comparison of the short-term survival benefit associated with revascularization compared with medical therapy in patients with no prior coronary artery disease undergoing stress myocardial perfusion single photon emission computed tomography. ” Circulation. , Jun 17;107(123):2900-2907.
12 Hamilos M, Muller O, Cuisset T & et al. (2009). ” Long-term clinical outcome after fractional ?ow reserve–guided treatment in patients with angiographically equivocal left main coronary artery stenosis.” Circulation 120:1505–1512.
13 Hamilos M, Peace A, Kochiadakis G, Skalidis E, Ntalianis A, De Bruyne B, et al. (2010). “Fractional flow reserve: an indispensable diagnostic tool in the cardiac catheterisation laboratory. ” Hellenic J Cardiol., Mar-Apr;51(52):133-141.
14 Hofman A, Duijn CM, Franco OH & et al. (2011). “The Rotterdam Study: 2012 objectives and design update. ” Eur J Epidemiol 26:657–686.
15 Kern MJ. (2000). “Practical insights from the cardiac catheterization laboratory”. Circulation, 101: 1344-1351.
16 Michalis Hamilos & Olivier Muller. (2009). “Long-Term Clinical Outcome After Fractional Flow Reserve–Guided Treatment in Patients With Angiographically Equivocal Left Main Coronary
Artery Stenosis.” Circulation 120:1505-1512
17 Michalis Hamilos, Olivier Muller, Thomas Cuisset & Argyrios Ntalianis. (2009). “Long-Term Clinical Outcome After Fractional Flow Reserve-Guided Treatment in Patients With Angiographically Equivocal Left Main Coronary Artery Stenosis”. Circulation, 120:1505-1512.
18 Nico H.J. Pijls, William F. Fearon, Pim A.L. Tonino, Uwe Siebert & Fumiaki Ikeno. (2010 ). “Fractional Flow Reserve Versus Angiography for Guiding Percutaneous Coronary Intervention in Patients With Multivessel Coronary Artery Disease: 2-Year Follow-Up of the FAME (Fractional Flow Reserve Versus Angiography for Multivessel Evaluation) Study”. J. Am. Coll. Cardiol, 56;177-184
19 Olivier Muller & Fabio Mangiacapra. (2011). “Long-Term Follow-Up After Fractional Flow Reserve–Guided Treatment Strategy in Patients With an Isolated Proximal Left Anterior Descending Coronary Artery Stenosis.” J Am Coll Cardiol Intv 4:1175–1182.
20 Pierre Legalery & Franc ¸ois Schiele. (2005). “One-year outcome of patients submitted to routine fractional ?ow reserve assessment to determine the need for angioplasty.” European Heart Journal, 26, 2623–2629.
21 Pijls NHJ, De Bruyne B, Peels K & et al. (1996). ” Measurement of fractional flow reserve to assess the functional severity of coronary-artery stenoses. ” N Engl J Med, 334:1703–1708.
22 Pijls NHJ, Van Gelder B, Van der Voort P & et al. (1995). “Fractional flow reserve: A useful index to evaluate the influence of an epicardial coronary stenosis on myocardial blood flow. ” Circulation 92:3183–3193.
23 Pim A.L. Tonino.M.D, Bernard De Bruyne, M. D., Ph.D., & Nico H.J. Pijls, M. D., Ph.D.,. (2009). “Fractional Flow Reserve versus Angiography for Guiding Percutaneous Coronary Intervention
“. N Engl J Med 360:213-324.
24 Shaw LJ, Berman DS, Maron DJ & et al. (2008). “For the COURAGE Investigators. Optimal medical therapy with or without percutaneous coronary intervention to reduce ischemic burden: results from the Clinical Outcomes Utilizing Revascularization and Aggressive Drug Evaluation (COURAGE) trial nuclear substudy. ” Circulation . 117:1283–1291.
25 Smith, S. C., Jr., Feldman, T. E., Hirshfeld, J. W., Jr., Jacobs, A. K., Kern, M. J., King, S. B., 3rd, et al. (2006). “ACC/AHA/SCAI 2005 guideline update for percutaneous coronary intervention: a report of the American College of Cardiology/American Heart Association Task Force on Practice Guidelines (ACC/AHA/SCAI Writing Committee to Update 2001 Guidelines for Percutaneous Coronary Intervention)”. Circulation, 113(7), e166-286.







