TÓM TẮT
Mục tiêu:Mô tả đặc điểm lâm sàng và cận lâm sàng bệnh hở van 3 lá ở những bệnh nhân được chỉ định phẫu thuật phẫu thuật van 2 lá tại Viện Tim Tp.HCM
Trương Nguyễn Hoài Linh*
Nguyễn Văn Phan*
Phạm Thọ Tuấn Anh**
* Viện Tim TP.HCM
** Bộ Môn Ngoại LN-TM, Đại Học Y Dược TP.HCM
Phương pháp nghiên cứu:Nghiên cứu hồi cứu – mô tả và phân tích 652 bệnh nhân nhập viện điều trị phẫu thuật bệnh van 2 lá có kèm theo thương tổn hở van 3 lá với mức độ từ nhẹ (độ 1 và 2) đến vừa nặng (độ 3 và 4) trong khoảng thời gian từ năm 2000 đến năm 2012
Kết quả: Bệnh nhân nữ (65.64%) và độ tuổi trung bình là 46.85. Hở van 3 lá nhẹ (độ 1 & 2) ghi nhận ở 94 bệnh nhân (14.41%) và (độ 3 & 4) ở 558 bệnh nhân (85,86%). Rung nhĩ nhiều ở nhóm bệnh nhân bị hở van 3 lá vừa-nặng (63.8%) so với nhóm bệnh nhân bị hở van 3 lá nhẹ (36.17%), sự khác biệt có ý nghĩa thống kê (p<0.001). Mức độ suy tim NYHA trung bình 2,19 và số lượng bệnh nhận bị suy tim độ vừa-nặng (độ 2&3) chiếm tỷ lệ rất cao 96,48%. Hở thực thể (46.24%) ở bệnh vừa-nặng cao hơn so với bệnh nhẹ (7.45%), và sự khác biệt này có ý nghĩa thống kê (p<0.001). Các yếu tố tiên lượng bệnh hở van 3 lá vừa-nặng so với bệnh nhẹ bao gồm: Rung nhĩ (OR=2.07; p=0.01), Loại hở van 3 lá thực thể (OR=3.08; p=0.004), đường kính thất phải (OR=1.09, p=0.006) và áp lực ĐMP (OR=1.02; p=0.02).
Kết luận: Các bệnh nhân bị van 2 lá kèm hở van 3 lá nhập viện điều trị muộn với các triệu chứng rõ như suy tim, độ hở van 3 lá (> 2) , giãn đường kính vòng van 3 lá , tăng áp lực ĐMP, chủ yếu bị hở van 3 lá thực thể và tỷ lệ nữ cao hơn nam. Rung nhĩ, loại hở van 3 lá thực thể, đường kính thất phải và áp lực ĐMP là các triệu chứng lâm sàng và cận lâm sàng tiên lượng tình trạng bệnh hở van 3 lá vừa-nặng.
Từ khóa: bệnh hở van 3 lá, bệnh van 2 lá, Viện Tim Tp.HCM
ABSTRACT
Objective:To describe the clinical and paraclinical characteristics of patients with tricuspid regurgitation (TR) undergoing mitral valve surgery at the Heart Institute Ho Chi Minh City.
Method : Retrospective study – describe and analyze 652 patients hospitalized for mitral valve surgery with TR from mild (grade 1 or 2) to severe (grade 3 or 4 ) in the period from 2000 to 2012.
Results: Female patients ( 65.64 % ) and age average is 46.85 . Mild TR ( level 1 & 2 ) is in 94 patients (14.41 %) and grade 3 & 4 in 558 patients (85.86 %). Atrial fibrillation is higher in patients with severe TR ( 63.8 % ) compared with patients with mild TR ( 36.17 % ) , significant difference ( p < 0.001 ) . NYHA class 2.19 and patients with moderate – severe (grade 2 & 3 ) are at high percentage of 96.48 % . Organic TR ( 46.24 % ) in medium – severe patients is higher than mild ones (7.45 % ) with significant difference ( p < 0.001 ) . The prognostic factors for TR with moderate – severe grade to mild disease including atrial fibrillation (OR = 2,07 , p = 0.01 ) , organic TR (OR = 3.08 , p =0.004 ), right ventrial diameter (OR=1.09, p=0.006) and PAPS (OR = 1.02 , p = 0.02 ).
Conclusion: Patients having mitral valve surgery with TR were hospitalized late with heart failure symptoms such as heart failure, TR severe (>2) , high tricuspid annulus diameter , high PAPS , organic TR and high prevalance in women than men. Atrial fibrillation , TR grade, VD and PAPS are the prognosis for TR severe disease.
Keywords: tricuspid regurgitation, mitral valve disease, Heart Institute HCMC
ĐẶT VẤN ĐỀ
Bệnh hở van 3 lá thường đi kèm với thương tổn van tim bên trái (van 2 lá hoặc van động mạch chủ), hở 3 lá thường phối hợp với bệnh 2 lá nhiều hơn bệnh van động mạch chủ. Theo kết quả khảo sát của tác giả Sagie A. hơn 1/3 bệnh nhân bệnh van tim 2 lá có kèm theo theo tổn thương hở van 3 lá với mức độ hở van 3 lá 2+,(độ 2 trở lên) [10]. Đối với thương tổn của van 3 lá ở mức độ 2+,(độ 2 trở lên) hở van 3 lá từ thấp đến trung bình thì rất khó chẩn đoán sớm bệnh hở van 3 lá do các triệu chứng lâm sàng và cận lâm sàng xuất hiện muộn hoặc không có triệu chứng.
Bệnh hở van 3 lá không mất đi mặc dù đã điều trị phẫu thuật thành công bệnh van 2 lá [1,9,12]. Khi bệnh nhân không được chẩn đoán, can thiệp sớm bệnh lý hở van 3 lá , thì về lâu dài dẫn đến nhiều biến chứng như hở van 3 lá sẽ nặng dần theo thời gian , dãn vòng van 3 lá , dãn thất phải và tăng áp động mạch phổi, dẫn đến suy tim và tử vong [8]. Ở những bệnh nhân phẫu thuật van 2 lá mà không được can thiệp van 3 lá đồng thời thì có đến 74% bệnh nhân sẽ bị hở van 3 lá với độ 2+,(độ 2 trở lên) sau thời gian theo dõi trên 3 năm [6].
Hiện nay, trên thế giới đã có nhiều công trình nghiên cứu mô tả đặc điểm bệnh hở van 3 lá cũng như những nghiên cứu theo dõi tiến triển bệnh theo thời gian. Tuy nhiên, tại Việt Nam những nghiên cứu mô tả bệnh hở van 3 lá ở những người bệnh van 2 lá thì chưa có nhiều. Do đó, chúng tôi tiến hành nghiên cứu này khảo sát đặc điểm lâm sàng và cận lâm sàng bệnh hở van 3 lá ở những bệnh nhân được phẫu thuật van 2 lá tại Viện Tim Tp.HCM nhằm thu thập dữ liệu lâm sàng và cận lâm sàng của bệnh hở van ba lá và xác định những yếu tố có liên quan độc lập với hở van 3 lá mức vừa nặng.
ĐỐI TƯỢNG VÀ PHƯƠNG PHÁP NGHIÊN CỨU
Đối tượng nghiên cứu: Những bệnh nhân bị bệnh van 2 lá được được phẫu thuật tại Viện Tim từ năm 2000 – 2012 và có kèm theo hở van 3 lá từ mức độ từ nhẹ ( độ 1 và 2) đến vừa nặng (độ 3 và 4).
Phương pháp nghiên cứu: Nghiên cứu hồi cứu – mô tả và phân tích
Cỡ mẫu nghiên cứu:
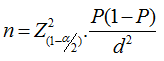
Với tỷ lệ 33.33% bệnh nhân mắc bệnh van 2 lá thì bị kèm bệnh hở van 3 lá với độ (2+) [10], độ chính xác 95% và khoảng sai lệch 10% thì cỡ mẫu tối thiểu cần khảo sát là 85 đối tượng. Tuy nhiên, chúng tôi đã tiến hành thu thập với số lượng mẫu tối đa có thể tiếp cận được.
Thu thập và xử lý số liệu: Số liệu của bệnh nhân thì được thu thập bằng phiếu thu thập và được nhập vào phần mềm EpiData 3.1 và được phân tích bằng phần mềm Stata 12.1. Các số liệu định lượng được biểu diễn giá trị trung bình và độ lệch chuẩn hoặc trung vị và khoảng. Các số liệu định tính được biểu diễn bằng tỷ lệ phần trăm. Sử dụng các phép kiểm định: chi bình phương với biến định tính và danh định; t-test với biến định lượng có phân phối chuẩn; Mann-Whitney với biến định lượng không có phân phối chuẩn; Hồi quy nhị giá tính tỉ số chênh (OR).
KẾT QUẢ
Chúng tôi đã thu thập được số liệu của 652 bệnh nhân nhập viện điều trị phẫu thuật bệnh van 2 lá có kèm theo thương tổn hở van 3 lá với mức độ từ nhẹ (độ 1 và 2) đến nặng (độ 3 và 4) trong khoảng thời gian từ năm 2000 đến năm 2012. Trong số đó, có 94 đối tượng có mức độ hở van 3 lá nhẹ (độ 1 & 2) chiếm tỷ lệ 14.41% và 558 bệnh nhân có mức độ hở van 3 lá vừa-nặng (độ 3 & 4) chiếm tỷ lệ 85.86%.
· Những đặc điểm chung của dân số nghiên cứu:
Bảng 1: Những đặc điểm chung của dân số nghiên cứu
|
Đặc điểm |
Tảt cả bệnh nhân
n=652 |
Hở van 3 lá nhẹ (độ 1&2) n= 94 |
Hở van 3 lá n= 558 |
Giá trị p So sánh nhóm hở nhẹ và nhóm hở vừa-nặng |
|
Tuổi – trung bình |
46.85 ± 12.26 |
46.67 ± 10.63 |
46.88 ± 12.52 |
0.86 |
|
BMI – trung bình |
50.73 ± 9.21 |
51.34 ± 9.83 |
50.62 ± 9.11 |
0.51 |
|
Nữ – tỷ lệ % |
428 (65.64%) |
67 (71.28%) |
361 (64.70%) |
0.23 |
|
RCT(%) |
65 ± 8.2 |
62.43 ± 6.9 |
66.16 ± 8.2 |
0.08 |
|
Nhịp tim |
||||
|
Nhịp xoang |
262 (40.18%) |
60 (63.83%) |
202 (36.2%) |
<0.001 |
|
Rung nhĩ |
390 (59.82%) |
34 (36.17%) |
356 (63.8%) |
|
|
Tổn thương van 2 lá |
||||
|
Hở van 2 lá |
118 (18.1%) |
13 (13.83%) |
105 (18.82%) |
0.51 |
|
Hẹp van 2 lá |
234 (35.89%) |
36 (38.3%) |
198 (35.48%) |
|
|
Hẹp và hở phối hợp |
300 (46.01%) |
45 (47.87%) |
255 (45.7%) |
|
|
Nguyên nhân hở van 2 lá |
||||
|
Thấp |
601 (92.18%) |
91 (96.81%) |
510 (91.4%) |
0.07 |
|
Khác |
51 (7.82%) |
3 (3.19%) |
48 (8.6%) |
|
Ghi chú: RCT = Chỉ số tim/ngực trên phim X-quang ngực thẳng
Tỷ lệ giới tính nữ chiếm tỷ lệ cao (65.64%) và độ tuổi trung bình là 46.85 cho thấy độ tuổi trung niên thường mắc bệnh hở van 3 lá kèm với các loại tổn thương van 2 lá nhiều nhất là hẹp, hẹp và hở phối hợp chiếm tỷ lệ 81.9% và nguyên nhân chính hở van 2 lá chủ yếu do thấp tim (92.18%).
Tỷ lệ bệnh nhân bị rung nhĩ cao hơn nhịp xoang (59.82% so với 40.18%) và tỷ lệ phân bố rung nhĩ cao hơn ở nhóm bệnh nhân bị hở van 3 lá vừa-nặng (63.8%) so với nhóm bệnh nhân bị hở van 3 lá nhẹ (36.17%), sự khác biệt có ý nghĩa thống kê (p<0.001).
· Những đặc điểm lâm sàng và cận lâm sàng:
Bảng 2: Những đặc điểm lâm sàng và cận lâm sàng của dân số nghiên cứu
|
Đặc điểm |
Tảt cả bệnh nhân
n=652 |
Hở van 3 lá nhẹ (độ 1&2) n= 94 |
Hở van 3 lá n= 558 |
Giá trị p So sánh nhóm hở nhẹ và nhóm hở vừa-nặng |
|
NYHA – trung bình |
2.19 ± 0.47 |
2.05 ± 0.37 |
2.21 ± 0.48 |
<0.001 |
|
NYHA độ I |
15 (2.30%) |
4 (4.26%) |
11 (1.97%) |
|
|
NYHA độ II |
503 (77.15%) |
81 (86.17%) |
422 (75.63%) |
|
|
NYHA độ III |
126 (19.33%) |
9 (9.57%) |
117 (20.97%) |
|
|
NYHA độ IV |
8 (1.23%) |
0 |
8 (1.43%) |
|
|
Loại hở van 3 lá |
|
|
|
|
|
Cơ năng |
387 (59.36%) |
87 (92.55%) |
300 (53.76%) |
<0.001 |
|
Thực thể |
265 (40.64%) |
7 (7.45%) |
258 (46.24%) |
|
|
Đường kính |
37.47 ± 4.77 |
34.64 ± 3.60 |
37.94 ± 4.78 |
<0.001 |
|
dVG (mm) |
53.61 ± 10.19 |
51.70 ± 9.13 |
53.94 ± 10.33 |
0.03 |
|
sVG (mm) |
33.25 ± 7.46 |
31.6 ± 6.93 |
33.5 ± 7.51 |
0.02 |
|
EF(%) |
63. 75 ± 5.72 |
64.66 ± 5.46 |
63.59 ± 5.75 |
0.09 |
|
VD (mm) |
24.81 ± 5.62 |
22.36 ± 3.93 |
25.22 ± 5.75 |
<0.001 |
|
OG (mm) |
61.06 ± 10.07 |
57.86 ± 8.24 |
61.59 ± 10.25 |
<0.001 |
|
Áp lực ĐMP (mmHg) |
71.1 ± 16.71 |
61.17 ± 12.53 |
71.61 ± 16.86 |
<0.001 |
Ghi chú: NYHA= phân độ suy tim theo Hiệp hội tim mạch New York; dVG= đường kính thất trái tâm trương; SVG = đường kính thất trái tâm thu; EF = phân suất tống máu;
VD = đường kính thất phải; OG = đường kính nhĩ trái;Áp lực ĐMP = Áp lực động mạch phổi tâm thu.
Phân độ NYHA của các bệnh nhân trung bình là 2.19 và số lượng bệnh nhân bị suy tim độ vừa-nặng (độ 2&3) chiếm tỷ lệ rất cao 96,48% ( Hình 1).
Loại hở van 3 lá cơ năng (59.36%) nhiều hơn loại thực thể (40.64%) khảo sát trên toàn bộ các đối tượng. Khảo sát theo mức độ hở van 3 lá, bệnh nhẹ thì loại hở cơ năng có tỷ lệ 92.55%, còn ở bệnh vừa-nặng thì tỷ lệ là 53.76%. Trong hai loại hở van 3 lá thì loại hở thực thể là tình trạng bệnh nặng và khó xử trí hơn so với loại hở cơ năng, ở bệnh vừa- nặng thì tỷ lệ phân bố hở thực thể (46.24%) cao hơn so với bệnh nhẹ (7.45%), và sự khác biệt này có ý nghĩa thống kê (p<0.001).
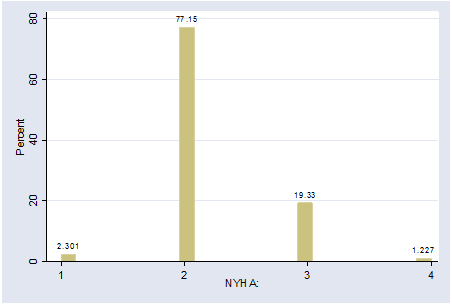
Hình 1: Tỷ lệ % phân độ NYHA trong dân số nghiên cứu
Đường kính vòng van 3 lá đo bằng siêu âm tim trung bình là 37.47 mm cao hơn so với ngưỡng bình thường (< 35 mm), và ghi nhận vòng van 3 lá giãn nhiều hơn khi bệnh nặng hơn (37.49 mm so với 34.64 mm), sự khác biệt này có ý nghĩa thống kê (p<0.001) (Hình 2).
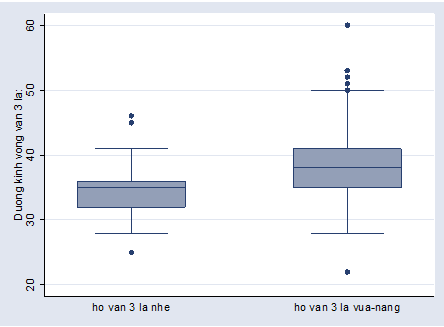
Hình 2: Đường kính vòng van 3 lá giữa 2 nhóm bệnh hở 3 lá nhẹ và vừa-nặng
Các triệu chứng cận lâm sàng khác đi kèm là hậu quả của bệnh hở van 3 lá phối hợp với bệnh van 2 lá như đường kính thất trái tâm trương/tâm thu, đường kính thất phải/nhĩ trái, phân suất tống máu và áp lực ĐMP đều gia tăng hơn giá trị ngường bình thường ở cả 2 nhóm bệnh hở van 3 lá nhẹ và vừa-nặng. Và các triệu chứng ở bệnh vừa-nặng đều cao hơn so với bệnh nhẹ, sự khác biệt có ý nghĩa thống kê (p<0.05).
· Mức độ liên quan của các yếu tố tiên lượng bệnh đến tình trạng hở van 3 lá vừa-nặng so với bệnh hở van 3 lá nhẹ.
Bảng 3: Các yếu tố liên quan với hở 3 lá vừa-nặng (phân tích đơn biến)
|
Yếu tố |
OR |
Khoảng tin cậy 95% |
Giá trị p |
|
Rung nhĩ |
3.11 |
1.97 – 4.9 |
<0.001 |
|
NYHA |
2.40 |
1.37 – 4.2 |
0.002 |
|
Loại hở van 3 lá thực thể |
10.68 |
4.86 – 23.49 |
<0.001 |
|
Đường kính vòng van 3 lá |
1.20 |
1.13 – 1.27 |
<0.001 |
|
dVG |
1.02 |
1 – 1.04 |
0.05 |
|
sVG |
1.03 |
1 – 1.07 |
0.02 |
|
VD |
1.13 |
1.07 – 1.20 |
<0.001 |
|
OG |
1.04 |
1.01 – 1.06 |
0.001 |
|
Áp lực ĐMP |
1.05 |
1.03 – 1.07 |
<0.001 |
Bảng 4: Các yếu tố liên quan với hở 3 lá vừa-nặng ( phân tích đa biến)
|
Yếu tố |
OR |
Khoảng tin cậy 95% |
Giá trị p |
|
Rung nhĩ |
2.07 |
1.18 – 3.62 |
0.01 |
|
NYHA |
1.52 |
0.75 – 3.09 |
0.24 |
|
Loại hở van 3 lá thực thể |
3.08 |
1.44 – 6.61 |
0.004 |
|
Đường kính vòng van 3 lá |
1.02 |
0.95 – 1.09 |
0.551 |
|
sVG |
1.04 |
0.99 – 1.08 |
0.08 |
|
VD |
1.09 |
1.02 – 1.17 |
0.006 |
|
OG |
0.97 |
0.94 – 1.00 |
0.11 |
|
Áp lực ĐMP |
1.02 |
1 – 1.04 |
0.02 |
Ghi chú: NYHA= phân độ suy tim theo Hiệp hội tim mạch New York; SVG = đường kính thất trái tâm thu; VD = đường kính thất phải; OG = đường kính nhĩ trái;Áp lực ĐMP = Áp lực động mạch phổi tâm thu.
Các yếu tố còn lại sau khi phân tích hồi quy đa biến: rung nhĩ (OR=2.07, p=0.01), loại hở van 3 lá thực thể (OR=3.08, p=0.004), đường kính thất phải (OR=1.09, p=0.006) và áp lực ĐMP (OR=1.02;p=0.02) là những yếu tố có liên quan độc lập với mức độ hở van 3 lá vừa-nặng ( Bảng 4 ).
BÀN LUẬN
Tỷ lệ bệnh nhân nữ mắc bệnh tim (65.64%) cao hơn nam giới, kết quả này cũng tương tự như khảo sát của tác giả HHQ.Trí với tỷ lệ nữ 66.9%. Bệnh nhân bị bệnh van 2 lá kèm bệnh hở van 3 lá có tỷ lệ rung nhĩ (59.82%) cao hơn so với bệnh nhân chỉ bị bệnh van 2 lá đơn thuần (33.9%) [3]. Ngoài ra, rung nhĩ có tỷ số chênh OR (2.14) cho thấy yếu tố rung nhĩ thực sự có liên quan đến tình trạng bệnh hở van 3 lá nặng đi kèm bệnh van 2 lá. Tương tự, chỉ số áp lực ĐMP ghi nhận 71.1 mmHg cao hơn so với bệnh nhân chỉ bị bệnh van 2 lá đơn thuần với giá trị 53.6 mmHg.
Tỷ lệ bệnh nhân bị bệnh van 2 lá đi kèm bệnh hở van 3 lá với độ (2+) là 85.86% cao hơn nhiều lần so với tỷ lệ 33.33% của tác giả Sagie A, sự khác biệt này có thể lý giải qua tình trạng nhập viện muộn của bệnh nhân đến khám và phẫu thuật tại Viện Tim Tp.HCM với nhiều triệu chứng nặng khác đi kèm như: NYHA, Chỉ số tim/ngực, đường kính vòng van 3 lá, đường kính thất trái tâm trương, tâm thu (dVG, sVG), đường kính thất phải (VD), đường kính nhĩ trái (OG), áp lực ĐMP đều gia tăng , cũng như việc tầm soát và phát hiện sớm bệnh lý tim mạch còn thấp tại Việt Nam.
Đường kính vòng van 3 lá > 35 – 40 mm kèm với độ hở van 3 lá từ mức độ nhẹ đến vừa-nặng 2+( độ 2 trở lên), hoặc bệnh nhân có tình trạng tăng áp động mạch phổi nặng, thì được khuyến cáo can thiệp sửa van 3 lá [4], như vậy kết quả khảo sát của chúng tôi thì đường kính vòng van 3 lá trung bình của các bệnh nhân trong nghiên cứu này là 37.47 kèm với tỷ lệ hở van 3 là độ mức 2+( độ 2 trở lên) là 85.86% thì cho thấy sự cần thiết phải can thiệp bệnh hở van 3 lá cho những bệnh nhân có bệnh van 2 lá kèm bệnh van 3 lá tại Viện Tim Tp.HCM.
Những yếu tố liên quan đến việc can thiệp hở van 3 lá bao gồm hở van 3 lá (2+) được ghi nhận với OR = 3,9 (p=0,004), tương tự rung nhĩ (OR=9,2, p=0,03), đường kính nhĩ trái (OR=2,8, p=0,03) [7] và những yếu tố liên quan đến chỉ định can thiệp hở van 3 lá ở bệnh nhân có độ hở van 3 lá (2+) kèm với dVG và sVG cao (p<0,001) [5]. Tác giả Diab Mutlack với yếu tố nền áp lực ĐMP cao, do đó ghi nhận: rung nhĩ (OR=4.89); áp lực ĐMP (OR=2.26) [2]. Khi bệnh nhân được can thiệp trong các nghiên cứu của các tác giả Matsunaga và Navia có nghĩa là những yếu tố liên quan đến bệnh hở van 3 lá vừa-nặng so với bệnh nhẹ. Như vậy, kết quả nghiên cứu của chúng tôi cũng đã ghi nhận một số yếu tố có tỷ số chênh OR có ý nghĩa thống kê tương tự đó là rung nhĩ (OR=2.07, p=0.01), và áp lực ĐMP (OR=1.02, p=0.02). Ngoài ra, trong nghiên cứu của chúng tôi ghi nhận thêm yếu tố loại hở van 3 lá thực thể (OR=3.08, p=0.004), đường kính thất phải (OR=1.09, p=0.006), cũng là những yếu tố thuộc khuyến cáo bệnh hở van 3 lá nặng theo các hướng dẫn của các Hiệp hội Tim mạch Mỹ và Châu Ấu [4,11].
KẾT LUẬN
Khi khảo sát những đặc điểm lâm sàng và cận lâm sàng của bệnh nhân hở van 3 lá trên nền bệnh van 2 lá được phẫu thuật tại Viện Tim Tp.HCM, chúng tôi ghi nhận các bệnh nhân nhập viện muộn với các triệu chứng rõ như suy tim, độ hở van 3 lá 2+ ( độ 2 trở lên) , đường kính vòng van 3 lá rộng hơn ngưỡng bình thường (35 mm) , áp lực ĐMP cao hơn ngưỡng bình thường (50 mmHg), loại hở van 3 lá thực thể chủ yếu ở bệnh nhân bị hở van 3 lá vừa-nặng và tỷ lệ bệnh nhân nữ cao hơn bệnh nhân nam. Rung nhĩ, loại hở van 3 lá thực thể, đường kính thất phải và áp lực ĐMP là các yếu tố có liên quan độc lập với mức độ hở van 3 lá vừa-nặng.
TÀI LIỆU THAM KHẢO
1. Breyer RH, McClenathan JH, Michaelis LL, McIntosh CL, Morrow AG. Tricuspid regurgitation. A comparison of nonoperative management, tricuspid annuloplasty, and tricuspid valve replacement. J Thorac Cardiovasc Surg 1976;72:867–74.
2. Diab Mutlak et al. Functional tricuspid regurgitation in patients with pulmonary hypertension, Chest 2009, 135: 115-121
3. Hồ Huỳnh Quang Trí. Luận án Tiến sỹ, Nghiên cứu tiến triển của hở van 3 lá sau phẫu thuật van 2 lá ở người bệnh van tim hậu thấp. Đại học Y Dược Tp.HCM, năm 2010.
4. ACC/AHA 2006 guidelines for the management of patients with valvular heart disease. J Am Coll Cardiol 2006;48: e1-148.
5. Navia JL, Brozzi NA, Klein AL, et al. Moderate tricuspid regurgitation with left-sided degenerative heart valve disease: to repair or not to repair? Ann Thorac Surg 2012;93:59-67.
6.. Matsunaga A et al. Progression of tricuspid regurgitation after repaired functional ischemic mitral regurigation. Circulation 2005;112 (suppl):I-453-I-457.
7. Matsunaga K et al. Preditors of residual tricuspid regurgitation after mitral surgery. Ann Thorac Surg 2003;75:1826-1828.
8. McCarthy PM, Bhudia SK, Rajeswaran J, et al. Tricuspid valve repair: durability and risk factors for failure. J Thorac Cardiovasc Surg 2004;127:674-685.
9. Porter A, Shapira Y, Wurzel M, et al. Tricuspid regurgitation late after mitral valve replacement: clinical and echocardiographic evaluation. J Heart Valve Dis 1999;8:57– 62.
10. Sagie A, et al., Echocardiographic assessment of mitral stenosis and its associated valvular lesions in 205 patients and lack of association with mitral valve prolapse. J Am Soc Echocardiogr 1997.
11. Vahanian et al. ESC guidelines. Eur Heart J 2012;33:2451–24969.
12. Xiao XJ, Huang HL, Zhang JF, et al. Surgical treatment of late tricuspid regurgitation after left cardiac valve replacement. Heart Lung Circ 2004;13:65-69.
13. Shafie MZ, Hayat N, Majid OA. Fate of tricuspid regurgitation after closed valvotomy for mitral stenosis. Chest 1985;88:870-873.







