TS.BS THÂN HÀ NGỌC THỂ
Bộ môn Lão khoa Đại học Y Dược TPHCM
I. NHÂN KHẨU HỌC VÀ DỊCH TỄ HỌC TĂNG HUYẾT ÁP (THA) Ở NGƯỜI CAO TUỔI (NCT):
Già hóa dân số đang là một hiện tượng toàn cầu. Thống kê năm 2019 từ Liên Hiệp Quốc cho thấy trên toàn cầu có 703 triệu người ≥ 65 tuổi, chiếm 9% dân số thế giới. Con số này dự kiến tăng lên thành 1,5 tỷ người trong 2050, chiếm 16% dân số, nghĩa là cứ 6 người thì có 1 người ≥ 65 tuổi [1]. Cũng theo thống kê này của Liên Hiệp Quốc, Việt Nam có trên 7 triệu người ≥ 65 tuổi, chiếm 7,6% dân số [1].
Dựa vào huyết áp (HA) đo tại phòng khám, năm 2015 trên toàn cầu có 1,13 tỉ người bị THA [2], và dự kiến sẽ tăng tới 1.5 tỷ vào năm 2025 [3]. Tần suất lưu hành THA trên thế giới là 30-45%, tần suất này tăng lên >60% ở người >60 tuổi [3].
Do vậy, song hành với tình trạng già hóa dân số là tình trạng tần suất THA vẫn không ngừng gia tăng không những trên thế giới mà ngay tại nước ta.
Tại Mỹ, với định nghĩa THA là HA tâm thu ≥ 130 và/hoặc HA tâm trương ≥ 80 mmHg thì THA chiếm 46% dân số chung [4], chiếm 76% người 65-74 tuổi và chiếm 82% người ≥ 75 tuổi [5]. Tại Việt Nam, chương trình điều tra dịch tễ năm 2015 của Viện Tim mạch Quốc gia Việt Nam cho thấy tỉ lệ THA trên dân số chung là 47,3%, chiếm trên >60% người >60 tuổi và chiếm >80% người >80 tuổi.
THA cũng là nguyên nhân hàng đầu gây tử vong sớm với khoảng 10 triệu người năm 2015; trong đó có 4,9 triệu người do bệnh tim thiếu máu cục bộ; 2 triệu người do xuất huyết não và 1,5 triệu người do đột quỵ nhũn não. Nó cũng là yếu tố nguy cơ chính của suy tim, rung nhĩ, bệnh thận mạn, bệnh mạch máu ngoại vi, suy giảm chức năng nhận thức …[6]
II. CƠ CHẾ THA Ở NCT CÓ GÌ KHÁC? [7]
THA là một rối loạn gồm nhiều yếu tố, mà các yếu tố này khác nhau phụ thuộc vào tuổi. THA ở NCT có một số khuynh hướng khác biệt liên quan với tuổi được liệt kê trong bảng 1. Nhận biết sự khác biệt này cung cấp cho các thầy thuốc cơ sở lựa chọn cách tiếp cận đặc hiệu theo tuổi để kiểm soát tốt hơn THA ở NCT.[7]
| Bảng 1: Các thay đổi theo tuổi liên quan THA [7] |
| 1. Tăng độ nhạy với muối natri, tăng đáp ứng với điều trị lợi tiểu, giảm hoạt tính hệ renin-angiotensin-aldosterone (RAA)
2. THA tâm thu đơn độc thường gặp hơn 3. Tăng độ cứng thành động mạch 4. Rối loạn chức năng nội mô 5. Tăng tần suất THA áo choàng trắng |
- Tăng độ nhạy với muối natri, được định nghĩa là sự tăng huyết áp động mạch song hành với tăng lượng muối natri ăn uống vào. Ở NCT, việc giới hạn lượng muối natri nhập vào trong chế độ ăn uống và việc sử dụng các thuốc thuộc nhóm lợi tiểu sẽ cho hiệu quả kiểm soát huyết áp tốt hơn so với người trẻ. Các yếu tố làm trung gian gây tăng mối liên quan giữa tình trạng muối natri và sự thay đổi huyết áp ở người cao tuổi khá phức tạp, bao gồm: sự tăng đáp ứng thể tích nội môi với lượng muối nhập, muối làm giảm sản xuất nitric oxide (NO) của mạch máu, vàtăng độ cứng thành động mạch.
- Tăng huyết áp tâm thu đơn độc (THATTĐĐ) được đặc trưng bởi huyết áp tâm thu ≥ 140mmHg và huyết áp tâm trương <90mmHg, và hậu quả là áp lực mạch (pulse pressure) cao. THATTĐĐ chủ yếu gặp ở NCT. Trên 60 tuổi, trong đa số trường hợp, huyết áp tâm thu tăng theo tuổi, trong khi huyết áp tâm trương giữ ổn định hoặc giảm. Dữ liệu từ US National Health and Nutrition Examination Survey III (US NHANES 1988-1991) cho thấy 65% người trên 60 tuổi có THATTĐĐ. 87% bệnh nhân >60 tuổi có THA chưa được kiểm soát tốt là THATTĐĐ. THATTĐĐ được đặc trưng bởi giảm độ chun giãn của động mạch (arterial compliance), biểu hiện qua tăng độ cứng thành động mạch.
- Còn nhiều tranh cãi về cơ chế của sự gia tăng độ cứng thành động mạch. Tăng độ cứng thành động mạch là hậu quả của thay đổi cấu trúc và chức năng của các động mạch lớn. Phì đại thành, vôi hóa, tổn thương xơ vữa, cũng như thay đổi chất nền ngoại bào (như tăng sợi collagen và fibronectin, phân mảnh và mất tổ chức hệ thống elastin, liên kết non enzym và tương tác tế bào chất nền), là những yếu tố chính làm thay đổi cấu trúc với giảm elastin và tăng độ cứng các động mạch trung tâm lớn. Thêm vào đó, các thay đổi về chức năng như rối loạn chức năng nội mô và biến đổi phản ứng tế bào cơ trơn, góp phần vào tăng tính cứng thành động mạch [8]. Mặc dù có thể cả 2 yếu tố này đều góp phần làm tăng độ cứng thành động mạch, ảnh hưởng của rối loạn chức năng nội mô có khả năng chính xác hơn về mặt dược lý học.
- Rối loạn chức năng nội mô là do các gốc oxy tự do trong thànhđộng mạchvà do tác động ngược dòng của giảm lưu lượng dự trữ mạch máu ngoại biên. Tích lũy các gốc oxy tự do xuất phát từ các yếu tố nguy cơ tim mạch liên quan đến tuổi, bao gồm xơ vữa động mạch, đái tháo đường, và suy thận cũng như tăng huyết áp. Rối loạn chức năng nội mô biểu hiện trên lâm sàng qua suy giảm khả năng dãn mạch được kích thích bởi acetylcholine, phụ thuộc endothelium, qua trung gian NO.
- Hiệu ứng “THA áo choàng trắng” xảy ra khi huyết áp tăng tạm thời thông qua phản ứng thần kinh tự chủ được kích hoạt bởi quá trình đo huyết áp. Hiệu ứng này tăng dần theo tuổi. Vì thành phần tâm thu thường tăng nhiều hơn tâm trương, tăng huyết áp áo choàng trắng có thể bị nhầm với THATTĐĐ. Tuy nhiên, hiệu ứng áo choàng trắng có thể được xác nhận bằng cách tìm ra sự khác biệt lớn giữa các giá trị huyết áp đo tự động (trong giới hạn bình thường) so với trị số HA do nhân viên y tế đo (thường là cao).
III. TÁC ĐỘNG CỦA THA LÊN NCT: (8)
- Vai trò của các trị số HA tâm thu (HATT), HA tâm trương (HATTr) và áp lực mạch:
HATT và áp lực mạch là yếu tố chỉ điểm nguy cơ tim mạch tốt hơnở NCT, trong khi ở người trẻ hơn thì HATTr phản ánh tốt hơn nguy cơ tim mạch.
Những thay đổi phụ thuộc tuổi trong giá trị tiên lượng của các trị số huyết áp có liên quan với biến đổi theo tuổi của huyết áp tâm thu và tâm trương, đã được trình bày ở trên. HATTr ở người trẻ phụ thuộc chủ yếu vào kháng lực ngoại vi, do đó HATTr thấp phản ánh kháng lực ngoại vi thấp. Hơn nữa, ở người trẻ có tuần hoàn tăng động, HATTr ít biến thiên hơn HATT, do đó HATTr phản ánh tốt hơn nguy cơ tim mạch.
Ở NCT, HATTr thấp chủ yếu phản ánh tăng độ cứng thành động mạch, là biểu hiện chính của lão hóa động mạch hơn là kháng lực ngoại vi thấp (Bảng 2). Trong trường hợp này, HATTr thấp đi kèm với tăng huyết áp tâm thu/áp lực mạch và tăng nguy cơ tim mạch. Ứng dụng lâm sàng của các nhận định này là, ở người trên 55 đến 60 tuổi, huyết áp tâm thu quan trọng hơn huyết áp tâm trương trong đánh giá nguy cơ tim mạch. Tất cả các hướng dẫn điều trị gần đây đều nhấn mạnh rằng, ở NCT, HATT dường như là yếu tố dự báo biến cố tốt hơn HATTr. Hơn nữa, áp lực mạch (PP – Pulse Pressure) có thể có một giá trị tiên lượng bổ sung ở người trên 65 tới 70 tuổi; ở NCT, tăng HATT có nhiều nguy cơ hơn khi kèm theo HATTr thấp.
Bảng 2: Biểu đồ mô tả biến đổi huyết áp ở NCT [8]
| Tuổi | HATT | HATTr | Điều hòa HA | Nguy cơ chính | Chỉ dấu HA tốt hơn | Điều trị |
| 65–80 | ↑ ↑ | ↑ | Tăng PR và AS | Biến chứng tim mạch, | Tăng HATT | Vận động thể lực, đánh giá |
| Suy giảm nhận thức | TOD và tổng CVR toàn thể, | |||||
| Điều trị thuốc (HATT<140) | ||||||
| 65–80 | ↑ | ↔ ↓ | Tăng AS | Biến chứng tim mạch, | Tăng HATT, PP, | Vận động thể lực, đánh giá |
| Suy giảm nhận thức | HATTr thấp | TOD và tổng CVR, | ||||
| Điều trị thuốc (HATT<140) | ||||||
| >80 | ↑ ↑ | ↔ ↓ | Tăng AS | Biến chứng tim mạch | Tăng PP, giảm | CGA, điều trị thuốc |
| Té ngã | HATTr, OH | (HATT<150 hoặc HATT<140 tùy theo tình trạng chức năng) | ||||
| >80 | ↔ ↓ | ↓ ↔ | Tăng AS và | Biến chứng tim mạch, | HATT Bình thường/thấp, HATTr thấp; | CGA, giảm thuốc nếu HATT<130 hoặc có |
| bệnh đồng mắc | Té ngã, mất tự chủ | PP Bình thường/tăng, OH | OH, hạn chế đa thuốc |
AS: tính cứng động mạch; CGA: đánh giá lão khoa toàn diện; CV: tim mạch; CVR: nguy cơ tim mạch; OH: hạ huyết áp tư thế; PP: áp lực mạch; PR: kháng lực ngoại biên; SBP: huyết áp tâm thu; TOD: tổn thương cơ quan đích.
- THA và biến chứng tim mạch:
Một vài nghiên cứu có cỡ mẫu lớn cho thấy huyết áp đo tại phòng khám càng cao thì nguy cơ đột quỵ, bệnh mạch vành, đột tử, suy tim, bệnh động mạch ngoại biên, và bệnh thận giai đoạn cuối càng cao.
Tăng huyết áp tâm thu đơn độc làm tăng gấp 2-4 lần nguy cơ NMCT, phì đại thất trái, rối loạn chức năng thận, đột quỵ và tử vong do tim mạch [9,10].
Thống kê năm 2010 cho thấy THA là nguyên nhân hàng đầu của tử vong và tàn tật trên thế giới. Theo nghiên cứu theo dõi US NHANES với 23.272 bệnh nhân, >50% tử vong do bệnh mạch vành và đột quỵ là ở người THA. Thống kê năm 2012 ở Mỹ cho thấy THA là nguyên nhân đứng hàng thứ 2 (sau ĐTĐ) gây bệnh thận giai đoạn cuối, chiếm 34% số ca bệnh thận giai đoạn cuối [4].
Trong nghiên cứu đoàn hệ Framingham, THA làm tăng gấp đôi nguy cơ đột quỵ ở NCT [35]. Ở người trên 65 tuổi, nguy cơ đột quỵ suốt đời là 15% ở người có THA so với 7% ở người không THA [36].
- Tác động của THA lên chức năng nhận thức:
Các nghiên cứu quan sát ghi nhận mối liên quan giữa tăng huyết áp ở tuổi trung niên với nguy cơ suy giảm nhận thức. Mối liên quan này được ghi nhận đầu tiên trong nghiên cứu Framingham, trong đó THA phát hiện 20 năm trước đó có liên quan nghịch với chức năng nhận thức ở người tăng huyết áp không điều trị [11]. Từ quan sát khởi đầu này, các nghiên cứu dịch tễ cũng khẳng định mối liên quan giữa tăng huyết áp và suy giảm nhận thức [12]. Ví dụ, nghiên cứu Honolulu-Asia Aging theo dõi 3735 đối tượng trên 30 năm cho thấy nguy cơ suy giảm nhận thức ở tuổi 78 tăng lên với mức huyết áp đo được 25 năm trước đó[13]. Trong một nghiên cứu quan trọng của lĩnh vực này, Skoog và cộng sự [14]) cho thấy trong thời gian theo dõi từ 10 đến 15 năm, bệnh nhân có THA bị sa sút trí tuệ nhiều hơn bệnh nhân có huyết áp bình thường. Trong một nghiên cứu theo dõi ngắn hơn 4 năm, nghiên cứu Epidemiology of Vascular Aging cho kết quả nguy cơ suy giảm nhận thức tăng gấp 6 lần ở bệnh nhân tăng huyết áp không điều trị so với nhóm huyết áp bình thường [15]. Dẫu vậy, mối liên quan giữa huyết áp và suy giảm nhận thức ở người cao tuổi không được quan sát thấy ở các nghiên cứu khác [16]. Thời gian THA, phương pháp kiểm tra, cũng như sự khác nhau giữa các dân số có thể giải thích sự không nhất quán này. Hơn nữa, quan niệm hiện tại cho rằng mức huyết áp tuổi trung niên quan trọng hơn trong đánh giá nguy cơ suy giảm nhận thức và sa sút trí tuệ sau này hơn là mức huyết áp ở cuối đời [17].
IV. ĐÁNH GIÁ THA Ở NCT: [7,8]
Ở người cao tuổi nghi ngờ có tăng huyết áp, cần hỏi bệnh sử kỹ, khám lâm sàng và làm một số xét nghiệm. Mục tiêu bao gồm:
- Trả lời câu hỏi kinh điển cho mọi cá nhân mới phát hiện THA, đó là, khẳng định có THA kéo dài hay không, loại trừ THA áo choàng trắng,THA thứ phát và đánh giá tổng nguy cơ tim mạch.
- Đánh giá toàn thể tình trạng chức năng (bệnh đồng mắc, thuốc đang dùng, suy yếu và tự chủ).
Chẩn đoán THA nên dựa trên ít nhất 3 lần đo huyết áp khác nhau, với 2 lần khám riêng biệt. Nguyên tắc đo huyết áp giống với người trẻ. Một điểm lưu ý là kích cỡ băng quấn cần phù hợp với người quá cân và người có chỉ số khối cơ thể thấp.
Nhìn chung, huyết áp nên được đo khi nằm. Để đánh giá phản ứng với tư thế, huyết áp được đo đầu tiên khi nằm sau đó là đo khi đứng. Điều này đặc biệt quan trọng trước khi khởi động điều trị và trước khi thay đổi điều trị. Đo huyết áp tại nhà đánh giá mức huyết áp tốt hơn và loại trừ phản ứng áo choàng trắng. Mặc dù hữu ích, đo huyết áp lưu động 24 giờ ít được quan tâm ở người rất cao tuổi và không thường được dung nạp tốt. Lợi ích chính của phương pháp đo này là phát hiện mối liên quan có thể có giữa giá trị huyết áp và triệu chứng, đặc biệt ở người THA đang được điều trị.
Sự hiện diện của tăng huyết áp tâm thu – tâm trương, hay THATTĐĐ nên được xác nhận bằng vài lần đo huyết áp tại phòng khám hơn là chỉ dựa vào trị số HA đo trong 1 lần khám duy nhất.
Cần đánh giá các bệnh lý có sẵn trước đó, đặc biệt là những rối loạn làm tăng nguy cơ tim mạch, như đái tháo đường, tăng lipid máu và suy thận mạn.
Cần loại trừ các nguyên nhân từ thận và nội tiết gây tăng huyết áp như là một phần trong thăm khám lâm sàng thường qui. Kiểm tra ngưng thở khi ngủ cũng có thể được yêu cầu. Các xét nghiệm được khuyến cáo thực hiện được kê trong Bảng 3. Điện giải đồ, acid uric, creatinine, renin và aldosterone nên được đo trước khi bắt đầu điều trị bằng thuốc. Nồng độ creatinine trong huyết tương tăng cho thấy suy thận, cũng cần loại trừ co thắt hoặc hẹp động mạch thận – là hai yếu tố có thể khắc phục được. Hạ kali máu và/hoặc tăng tỷ lệ renin – aldosterone gợi ý tăng aldosteron nguyên phát, có thể gây tăng huyết áp kháng trị; những phát hiện này sẽ cần lấy nước tiểu 24 giờ để xác định tỷ lệ bài tiết aldosterone trong nước tiểu, và các xét nghiệm sâu hơn để phát hiện một khối u tuyến thượng thận nếu có. Catecholamine nước tiểu được đo để loại trừ u tủy thượng thận (pheochromocytoma). Xét nghiệm nước tiểu vi thể và siêu âm thận giúp phát hiện bệnh nhu mô thận tiềm ẩn hoặc tắc nghẽn dòng chảy ra từ thận. Nếu có âm thổi vùng thượng vị, hoặc nếu có sự chênh lệch về kích thước thận, có thể phải chụp cắt lớp động mạch thận để loại trừ hẹp động mạch thận. Nếu có tiền sử buồn ngủ ban ngày hoặc rối loạn giấc ngủ, nên đo oximetry qua đêm để loại trừ tắc nghẽn do hội chứng ngưng thở khi ngủ.Ngưng thở khi ngủ thường ít được nhận biết nhưng là nguyên nhân tương đối thường gặp ở người cao tuổi. Bệnh này nên được lưu ý ở người quá cân và người than phiền buồn ngủ ban ngày hoặc có ngáy hoặc thở không đều khi ngủ. Suy thận mạn, bệnh thận tắc nghẽn và bệnh tuyến giáp cũng có thể là nguyên nhân thứ phát của tăng huyết áp ở người cao tuổi. Đánh giá đơn độc creatinine huyết thanh có thể đánh giá quá mức chức năng thận ở người cao tuổi. Thay vào đó, nên dùng các công thức ước đoán độ lọc cầu thận sẵn có. Trong các nguyên nhân tăng huyết áp thứ phát, tăng huyết áp do thuốc nên được kiểm tra. Bệnh nhân nên được hỏi về dùng thuốc nhóm NSAIDs, thuốc chống nghẹt mũi, corticoid, điều trị hormon thay thế, thuốc chứa ephedrine, và các thuốc không kê đơn khác mà bệnh nhân không xem là thuốc và không đưa ra trừ khi được hỏi.
Cuối cùng, tăng huyết áp kháng trị cũng có thể do không tuân thủ điều trị (do suy giảm nhận thức), và các nguyên nhân có thể có nên được xem xét thích hợp.
Cũng cần đánh giá mức độ suy yếu và tình trạng hoạt động chức năng ở NCT. Phần đánh giá này sẽ được trình bày kỹ hơn trong một bài tổng quan khác về kiểm soát THA ở người rất cao tuổi sẽ được đăng tải trong các số báo tới.
Đánh giá nguy cơ tim mạch toàn thể, hiện đã được thêm vào quy trình chuẩn của đánh giá huyết áp trong tất cả các hướng dẫn THA gần đây[4,18]. Đánh giá nguy cơ nên bao gồm vài đặc trưng ở NCT:
- Tiền căn cá nhân quan trọng hơn tiền căn gia đình. Thật vậy, với sự lão hóa, di truyền có vai trò ít rõ rệt hơn và người già khó nhớ lại các vấn đề sức khỏe của cha mẹ họ.
- Nghe và sờ khối đập động mạch chủ bụng và âm thổi động mạch là cần thiết trong chẩn đoán phình động mạch chủ bụng với can thiệp có thể có lợi ích đáng kể. Nghi ngờ nên được kiểm chứng bằng siêu âm.
- Đo huyết áp tư thế nằm và đứng nên được đo thường quy ở người cao tuổi có tăng huyết áp không phụ thuộc vào có triệu chứng như chóng mặt, té ngã, ngất.
- Đánh giá độ cứng thành động mạch và độ dày lớp nội trung mạc có thể giúp xác định người cao tuổi còn khỏe mạnh có nguy cơ cao biến chứng tim mạch. Bằng chứng từ các thử nghiệm lâm sàng lớn ở người rất cao tuổi còn yếu.
| Bảng 3: Các thăm dò được khuyến cáo thực hiện ở NCT mới phát hiện THA [7] | |
| Ion đồ
Creatinine huyết tương Acid uric máu Hoạt tính renin huyết tương* Nồng độ aldosterone huyết tương* Bilan lipids Tổng phân tích nước tiểu, xét nghiệm vi thể nước tiểu |
Bài tiết aldosterone nước tiểu 24 giờ*
Bài tiết catecholamine nước tiểu 24 giờ* Điện tâm đồ Siêu âm tim Siêu âm thận Chụp cắt lớp điện toán động mạch thận* Đo nồng độ oxy máu trong đêm* |
* Các thăm dò này không cần làm ở tất cả bệnh nhân
V. BẰNG CHỨNG CỦA LỢI ÍCH ĐIỀU TRỊ THA Ở NCT: [8,12]
- Lợi ích trên kết cục tim mạch:
Nghiên cứu HYVET là nghiên cứu ngẫu nhiên đối chứng (RCT) cho thấy lợi ích của điều trị hạ áp so với giả dược placebo lên tử vong do tim và kết cuộc tim mạch ở người trên 80 tuổi. [19]
Mới đây, một nghiên cứu RCT khác, nghiên cứu SPRINT (Systolic Blood Pressure Intervention Trial), cho thấy lợi ích của giảm HATT <120 mmHg ở bệnh nhân trên 75 tuổi[20], mặc dù nghiên cứu này loại trừ bệnh nhân mất tự chủ, rối loạn nhận thức, đái tháo đường, và tiền căn có đột quỵ.
Tuy nhiên, mối quan hệ giữa huyết áp với tỷ lệ tử vong và các kết cục sức khỏe khác ở người rất cao tuổi và quyết định điều trị hạ áp hay không và như thế nào ở người rất cao tuổi đang được tranh luận. Ở người trung niên, nguy cơ biến cố tim mạch, tử vong do tim mạch và tử vong do mọi nguyên nhân tăng lên khi tăng huyết áp. Tương tự như vậy, nhiều thử nghiệm ở người trung niên [21, 22] và những thử nghiệm khác như SHEP [23] và Syst-Eur [24], cho phép những người tham gia từ 60 tuổi trở lên, đã chỉ ra rằng điều trị tăng huyết áp giảm tỷ lệ tử vong và CVD (hình 1). Trong khi đó, ở người rất cao tuổi, bằng chứng về giá trị tiên đoán của huyết áp và cân bằng lợi ích – nguy cơ của việc điều trị THA không nhất quán [25-28]. Vấn đề kiểm soát THA ở người rất cao tuổi sẽ được đề cập chi tiết hơn trong một bài báo khác. Bảng 4 tổng hợp các nghiên cứu chứng minh lợi ích của việc kiểm soát THA lên kết cục tim mạch ở NCT.
Bảng 4: Tổng hợp các nghiên cứu lâm sàng về hiệu quả điều trị hạ áp ở NCT [29]
| Thử nghiệm lâm sàng | Đối tượng | Mục tiêu | Tiêu chí chính | Tiêu chí phụ |
| HYVET1 | 3845 BN ≥ 80 tuổi có HATT ≥ 160 mmHg | So sánh khác biệt kết cục tim mạch của việc hạ HATT < 150 mmHg hoặc không
Theo dõi 2,1 năm |
Đột quỵ có hay không tử vong không khác biệt (p = 0,06) | Tử vong do mọi nguyên nhân giảm 21% (p = 0,02)
Tử vong do đột quỵ giảm 39% (p = 0,046) Suy tim có hay không tử vong giảm 64% (p < 0,001) |
| SHEP7 | 4736 BN ≥ 60 tuổi có HATT 160 – 219 mmHg | So sánh khác biệt kết cục tim mạch của việc hạ HATT < 150 mmHg hoặc không
Theo dõi 4,5 năm |
Đột quỵ có hay không tử vong giảm 36% (p = 0,0003) | NMCT không tử vong giảm 33%, BMV giảm 25%, NMCT không tử vong hoặc tử vong do BMV giảm 27% (p < 0,05)
Suy tim có hay không tử vong giảm 49% (p < 0,001) |
| Syst-Eur8 | 4695 BN ≥ 60 tuổi có HATT 160 – 219 mmHg | So sánh khác biệt kết cục tim mạch của việc hạ HATT < 150 mmHg hoặc không
Theo dõi 2 năm |
Đột quỵ có hay không tử vong giảm 41%% (p < 0,01) | Kết cục tim mạch có hay không tử vong giảm 29% (p < 0,05)
Đột quỵ không tử vong giảm 44% (p = 0,007) |
| JATOS3 | 4418 BN 65 – 85 tuổi có HATT ≥ 160 mmHg | So sánh khác biệt kết cục tim mạch của hạ áp tích cực < 140 mmHg hoặc không (< 160 mmHg)
Theo dõi 104 tuần |
Biến cố hay tử vong do tim mạch, mạch máu não hoặc suy thận không khác biệt (p = 0,99) | Tử vong do mọi nguyên nhân, suy tim có hay không tử vong không khác biệt (p = 0,22) |
| VADISH5 | 3260 BN 70 – 85 tuổi có HATT ≥ 160 mmHg | So sánh khác biệt kết cục tim mạch của hạ áp tích cực < 140 mmHg hoặc không (< 150 mmHg)
Theo dõi 2,85 năm |
Tổng các biến cố tim mạch không khác biệt (p = 0,383) | Tử vong do mọi nguyên nhân không khác biệt (p = 0,362)
Tử vong tim mạch, đột quỵ có hay không tử vong không khác biệt (p = 0,95) Đột quỵ có hay không tử vong không khác biệt (p = 0,68) |
| SPRINT9 | 9361 BN ≥ 50 tuổi có HATT ≥ 130 mmHg với ít nhất 1 nguy cơ tim mạch ngoại trừ ĐTĐ | So sánh khác biệt kết cục tim mạch của hạ áp tích cực < 120 mmHg hoặc không ( < 140 mmHg)
Theo dõi 3,26 năm |
Tổng các biến cố NMCT, hội chứng vành cấp, đột quỵ, suy tim và tử vong tim mạch giảm 25% ở nhóm hạ áp tích cực (p < 0,001) | Tử vong do mọi nguyên nhân giảm 27% (p = 0,003)
Suy tim giảm 38% (p = 0,002) Tử vong tim mạch giảm 57% (p = 0,005) Tổn thương thận cấp tăng 66% (p < 0,001) Tụt huyết áp tăng 67% (p = 0,001) Ngất tăng 33% (p = 0,05) Rối loạn điện giải tăng 35% (p = 0,02) |
Hình 1: Hiệu quả của điều trị THA tâm thu trong nghiên cứu SHEP [29]
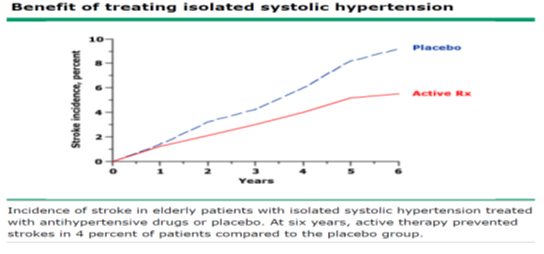
- Lợi ích lên chức năng nhận thức:
Một khía cạnh quan trọng của lợi ích điều trị tăng huyết áp là dự phòng suy giảm nhận thức. Mặc dù các nghiên cứu dịch tễ cho thấy rõ ràng mối liên quan giữa huyết áp cao và suy giảm nhận thức trong thời gian dài, một số yếu tố liên quan đến phương pháp nghiên cứu, như nghiên cứu ngắn hạn, đối tượng nghiên cứu NCT, có thể giải thích lợi ích ít ỏi lên nhận thức trong các nghiên cứu có nhóm chứng (bao gồm HYVET) của việc điều trị hạ áp.[30,31]
Mục tiêu huyết áp đạt được tốt nhất để dự phòng suy giảm nhận thức và sa sút trí tuệ còn chưa rõ. Mới đây kết quả nghiên cứu SPRINT MIND study (Systolic Blood Pressure Intervention Trial/Memory and Cognition in Decreased Hypertension)[32] ở 107 người trên 50 tuổi tăng huyết áp (trung bình 68 tuổi) cho thấy kiểm soát tích cực huyết áp (SBP<120 mm Hg) so với nhóm kiểm soát huyết áp tiêu chuẩn (SBP<140 mm Hg) thì không giảm có ý nghĩa thống kê nguy cơ sa sút trí tuệ. Dẫu vậy, do kết thúc nghiên cứu sớm và số ca sa sút trí tuệ ít hơn dự kiến nên nghiên cứu không đủ mạnh cho kết cục này.
VI. CHIẾN LƯỢC ĐIỀU TRỊ THA Ở NCT:
- Ngưỡng điều trị thuốc THA ở NCT theo các hướng dẫn điều trị THA trên thế giới:
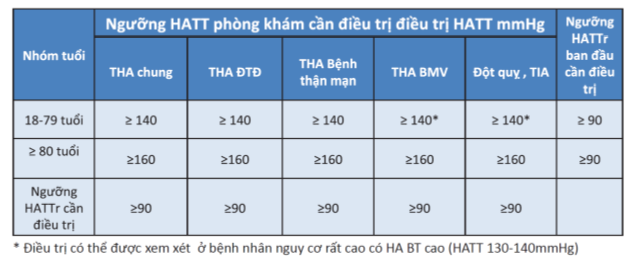
Hội tim mạch Mỹ khuyến cáo đánh giá nguy cơ bệnh tim mạch do xơ vữa (BTMDXV) ở tất cả người lớn THA, kể cả NCT và căn cứ vào đó để quyết định ngưỡng khởi trị thuốc hạ áp. Tuy nhiên, để cho tiện lợi, có thể giả định là đại đa số NCT đều có nguy cơ BTMDXV là ≥ 10%, thuộc nhóm nguy cơ cao, và do đó sẽ bắt đầu điều trị thuốc hạ áp ở ngưỡng HA ≥ 130/80 mmHg.[4]
Trong hướng dẫn điều trị THA của Hội tim mạch châu Âu, NCT là ≥ 65 tuổi, và người rất cao tuổi là ≥ 80 tuổi. Hướng dẫn điều trị THA của Hội tim mạch châu Âu đề cập chi tiết hơn ngưỡng HA cần điều trị tùy theo tuổi, dựa trên tiêu chuẩn HYVET, Hội tim mạch châu Âu khuyến cáo khởi đầu điều trị tăng huyết áp ở người ≥80 tuổi khi SBP >160 mmHg. Ngưỡng này sẽ là ≥ 140/90 mmHg cho NCT < 80 tuổi [18]
Hội tim mạch học quốc gia Việt Nam cũng đồng thuận quan điểm của Hội tim mạch châu Âu, theo đó, ngưỡng bắt đầu điều trị thuốc hạ áp ở người ≥ 80 tuổi sẽ cao hơn so với người < 80 tuổi (bảng 5). [18,33]
Bảng 5: Tóm tắt ngưỡng HA (đo tại phòng khám) cần điều trị [33]
- HA mục tiêu:
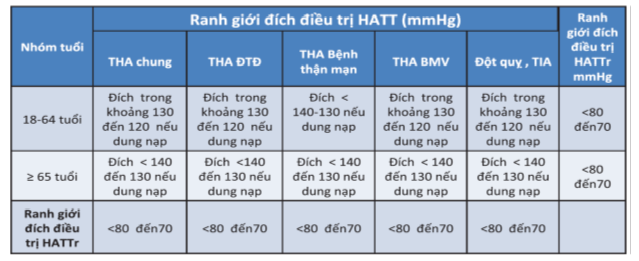
Hội tim mạch Mỹ đề nghị mục tiêu huyết áp <130/80 mmHg cho cả người dưới 65 tuổi lẫn trên 65 tuổi, đặc biệt là ở NCT đã biết có bệnh tim mạch hay có nguy cơ có biến cố BTMDXV ≥ 10% [4].
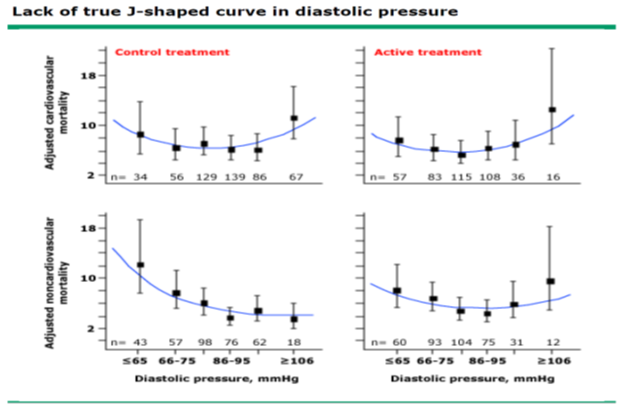
Hội tim mạch châu Âu đề xuất khái niệm ranh giới đíchvì trong điều trị THA có chứng cứ hiệu quả điều trị theo biểu đồ đường cong J nhằm bảo đảm an toàn khi hạ thấp HA (hình 2) [18,29]. Ranh giới đích cần đạt sẽ thay đổi tùy theo tuổi và mức HA mà NCT có thể dung nạp được, theo đó ranh giới đích ở NCT ≥ 65 tuổi sẽ cao hơn người lớn < 65 tuổi (bảng 6) [18].
Hội tim mạch châu Âu cũng khuyến cáo đối với NCT ≥ 65 tuổi với bệnh đồng mắc và có hạn chế về tuổi thọ, cần thẩm định lâm sàng kỹ, đánh giá điều kiện sống cũng như nên đánh giá lão khoa toàn diện và kỳ vọng sống để có thể cân nhắc nguy cơ và lợi ích của việc điều trị hạ áp tích cực [18].
Bảng 6: Ranh giới đích điều trị THA [18,33]
Hình 2: Thiếu đường cong hình J trong HATTr [29]
- Thay đổi lối sống có quan trọng trong quản lý THA ở NCT không?[7]
Trọng lượng cơ thể nhìn chung tăng theo tuổi, và trong nhiều nghiên cứu về dân số, mức huyết áp đã được chứng minh là có liên quan trực tiếp với trọng lượng cơ thể. Tăng huyết áp thường gặp hơn và thường khó kiểm soát hơn ở nhóm người thừa cân. Trong một nghiên cứu gần đây trên 6.263 đàn ông và phụ nữ Tây Ban Nha, khối lượng cơ thể và chu vi vòng eo cho thấy tác động trực tiếp đến tỷ lệ tăng huyết áp và không kiểm soát được huyết áp.
Giảm cân tác động lên huyết áp thông qua chế độ ăn kiêng thay đổi tùy theo từng bệnh nhân. Tuy nhiên, giảm cân nên là mục tiêu được xem xét ở bất kỳ bệnh nhân cao tuổi nào có chỉ số khối cơ thể lớn hơn 26. Giảm lượng rượu thường là yếu tố chính dẫn đến thành công từ các biện pháp ăn kiêng, dẫn đến giảm ấn tượng cả trọng lượng cơ thể và huyết áp.
Huyết áp có mối quan hệ trực tiếp với việc tiêu thụ rượu, không phụ thuộc vào trọng lượng cơ thể. Ở nhiều người béo phì, đặc biệt là ở nam giới trong các xã hội phát triển, uống rượu là một nguồn cung cấp năng lượng cao. Do đó, hạn chế rượu có thể có tác động kép đến huyết áp: thông qua việc giảm cân do giảm lượng calories ăn vào và hoạt tính tăng áp lực thành mạch không phụ thuộc vào cân nặng của rượu.
Mặc dù có bằng chứng cho thấy độ nhạy muối tăng ở người cao tuổi, nhưng vẫn thiếu sự thống nhất chung của các bác sĩ lâm sàng đối với việc hạn chế muối trong chế độ ăn uống ở bệnh nhân tăng huyết áp cao tuổi. Có một số lý do cho điều này: ảnh hưởng của việc hạn chế muối đối với huyết áp trong các thử nghiệm lâm sàng đã thay đổi; mức độ thiếu hụt muối cần thiết cho một tác dụng hạ huyết áp đáng kể là không chắc chắn, nhu cầu thay đổi chế độ ăn uống có thể được bỏ qua bằng cách gây mất muối bằng thuốc lợi tiểu. Tuy nhiên, những phát hiện từ các nghiên cứu có nhóm chứng ở những đối tượng lớn tuổi bị tăng huyết áp tâm thu ủng hộ việc sử dụng chế độ ăn ít natri (trong khoảng 60-90 mmol mỗi ngày) để giảm huyết áp.
Sự khác biệt đáng kể về độ nhạy natri được thấy giữa các bệnh nhân tăng huyết áp. Có thể thử chế độ ăn ít natri ởNCT bị THATTĐĐ nhẹ (Giai đoạn I), đặc biệt là ở những NCT có tỷ lệ bài tiết natri cao với chế độ ăn uống thông thường, sẵn sàng điều chỉnh lượng muối nhập và có tiền sử bệnh gút hoặc bị tác dụng phụ của thuốc lợi tiểu.
Nhìn chung, tập aerobic thường xuyên có liên quan đến việc giảm huyết áp ở bệnh nhân tăng huyết áp. Tuy nhiên, các báo cáo cho kết quả khác nhau về tác dụng của tập aerobic đối với tăng huyết áp ở người cao tuổi. Hiệu quả của việc tập thể dục vừa phải trong việc kiểm soát tăng huyết áp đã được nghiên cứu ở một nhóm phụ nữ cao tuổi, gần một nửa trong số họ bị THATTĐĐ. HATT thấp hơn đáng kể ở những người di chuyển > 5 giờ mỗi ngày so với những người di chuyển ít hơn. Tuy nhiên, một thử nghiệm khác cho thấy độ cứng động mạch ở THATTĐĐ không thay đổivới đạp xe mức độ gắng sức vừa phải. Hiệu quả của việc tập vận động thể lực lâu dài trong việc đảo ngược hoặc ngăn ngừa sự cứng thành động mạch và tăng huyết áp cần được nghiên cứu thêm. Tuy nhiên, tập thể dục nhịp điệu làm tăng HLD-c trong huyết tương và giảm tổng nguy cơ tim mạch, đặc biệt quan trọng ở NCT tăng huyết áp kèm rối loạn lipid và đái tháo đường. Nếu viêm khớp hạn chế đi bộ hoặc chạy ở bệnh nhân cao tuổi, lội hoặc thể dục nhịp điệu dưới nước (aquarobics) trong một bể thủy trị liệu là những cách khác để vận động.
- Thuốc hạ áp nào phù hợp để điều trị THA ở NCT? [7,18,19]
Cần nhớ tuổi không phải là rào cản của điều trị hạ áp vì THA là yếu tố nguy cơ quan trọng của bệnh tật và tử vong ở mọi lứa tuổi, bao gồm người rất cao tuổi.
Hội tim mạch châu Âu chỉ khuyến cáo đơn trị liệu ở người rất cao tuổi hoặc THA độ I nguy cơ thấp. Ở tất cả NCT khác, việc sử dụngviên phối hợp liều cố định 2 hay 3 thứ thuốc được khuyến cáo. Khi sử dụng phối hợp thuốc ở NCT, nên sử dụng liều thấp nhất có thể. Ở NCT, đặc biệt là người rất cao tuổi hay có suy yếu, cần theo dõi hạ huyết áp tư thế, các triệu chứng kèm hạ huyết áp tư thế và phòng ngừa té ngã cũng như theo dõi tác dụng phụ và khả năng dung nạp thuốc của bệnh nhân.
Điều trị THA ở NCT thường khó khăn hơn ở người trẻ, vì việc quyết định điều trị và lựa chọn thuốc điều trị phải dựa trên tình trạng lâm sàng của bệnh nhân, tiền sử bệnh bao gồm bệnh đồng mắc, các thuốc trị các bệnh đồng mắc, điều trị hạ áp trước đó ở thời điểm ban đầu và kinh nghiệm dùng thuốc trước đó, tác dụng phụ của thuốc, tương tác thuốc cũng như có suy yếu hay không và kỳ vọng sống như thế nào.
Thử nghiệm ALLHAT [34] cho thấy một loại thuốc lợi tiểu (chlorthalidone), được dùng một lần mỗi ngày, có hiệu quả tương đương với thuốc chẹn kênh canxi hoặc thuốc ức chế men chuyển trong điều trị tăng huyết áp và đạt hiệu quả hơn trong việc ngăn ngừa kết quả bất lợi về tim mạch. Lợi tiểu thiazide-like, indapamide, được chứng minh là có tính chọn lọc hơn thuốc chẹn thụ thể angio-tenin II hoặc thuốc chẹn kênh canxi để giảm huyết áp tâm thu và áp lực mạch mà không làm giảm huyết áp tâm trương bình thường; mà như ta đã biết, HATTr thấp quá mức được coi là gây khó chịu ở NCT, do vậy đây là một lợi thế củathuốc lợi tiểu thiazide-like, indapamide và cũng là lý do thuốc này được khuyến cáo lựa chọn đầu taytrong điều trị tăng huyết áp ở người cao tuổi. Tuy nhiên, cần phải lưu ý khi sử dụng thuốc lợi tiểu ở người cao tuổi vì NCT thường nhạy cảm với thuốc lợi tiểu. Liều cao không thích hợp có thể gây hạ huyết áp, rối loạn điện giải hoặc tăng urê huyết. Hạ kali máu ít xảy ra khi thuốc lợi tiểu được kết hợp với thuốc lợi tiểu giữ kali (spironolactone, amiloride) hoặc thuốc ức chế angiotensin.
Phối hợp lợi tiểu thiazide-like với nhóm thuốc chẹn kênh canxi cũng thường được ưu tiên lựa chọn, đặc biệt ở NCT với THATTĐĐ vì hiệu quả hạ áp tốt và giảm đáng kể nguy cơ NMCT và đột quỵ.Một phân tích gộp4 nghiên cứu trên 30.791 bệnh nhân cho thấy phối hợp lợi tiểu thiazide-like với thuốc chẹn kênh canxi làm giảm 17% NMCT, 23% đột quỵ [37].
Nghiên cứu HYVET cho thấy lợi ích của việc điều trị indapamide SR phối hợp hoặc không với perindopril ở người trên 80 tuổi với giảm 30% đột quỵ, giảm 39% tử vong do đột quỵ, giảm 21% tử vong do mọi nguyên nhân, giảm 23% tử vong do nguyên nhân tim mạch, và giảm 64% suy tim. [19]
Ngoài ra, có thể sử dụng thuốc chẹn kênh canxi phối hợp với thuốc ức chế men chuyển hoặc thuốc ức chế thụ thể angiotensin II. Ức chế men chuyển hoặc thuốc ức chế thụ thể angiotensin II có thể được ưu tiên hơn sử dụng thuốc chẹn kênh canxi như là bước đầu tiên khi có dấu hiệu suy tim hoặc phì đại thất trái.
Các chất chủ vận đồng hoạt tính trung ương (như clonidine hoặc guanfacine) ít có vai trò ở người cao tuổi, vì tác dụng an thần và các tác dụng phụ khác. Sử dụng các thuốc ức chế alpha-adrenoceptor ngoại vi có nguy cơ hạ huyết áp tư thế.
Nếu thuốc chẹn beta đã được chỉ định để điều trị các bệnh đi kèm như rối loạn nhịp tim hoặc phòng ngừa thứ phát nhồi máu cơ tim, thì không nên ngừng sử dụng; tuy nhiên, chẹn beta có tác dụng hạn chế đối với huyết áp tâm thu. Các kết quả từ 2 nghiên cứu chính (LIFE và ASCOT-BPLA) cho thấy thuốc chẹn beta có hiệu quả thấp hơn các thuốc hạ áp khác trong việc ngăn ngừa đột quỵ. Do vậy, chẹn beta không còn được xem là thuốc lựa chọn đầu tay để điều trị THA, đặc biệt là ở NCT. Ngoài ra, trái ngược với các nhóm thuốc hạ áp quan trọng khác, thuốc chẹn beta không làm giảm sóng dội ngược động mạch (arterialwave reflection), thường hay có ở NCT bị THA và cũng không điều chỉnh được tình trạng cứng thành động mạch. Nghiên cứu ConduitArtery Function Evaluation đã khảo sát tác dụng lâu dài của liệu pháp atenolol ± thiazide so với điều trị bằng perindopril ± amlodipine đối với áp lực động mạch chủ trung tâm và huyết động học. Mặc dù sự giảm huyết áp là tương tự ở 2 nhánh điều trị, áp lực mạch ở động mạch chủ trung tâm thấp hơn đáng kể ở nhánh perindopril ± amlodipine (áp lực ĐMC trung tâm được xem như là một chỉ số làm tăngsóng dội ngược động mạch). Tương tự, áp lực mạch trung tâm và sóng mạch dội ngược đã được thấy có liên quan chặt chẽ với các biến cố tim mạch gộp và biến cố bệnh thận. Do đó, các tác nhân làm giảm sóng dội ngược động mạch, như amlodipine và perindopril, có thể không chỉ làm giảm áp lực trung tâm nhiều hơn các tác nhân khác như thuốc chẹn beta, mà còn có thể dẫn đến dự hậu lâm sàng tốt hơn. Dẫu vậy, những phát hiện tiêu cực về thuốc chẹn beta không phải là lý do không sử dụng chúng để phòng ngừa thứ phát ở những bệnh nhân THA đã từng có tiền sử biến cố mạch vành.
VII. TÓM TẮT VÀ KHUYẾN CÁO:
- THA là bệnh lý rất thường gặp ở NCT, chiếm trên >60% người >60 tuổi và chiếm >80% người >80 tuổi.
- THA ở NCT thường kèm tăng độ nhạy với muối natri, tăng đáp ứng với điều trị lợi tiểu, giảm hoạt tính hệ renin-angiotensin-aldosterone.THA tâm thu đơn độc thường gặp hơn, kèm tăng độ cứng thành động mạch, rối loạn chức năng nội mô và tăng tần suất THA áo choàng trắng.
- Tất cả bệnh nhân cao tuổi THA đều phải chú ý thay đổi lối sống đặc biệt là giảm ăn mặn và giảm cân ở người béo phì.
- Khởi trị thuốc hạ áp liều thấp, tăng liều từ từ. Đơn trị ở người trên 80 tuổi, đặc biệt có kèm suy yếu. Nếu phối hợp thuốc nên dùng viên phối hợp 2-3 thứ thuốc để tăng tuân trị và hiệu quả.
- Thuốc ưu tiên được lựa chọn là lợi tiểu thiazide-like, chẹn canxi và ức chế hệ RAA dựa trên đặc điểm sinh lý – sinh lý bệnh THA ở NCT và kết quả các thử nghiệm lâm sàng điều trị THA ở NCT. Ưu tiên lựa chọn các thuốc có tác dụng kéo dài, có bằng chứng làm giảm các biến chứng/ tổn thương cơ quan đích, đặc biệt là đột quỵ
- Cần chú ý các tác dụng phụ, hạ huyết áp tư thế, té ngã và sự tuân thủ điều trị. HA mục tiêu không nên < 130 mmHg đối với HATT và không nên < 70 mmHg đối với HATTr.
TÀI LIỆU THAM KHẢO
- United Nations, Department of Economic and Social Affairs, Population Division (2019). World Population Ageing 2019: Highlights(ST/ESA/SER.A/430).
- NCD Risk Factor Collaboration. Worldwide trends in blood pressure from1975 to 2015: a pooled analysis of 1479 population-based measurement studieswith 19.1 million participants. Lancet 2017;389:37–55.
- Chow CK, Teo KK, Rangarajan S, Islam S, Gupta R, Avezum A, Bahonar A, Chifamba J, Dagenais G, Diaz R, Kazmi K, Lanas F, Wei L, Lopez-Jaramillo P, Fanghong L, Ismail NH, Puoane T, Rosengren A, Szuba A, Temizhan A, Wielgosz A, Yusuf R, Yusufali A, McKee M, Liu L, Mony P, Yusuf S, PURE Study Investigators. Prevalence, awareness, treatment, and control of hypertension in rural and urban communities in high-, middle-, and low-income countries. JAMA 2013;310:959–968.
- Whelton PK, Carey RM, Aronow WS, Casey Jr DE, Collins KJ, Dennison Himmelfarb C, DePalma SM, Gidding S, Jamerson KA, Jones DW, MacLaughlin EJ, Muntner P, Ovbiagele B, Smith Jr SC, Spencer CC, Stafford RS, Taler SJ, Thomas RJ, Williams Sr KA, WilliamsonJD,WrightJrJT,2017 ACC/AHA/AAPA/ABC/ACPM/AGS/APhA/ASH/ASPC/NMA/PCNA Guideline for the Prevention, Detection, Evaluation, and Management of High Blood Pressure in Adults, Journal of the American College of Cardiology (2017), doi: 10.1016/j.jacc.2017.11.006.
- Muntner P, Carey RM, Gidding S, et al. Potential US Population Impact of the 2017 ACC/AHAHigh Blood Pressure Guideline. Circulation 2018; 137:109.
- Forouzanfar MH, et al. Global burden of hypertension and systolic blood pressure of at least 110 to 115mmHg, 1990-2015. JAMA 2017; 317:165–182.
- Gordon Stewart Stokes. Management of hypertension in the elderly patient. Clinical Interventions in Aging 2009:4 379–389
- Athanase Benetos, Mirko Petrovic, Timo Strandberg. Hypertension Management in Older and Frail Older Patients. Circ Res. 2019;124:1045-1060. DOI: 10.1161/CIRCRESAHA.118.313236.
- Izzo JL Jr, Levy D, Black HR. Clinical Advisory Statement. Importance of systolic blood pressure in older Americans. Hypertension 2000; 35:1021.
- Young JH, Klag MJ, Muntner P, et al. Blood pressure and decline in kidney function: findings from the Systolic Hypertension in the Elderly Program (SHEP). J Am Soc Nephrol 2002; 13:2776.
- Elias MF, Wolf PA, D’Agostino RB, Cobb J, White LR. Untreated blood pressure level is inversely related to cognitive functioning: the Framingham Study. Am J Epidemiol. 1993; 138:353–364.
- Qiu C, Winblad B, Fratiglioni L. The age-dependent relation of bloodpressure to cognitive function and dementia. Lancet Neurol. 2005;4:487-499. doi: 10.1016/S1474-4422(05)70141-1
- Launer LJ, Ross GW, Petrovitch H, Masaki K, Foley D, White LR, HavlikRJ. Midlife blood pressure and dementia: the Honolulu-Asia aging study.Neurobiol Aging. 2000;21:49–55.
- Skoog I, Lernfelt B, Landahl S, Palmertz B, Andreasson LA, Nilsson L,Persson G, Odén A, Svanborg A. 15-year longitudinal study of blood pressureand dementia. Lancet. 1996;347:1141–1145.
- Tzourio C, Dufouil C, Ducimetière P, Alpérovitch A. Cognitive declinein individuals with high blood pressure: a longitudinal study in the elderly.EVA Study Group. Epidemiology of Vascular Aging. Neurology.1999;53:1948–1952.
- Di Carlo A, Baldereschi M, Amaducci L, Maggi S, Grigoletto F, ScarlatoInzitari D. Cognitive impairment without dementia in older people:prevalence, vascular risk factors, impact on disability. The ItalianLongitudinal Study on Aging. J Am Geriatr Soc. 2000;48:775–782.
- Baumgart M, Snyder HM, Carrillo MC, Fazio S, Kim H, Johns H.Summary of the evidence on modifiable risk factors for cognitive declineand dementia: a population-based perspective. Alzheimers Dement.2015;11:718–726. doi: 10.1016/j.jalz.2015.05.016
- Bryan Williams et al. 2018 ESC/ESH Guidelines for themanagement of arterial hypertension. European Heart Journal (2018) 39, 3021–3104. doi:10.1093/eurheartj/ehy339
- Beckett NS, Peters R, Fletcher AE, et al; HYVET Study Group. Treatment of hypertension in patients 80 years of age or older. N Engl JMed. 2008; 358:1887–1898. doi: 10.1056/NEJMoa0801369
- Williamson JD, Supiano MA, Applegate WB, et al; SPRINT Research Group. Intensive vs standard blood pressure control and cardiovascular disease outcomes in adults aged ≥75 years: a randomized clinical trial. JAMA. 2016; 315:2673–2682. doi: 10.1001/jama.2016.7050
- Law MR, Morris JK, Wald NJ. Use of blood pressure lowering drugs in the prevention of cardiovascular disease: meta-analysis of 147 randomised trials in the context of expectations from prospective epidemiological studies. BMJ. 2009;338:b1665
- Moraes AAI, Baena CP, Muka T, Bano A, Buitrago-Lopez A, Zazula A, et al. Achieved systolic blood pressure in older people: a systematic review and meta-analysis. BMC Geriatr. 2017;17(1):279.
- SHEP Cooperative Research Group. Prevention of stroke by antihypertensive drug treatment in older persons with isolated systolic hypertension. Final results of the Systolic Hypertension in the Elderly Program (SHEP). Jama. 1991; 265(24):3255–64.
- Staessen J, Bulpitt C, Clement D, De Leeuw P, Fagard R, Fletcher A, et al. Relation between mortality and treated blood pressure in elderly patients with hypertension: report of the European working party on high blood pressure in the elderly. BMJ. 1989;298(6687):1552–6.
- Guidelines, 2011: National Institute for Health and Care Excellence.Hypertension in adults: diagnosis and management. London: NICE; 2011
- James PA, Oparil S, Carter BL, Cushman WC, Dennison-Himmelfarb C, Handler J, et al. 2014 evidence-based guideline for the management of high blood pressure in adults: report from the panel members appointed to the Eighth Joint National Committee (JNC 8). JAMA. 2014;311(5):507–20.
- Mancia G, Fagard R, Narkiewicz K, Redon J, Zanchetti A, Bohm M, et al. 2013 ESH/ESC Practice Guidelines for the Management of Arterial Hypertension. Blood Press. 2014;23(1):3–16.
- Siu AL. Screening for high blood pressure in adults: U.S. Preventive Services Task Force recommendation statement. Ann Intern Med. 2015;163(10):778–86.
- Brent M Egan, MD. Treatment of hypertension in older adults, particularly isolated systolic hypertension – UpToDate. last updated:Jul 01, 2019.
- Peters R, Beckett N, Forette F, Tuomilehto J, Clarke R, Ritchie C, Waldman A, Walton I, Poulter R, Ma S, Comsa M, Burch L, Fletcher A, Bulpitt C; HYVET Investigators. Incident dementia and blood pressure lowering in the Hypertension in the Very Elderly Trial cognitive function assessment (HYVET-COG): a double-blind, placebo controlled trial. Lancet Neurol. 2008;7:683–689. doi: 10.1016/S1474-4422(08)70143-1
- Skoog I. Antihypertensive treatment and dementia prevention. Lancet Neurol. 2008;7:664–665. doi: 10.1016/S1474-4422(08)70144-3
- SPRINT MIND Investigators for the SPRINT Research Group, Williamson JD, Pajewski NM, Auchus AP. Effect of intensive vs standard blood pressure control on probable dementia: a randomized clinical trial. JAMA. 2019;321:553–561. doi:10.1001/jama.2018.21442
- Hội Tim mạch Học Quốc gia Việt Nam (2018). Khuyến cáo về chẩn đoán và điều trị tăng huyết áp 2018
- ALLHAT Collaborative Research Group. Major Outcomes in High-Risk Hypertensive Patients Randomized to Angiotensin-Converting Enzyme Inhibitor or Calcium Channel Blocker vs Diuretic. The Antihypertensive and Lipid-Lowering Treatment to Prevent Heart Attack Trial (ALLHAT). JAMA. 2002;288:2981-299
- Aronow WS. Hypertension-related stroke prevention in the elderly. Curr Hypertens Rep. 2013;15:582‐
- Turin TC, Okamura T, Afzal AR, et al. Hypertension and lifetime risk of stroke. J Hypertens. 2016;34:116‐122
- Stefano F. Rimoldi et al.Efficacy and Safety of Calcium Channel Blocker/Diuretics Combination Therapy in Hypertensive Patients: A Meta-Analysis. J Clin Hypertens (Greenwich). 2015;17:193–199.







