Nguyễn Thị Hải Yến1*, Nguyễn Thị Quỳnh Nga1, Trần Thị Hồng Nguyên1,
Lê Phước Thành Nhân5, Phạm Thị Thắm4, Nguyễn Võ Thu Hiền3, Phạm Thị Thu Hiền2,
Nguyễn Dương Duy Khoa1, Trương Văn Đạt1, Lê Đình Thanh2, Lê Đặng Tú Nguyên1,2, Phạm Đình Luyến1
1Đại học Y Dược Thành phố Hồ Chí Minh
2Bệnh viện Thống Nhất, Thành phố Hồ Chí Minh
3Bệnh viện Nguyễn Trãi, Thành phố Hồ Chí Minh
4Bệnh viện Nhân dân Gia Định, Thành phố Hồ Chí Minh
5Bệnh viện Lê Văn Thịnh, Thành phố Hồ Chí Minh
Mục tiêu: So sánh chi phí, hiệu quả và phân tích chi phí-hiệu quả của các dạng thuốc phối hợp liều cố định chứa đồng thời Amlodipine, Perindopril và đồng thời Amlodipine, Indapamide, Perindopril so với phối hợp tương tự (khác hoạt chất) trong điều trị tăng huyết áp ở 4 bệnh viện tại Thành phố Hồ Chí Minh.
Phương pháp nghiên cứu: Từ các dữ liệu được hồi cứu với các đơn thuốc phân loại tăng huyết áp theo mã ICD-10, phân tích chi phí được tiến hành qua mô hình tuyến tính tổng quát. Nghiên cứu được thực hiện dưới quan điểm của cơ quan chi trả. Dữ liệu về hiệu quả điều trị được tính toán dựa trên tỉ lệ mắc phải các biến cố giữa nhóm đối chứng và nhóm thử nghiệm qua phân tích sống còn. Kết quả phân tích chi phí-hiệu quả được biểu thị dưới dạng chỉ số chi phí-hiệu quả tăng thêm (ICER) và kết quả phân tích độ nhạy xác suất.
Kết quả: Mặc dù chi phí điều trị ngoại trú ở phối hợp tự do FEC-PH2, FEC-PH3 lần lượt thấp hơn 1,10 và 1,29 lần so với sử dụng FDC-PH2, FDC-PH3, chi phí trong điều trị nội trú của FEC-PH2 và FEC-PH3 lại cao hơn 1,75 và 1,54 lần so với việc sử dụng FDC. Kết quả phân tích sống còn cho thấy nhóm đối chứng có tỉ lệ mắc phải biến cố cao hơn so với nhóm thực nghiệm. Thuốc phối hợp liều cố định FDC 2 thuốc và 3 thuốc vượt trội so với phối hợp tự do FEC cùng số loại, giúp tiết kiệm lần lượt 390.540 VND và 1.150.162 VND chi phí điều trị, tăng 0,009 và 0,008 tỉ lệ tránh được biến cố. Kết quả phân tích độ nhạy xác suất khẳng định trong các trường hợp phân tích, t in turn huốc phối hợp liều cố định FDC khi cần đều đạt chi phí-hiệu quả.
Kết luận: Từ quan điểm của cơ quan chi trả, thuốc phối hợp liều cố định tiết kiệm chi phí và tăng hiệu quả so với phối hợp tự do trong điều trị tăng huyết áp tại các bệnh viện đã khảo sát.
Từ khóa: thuốc phối hợp liều cố định, Amlodipine, Indapamide, Perindopril, tăng huyết áp, chi phí-hiệu quả
ABSTRACT
Objectives: Cost evaluation, comparative effectiveness and cost-effectiveness analysis of fixed dose combination (FDC) compared to others (with different active ingredients) in hypertensive treatment in four hospitals at Ho Chi Minh city.
Research methods: From retrospective data with hypertensive diseases according to ICD-10 codes, cost evaluation was performed using a generalized linear model. This study was carried out from the payer perspective. Therapeutic effectiveness was calculated based on the incidence rate for composite outcomes between the control and treatment theurapy through survival analysis. Results of the cost-effectiveness analysis were expressed as incremental cost-effectiveness ratio (ICER) and evaluated by the probability sensitivity analysis.
Results: Although the outpatient cost of FEC-PH2, FEC-PH3 were less than 1.10 and 1.29 times, respectively, compared to FDC-PH2, FDC-PH3, the inpatient cost of FEC-PH2 and FEC-PH3 was 1.75 and 1.54 times as higher as that of FDC. The results of the survival analysis showed that Control group had a higher incidence of events than Treatment group. Two-drug three-drug single-pill FDC dominated FEC, saving 390,540 VND and 1,150,162 VND in treatment costs, respectively and increasing of 0.009 and 0.008 of composite outcome prevention in turns. The results of the probability sensitivity analysis confirmed the robustness of the basecase results.
Conclusion: From the payer perspective, fixed dose combination saved cost while increasing effectiveness relative to FDC in the treatment of hypertension in four hospitals.
Keywords: FDC, Amlodipine, Indapamide, Perindopril, Hypertension, Cost-effectiveness.
- ĐẶT VẤN ĐỀ
Trong điều trị tăng huyết áp (THA) hiện nay, việc sử dụng liệu pháp đơn trị được chứng minh là chưa đủ để đạt được mức huyết áp mục tiêu ở hầu hết các người bệnh đang điều trị. Thậm chí việc tăng liều đơn trị của các dược chất có nguy cơ dẫn đến các tác dụng không mong muốn [1]. Bên cạnh đó, việc chuyển đổi giữa các liệu pháp đơn trị theo các hướng dẫn trước đây thường không cho thấy hiệu quả cao mà còn tốn thời gian, gây khó chịu cho người bệnh, xa hơn là sự tuân thủ và tin tưởng của người bệnh. Trong khi đó, điều trị phối hợp đã và đang được xem là chiến lược chính để tăng tỷ lệ người bệnh kiểm soát được huyết áp, cho thấy hiệu quả cao hơn so với liệu pháp đơn trị [2]. Với mục tiêu giảm chi phí điều trị và tăng sự tuân của người bệnh, thuốc phối hợp liều cố định (Fixed dose combination – FDC) cho thấy tiềm năng khi so với việc sử dụng phối hợp tự do nhiều loại thuốc (Free equivalent combination – FEC) trong điều trị THA. Các nhóm thuốc thường được lựa chọn trong điều trị phối hợp gồm phối hợp giữa nhóm thuốc ức chế men chuyển/ chẹn thụ thể Angiotensin (ACEi/ARB) và nhóm thuốc chẹn kênh calci và/hoặc nhóm thuốc lợi tiểu, trong một số trường hợp đặc thù, các nhóm thuốc chẹn thụ thể β được cân nhắc sử dụng [3].
Thuốc phối hợp liều cố định 2 thuốc Amlodipine + Perindopril (Viacoram®) cũng như 3 thuốc Amlodipine + Indapamide + Perindopril (Triplixam®) đã được sử dụng rộng rãi trên thế giới và đã có chế phẩm được đăng ký lưu hành tại Việt Nam. Các chế phẩm này tạo nên thói quen sử dụng thuốc đầy đủ trong việc kiểm soát huyết áp mục tiêu, do đó, việc đánh giá so sánh chi phí – hiệu quả của viên phối hợp liều cố định này so với sử dụng đồng thời nhiều viên riêng lẻ là cần thiết. Mặc dù trên thế giới nhiều nghiên cứu đánh giá công nghệ y tế trên thuốc phối hợp liều cố định, tuy nhiên tại Việt Nam hiện chưa có nghiên cứu chi phí – hiệu quả nào cho các phối hợp này trong điều trị tăng huyết áp. Xuất phát từ thực tiễn trên, nghiên cứu được thực hiện với mục tiêu đánh giá chi phí – hiệu quả của thuốc phối hợp liều cố định trong điều trị tăng huyết áp tại các bệnh viện nghiên cứu.
II. PHƯƠNG PHÁP NGHIÊN CỨU
2.1. Thiết kế nghiên cứu
Nghiên cứu so sánh chi phí, hiệu quả và đánh giá chi phí – hiệu quả của hai nhóm thực nghiệm (treatment group): (1) Viên phối hợp liều cố định trong điều trị tăng huyết áp chứa 2 hoạt chất: perindopril arginine 7 mg, amlodipine 5 mg (FDC-PH2), (2) Viên phối hợp liều cố định trong điều trị tăng huyết áp chứa perindopril arginine 5 mg, indapamide 1,25 mg, amlodipin 5 mg (FDC-PH3). Đối với (1), nhóm đối chứng (control group) là các nhóm thuốc chẹn thụ thể angiotensin, amlodipine 5 mg (FEC-PH2). Đối với (2), nhóm đối chứng là các nhóm thuốc chẹn thụ thể angiotensin, indapamide 1,25 mg/hydrochlorothiazide 12,5 mg, và amlodipine 5 mg (FEC-PH3). Hàm lượng các thuốc chẹn thụ thể angiotensin tương đương với perindopril (sử dụng ở nhóm thực nghiệm) gồm Telmisartan 40mg, Lorsartan 50mg, Valsartan 80mg, Candesartan 8mg, Irbesartan 150mg [4].
2.2. Dân số nghiên cứu
Nghiên cứu tiến hành hồi cứu toàn bộ thông tin hồ sơ dữ liệu điện tử của người bệnh, lựa chọn thỏa mãn các tiêu chí sau:
Tiêu chí lựa chọn
- Có chẩn đoán một trong các mã ICD-10: I10, I11, I12, I13, I15
- Người bệnh từ 18 tuổi trở lên;
- Điều trị tại: (1) tuyến Trung ương: Bệnh viện Thống Nhất; (2) tuyến tỉnh/thành: (i) Bệnh viện Nhân dân Gia Định, (ii) Bệnh viện Nguyễn Trãi; (3) tuyến quận/huyện: Bệnh viện Lê Văn Thịnh.
- Điều trị ngoại trú trong khoảng thời gian từ 1/1/2016 đến 31/12/2020. Thời gian điều trị ngoại trú tối thiểu là 12 tháng và khoảng cách giữa hai lần khám tiếp nối không quá 90 ngày [5].
Tiêu chí loại trừ
- Thiếu thông tin về thuốc sử dụng, mã ICD-10, chi phí điều trị;
- Đơn thuốc [ứng với đợt điều trị ngoại trú] không có thuốc điều trị THA.
Đối với trường hợp người bệnh thỏa mãn các tiêu chí trên, nghiên cứu tiến hành rà soát trường hợp người bệnh điều trị nội trú vì các biến cố liên quan đến THA, và thu thập thông tin về chi phí và điêu trị.
Đối với nghiên cứu sử dụng dữ liệu quan quan sát, nghiên cứu sử dụng phương pháp Inverse probability of treatment weighting (IPTW) để cân bằng biến nhiễu (bao gồm: tuổi, giới tính, bệnh mắc kèm) khi phân tích [6].
2.3. Phân tích chi phí điều trị
Nghiên cứu sử dụng quan điểm của cơ quan chi trả là Bảo hiểm y tế để phân tích chi phí điều trị,
thành phần chi phí phân tích là các chi phí trực tiếp y tế. Tổng chi phí điều trị THA (hay còn được gọi là chi phí liên quan tới THA – Hypertension-associated cost) bao gồm (1) chi phí điều trị THA (Hypertension treatment cost) và (2) chi phí phân bổ cho các bệnh mắc kèm (Hypertension-attributable costs) [7]. Để ước tính hai nhóm chi phí này, nghiên cứu sử dụng mô hình tuyến tính tổng quát (Generalized linear model),
với họ phân phối Gamma (Gamma distribution) và hàm liên kết log (loglink), ứng dụng cho dữ liệu chi phí ở mức độ cá thể người bệnh [8], [9], [10]. Nghiên cứu so sánh chi phí điều trị THA (loại trừ chi phí phân bổ cho bệnh mắc kèm) giữa nhóm đối chứng và nhóm thực nghiệm thông qua mô hình tuyến tính tổng quát (phân phối Gamma và hàm liên kết log). Kết quả kiểm định có ý nghĩa thống kê khi p<0,05.
2.2.2. Phân tích hiệu quả điều trị
Trong nhiều nghiên cứu trước đây, hiệu quả điều trị THA được đánh giá dựa trên giá trị chỉ số huyết áp của người bệnh qua các giai đoạn cụ thể. Tuy nhiên, khi hồi cứu dữ liệu từ hồ sơ điện tử, giá trị chỉ số huyết áp có thể thiếu hoặc việc trích xuất gặp phải nhiều khó khăn, độ tin cậy thấp. Do đó, nghiên cứu tiến hành đánh giá hiệu quả điều trị của nhóm thực nghiệm và nhóm đối chứng thông qua các biến cố mắc phải bao gồm: (i) đau thắt ngực (I20); (ii) bệnh tim thiếu máu cục bộ (I25); (iii) suy tim và rung nhĩ (I48/I50) và (iv) tai biến mạch máu não (I60-I69). Nghiên cứu sử dụng phương pháp phân tích sống còn (survival analysis) với phép ước tính Kaplan-Meier để đánh giá hiệu quả điều trị. Tỉ số rủi ro (hazard ratio-HR) và khoảng tin cậy (CI) cũng được tính toán qua mô hình Cox. Kết quả phân tích Kaplan-Meier được kiểm định phép kiểm log-rank với độ tin cậy 95%.
2.2.3. Phân tích chi phí-hiệu quả
Kết quả phân tích chi phí-hiệu quả là chi phí tăng thêm và hiệu quả tăng thêm của nhóm khảo sát so với nhóm đối chứng. Từ đó, chỉ số chi phí-hiệu quả tăng thêm ICER (Incremental cost-effectiveness ratio) được tính toán. Chỉ số ICER – chỉ số cho biết chi phí gia tăng trên một đơn vị hiệu quả gia tăng được ước tính theo công thức:
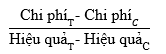
Trong đó: T là nhóm thực nghiệm FDC (FDC-PH2 hoặc FDC-PH3); C là nhóm đối chứng FEC (FEC-PH2 hoặc FEC-PH2). Chi phí bao gồm chi phí điều trị ngoại trú (sử dụng chi phí điều trị THA) và chi phí điều trị nội trú. Hiệu quả là tỷ lệ tránh được biến cố tai biến mạch máu não.
Nghiên cứu sử dụng phương pháp phân tích độ nhạy xác suất (PSA) nhằm đánh giá tác động đồng thời. Trong phương pháp phân tích độ nhạy xác suất PSA, mỗi biến số đầu vào của mô hình đều có một mức độ bất định nhất định và được mô tả thông qua một phân phối xác suất. Nghiên cứu sử dụng 100.000 vòng lặp Monte Carlo để ghi nhận các cặp giá trị chi phí và hiệu quả khác nhau. Kết quả sẽ được trình bày thông qua giá trị ước lượng điểm ICER kèm theo khoảng tin cậy 95%, đường cong chấp nhận chi phí-hiệu quả và
mặt phẳng chi phí-hiệu quả với đám mây ước lượng chỉ số ICER.
III. KẾT QUẢ
Quy trình thu thập mẫu nghiên cứu được thể hiện trong Hình 1. Tổng số người bệnh THA áp tại bốn bệnh viện trong giai đoạn nghiên cứu là 196.508 người bệnh chiếm 38,1% tổng số người bệnh ngoại trú, trong đó số người bệnh trên 18 tuổi có sử dụng thuốc điều trị THA là 51.999 người bệnh.
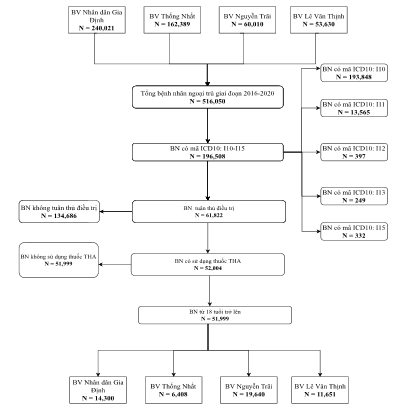
Hình 1. Quy trình thu thập mẫu nghiên cứu
3.1. Chi phí điều trị
Tổng chi phí liên quan đến THA và tổng chi phí phân bổ chp bệnh mắc kèm tại bốn bệnh viện lần lượt là 835.011.527.618 VND và 512.957.798.110 VND. Tại mỗi bệnh viện, tổng chi phí liên quan đến THA dao động từ 96.904.889.984 VND (Bệnh viện Thống Nhất) đến 173.329.671.695 VND (Bệnh viện Nhân dân Gia Định). Chi phí trung bình người – đợt khám cao nhất thuộc về Bệnh viện Thống Nhất với 366.889±236.030, thấp nhất thuộc về Bệnh viện Nguyễn Trãi với 227.807±193.129. (Bảng 1)
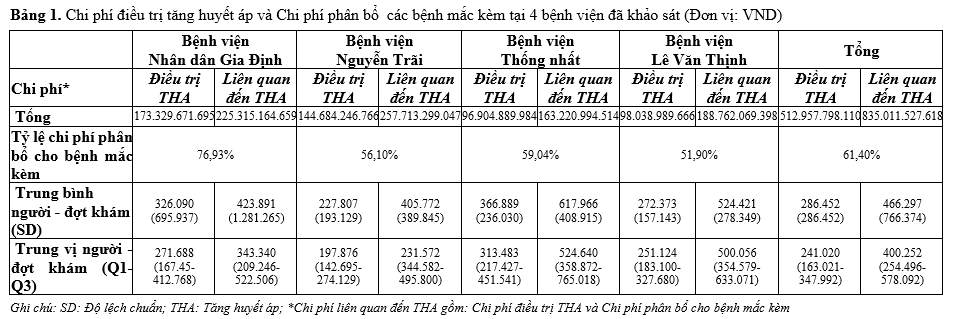
Kết quả phân tích mô hình tuyến tính tổng quát cho thấy trong dữ liệu điều trị THA ngoại trú, chi phí sử dụng FEC-PH2, FEC-PH3 lần lượt thấp hơn 1,10 và 1,29 lần so với sử dụng FDC-PH2, FDC-PH3. Tuy nhiên, trong điều trị nội trú, việc dùng thuốc FDC 2 và 3 thuốc lại có chi phí thấp hơn 1,75 và 1,54 lần so với việc phối hợp FEC (Bảng 2). Kết quả ước tính tổng chi phí điều trị trung bình trong một năm của hai liệu pháp điều trị này được thể hiện ở Bảng 3, trong đó chi phí ở nhóm đối chứng dao động nhiều hơn so với nhóm khảo sát.
Bảng 2. So sánh chi phí điều trị THA của thuốc phối hợp liều cố định và phối hợp thuốc tự do
| Nhóm | Hệ số hồi quy (CI 95%) | Trị số z*** |
| So sánh chi phí trong việc phối hợp 2 thuốc điều trị THA | ||
| Ngoại trú* | ||
| Hệ số chặn (FDC-PH2) | 14,3847 (14,309; 14,461) | 371,048 |
| FEC-PH2 | – 0,0978 (-0,141; -0,054) | -4,403 |
| Nội trú** | ||
| Hệ số chặn (FDC-PH2) | 13,9843 (13,683; 14,285) | 91,028 |
| FEC-PH2 | 0,5615 (0,230; 0,893) | 3,322 |
| So sánh chi phí trong việc phối hợp 3 thuốc điều trị THA | ||
| Ngoại trú* | ||
| Hệ số chặn (FDC-PH3) | 14,8740 (14,775; 14,973) | 295,058 |
| FEC-PH3 | -0,2546 (-0,318; -0,192) | -7,921 |
| Nội trú** | ||
| Hệ số chặn (FDC-PH3) | 14,8394 (14,458; 15,221) | 76,251 |
| FEC-PH3 | 0,4309 (0,037; 0,825) | 2,143 |
Ghi chú: kết quả của mô hình tuyến tính tổng quát với biến phụ thuộc là chi phí điều trị THA và biến độc lập là phân nhóm thuốc sử dụng, trong đó (*): đã được hiệu chỉnh theo thời gian điều trị ngoại trú; (**) đã được hiệu chỉnh theo số lần nhập viện nội trú.
***Các giá trị hệ số của mô hình điều có ý nghĩa thống kê (p<0,05); giá trị chi phí được ước tính dạng log.
3.2. Hiệu quả điều trị
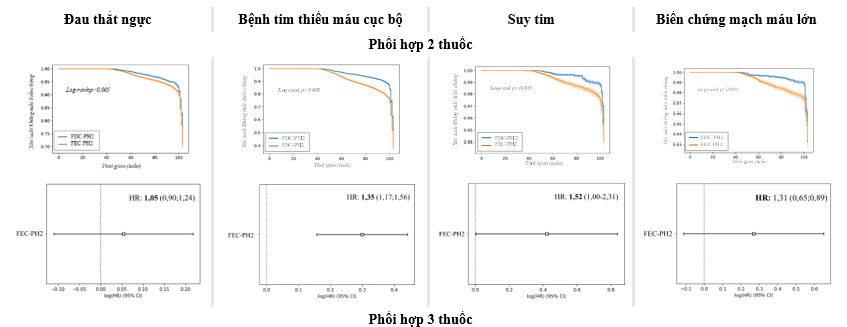
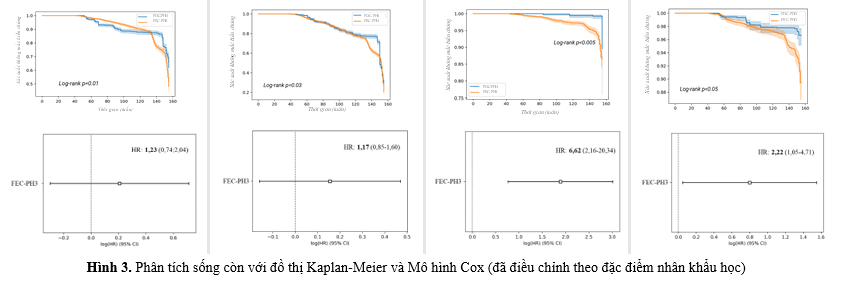
Kết quả phân tích Kaplan-Meier và Cox cho thấy người bệnh điều trị với các phối hợp tự do FEC có nguy cơ mắc phải các biến cố cao hơn so với sử dụng thuốc phối hợp liều cố định FDC ở cả phối hợp 2 và 3 thuốc. Cụ thể, FEC có nguy cơ mắc phải các biến cố cao gấp 1,05 đến 2,22 lần so với FDC. Đặc biệt, biến cố suy tim ở người bệnh sử dụng FEC-PH3 có tỉ lệ mắc phải cao gấp 6,62 lần so với nhóm FDC-PH3.
(Hình 3)
3.3. Phân tích chi phí–hiệu quả
Hiệu quả điều trị tương ứng với nhóm thực nghiệm và đối chứng được ước tính trên trung bình tỷ lệ không mắc phải biến cố tai biến mạch máu não lần lượt là 0,994 và 0,985 (2 thuốc); 0,981 và 0,973 (3 thuốc). So sánh tính chi phí-hiệu quả của cả hai trường hợp khảo sát, thuốc phối hợp liều cố định đều vượt trội so với phối hợp thuốc tự do.
Kết quả phân tích nền cho thấy khi sử dụng thuốc phối hợp liều cố định 2 hoạt chất chi phí trung bình để điều trị và xử lý biến cố của FDC thấp hơn 14,4% so với nhóm đối chứng và hiệu quả điều trị cũng cao hơn đối với biến cố tai biến mạch máu não. Tương tự, thấy khi sử dụng thuốc phối hợp liều cố định 3 hoạt chất chi phí trung bình để điều trị và xử lý biến cố của FDC thấp hơn 12,3% so với nhóm đối chứng và hiệu quả điều trị cũng cao hơn đối với biến cố tai biến mạch máu não.
Bảng 3. Kết quả phân tích chi phí-hiệu quả
| Phối hợp liều cố định (FDC) | Phối hợp thuốc tự do (FEC) | Δ | |
| PHỐI HỢP 2 THUỐC | |||
| Chi phí (VND) | |||
| Tổng chi phí điều trị trung bình một năm | 5.322.736 | 6.217.682 | -894.946 |
| Hiệu quả | |||
| Tỉ lệ tránh được biến cố (%) | 0,994 | 0,985 | 0,009 |
| ICER | Vượt trội | ||
| PHỐI HỢP 3 THUỐC | |||
| Chi phí (VND) | |||
| Tổng chi phí điều trị trung bình một năm | 8.390.400 | 9.566.246 | -1.175.846 |
| Hiệu quả | |||
| Tỉ lệ tránh được biến cố (%) | 0,981 | 0,973 | 0,008 |
| ICER | Vượt trội | ||
| 3.4. Phân tích độ nhạy xác suất
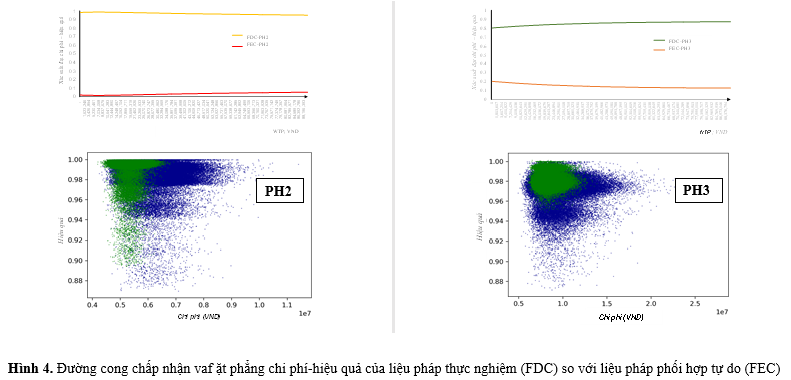
Kết quả phân tích độ nhạy xác suất PSA sử dụng phương pháp Monte-Carlo với 100.000 vòng lặp được trình bày trong Hình 4. Trong khoảng ngưỡng chi trả (WTP) được khảo sát, đường cong chấp nhận chi phí-hiệu quả của phối hợp 2 thuốc và 3 thuốc cho thấy xác suất đạt chi phí hiệu quả của thuốc phối hợp liều cố định là trên 90% và trên 80%. |
|||
BÀN LUẬN
Nghiên cứu thực hiện phân tích chi phí – hiệu quả của thuốc phối hợp liều cố định (FDC) so với liệu pháp phối hợp tự do (FEC) trong điều trị THA tại 04 bệnh viện trên địa bàn thành phố Hồ Chí Minh gồm Bệnh viện Thống Nhất, Bệnh viện Nhân dân Gia Định, Bệnh viện Nguyễn Trãi và Bệnh viện Lê Văn Thịnh. Với bối cảnh nghiên cứu tại 4 bệnh viện khác nhau, nghiên cứu thu thập được đặc điểm người bệnh đa dạng hơn để có đánh giá khách quan hơn. Hai nhóm can thiệp được so sánh lần lượt là: FDC-PH2 (perindopril arginine 7 mg, amlodipine 5 mg) và FEC-PH2 , FDC-PH3 (perindopril arginine 5 mg, indapamide 1,25 mg, amlodipin 5 mg) và FEC-PH3. Kết quả phân tích cho thấy trong 2 trường hợp thuốc FDC-PH2 và FDC-PH3 đều đạt chi phí – hiệu quả vượt trội hơn so với FEC-PH2 và FEC-PH3. Xác suất đạt chi phí – hiệu quả của FEC-PH2 là 90% và FEC-PH3 là 80%.
Một số nghiên cứu trên thế giới về chi phí – hiệu quả của thuốc FDC so với FEC cũng đã chứng minh được tính chi phí hiệu quả của thuốc FDC. Nghiên cứu của Maodong Ren và cộng sự đã đánh giá chi phí – hiệu quả của FDC (Olmesartan/Amlodipine) so với FEC (Olmesartan + Amlodipine) cũng cho thấy FDC vượt trội về chi phí hiệu quả so với FEC (về chi phí: giảm ¥ 5,439 ($ 791,36)/người bệnh và về hiệu quả: giảm biến cố và tử vong, QALY tăng 0,052/người bệnh) [11]. Một nghiên cứu khác được thực hiện tại Trung Quốc, Ấn Độ, Mexico, Nigeria và Nam Phi khi đánh giá chi phí – hiệu quả của FDC (Aspirin + Statin +
2 thuốc hạ HA) cũng cho thấy khả năng đạt chi phí – hiệu quả của FDC ở cả các nước có thu nhập cao và các nước có thu nhập trung bình – thấp [12].
Trong thực tế lâm sàng, thuốc THA là phương pháp điều trị chính để kiểm soát THA nói chung và THA điều trị ngoại trú nói riêng. Hiện nay các phác đồ điều trị THA đều khuyến cáo sử dụng kết hợp thuốc ngay từ bước khởi đầu điều trị THA [13], [14]. Tại Việt Nam, theo Thông tư 21/2013/TT-BYT tổ chức
Hội đồng Thuốc điều trị Bệnh viện hướng dẫn xây dựng danh mục thuốc dùng trong bệnh viện với tiêu chí lựa chọn thuốc là ưu tiên lựa chọn thuốc ở dạng đơn chất. Cùng với đó, theo thói quen kê đơn từ trước tới nay của bác sĩ là sử dụng đơn chất hoặc kết hợp nhiều viên uống đơn chất thay vì sử dụng 1 viên FDC ảnh hưởng thói quen cũng như tâm lý sử dụng thuốc của người bệnh. Đó là những hạn chế dẫn đến tình hình sử dụng FDC trong phác đồ điều trị bệnh THA hiện nay tại Việt Nam còn chưa phổ biến. Mặc khác, chi phí của FDC cũng cao hơn so với FEC, chưa nhiều nhà máy sản xuất thuốc FDC generic cũng là một trong những nguyên nhân khiến cho tỉ lệ sử dụng FDC còn hạn chế ở các bệnh viện đang tham gia nghiên cứu.
Tuy nhiên, hiện nay xu hướng trên thế giới đều khuyến khích sử dụng thuốc FDC cho người bệnh không chỉ điều trị THA mà còn trong các bệnh lý mãn tính khác [15], [16]. Điều này cũng đã được ghi nhận trong khuyến cáo của VNHA 2018 và một số tổ chức khác trên thế giới (ESC, WHO, ISH) đều ưu tiên sử dụng FDC để tăng tuân thủ điều trị, giúp kiểm soát tốt huyết áp từ đó giúp tăng chi phí hiệu quả điều trị bệnh. Đồng thời, các kết quả của nghiên cứu cung cấp những minh chứng khoa học cho thấy được tiềm năng về hiệu quả nói riêng và chi phí – hiệu quả của FDC trong điều trị THA. Chính vì vậy, cần nâng cao nhận thức của cơ quan chi trả, nhà thực hành lâm sàng (bác sĩ, nhân viên y tế,…) về sử dụng FDC trong thực hành điều trị THA để cân bằng giữa chi phí – hiệu quả cho người bệnh THA và giảm thiểu gánh nặng bệnh tật của bệnh THA đối với xã hội.
KẾT LUẬN
Từ quan điểm của cơ quan chi trả, việc sử dụng thuốc phối hợp liều cố định 2 thuốc và 3 thuốc giúp giảm chi phí và tăng chất lượng sống của người bệnh so với việc phối hợp tự do các thuốc tại 4 bệnh viện đã khảo sát. Trong điều trị THA cũng như các bệnh mắc kèm cần chú trọng đến vấn đề kiểm soát tỉ lệ mắc phải các biến cố nhằm nâng cao chất lượng sống của người bệnh.
TÀI LIỆU THAM KHẢO
[1] G. A. Mensah and G. Bakris, “Treatment and Control of High Blood Pressure in Adults,” Cardiol. Clin., vol. 28, no. 4, pp. 609–622, Nov. 2010, doi: 10.1016/j.ccl.2010.08.002.
[2] D. S. Wald, M. Law, J. K. Morris, J. P. Bestwick, and N. J. Wald, “Combination Therapy Versus Monotherapy in Reducing Blood Pressure: Meta-analysis on 11,000 Participants from 42 Trials,” Am. J. Med., vol. 122, no. 3, pp. 290–300, Mar. 2009, doi: 10.1016/j.amjmed.2008.09.038.
[3] B. Williams et al., “2018 ESC/ESH Guidelines for the management of arterial hypertension,” Eur. Heart J., vol. 39, no. 33, pp. 3021–3104, Sep. 2018, doi: 10.1093/eurheartj/ehy339.
[4] J.-G. Wang, E. Pimenta, and F. Chwallek, “Comparative review of the blood pressure-lowering and cardiovascular benefits of telmisartan and perindopril,” Vasc. Health Risk Manag., p. 189, Apr. 2014, doi: 10.2147/VHRM.S59429.
[5] M. A. de Á. Machado et al., “Comparative effectiveness of antihypertensive drugs in nondiabetic patients with hypertension: A population-based study.,” J. Clin. Hypertens. (Greenwich)., vol. 19, no. 10, pp. 999–1009, Oct. 2017, doi: 10.1111/jch.13055.
[6] N. C. Chesnaye et al., “An introduction to inverse probability of treatment weighting in observational research,” Clin. Kidney J., vol. 15, no. 1, pp. 14–20, Jan. 2022, doi: 10.1093/ckj/sfab158.
[7] G. Wang, S. D. Grosse, and M. W. Schooley, “Conducting Research on the Economics of Hypertension to Improve Cardiovascular Health.,” American journal of preventive medicine, vol. 53, no. 6 Suppl 2. pp. S115–S117, Dec. 2017, doi: 10.1016/j.amepre.2017.08.005.
[8] E. B. Kirkland et al., “Trends in healthcare expenditures among US adults with hypertension: National estimates, 2003-2014,” J. Am. Heart Assoc., vol. 7, no. 11, pp. 2003–2014, 2018, doi: 10.1161/JAHA.118.008731.
[9] C. G. Weaver et al., “Healthcare Costs Attributable to Hypertension: Canadian Population-Based Cohort Study.,” Hypertens. (Dallas, Tex. 1979), vol. 66, no. 3, pp. 502–508, Sep. 2015, doi: 10.1161/HYPERTENSIONAHA.115.05702.
[10] S. Cortaredona and B. Ventelou, “The extra cost of comorbidity: multiple illnesses and the economic burden of non-communicable diseases.,” BMC Med., vol. 15, no. 1, p. 216, Dec. 2017, doi: 10.1186/s12916-017-0978-2.
[11] M. Ren, D. Xuan, Y. Lu, Y. Fu, and J. Xuan, “Economic evaluation of olmesartan/amlodipine fixed-dose combination for hypertension treatment in China,” J. Med. Econ., vol. 23, no. 4, pp. 394–400, Apr. 2020, doi: 10.1080/13696998.2019.1699799.
[12] J. K. Lin et al., “Cost-effectiveness of a fixed-dose combination pill for secondary prevention of cardiovascular disease in China, India, Mexico, Nigeria, and South Africa: a modelling study,” Lancet Glob. Heal., vol. 7, no. 10, pp. e1346–e1358, 2019.
[13] Minh Huỳnh Văn và cs, “Khuyến cáo về chẩn đoán v à điề u trị tăng huyết áp 2018,” Hội Tim Mạch Học Việt Nam. 2018.
[14] T. Unger et al., “2020 International Society of Hypertension Global Hypertension Practice Guidelines,” Hypertension, vol. 75, no. 6, pp. 1334–1357, Jun. 2020, doi: 10.1161/HYPERTENSIONAHA.120.15026.
[15] D. J. DiPette et al., “Fixed‐dose combination pharmacologic therapy to improve hypertension control worldwide: Clinical perspective and policy implications,” J. Clin. Hypertens., p. jch.13426, Nov. 2018, doi: 10.1111/jch.13426.
[16] S. E. Kjeldsen, F. H. Messerli, C.-E. Chiang, P. A. Meredith, and L. Liu, “Are fixed-dose combination antihypertensives suitable as first-line therapy?,” Curr. Med. Res. Opin., vol. 28, no. 10, pp. 1685–1697, Oct. 2012, doi: 10.1185/03007995.2012.729505.







