ThS. BS. Lê Phát Tài
Khoa Thông tim Can thiệp, Viện Tim TP. Hồ Chí Minh
Tóm tắt
Thuốc chẹn β là một nhóm thuốc không đồng nhất, có độ chọn lọc/độ đặc hiệu khác nhau đối với các thụ thể β1 và β2, hoạt tính thần kinh giao cảm nội tại (ISA) và đặc tính giãn mạch (thông qua kích thích β2, ức chế thụ thể α hoặc giải phóng oxit nitric). Nhóm thuốc này được chỉ định để điều trị tăng huyết áp (THA), suy tim hoặc bệnh tim thiếu máu cục bộ (TMCB). Hầu hết lợi ích của thuốc chẹn β trong những trường hợp này xuất phát từ việc chẹn thụ thể β1, và trên thực tế việc có thêm ISA dường như làm giảm khả năng cải thiện kết cục lâm sàng ở bệnh nhân suy tim hoặc bệnh tim TMCB. Các khía cạnh về cân bằng lợi ích và nguy cơ của thuốc chẹn β vẫn còn gây tranh cãi và các phân tích tổng hợp gần đây đã tìm cách làm sáng tỏ vấn đề này hơn. Phần trình bày này nói về vai trò của thuốc chẹn β chọn lọc trên tim trong điều trị bệnh THA có tham chiếu đến đặc điểm thuốc chẹn β1-adrenoceptor chọn lọc cao (ví dụ bisoprolol) [1,2]
Tổng quan về cơ sở bằng chứng
Một nghiên cứu dược lý học sử dụng thụ thể β nhân bản ở người cho thấy bisoprolol chọn lọc gấp 14 lần đối với thụ thể β1 so với β2, 4,7 lần đối với atenolol, 2,4 lần đối với acebutolol và 2,3 lần đối với metoprolol. Các thuốc không chọn lọc có thể gây co mạch, có khả năng gây hậu quả bất lợi cho tuần hoàn ngoại vi và nguy cơ co thắt phế quản. Sự hiện diện của thụ thể β2 hoặc β3 trong cơ và tuyến tụy có thể ảnh hưởng đến chuyển hóa glucose hoặc lipid; không ngạc nhiên khi thuốc chẹn β chọn lọc tim có tác động đến đường huyết ít hơn. Một nghiên cứu tổng quan hệ thống và phân tích tổng hợp các nghiên cứu khác ở bệnh nhân suy tim được điều trị bằng thuốc chẹn β kết luận rằng có sự tăng đường huyết đối với thuốc chẹn β so với giả dược, nhưng 83% các trường hợp tăng đường huyết không phải do thuốc chẹn β. Nhìn chung không có sự khác biệt về các tác dụng phụ trong phân tích này đối với các tác nhân chọn lọc (bisoprolol, metoprolol, nebivolol) và không chọn lọc (bucindolol, carvedilol). Thuốc chẹn β không liên quan đến nguy cơ bệnh đái tháo đường (ĐTĐ) mới mắc trong thử nghiệm ngẫu nhiên ngăn ngừa bệnh ĐTĐ NAVIGATOR, trong đó 16% bệnh nhân bắt đầu điều trị bằng thuốc chẹn β mới.
Sử dụng thuốc chọn lọc β1 cũng làm giảm nguy cơ co thắt phế quản ở bệnh nhân dễ mắc phải vấn đề này do bệnh phổi tắc nghẽn mạn tính (COPD) hoặc suyễn. Nhóm thuốc này đã được chứng minh là làm giảm tỷ lệ tử vong sau nhồi máu cơ tim (NMCT) ở bệnh nhân với COPD. Các nghiên cứu gần đây đã gợi ý rằng thuốc chọn lọc β1 cao (bisoprolol) được dung nạp tốt hơn (ít tác dụng phụ hơn, hoặc suy tim và / hoặc đợt cấp COPD) so với carvedilol ở bệnh nhân suy tim có COPD kèm theo. Những quan sát này nhấn mạnh nhu cầu cá nhân hóa liệu pháp cho những bệnh nhân phức tạp, và làm nổi bật sự đa dạng dược lý trong nhóm thuốc chẹn β. [1,2,3]
Tác dụng có lợi của việc giảm nhịp tim đã được chứng minh ở những bệnh nhân bị NMCT hoặc suy tim. Cả thuốc chẹn thụ thể β và thuốc chẹn kênh canxi non-dihydropyridine đều được chứng minh là có lợi trong việc giảm tỷ lệ tử vong. Lợi ích của việc giảm nhịp tim ở bệnh nhân THA vẫn chưa được làm sáng tỏ đầy đủ, tuy nhiên, người ta cho rằng các loại thuốc làm giảm cả huyết áp và nhịp tim có thể đặc biệt có lợi ở những bệnh nhân THA có nhịp tim cao và các đặc điểm khác của chứng cường giao cảm. Các lựa chọn hiện tại để điều trị những trường hợp nhịp tim nhanh bao gồm thuốc chẹn kênh canxi non-dihydropyridine; thuốc chẹn thụ thể β không có ISA và thuốc chẹn kênh If (ivabradine). Mặc dù ivabradine làm giảm nhịp tim, nhưng nó trung tính về mặt huyết động và không làm giảm huyết áp. Do đó, Ivabradine không được chỉ định trong điều trị THA, nhưng được khuyến cáo điều trị hàng thứ hai trong bệnh mạch vành (BMV) khi thuốc chẹn thụ thể β không dung nạp hoặc cần giảm nhịp tim bổ sung sau khi đã đạt đến liều tối đa. Chỉ các thuốc chẹn thụ thể β không có ISA mới được chứng minh là làm giảm nhịp tim thông qua tác động trực tiếp lên cường giao cảm.[5,7,8]
Tính chọn lọc thụ thể β1 đặc biệt quan trọng trong điều trị THA liên quan đến cường giao cảm. Các thụ thể β1 nằm chủ yếu ở cơ tim và thận, nơi khi được kích thích bởi norepinephrine, chúng làm tăng nhịp tim và giải phóng renin. Do đó, thuốc chẹn thụ thể β1 chọn lọc cao có một số ưu điểm hơn các thuốc ít chọn lọc trong điều trị THA liên quan đến cường giao cảm, vì thuốc làm giảm nhịp tim và giảm huyết áp thông qua chẹn thụ thể β1 mà không gây cản trở giãn mạch qua trung gian thụ thể β2 và ít có khả năng gây ra tác dụng phụ (ví dụ như co thắt phế quản) qua trung gian chẹn thụ thể β2 ở phổi và các mô ngoại vi. Chẹn thụ thể β1 đặc biệt có lợi trong điều trị THA ở bệnh nhân thừa cân hoặc béo phì mắc bệnh ĐTĐ típ 2. Béo phì trung tâm và ĐTĐ đều có liên quan đến sự phát triển kháng insulin, dẫn đến mức insulin trong tuần hoàn cao. Tế bào mỡ trung tâm cũng giải phóng leptin, cùng với insulin, hoạt động trên vùng dưới đồi dẫn đến tăng xung thần kinh giao cảm và giải phóng norepinephrine. Điều này dẫn đến việc giải phóng renin và sản xuất angiotensin II, giống như leptin và insulin, hoạt động trung tâm để tăng xung thần kinh giao cảm. Thuốc chẹn thụ thể β1 chọn lọc làm giảm tác dụng kích thích thụ thể β1 mạn tính, do đó làm giảm nguy cơ loạn nhịp thất, giảm co mạch qua trung gian thụ thể β1 và tổn thương tế bào tim và ĐMV, đồng thời giảm giải phóng renin qua trung gian thụ thể β1 từ bộ máy cạnh cầu thận.[5,7,8,9]
Một phân tích tổng hợp các thử nghiệm kết cục bao gồm các thử nghiệm CIBIS với bisoprolol [75-77] và thử nghiệm SENIORS với nebivolol. Không có sự khác biệt đáng kể giữa bisoprolol và nebivolol về hiệu quả trên tử vong chung, tử vong tim mạch hoặc đột tử (Hình 1).
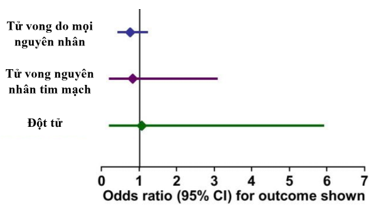
Hình 1: So sánh tác dụng của bisoprolol và nebivolol trên kết quả tử vong từ phân tích tổng hợp mạng. OR <1 nghiêng về bisoprolol
Bisoprolol là một thuốc chẹn thụ thể β1 chọn lọc cao, có sinh khả dụng đường uống tuyệt đối > 90%, hầu như không có hiệu ứng vượt qua lần đầu (<10%). Thuốc có thời gian bán huỷ 10-12 giờ, cho phép dùng liều một lần mỗi ngày và độ thanh thải khoảng 16 L/giờ. Liên kết với protein huyết tương thấp (30%) giảm thiểu nguy cơ tương tác thuốc và độ thanh thải cân bằng qua đường thận và gan đảm bảo rằng bisoprolol phù hợp để sử dụng cho bệnh nhân suy thận hoặc gan. Ở những bệnh nhân THA hoặc đau thắt ngực kèm theo rối loạn chức năng gan hoặc thận ở mức độ nhẹ đến trung bình, thông thường không cần điều chỉnh liều lượng. Ở bệnh nhân suy thận nặng (độ thanh thải creatinin <20 mL/phút) và ở bệnh nhân bị rối loạn chức năng gan nặng, không nên dùng quá liều hàng ngày 10 mg bisoprolol fumarate .[5,8,9.10]
Gần đây một phân tích tổng hợp rất lớn (147 thử nghiệm với 464.000 bệnh nhân THA) cho thấy thuốc chẹn β làm giảm các biến cố BMV xuống 11% và các biến cố đột quỵ xuống 19%, so với giả dược. Những mức giảm nguy cơ này tương tự như những gì đạt được khi sử dụng các nhóm thuốc hạ huyết áp khác. Hiệu quả của thuốc chẹn β trong ngăn ngừa các biến cố BMV ở bệnh nhân THA phụ thuộc phần lớn vào mức giảm huyết áp đạt được. Các tác giả cho rằng các bằng chứng trước đây về việc thiếu hiệu quả của thuốc chẹn β đối với các kết cục trong các phân tích trước đó là do thiếu độ mạnh thống kê hoặc do việc sử dụng atenolol. Các bằng chứng phân tích tổng hợp khác cho thấy hiệu quả trên các kết cục là tương tự đối với các nhóm thuốc hạ huyết áp khác nhau đối với mức giảm huyết áp tương đương. Hiệu quả của các loại thuốc hạ huyết áp chính đối với huyết áp và giảm nguy cơ mắc các kết cục bất lợi về tim mạch dường như tương tự nhau ở những người có và không có ĐTĐ.[1,2,3,4]
UKPDS là một nghiên cứu mang tính bước ngoặt chứng minh thuốc chẹn thụ thể β có thể làm giảm tỷ lệ tử vong do tim mạch ở bệnh nhân THA trẻ và trung niên, thừa cân hoặc béo phì mắc bệnh ĐTĐ típ 2. Nghiên cứu ban đầu được thiết kế để so sánh hiệu quả của kiểm soát huyết áp chặt chẽ với kiểm soát ít chặt chẽ hơn và sau thời gian theo dõi 8-9 năm, rõ ràng nhóm kiểm soát chặt chẽ có kết quả tốt hơn đáng kể về tim mạch, ĐTĐ và tiêu chí chính tử vong. Trong nhóm kiểm soát chặt chẽ, có sự so sánh ngẫu nhiên giữa điều trị bằng thuốc thụ thể β (atenolol) và thuốc ức chế men chuyển (captopril). Khi phân tích hiệu quả của hai phương pháp điều trị này so với việc kiểm soát huyết áp ít chặt chẽ hơn, rõ ràng atenolol vượt trội hơn captopril trong việc giảm tần suất của tất cả 7 tiêu chí đánh giá chính. Đáng chú ý, atenolol làm giảm nguy cơ đột quỵ xuống 50 %, giảm tiêu chí vi mạch 45%, giảm tiêu chí bệnh động mạch ngoại vi 60% và giảm 60% nguy cơ suy tim. Lợi ích lâu dài của thuốc chẹn beta trong nghiên cứu này được cho là có liên quan đến thực tế là ở nhóm người béo phì, ĐTĐ, THA có mức độ hoạt động thần kinh giao cảm cực cao, thuốc chẹn thụ thể β1 đặc biệt có lợi.[8,9,10]
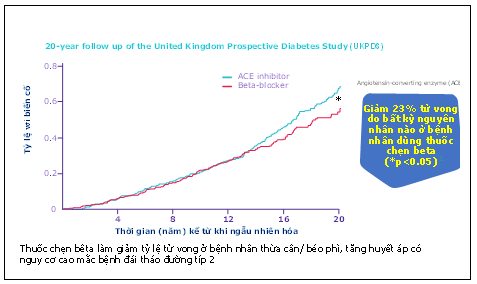
Hình 2: Trình bày dữ liệu kết quả nghiên cứu UKPDS theo dõi 20 năm
Chẹn β trong điều trị bệnh tăng huyết áp
Hướng dẫn nói gì
Có sự khác nhau giữa các khuyến cáo về xử trí THA không biến chứng trong số các hướng dẫn chính. Hướng dẫn của Châu Âu ghi nhận kết quả của các phân tích tổng hợp gần đây bác bỏ các phát hiện trước đó về việc thiếu hiệu quả của thuốc chẹn β so với các liệu pháp khác và đã giữ lại thuốc chẹn β trong số năm nhóm thuốc hạ huyết áp thích hợp để bắt đầu điều trị bằng thuốc trong xử trí THA nguyên phát không biến chứng. Hướng dẫn điều trị THA hiện tại của Hoa Kỳ không bao gồm thuốc chẹn β trong số các thuốc hạ huyết áp ưu tiên hàng đầu, với lý do ít hiệu quả trên bảo vệ tổn thương cơ quan đích so với thuốc chẹn hệ renin-angiotensin (RAS).
Hướng dẫn điều trị THA của ESC / ESH năm 2018 cho rằng 5 nhóm thuốc hạ huyết áp dựa trên: (i) khả năng làm giảm huyết áp đã được chứng minh; (ii) bằng chứng từ các nghiên cứu đối chứng với giả dược cho thấy chúng làm giảm các biến cố tim mạch; và (iii) bằng chứng về sự tương đương rộng rãi về tỷ lệ mắc và tử vong tim mạch tổng thể. Các hướng dẫn nhấn mạnh tầm quan trọng của nhịp tim lúc nghỉ là một yếu tố dự báo độc lập về tỷ lệ mắc bệnh tim mạch và tử vong ở bệnh THA và khuyến cáo nhịp tim nên được đo cùng với huyết áp. Hướng dẫn cũng chỉ rõ nhịp tim (giá trị lúc nghỉ > 80 nhịp / phút) là một yếu tố ảnh hưởng đến các yếu tố nguy cơ tim mạch ở bệnh nhân THA.[6,9,10]
Thông điệp đối với thuốc chẹn β trong điều trị tăng huyết áp
Các phân tích tổng hợp lớn gần đây đã làm giảm bớt lo ngại rằng thuốc chẹn β kém hiệu quả hơn so với các loại thuốc hạ huyết áp khác. Những phân tích này đã chỉ ra rằng giảm huyết áp trên mỗi người là yếu tố quyết định chính của kết cục, với hiệu quả tương tự về kết cục giữa các nhóm thuốc hạ huyết áp khác nhau. Tuy nhiên, vị trí của chẹn β trong điều trị THA nguyên phát vẫn còn gây tranh cãi, với sự khác biệt quan trọng về khuyến cáo sử dụng chúng giữa các hướng dẫn quốc tế. Các hướng dẫn thống nhất về vị trí của thuốc chẹn β trong điều trị THA kết hợp có bệnh tim TMCB hoặc suy tim kèm theo.
Cảm ơn sự hỗ trợ của
Tài liệu tham khảo
- Pathak, A., & Mrabeti, S. (2021). β-Blockade for Patients with Hypertension, Ischemic Heart Disease or Heart Failure: Where are We Now?. Vascular health and risk management, 17, 337–348. https://doi.org/10.2147/VHRM.S285907
- AlHabeeb, W., Mrabeti, S., & Abdelsalam, A. (2022). Therapeutic Properties of Highly Selective β-blockers With or Without Additional Vasodilator Properties: Focus on Bisoprolol and Nebivolol in Patients With Cardiovascular Disease. Cardiovascular drugs and therapy, 36(5), 959–971. https://doi.org/10.1007/s10557-021-07205-y
- Mancia, G., Kjeldsen, S. E., Kreutz, R., Pathak, A., Grassi, G., & Esler, M. (2022). Individualized Beta-Blocker Treatment for High Blood Pressure Dictated by Medical Comorbidities: Indications Beyond the 2018 European Society of Cardiology/European Society of Hypertension Guidelines. Hypertension (Dallas, Tex. : 1979), 79(6), 1153–1166. https://doi.org/10.1161/HYPERTENSIONAHA.122.19020
- Justin, J., Fayol, A., Bruno, R. M., Khettab, H., & Boutouyrie, P. (2022). International Guidelines for Hypertension: Resemblance, Divergence and Inconsistencies. Journal of clinical medicine, 11(7), 1975. https://doi.org/10.3390/jcm11071975
- Palatini, P., Benetos, A., & Julius, S. (2006). Impact of increased heart rate on clinical outcomes in hypertension: implications for antihypertensive drug therapy. Drugs, 66(2), 133–144. https://doi.org/10.2165/00003495-200666020-00001
- Borghi, C., Fogacci, F., Agnoletti, D., & Cicero, A. (2022). Hypertension and Dyslipidemia Combined Therapeutic Approaches. High blood pressure & cardiovascular prevention : the official journal of the Italian Society of Hypertension, 29(3), 221–230. https://doi.org/10.1007/s40292-022-00507-8
- Egan, B. M., Basile, J., Chilton, R. J., & Cohen, J. D. (2005). Cardioprotection: the role of beta-blocker therapy. Journal of clinical hypertension (Greenwich, Conn.), 7(7), 409–416. https://doi.org/10.1111/j.1524-6175.2005.04486.x
- Dézsi, C. A., & Szentes, V. (2017). The Real Role of β-Blockers in Daily Cardiovascular Therapy. American journal of cardiovascular drugs : drugs, devices, and other interventions, 17(5), 361–373. https://doi.org/10.1007/s40256-017-0221-8
- DiFrancesco, D., & Camm, J. A. (2004). Heart rate lowering by specific and selective I(f) current inhibition with ivabradine: a new therapeutic perspective in cardiovascular disease. Drugs, 64(16), 1757–1765. https://doi.org/10.2165/00003495-200464160-00003
- Foch, C., Allignol, A., Hohenberger, T., Boutmy, E., Schaefer, S., & Hostalek, U. (2022). Effectiveness of bisoprolol versus other β-blockers and other antihypertensive classes: a cohort study in the Clinical Practice Research Datalink. Journal of comparative effectiveness research, 11(6), 423–436. https://doi.org/10.2217/cer-2021-0305







