Tăng huyết áp là yếu tố nguy cơ gây bệnh tật và tử vong tim mạch và đột quỵ. Một sự tăng huyết áp quan trọng xảy ra vào đầu buổi sáng trùng với tần suất cao về nhồi máu cơ tim, đau thắt ngực không ổn định, đột quỵ và đột tử do tim.
Joel M. NEUTEL, Thomas W. LITTLEJOHN*,
Steven G. CHRYSANT*,**, và Ashish SINGH***
Trung tâm nghiên cứu Orange County, Tustin, USA;
* Hội nghiên cứu Y khoa Piedmont, Winston-Salem, USA;
** Trung tâm tăng HA và bệnh tim mạch Oklahoma, USA; và
*** Nghiên cứu lâm sàng Boehringer Ingelheim, Ridgefield, USA.
Biên dịch: ThS.BS. HOÀNG VĂN SỸ
Giảng viên trường Đại Học Y Dược – TP.HCM
Phó khoa Tim Mạch Can Thiệp – BV. Chợ Rẫy
Tăng huyết áp là yếu tố nguy cơ gây bệnh tật và tử vong tim mạch và đột quỵ. Một sự tăng huyết áp quan trọng xảy ra vào đầu buổi sáng trùng với tần suất cao về nhồi máu cơ tim, đau thắt ngực không ổn định, đột quỵ và đột tử do tim. Điều này cho thấy tầm quan trọng của việc duy trì hiệu quả thuốc hạ áp trong 24 giờ, nhất là trong những giờ đầu buổi sáng. Để đánh giá hiệu quả của việc kết hợp thuốc ức chế thụ thể angiotensin II ở một liều cố định với hydrochlorothiazide (HCTZ) 12.5 mg, một nghiên cứu mở, tiền cứu, ngẫu nhiên, đa trung tâm với tiêu chí được mù hóa đã được tiến hành trên 805 bệnh nhân tăng huyết áp nhẹ-trung bình được điều trị ngẫu nhiên một lần mỗi ngày bằng telmisartan 40mg kết hợp với HCTZ (T40/H12.5), bằng losartan 50mg kết hợp với HCTZ (L50/H12.5), hoặc bằng telmisartan 80mg kết hợp với HCTZ (T80/H12.5) nhằm so sánh tiêu chí chính giữa nhóm điều trị T40/H12.5 với nhóm điều trị L50/H12.5 và đánh giá đáp ứng hơn nữa của nhóm điều trị T80/H12.5. Hiệu quả được đánh giá bằng việc theo dõi huyết áp liên tục, đo huyết áp bằng huyết áp kế tư thế ngồi tại phòng khám và tỉ lệ đáp ứng được tính toán sau 6 tuần điều trị tích cực. Tiêu chí chính là sự giảm huyết áp tâm trương trung bình 6 giờ cuối cùng (liên quan tới liều) dựa trên huyết áp theo dõi liên tục 24 giờ. Sự giảm huyết áp tâm trương 6 giờ cuối nhiều hơn đáng kể trong nhóm T40/H12.5 và T80/H12.5 lần lượt là -2.0 mmHg (p=0.0031) và -2.8 mmHg (p=0.0003) so với nhóm L50/H12.5. Chúng tôi kết luận rằng T40/H12.5 làm giảm quan trọng về mặt thống kê cũng như trên lâm sàng trên trị số huyết áp 6 giờ cuối của khoảng cách liều 24 giờ khi so với L50/H12.5 trong. Đây là thời điểm đầu buổi sáng có nguy cơ cao, và kết quả cũng cho thấy T80/H12.5 làm giảm huyết áp thêm nữa. (Hypertens Res 2005; 28: 555-563).
Từ khóa: tăng huyết áp, telmisartan, losartan, hydrochlorothiazde, điều trị kết hợp
***
Đặt vấn đề
Tăng huyết áp là một yếu tố nguy cơ tim mạch quan trọng và độc lập của bệnh tim mạch, được kiểm soát tốt nhất bằng việc duy trì huyết áp dưới 140/90 mmHg (1,2). Một người có huyết áp tâm trương (HATTr) ³ 90 mmHg và/hoặc huyết áp tâm thu (HATT) lúc nghỉ ³ 140 mmHg có nguy cơ tăng về bệnh tật và tử vong do tim mạch (1). Việc giảm HATTr 5-6 mmHg và HATT 10 mmHg làm giảm nguy cơ đột quỵ khoảng 33% và nguy cơ biến cố mạch vành khoảng 17% (3). Lewington và cs (4) đã cho thấy nguy cơ tim mạch gia tăng gấp đôi với mỗi mức tăng thêm 20/10 mmHg HATT/HATTr ở lứa tuổi 40-69.
Kiểu thay đổi HA theo chu kỳ đã được chú ý ở người có HA bình thường lẫn người có HA tăng với HA cao nhất vào buổi sáng trong ngày, giảm vào ban đêm và đạt thấp nhất vào giữa đêm và 3 giờ sáng. Vào đầu giờ sáng, một sự gia tăng HA đã được chú ý, trùng với sự thức dậy sau một giấc ngủ qua đêm (5). Tần suất NMCT, đau thắt ngực, đột tử do tim và đột quỵ cũng gia tăng giữa 4 giờ sáng và 6 giờ sáng, đạt đỉnh giữa 8 và 9 giờ (6-8). Những yếu tố nguy hiểm tiềm tàng khác như sự gia tăng nhịp tim, hoạt tính fibrinolytic, sự kết tụ tiểu cầu và cathecholamine tuần hoàn cho thấy sự điều chỉnh bất lợi trong những giờ buổi sáng (9,10). Những nghiên cứu cắt ngang và dọc hỗ trợ giả thuyết về kết cục lâm sàng liên quan trực tiếp với việc không duy trì được huyết áp về ngưỡng bình thường trong 24 giờ (9). Vì vậy, về lý thuyết, lợi ích tim mạch có thể đạt được nếu hoạt tính hạ áp của thuốc được duy trì trong suốt khoảng thời gian 24 giờ, bao gồm luôn những giờ đầu buổi sáng là thời gian có nguy cơ.
Thuốc ức chế thụ thể angiotensin II (ARBs) là nhóm thuốc hạ áp được phát hiện tương đối gần đây với đích tác động là hệ thống renin-angiotensin-aldosterone qua việc ngăn ngừa sự gắn kết angiotensin II với thụ thể type 1 (11). Hiệu quả lâm sàng đã được chứng minh khi sử dụng một lần mỗi ngày như là đơn trị liệu, ARBs được dung nạp giống như giả dược (12). Telmisartan và losartan là hai thuốc ABRs có thời gian bán hủy khác nhau: thời gian bán hủy huyết tương thải telmisartan khoảng 24 giờ (13), so với của losartan là khoảng 2 giờ và của chuyển hóa chất hoạt động EXP3174 từ 6-9 giờ (14). Mặc dù thời gian bán hủy của losartan tương đối ngắn, nhưng nghiên cứu về dược động học trên những người mạnh khỏe tự nguyện đã cho thấy việc ức chế thụ thể đáp ứng vận mạch đối với angiotensin ngoại sinh kéo dài tới 24 giờ sau khi cho losartan (15). Một nghiên cứu với thiết kế tương tự đã chứng minh hiệu quả ức chế của telmisartan trên thụ thể angiotensin vẫn còn kéo dài tới 48 giờ sau một liều uống (16). Trong bệnh nhân tăng huyết áp, losartan một lần mỗi ngày đã được báo cáo có hiệu quả kiểm soát huyết áp kéo dài qua suốt khoảng cách liều 24 giờ và tương tự như với enalapril, atenolol và fenodipine phóng thích chậm (17). Đơn trị liệu bằng telmisartan gần đây đã cho thấy hiệu quả trong việc giảm huyết áp tại nhà buổi sáng cũng như cải thiện độ cứng thành mạch (18).
Hoạt tính hạ áp có thể gia tăng khi phối hợp hai nhóm thuốc hạ áp. Ngày nay, để đạt được HA mục tiêu, trong nhiều trường hợp cần phải phối hợp các thuốc HA (2,19). Sự kết hợp một ARB với một lợi tiểu liều thấp làm gia tăng hiệu quả hạ áp, nhưng không phải trả giá bằng sự dung nạp thuốc, khi so với từng thuốc riêng lẻ (20). Cả telmisartan và losartan đều có thể kết hợp ở một liều cố định với HCTZ liều thấp. Mục đích chính của nghiên cứu này là so sánh hiệu quả của sự kết hợp liều cố định giữa telmisartan liều thấp/HCTZ với sự kết hợp liều cố định losartan liều thấp/HCTZ, và nhằm xác định đáp ứng thêm nữa từ việc kết hợp liều cố định của telmisartan liều cao/HCTZ trong việc kiểm soát tăng HA từ nhẹ tới trung bình qua việc theo dõi huyết áp 24 giờ (ABPM).
Phương pháp
Đối tượng nghiên cứu
Dân số nghiên cứu bao gồm những bệnh nhân nam và nữ từ 18 tuổi trở lên bị tăng HA từ nhẹ tới trung bình, nghĩa là HA tâm trương trung bình tư thế ngồi từ 95-109 mmHg. Hơn nữa bệnh nhân cần phải có HATTr trung bình qua theo dõi 24 giờ ³ 85 mmHg. Loại trừ ra khỏi nghiên cứu các trường hợp sau: HATT tư thế ngồi ³ 180 mmHg hay HATTr ngồi ³ 110 mmHg; nghi ngờ hay đã xác định là tăng HA thứ phát; bệnh tim, gan, thận nặng; hay đái tháo đường type 1 chưa được kiểm soát tốt. Tiền sử phù mạch, phụ thuộc thuốc hay alcool, đang điều trị các thuốc kèm theo ảnh hưởng tới HA, hoặc tiền sử dị ứng với bất cứ thành phần nào của thuốc nghiên cứu cũng được loại khỏi nghiên cứu. Các đối tượng làm việc ban đêm giữa khuya và 4 giờ sáng và phụ nữa mang thai hay cho con bú cũng được loại khỏi nghiên cứu. Sự đồng thuận về mặt y đức đạt được từ Ủy ban theo dõi tại mỗi trung tâm.
Thiết kế nghiên cứu
Đây là một nghiên cứu mở, ngẫu nhiên, tiền cứu, mù, đa trung tâm (PROBE: prospective, randomized, open-label, blinded-endpoint), với các nhóm song song nhau. Để đảm bảo sự quản lý chính xác, mỗi trung tâm có một nhà nghiên cứu độc lập phụ trách. Thiết kế PROBE cho phép so sánh đối đầu điều trị giữa các nhóm với việc đánh giá mù về HA theo dõi để giảm các sai số (21). Bệnh nhân được đánh giá lâm sàng về tiền sử y khoa, ECG 12 chuyển đạo, đánh giá cận lâm sàng và khám lâm sàng trước giai đoạn sử dụng giả dược kéo dài từ 2-4 tuần. Vào cuối giai đoạn này, đo HA áp tư thế ngồi (trung bình của 3 lần đo cách nhau 2 phút bằng HA kế thủy ngân, theo hướng dẫn của hội tăng HA Hoa Kỳ (22)) và thực hiện ABPM 24 giờ bằng máy Spacelabs Model 90207 (Spacelabs Medical Data, Issaquah, USA) với chế độ cài đặt đo HA mỗi 20 phút trong 24 giờ. Bệnh nhân tới khoa bệnh vào cuối giai đoạn theo dõi để lấy đi các thiết bị và tải các dữ liệu bởi nhà nghiên cứu ABPM độc lập (Spacelabs Medical Data). Những bệnh nhân thích hợp sẽ được đánh dấu ngẫu nhiên để điều trị 6 tuần với một trong các thuốc phối hợp liều cố định theo tỉ lệ 2:2:1 = T40/H12.5; L50/H12.5; hoặc T80/H12.5. Bệnh nhân được hướng dẫn uống thuốc nghiên cứu được đánh dấu một lần hàng ngày với nước vào cùng thời điểm trong buổi sáng. Lịch thăm khám lâm sàng sẽ bố trí cùng thời điểm trong ngày. Trong các lần thăm khám này, thuốc nghiên cứu sẽ được cho tại khoa phòng sau khi đo HA ngồi và/hoặc điều chỉnh theo dõi HA liên tục. Theo dõi tác dụng phụ và kết quả của thuốc đi kèm cũng được báo cáo trong mỗi lần thăm khám.
Tiêu chí về hiệu quả
Tiêu chí chính là sự giảm HATTr trung bình 6 giờ cuối (liên quan tới thời gian của liều uống) so với HA nền tại thời điểm 6 tuần điều trị tích cực, qua việc so sánh hiệu quả T40/H12.5 với L50/H12.5 và sau đó với T80/H12.5. Tiêu chí phụ bao gồm sự giảm HA so với HA nền về HATT trung bình 6 giờ cuối, sự thay đổi HATT và HATTr trung bình 24 giờ, sự thay đổi HATT và HATTr trung bình (liên quan tới thời điểm) tại các giai đoạn khác nhau trong khoảng liều 24 giờ (buổi sáng [6 tới 11 giờ 59 phút], trong ngày [6 giờ sáng tới 9 giờ 59 phút tối], và ban đêm [từ 10 giờ tối tới 5 giờ 59 phút sáng]), sự giảm HATT và HATTr so với HA nền trong khoảng thời gian 24 giờ và lõm giảm HATT và HATTr trung bình tư thế ngồi so với HA nền. Tỉ lệ đáp ứng và kiểm soát được HA dựa trên HA theo dõi liên tục 24 giờ và qua việc do HA trong các lần thăm khám cũng là các tiêu chí phụ trong nghiên cứu.
Phân tích thống kê
Kiểm soát dữ liệu được thực hiện bởi một tổ chức nghiên cứu lâm sàng độc lập. Đây cũng là cơ quan quản lý nghiên cứu hàng ngày. Phân tích thống kê được thực hiện bởi nhà thống kê của Boehringer Ingelheim. Tất cả dữ liệu được chuyển tới tác giả. Phân tích chính – ảnh hưởng của điều trị trên việc giảm HATTr trung bình 6 giờ cuối so với HA nền dựa trên phân tích toàn bộ theo nguyên tắc từ mục đích tới ý nghĩa. Phân tích sự thay đổi về chế độ điều trị và trung tâm điều trị cũng như hiệu quả chính được thực hiện. Tiêu chí chính được đánh giá bằng cách sử dụng một “thủ thuật thử đóng”, tức là so sánh giữa mỗi điều trị với 2 liều telmisartan/HCTZ và điều trị với losartan/HCTZ xem có sự khác biệt rõ ràng giữa 3 nhóm điều trị hay không. So sánh đánh giá tổng quát và sau đó là điều trị được thực hiện ở cùng ngưỡng á (0.05). Phân tích độ nhạy của tiêu chí chính được thực hiện bằng qui luật loại trừ bất cứ sự tương tác nào giữa điều trị và các trung tâm. Phân tích dưới nhóm được thực hiện dựa trên tiêu chí chính, dưới nhóm được đánh giá là tuổi, giới và chủng tộc. Tiêu chí phụ của sự thay đổi so với HA nền được đánh giá bằng cách sử dụng phương pháp giống như phân tích tiêu chí chính. Tỉ lệ đáp ứng được đánh giá bằng sử dụng phép thử Mantel-Harenszel được điều chỉnh tùy trung tâm.
Kích thước mẫu gồm 288 bệnh nhân cho cả nhóm T40/H12.5 và L50/H12.5 và mẫu 144 bệnh nhân cho nhóm T80/H12.5 có sức mạnh 80% ở ngưỡng quan trọng (2 bên) 5% cho việc bác bỏ ‘giả thuyết không’ về không có sự khác biệt điều trị, nếu sự khác biệt thực sự tồn tại. Một khi ‘giả thuyết không’ bị bác bỏ, mẫu này sẽ có độ mạnh 84% và 86% để phát hiện sự khác biệt giữa T40/H12.5 và L50/H12.5, và giữa T80/H12.5 và L50/H12.5, lần lượt ở mỗi ngưỡng quan trọng 5% (2 bên). Sau khi giả thuyết được thực hiện: độ lệch chuẩn 8 mmHg cho sự thay đổi so với HA nền của HATTr trung bình 6 giờ cuối là sự khác biệt được chờ đợi giữa các hiệu quả điều trị; T40/H12.5 và L50/H12.5 có một sự giảm lớn hơn 2 mmHg đối với nhóm T40/H12.5; T80/H12.5 và L50/H12.5 có sự giảm 2.5 mmHg lớn hơn trong nhóm T80/H12.5; và tỉ lệ ngưng thuốc sớm là 10%.
Kết quả
Tổng cộng có 805 bệnh nhân được phân ngẫu nhiên tại 67 trung tâm. Ba nhóm điều trị được so sánh bất chấp về đặc điểm nhân khẩu và đặc trưng cơ bản (bảng 1). Sau 6 tuần điều trị tích cực, sự khác nhau về HATTr trung bình 6 giờ cuối giữa 3 nhóm có ý nghĩa thống kê rõ rệt (p=0.0004). T40/H12.5 làm giảm HATTr trung bình 6 giờ cuối lớn hơn khi so với L50/H12.5 (-12.1 mmHg vs. -10.2 mmHg, p=0.0031, hình 1). Điều này dẫn tới một sự khác biệt trung bình so với L50/H12.5 là -2.0 mmHg hỗ trợ cho nhóm T40/H12.5 (khoảng tin cậy 95%: -3.2 tới 0.7). T80/H12.5 cũng tạo ra một sự giảm lớn hơn đáng kể HATTr trung bình 6 giờ cuối khi so với nhóm L50/H12.5 (-13.0 mmHg vs. -10.2 mmHg, p=0.0003), dẫn tới sự khác biệt trung bình điều chỉnh so với L50/H12.5 là 2.8 mmHg hỗ trợ cho nhóm T80/H12.5 (khoảng tin cậy 95: -4.4 tới 1.3, hình 1). Không có sự tác động đáng kể về điều trị bởi trung tâm được tìm thấy cho mỗi so sánh này. Không có sự khác biệt quan trọng về HATTr 6 giờ cuối theo tuổi (nghĩa là < 65 tuổi vs. > 65 tuổi), theo giờ và chủng tộc.
Sự kết hợp telmisartan liều cố định cũng làm giảm trung bình về HATTr 6 giờ cuối đáng kể trên phương diện thống kê. Sự giảm trung bình, sau khi đã được điều chỉnh theo HA trước can thiệp điều trị và tác động của trung tâm là -18.3, -15.7 và -19.1 mmHg lần lượt đối với T40/H12.5, L50/H12.5 và T80/H12.5. Sự khác biệt trung bình điều chỉnh -2.6 mmHg (khoảng tin cậy: -4.5 tới -0.8, p=0.0048) và -3.5 mmHg (khoảng tin cậy 95%: -5.6 tới -1.3, p=0.0018) đã lần lượt hỗ trợ cho T40/H12.5 và T80/H12.5 (hình 2).
Tiến trình trung bình quan sát sự thay đổi HA cho thấy điều trị với T40/H12.5 có kết quả giảm HATTr lớn hơn liên tục so với được điều trị bởi L50/H12.5 không chỉ cho mỗi 6 giờ cuối của khoảng liều 24 giờ mà còn trong 15 giờ cuối (hình 3a). T80/H12.5 cũng ưu việt hơn liên tục so với L50/H12.5. Sự thay đổi tương tự so với HA nền cũng được quan sát đối với tiến trình trung bình của HATT trung bình mỗi giờ trong 24 giờ (hình 3b).
Thống kê tóm tắt được trình bày trong bảng 2 cho thấy, đối với mỗi tiêu chí phụ ABPM về HA, HA trung bình ban đêm, trung bình buổi sáng, trung bình 24 giờ, T40/H12.5 làm giảm nhiều hơn đáng kể (p<0.05) trung bình điều chỉnh về HATT và HATTr hơn L50/H12.5, và T80/H12.5 cũng vậy (p<0.01). Giai đoạn trong ngày, T40/H12.5 làm giảm nhiều hơn đáng kể trung bình điều chỉnh về HATTr so với L50/H12.5, và T80/H12.5 gây giảm trung bình nhiều hơn đáng kể về HATTr (p=0.0001) và HATT (p=0.0032) so với L50/H12.5.
Tiêu chí HA tư thế ngồi trên lâm sàng đối với thay đổi HA so với HA nền cũng giảm nhiều hơn đáng kể trong cả nhóm T40/H12.5 (-12.5 mmHg, p=0.0007) và nhóm T80/H12.5 (-14.1 mmHg, p<0.0001) so với nhóm L50/H12.5 (-10.3 mmHg). Quan sát tương tự đối với thay đổi trung bình điều chỉnh so với HA nền trước điều trị về HATTr tư thế ngồi trong nhóm T40/H12.5 (-18.5 mmHg, p=0.0043) khi so với nhóm L50/h12.5 (-15.6 mmHg).
Sau 6 tuần điều trị tích cực, tỉ lệ đáp ứng HA theo dõi 24 giờ trung bình lớn hơn trong nhóm T40/H12.5 so với nhóm L50/H12.5, mặc dù sự khác biệt không đạt tới ngưỡng có ý nghĩa thống kê (hình 4a).Trong nhóm T80/H12.5, HA 24 giờ trung bình cho thấy kiểm soát HATTr lớn hơn đáng kể và tỉ lệ đáp ứng cao hơn về HATT và HATTr khi so với L50/H12.5. Tỉ lệ đáp ứng và kiểm soát dựa trên đo HA tư thế ngồi trong phòng khám cũng cao hơn đáng kể trong cả nhóm T40/H12.5 và T80/H12.5 hơn nhóm L50/H12.5 (hình 4b).
Thuốc nghiên cứu cũng được dung nạp tốt. Tỉ lệ ngưng do tác dụng phụ thấp trong cả 3 nhóm (2.5%, 0.9% và 0.6% lần lượt trong nhóm T40/H12.5, L50/H12.5 và T80/H12.5). Ngưng điều trị do HA nặng thêm hay do bệnh phối hợp chỉ trong 1trường hợp trong nhóm T40/H12.5 và 2 trong nhóm L50/H12.5. Tỉ lệ tác dụng phụ liên quan tới thuốc cũng tương tự trong cả các nhóm điều trị (lần lượt là 4.4%, 2.8% và 6.0%). Mười một bệnh nhân có tác dụng phụ nặng (2 với T40/H12.5, 7 với L50/H12.5, và 2 với T80/H12.5). Số lượng phản ứng phụ xảy ra ³ 2% bệnh nhân thấp trong tất cả nhóm điều trị và bao gồm nhức đầu, mệt mỏi, choáng váng và nhiễm trùng hô hấp trên (bảng 3).
Bàn luận
Kết quả từ nghiên cứu điều trị tích cực 6 tuần đã cho thấy bệnh nhân tăng HA nhẹ tới trung bình với điều trị kết hợp liều cố định T40/H12.5 đã giảm trung bình nhiều hơn một cách có ý nghĩa về HATTr trung bình 6 giờ cuối hơn so với L50/H12.5. Hiệu qủa hạ áp thêm nữa của T80/H12.5 được quan sát trong nghiên cứu của chúng tôi đã khẳng định hiệu quả đáp ứng liên quan tới liều rõ ràng của telmisartan. Trong các nghiên cứu trước đánh giá đơn trị liệu, lợi ích tăng liều từ 40 mg tới 80 mg đã được chứng minh rõ ràng (23). Lợi ích của telmisartan có thể đi xa hơn lợi ích trong việc làm thấp HA. Một nghiên cứu của Uchda và cs (18) đã tìm thấy telmisartan cải thiện độ cứng thành động mạch và vì vậy có thể quan trọng trong việc cải thiện tử vong do mạch máu não. Trong khi đó, Derosa và cs (24) cho thấy,bên cạnh việc kiểm soát HATTr tốt hơn so với eprosartan, telmisartan cải thiện rõ ràng dung mạo lipid.
Sử dụng lâm sàng thuốc ức chế thụ thể angiotensin với kết hợp liều cố định ngày càng tăng, bởi vì hướng dẫn điều trị ngày nay khuyến cáo nên sử dụng thuốc này không chỉ là lựa chọn thứ 2, nhưng cũng sử dụng cho bệnh nhân bắt đầu điều trị khi HA trên HA đích 20/10 mmHg (2,19). Vì lý do này, quả là quan trọng để đánh giá một cách toàn diện hiệu quả lâm sàng của các kết hợp khác nhau được phân phối trên thị trường. Telmisartan 40 mg và losartan 50 mg là hai thuốc ức chế thụ thể angiotensin khởi đầu cho đơn trị liệu đã cho thấy telisartan 40 mg kiểm soát HA tốt hơn losartan 50 mg (25). Tuy nhiên, một vài nghiên cứu đã so sánh khi kết hợp thuốc này ở liều cố định với HCTZ 12.5 mg để đánh giá có sự khác biệt hay không giữa hai thuốc ức chế thụ thể angiotensin này. Nghiên cứu PROBE, một nghiên cứu đa trung tâm trước đây thực hiện bởi Lacouricere và cs (26) đã cho thấy T40/H12.5 ưu thế hơn L50/H12.5 trong bệnh nhân tăng HA vô căn nhẹ tới trung bình.
Hạn chế chính trong nghiên cứu của chúng tôi là thiếu so sánh T80/H12.5 với kết hợp liều tương đương losartan/HCTZ nghĩa là losartan 100 mg và HCTZ 12.5 mg; tuy nhiên, không có sự kết hợp liều cố định như vậy được phân phối trên lâm sàng. Người ta đồng ý rằng sự tăng liều losartan lên 100 mg có thể kiểm soát HA tốt hơn khi kết hợp với HCTZ, nhưng các nghiên cứu trước đây đã không xác định rõ ràng mối liên quan đáp ứng-liều đối với liều losartan khác nhau lên tới 150 mg (27,28). Chẳng hạn Gradman và cs (28) đã báo cáo rằng losartan một liều duy nhất trên 50 mg không làm giảm HA thêm nữa. Một nghiên cứu HA liên tục so sánh telmisartan một lần mỗi ngày với losartan một lần mỗi ngày đã cho thấy telmisartan giảm HA 24 giờ kéo dài hơn so với đơn trị liệu bằng losartan (26). Vì điều này mà Messerli đã đề xuất losartan 2 lần mỗi ngày có thể thích hợp hơn để đảm bảo kiểm soát HA tốt trong 6 giờ cuối với khoảng cách liều 24 giờ (29). Tuy nhiên, việc cho một lần mỗi ngày vẫn còn là một chế độ liều bình thường.
Kết quả trong nghiên cứu của chúng tôi cho thấy việc thêm HCTZ vào mỗi thuốc ức chế thụ thể angiotensin không nhằm mục đích hoạt động như một sự cân bằng chung, và sự khác biệt hiệu quả giữa đơn trị liệu telmisartan và losartan (25) được duy trì mặc dù phối hợp thêm lợi tiểu. Kết quả cho thấy T40/H12.5 kiểm soát HA tốt hơn L50/H12.5 có lẽ liên quan tới sự khác biệt về dược động học được xác định rõ giữa telmisartan và losartan (30). Sự kết hợp liều cố định thấp hơn telmisartan/HCTZ (T40/H12.5) ưu thế hơn sự kết hợp liều cố định L50/H12.5 trong việc đạt được kiểm soát HA vào cuối khoảng cách liều. Nếu điều trị kết hợp được xem như khởi đầu thích hợp, việc điều trị bằng T40/H12.5 ưu thế hơn và vì vậy tránh sự không thuận tiện trong chuẩn liều cho bệnh nhân.
T40/H12.5 kiểm soát HA tốt hơn trong khoảng cách liều 24 giờ so với L50/H12.5, và đặc biệt vào cuối khoảng cách liều có thể có một lợi ích lâm sàng lâu dài quan trọng cho bệnh nhân. Đối với phần lớn bệnh nhân, liều buổi sáng thuận tiện nhất, vì vậy, vào cuối khoảng cách liều nên trùng với thời điểm liên quan tới tỉ suất cao các biến cố tim mạch (6-8). Clement và cs (31) gần đây kết luận rằng giá trị cao hơn của HATT và HATTr liên tục tiên lượng biến cố tim mạch. Sau khi điều chỉnh HA lâm sàng, nghiên cứu của Clement cho thấy HA theo dõi tăng trong 24 giờ, ban ngày (8 giờ sáng tới 8 tối) và ban đêm (8 giờ tối tới 8 giờ sáng) kết hợp với nguy cơ biến cố tim mạch gia tăng, NMCT hay đột ngụy. Hơn nữa, bệnh nhân có HATT trung bình 24 giờ ³ 135 mmHg có nguy cơ biến cố tim mạch tăng (nguy cơ tương đối 1.74, khoảng tin cậy 95%: 1.15-2.63) (31). Ngoài ra, Kairio và cs (32) cũng chú ý trong bệnh nhân lớn tuổi có tăng HA, 78% biến cố đột quỵ vào đỉnh buổi sáng cao nhất xảy ra giữa 6 giờ sáng và giữa ngày. Những quan sát này đề xuất một sự liên quan giữa tần suất cao hơn biến cố tim mạch vào những giờ thức dậy và một dợn sóng về HA buổi sáng ở người tăng HA. Tuy nhiên, gần đây thiếu những nghiên cứu xác định sự liên quan trực tiếp giữa biến cố tim mạch với dợn sóng HA vào đầu giờ sáng.
Tóm lại, nghiên cứu này đã chúng tỏ sự kết hợp liều cố định telmisartan/HCTZ và losartan/HCTZ hiệu quả trong việc hạ HA và được dung nạp tốt. Tuy nhiên, T40/H12.5 cho thấy sự kiểm soát HA với khoảng cách liều 24 giờ được duy trì và thích hợp hơn L50/H12.5 trong việc duy trì sự giảm HA, với T80/H12.5 cho thấy lợi ích thêm nữa trong kiểm soát HA. Hoạt tính hạ áp tốt hơn của telmisartan/HCTZ nổi bật đặc biệt trong 6 giờ cuối của chu kỳ liều 24 giờ. Sự trùng lắp này với đỉnh dợn sóng HA đầu giờ sáng chỉ định hiệu quả thực sự 24 giờ của telmisartan, một thuốc có thời gian bán hủy cực dài, khi được kết hợp với HCTZ.
Cảm ơn
Các tác giả cảm ơn Susann Tierny vì sự cung cấp thông tin theo dõi thử nghiệm, Stephen Kovel vì sự giúp đỡ phân tích thống kê, và Giora Davidai vì hỗ trợ thiết kế nghiên cứu và diễn giải kết quả.
Bảng 1. Đặc điểm nhân học và đặc trưng bệnh nhân nghiên cứu
|
|
T40/H12.5 (n=318) |
L50/H12.5 (n=320) |
T80/H12.5 (n=167) |
|
Nam (n [%]) |
211 (66.4) |
212 (66.3) |
100 (59.9 |
|
Tuổi (năm)* |
52.1±10.2 |
52.6±9.6 |
53.2±10.2 |
|
<65 tuổi (n [%]) |
283 (89.0) |
284 (88.8) |
150 (89.8) |
|
≥65 tuổi (n [%]) |
35 (11.0) |
36 (11.3) |
17 (10.2) |
|
Chủng tộc (n [%]) |
|
|
|
|
Da trắng |
221 (69.5) |
212 (66.3 |
111 (66.5) |
|
Châu phi |
86 (27.0) |
99 (30.9) |
53 (31.7 |
|
Châu á |
11 (3.5) |
9 (2.8) |
3 (1.8) |
|
Thời gian tăng HA (năm) |
9.2 |
9.1 |
8.4 |
|
Chỉ số khối cơ thể (kg/m2)* |
31.1 |
30.9 |
30.74 |
|
Hút thuốc lá (n [%]) |
|
|
|
|
Không |
151 (47.5) |
150 (46.9) |
85 (50.9) |
|
Thụ động |
91 (28.6) |
91 (28.4) |
43 (25.7) |
|
Chủ động |
76 (23.9) |
79 (24.7) |
39 (23.4) |
|
Uống rượu trung bình (n [%]) |
183 (57.5) |
193 (60.3) |
87 (52.1) |
|
HA tư thế ngồi |
|
|
|
|
HATT (mmHg)* |
183 (57.5) |
193 (60.3) |
87 (52.1) |
|
HATTr (mmHg)* |
99.8±4.1 |
99.5±4.2 |
100.0±4.1 |
|
Mạch (nhịp/phút) |
75.3±9.2 |
74.5±9.8 |
74.1±8.7 |
|
HA 24 giờ |
|
|
|
|
HATT (mmHg) |
150.5±12.4 |
150.4±11.2 |
151.3±12.6 |
|
HATTr (mmHg) |
93.8±6.9 |
93.8±6.6 |
94.0±7.2 |
|
HA theo dõi buổi sáng |
|
|
|
|
HATT (mmHg) |
155.0±13.5 |
154.8±11.9 |
156.5±12.8 |
|
HATTr (mmHg) |
98.3±7.2 |
98.5±7.3 |
99.2±7.5 |
|
HA theo dõi trong ngày |
|
|
|
|
HATT (mmHg) |
155.4±12.6 |
154.8±11.4 |
156.3±12.4 |
|
HATTr (mmHg) |
97.7±6.7 |
97.7±6.8 |
98.1±7.1 |
|
HA theo dõi ban đêm |
|
|
|
|
HATT (mmHg) |
141.1±15.1 |
141.0±13.9 |
141.9±16.0 |
|
HATTr (mmHg) |
85.4±9.3 |
85.8±9.1 |
85.8±9.9 |
|
Mạch (nhịp/phút) |
79.7±10.7 |
79.6±11.3 |
80.2±10.1 |
T40 (80)/H12.5, telmisartan 40 (80) mg phối hợp với hydrochlorothiazide (HCTZ) 12.5 mg; L50/H12.5, losartan 50 mg phối hợp với HCTZ 12.5 mg; HATT, huyết áp tâm thu; HATTTr, huyết áp tâm trương; * giá trị trung bình
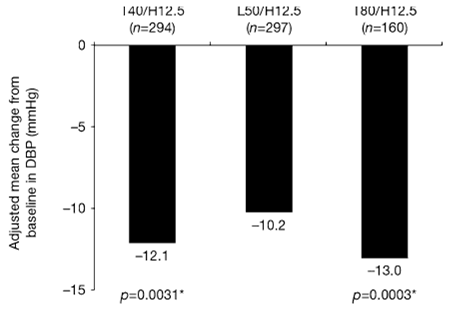
Hình 1. Giảm HATTr trung bình 6 giờ cuối (liên quan tới liều) so với HA nền trong nhóm T40/H12.5, L50/H12.5 và T80/H12.5. * So với L50/H12.5
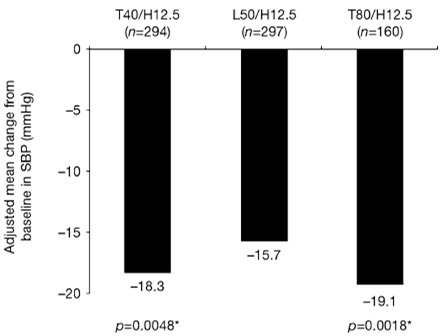
Hình 2. Giảm HATT trung bình 6 giờ cuối (liên quan tới liều) so với HA nền trong nhóm T40/H12.5, L50/H12.5 và T80/H12.5. * so với L50/H12.5
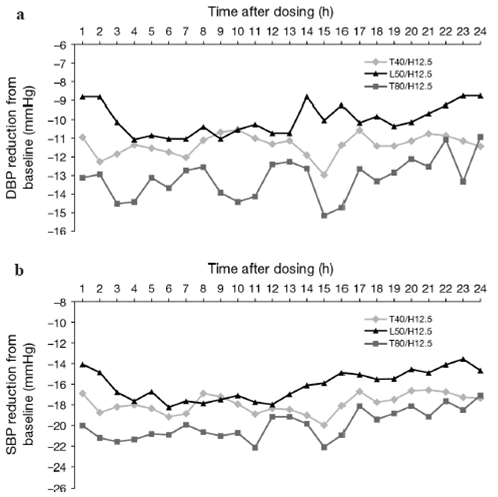
Hình 3. Sự giảm HA hàng giờ trung bình trên ABPM (a) HATTr và (b) HATT trong nhóm T40/H12.5, L50/H12.5 và T80/H12.5
Bảng 2. Thay đổi HA trong tiêu chí phụ về HA theo dõi 24 giờ
|
Tiêu chí |
Sự khác biệt (T40/H12.5 – L50/H12.5) |
Sự khác biệt (T80/H12.5 – L50/H12.5) |
||
|
|
Trung bình điều chỉnh* (mmHg) |
p |
Trung bình điều chỉnh* (mmHg) |
p |
|
HA trung bình 24 giờ |
|
|
|
|
|
HATT (mmHg) |
-1.7 |
0.0431 |
-3.5 |
0.0006 |
|
HATTr (mmHg) |
-1.4 |
0.0161 |
-3.0 |
<0.0001 |
|
HA trung bình theo dõi buổi sáng (6:00 sáng tới 11:59 sáng) |
|
|
|
|
|
HATT (mmHg) |
-2.8 |
0.0037 |
-4.0 |
0.0004 |
|
HATTr (mmHg) |
-2.4 |
0.0001 |
-3.6 |
<0.0001 |
|
HA trung bình theo dõi trong ngày (6:00 sáng tới 9:59 tối) |
|
|
|
|
|
HATT (mmHg) |
-1.4 |
0.1272 |
-3.2 |
0.0032 |
|
HATTr (mmHg) |
-1.2 |
0.0452 |
-3.0 |
0.0001 |
|
HA trung bình theo dõi ban đêm (10:00 tối tới 5:59 sáng) |
|
|
|
|
|
HATT (mmHg) |
-2.6 |
0.0046 |
-4.1 |
0.0002 |
|
HATTr (mmHg) |
-1.9 |
0.0040 |
-3.4 |
< 0.0001 |
|
Tải HA |
|
|
|
|
|
HATT (mmHg) |
-4.3 |
0.0334 |
-9.1 |
0.0002 |
|
HATTr (mmHg) |
-3.8 |
0.0256 |
-8.3 |
< 0.0001 |
T40 (80)/H12.5, telmisartan 40 (80) mg phối hợp với hydrochlorothiazide (HCTZ) 12.5 mg; L50/H12.5, losartan 50 mg phối hợp với HCTZ 12.5 mg;
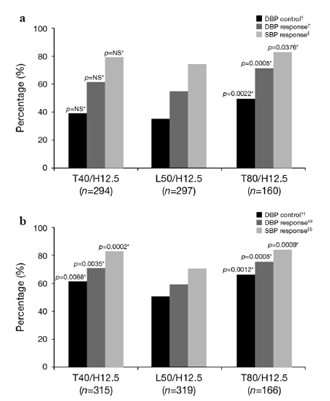
Hình 4: Tỉ lệ đáp ứng và kiểm soát HA trong nhóm T40/H12.5, L50/H12.5 và T80/H12.5 (a) HA theo dõi lie6ntuc5 và (b HA đo tư nthe61 ngồi trong phòng khám. So với *L50/H12.5; †24-h mean DBP (HATTr trung bình 24 giờ) <80 mmHg; ‡24-h DBP(HATT 24 giờ) <80 mmHg và/hoặc giảm so với HA nền ≥ 10 mmHg; §24-h mean SBP(HATT trung bình 24 giờ) <130 mmHg và/hoặc giảm so với nền ≥ 10 mmHg; ††trough seated DBP (HATTr tư thế ngồi) <90 mmHg; ‡‡trough seated DBP <90 mmHg và/hoặc giảm so với HA nền ≥ 10 mmHg; §§trough seated SBP <140 mmHg và/hoặc giảm so với HA nền ≥ 10 mmHg. NS, non-significant (không khác biệt có ý nghĩa).
Bảng 3. Biến cố xảy ra trong ≥2% bệnh nhân
|
Tác dụng phụ |
T40/H12.5 (n [%]) |
L50/H12.5 (n [%]) |
T80/H12.5 (n [%]) |
|
Mệt mỏi |
4 (1.3) |
4 (1.3) |
5 (3.0) |
|
Nhiễm trùng hô hấp trên |
4 (1.3) |
7 (2.2) |
3 (1.8) |
|
Choáng váng |
5 (1.6) |
9 (2.8) |
6 (3.6) |
|
Đau đầu |
10 (3.1) |
14 (4.4) |
4 (2.4) |
Phụ lục
Các nhà nghiên cứu tham gia nghiên cứu:
D.C. Abella, Elk Grove Village, Illinois; N. Bittar, Madison, Wisconsin; B.T. Bock, Harleysville, Pennsylvania; D.F. Brautigam, Westfield, New York; D. Brune, Peoria, IIllinois; G.M. Burgess, Downingtown, Pennsylvania; A.A. Carr, Augusta, Georgia; J.J. Champlin, Carmichael, California; C.M. Chappel, Kissimmee, Florida; D.G. Cheung, Long Beach, California; S.A. Cohen, Trumbull, Connecticut; G.V. Collins, Charlotte, North Carolina; B.C. Corser, Cincinnati, Ohio; W.C. Cushman, Memphis, Tennessee; P.W. Davis, Pine Bluff, Arkansas; M. DeBruin, Orangevale, California; S.G. Dorfman, Dallas, Texas; H.S. Ellison, Conyers, Georgia; T. Feldman, Coral Gables, Florida; R.D. Ferrera, Sacramento, California; T.J. Fiorillo, Collegeville, Pennsylvania; D.L. Fried, Warwick, Rhode Island; K.M. Gallup, Overland Park, Kansas; L.I. Gilderman, Pembroke Pines, Florida; A.H. Gradman, Pittsburgh, Pennsylvania; S.L. Green, Hampton, Virginia; D.R. Hassman, Berlin, New Jersey; J.R. Herron, Chicago, Illinois; J.A. Hoekstra, Richmond, Virginia; D. Jacokes, Durham, North Carolina; R.A. Kaplan, Concord, California; A. Keenum, Knoxville, Tennessee; F. Kilpatrick, Madison, Wisconsin; D. Krasner, Wilmington, Delaware; R.J. Lapidus, Wheat Ridge, Colorado; W.N. Leimbach, Tulsa, Oklahoma; C. Lovell, Norfolk, Virginia; B.C. Lubin, Norfolk, Virginia; M.E. Lucas, Florissant, Missouri; T.C. Marbury, Orlando, Florida; J. McBride, St. Paul, Minnesota; R.T. Middleton, Huntsville, Alabama; S.D. Nash, Syracuse, New York; J.E. Navarro, Newark, Delaware; M.J. Noss, Cincinnati, Ohio; S.T. Ong, Oxon Hill, Maaryland; J. Peterson, Houston, Texas; E.B. Portnoy, Westlake Village, California; J.B. Rosen, Coral Gables, Florida; S.A. Rosenberg, St. Petersburg, Florida; L. Rudolph, Alburquerque, New Mexico; D.R. Schumacher, Columbus, Ohio; G. Serfer, Hollywood, Florida; S.C. Sharp, Nashville, Tennessee; R.D. Smith, Winston Salem, North Carolina; D.H. Sugimoto, Chicago, Illinois; P.D. Toth, Indianapolis, Indiana; T.S. Truitt, Melbourne, Florida; T.W. Tyson, Raleigh, North Carolina; J. Wahle, Evansville, Indiana; J.D. Wayne, Roseville, California; G.K. Wetherley, Boise, Idaho; K. Wingert, Fresno, California; P. Wade, Dallas, Texas; J.H. Zavoral, Edina, Minnesota.
Tài liệu tham khảo
1. Guidelines Subcommittee: 1999 World Health Organization-International Society of Hypertension Guidelines for the management of hypertension. J Hypertens 1999; 17:151-183.
2. Chobanian AV, Bakris GL, Black HR, et al: The seventh report of the Joint National Committee on Prevention, Detection, Evaluation, and Treatment of High Blood Pressure. Hypertension 2003; 42: 1206-1252.
3. Collins R, Peto R, MacMahon S, et al: Blood pressure, stroke, and coronary heart disease. Part 2, Short-term reductions in blood pressure: overview of randomised drug trials in their epidemiological context. Lancet 1990; 335: 827-838.
4. Lewington S, Clarke R, Qizilbash N, Petro R, Collins R: Age-specific relevance of usual blood pressure to vascular mortality: a meta-analysis of individual data for one million adults in 61 prospective studies. Lancet 2002; 360: 1903-1913.
5. White WB: Cardiovascular risk and therapeutic intervention for the early morning surge in blood pressure and heart rate. Blood Press Monit 2001; 6: 63-72.
6. Muller JE, Ludmer PL, Willich SN, et al: Circadian variation in the frequency of sudden cardiac death. Circulation 1987; 75: 131-138.
7. Muller JE, Stone PH, Turi ZG, et al: Circadian variation in the frequency of onset of acute myocardial infarction. N Engl J Med 1985; 313: 1315-1322.
8. Mulcahy D, Keegan J, Cunningham D, et al: Circadian variation of total ischaemic burden and its alteration with antianginal agents. Lancet 1988; 2: 755-759.
9. Mancia G, Parati G: Ambulatory blood pressure monitoring and organ damage. Hypertension 2000; 36: 894-900.
10. Quyyumi AA: Circadian rhythms in cardiovascular disease. Am Heart J 1990; 120: 726-733.
11. Timmermans PB: Angiotensin II receptor antagonists: an emerging new class of cardiovascular therapeutics. Hypertens Res 1999; 22: 147-153.
12. Siragy HM: Angiotensin receptor blockers: how important is selectivity? Am J Hypertens 2002; 15: 1006-1014.
13. Stangier J, Su C-APF, Roth W: Pharmacokinetics of orally and intravenously administered telmisartan in healthy young and elderly volunteers and in hypertensive patients. J Int Med Res 2000; 28: 149-167.
14. Lo MW, Goldberg MR, McCrea JB, et al: Pharmacokinetics of losartan, an angiotensin II receptor antagonist, and its active metabolite EXP3174 in humans. Clin Pharmacol Ther 1995; 58: 641-649.
15. Christen Y, Waeber B, Nussberger J, et al: Oral administration of DuP 753a specific angiotensin II receptor antagonist, to normal male volunteers. Inhibition of pressor response to exogenous angiotensin I and II. Circulation 1991; 83: 1333-1342.
16. Stangier J, Su C-APF, van Heiningen PNM, et al: Inhibitory effect of telmisartan on the blood pressure response to angiotensin II challenge. J Cardiovasc Pharmacol 2001; 38: 672-685.
17. Goa KL, Wagstaff AJ: Losartan potassium: a review of its pharmacology, clinical efficacy, and tolerability in the management of hypertension. Drugs 1996; 51: 820-845.
18. Uchida H, Nakamura Y, Kaihara M, et al: Practical efficacy of telmisartan for decreasing morning blood pressure and pulse wave velocity in patients with mild-to-moderate hypertension. Hypertens Res 2004; 27: 545-550.
19. Guidelines Committee: 2003 European Society of Hypertension- European Society of Cardiology guidelines for the management of arterial hypertension. J Hypertens 2003; 21: 1011-1053.
20. Waeber B: Combination therapy with ACE inhibitors angiotensin II receptor antagonists and diuretics in hypertension. Expert Rev Cardiovasc Ther 2003; 1: 43-50.
21. Smith DH, Neutel JM, Lacourcière Y, Kempthorne-Rawson J: Prospective, randomized, open-label, blinded-endpoint (PROBE) designed trials yield the same results as doubleblind, placebo-controlled trials with respect to ABPM measurements. J Hypertens 2003; 21: 1237-1239.
22. American Society of Hypertension: Recommendations for routine blood pressure measurement by indirect cuff sphygmomanometry. Am J Hypertens 1992; 5: 207-209.
23. Sharpe M, Jarvis B, Goa KL: Telmisartan: a review of its use in hypertension. Drugs 2001; 61: 1501-1529.
24. Derosa G, Ragonesi PD, Mugellini A, Ciccarelli L, Fogari R: Effects of telmisartan compared with eprosartan on blood pressure control, glucose metabolism and lipid profile in hypertensive, type 2 diabetic patients: a randomized, double-blind, placebo-controlled 12-month study. Hypertens Res 2004; 27: 457-464.
25. Mallion J, Siche J, Lacourcière Y: ABPM comparison of the antihypertensive profiles of the selective angiotensin II receptor antagonists telmisartan and losartan in patients with mild-to-moderate hypertension. J Hum Hypertens 1999; 13: 657-664.
26. Lacourcière Y, Gil-Extremera B, Mueller O, et al: Efficacy and tolerability of fixed-dose combinations of telmisartan plus HCTZ compared with losartan plus HCTZ in patients with essential hypertension. Int J Clin Pract 2003; 57: 273-279.
27. Elliott HL: Angiotensin II antagonists: efficacy, duration of action, comparison with other drugs. J Hum Hypertens 1998; 12: 271-274.
28. Gradman AH, Arcuri KE, Goldberg AI, et al: A randomized, placebo-controlled, double-blind, parallel study of various doses of losartan potassium compared with enalapril maleate in patients with essential hypertension. Hypertension 1995; 25: 1345-1350.
29. Messerli FH: … and losartan was no better than placebo. J Hum Hypertens 1999; 13: 649-650.
30. Burnier M, Maillard M: The comparative pharmacology of angiotensin II receptor antagonists. Blood Press 2001; 10 (Suppl 1): 6-11.
31. Clement DL, De Buyzere ML, De Bacquer DA, et al: Prognostic value of ambulatory blood-pressure recordings in patients with treated hypertension. N Engl J Med 2003; 348: 2407-2415.
32. Kario K, Pickering TG, Umeda Y, et al: Morning surge in blood pressure as a predictor of silent and clinical cerebrovascular disease in elderly hypertensives: a prospective study. Circulation 2003; 107: 1401-1406.







