BS. NGUYỄN THANH HIỀN
BS. CHÂU MINH THÔNG*
* Khoa tim mạch tổng quát Bv Nhân dân 115
1.Mở đầu
Rung nhĩ và suy tim thường cùng tồn tại và có thể làm trầm trọng tình trạng của nhau. Sự kết hợp của chúng tăng tỷ lệ mắc bệnh và tỷ lệ tử vong. Tuy nhiên tỷ lệ mắc bệnh và ý nghĩa, cũng như cách điều trị của rung nhĩ trong suy tim cấp chưa được nghiên cứu kỹ. Xử trí rung nhĩ trong suy tim cấp tính cần tiếp cận bằng nhiều chuyên ngành khác nhau. Điều trị (các) bệnh tiềm ẩn, xác định và điều trị các nguyên nhân cũng như yếu tố thúc đẩycó thể sửa chữa được và chống đông là rất quan trọng. Tuy nhiên, vẫn còn các một số vấn đề đang gây tranh cãi về điều trị rung nhĩ ở bệnh nhân suy tim cấp (1-3). Trong bài viết này, chúng tôi tóm tắt các bằng chứng hiện tại về rung nhĩ trong bối cảnhsuy tim cấp cũng như khuyến nghị về điều trị rung nhĩ trong giai đoạn trước khi nhập viện,điều trị các nguyên nhân có thể đảo ngược, khi nào và làm thế nào để kiểm soát nhịp hay kiểm soát tần số, duy trì nhịp xoang, triệt đốt qua đường ống thông tim và tạo nhịp, chống đông, cũng như các biện pháp phòng ngừa rung nhĩ.
2.Sinh lý bệnh và nguyên nhân của rung nhĩ trong suy tim cấp:
2.1. Sinh lý bệnh của rung nhĩ trong suy tim cấp:
Một số cơ chế đã được mô tả đối với sinh lý bệnh của rung nhĩ: kích hoạt tĩnh mạch phổỉ khu trú (focal pulmonary vein triggers), vòng vào lại cấu trúc vi thể và đại thể (microand macro-structural reentry), nguồn điểm với dẫn truyền “rung” (point source with fibrillatory conduction), vòng vào lại chức năng cố định hoặc dịch chuyển (fixed or moving functional reentrant rotors), nhiều sóng nhỏ đa ổ với vòng vào lại chức năng và cấu trúc (multiple wavelets with functional and structural reentry), phân ly điện học giữa các lớp cơ tim tạo vòng vào lại theo cấu trúc không gian 3 chiều (Electrical dissociation between myocardial layers enabling reentry in three-dimensional construct)và rối loạn điều hòa hệ thần kinh tự chủ (hình 1). Sự phát triển của rung nhĩ trong suy tim là một quá trình đa yếu tố (hình 2) (1,4,5,6).
Cả rung nhĩ và suy tim đều có thể ảnh hưởng nhau qua một số cơ chế, do đó tạo nên một vòng xoắn bệnh lý phụ thuộc lẫn nhau, trong đó tình trạng này xảy ra sẽ làm xấu đi tình trạng kia và ngược lại. Suy tim có thể dẫn đến rung nhĩ thông qua việc tăng áp lực đổ đầy, rối loạn chức năng tâm thu, gây hở van 2 lá, kích hoạt thần kinh thể dịch làm tăng sức căng tâm nhĩ gây xơ hóa tâm nhĩ và tái cấu trúc. Đến lượt rung nhĩ có khuynh hướng làm suy tim do nhịp tim nhanh và không đều làm mất yếu tố vận chuyển của tâm nhĩ làm giảm ổn định huyết động và cung lượng tim, nhịp tim nhanh gây ra bệnh cơ tim và kích hoạt thần kinh thể dịch. Ngoài ra cả 2 tình trạng đều có chung yếu tố nguy cơ và cơ chế bệnh sinh như lão hóa, bất thường về chuyển hóa tim mạch và viêm hệ thống đồng thời dẫn đến suy tim và rung nhĩ.
Trong vài năm qua, thuật ngữ “bệnh cơ tim nhĩ trái” hoặc “bệnh nhĩ trái” đã được sử dụng để mô tả một nhóm các bất thường về cấu trúc, chức năng và hoạt động điện của tâm nhĩ xảy ra trước khi dẫn đến rung nhĩ và có thể liên quan xa hơn đến suy tim. Nguyên nhân của tình trạng này được cho là do các yếu tố nguy cơ phổ biến và bệnh hệ thống kết hợp với khuynh hướng di truyền. Nó được đặc trưng bởi tái cấu trúc hoạt động điện với sự kéo dài điện thế hoạt động, thay đổi sự sử dụng canxi và tăng tính không đồng nhất của giai đoạn trơ, rối loạn chức năng cơ học với suy giảm sự co giãn của tâm nhĩ trong pha đổ đầy, dẫn máu và co bóp, bất thường về cấu trúc với xơ hóa mô kẽ, thay thế cơ tim bằng mô sợi-mỡ, viêm thâm nhiễm và phì đại tế bào cơ tim, hoạt hóa hệ thống thần kinh thể dịch và phản ứng viêm. Những bất thường này xuất hiện trước rung nhĩ, cũng có thể xảy ra trong giai đoạn sớm của suy tim, vì chúng có liên quan với những thay đổi tương ứng trong bệnh cơ tim tâm thất. Bất kể tình trạng này nên được xem là bệnh cơ tim hay bệnh tâm nhĩ, nó có thể được xem như là một cơ hội để can thiệp sớm và ngăn ngừa rung nhĩ, thậm chí suy tim phân suất tống máu bảo tồn. Tuy nhiên vẫn còn nhiều thách thức trong chẩn đoán tình trạng này với các phương tiện chẩn đoán hiện có. Các phương tiện chẩn đoán như chẩn đoán hình ảnh tâm nhĩ, MRI và các marker sinh học có thể hỗ trợ trong trường hợp này (5).
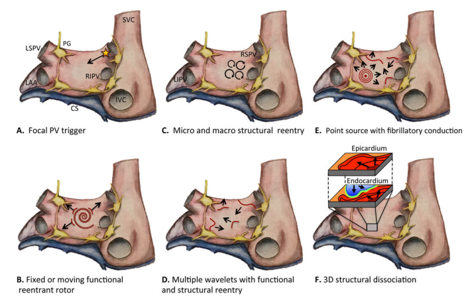
Hình 1. Sơ đồ thể hiện các cơ chế khác nhau của rung nhĩ tại nhĩ phải và trái. A. Hoạt khu trú từ cơ bao quanh tĩnh mạch phổi lan vào nhĩ trái và khởi phát rung nhĩ ở những vùng cơ chất dễ kích thích. B. Vòng vào lại chức năng cố định hoặc dịch chuyển. C. Vòng vào lại cấu trúc vi thể và đại thể. D. Nhiều sóng nhỏ đa ổ với vòng vào lại chức năng và cấu trúc: lan truyền kéo dài của các sóng nhỏ đồng thời đa ổ qua vòng vào lại cấu trúc và chức năng.E.Nguồn điểm với dẫn truyền “rung” hoạt động như tác nhân duy trì rung nhĩ.F. Phân ly điện học giữa các lớp cơ tim tạo vòng vào lại theo cấu trúc không gian 3 chiều. Chú thích: SVC, tĩnh mạch chủ trên; IVC, tĩnh mạch chủ dưới; LAA, tiểu nhĩ trái; LSPV, tĩnh mạch phổi trên trái; RIPV, tĩnh mạch phổi dưới phải; RSPV, tĩnh mạch phổi trên phải; LIPV, tĩnh mạch phổi dưới trái; CS, xoang vành; PG, hạch phó giao cảm (màu vàng) (4).
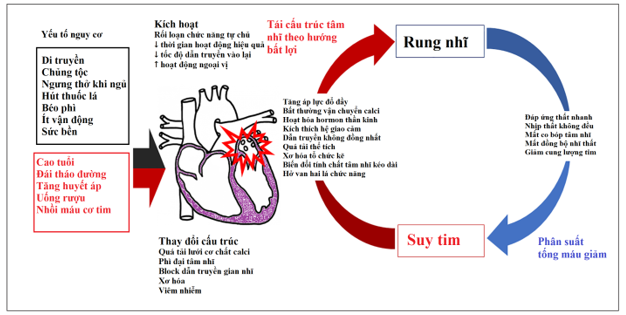
Hình 2. Các yếu tố nguy cơ gây rung nhĩ (màu đỏ, những người mắc bệnh suy tim). Những yếu tố này dẫn đến những thay đổi cấu trúc trong tim khiến nó dễ bị rung nhĩ hơn. Suy tim gây ra quá trình tái cấu trúc tâm nhĩ theo hướng bất lợi, thúc đẩy rung nhĩ và duy trìvòng luẩn quẩn (6).
2.2. Nguyên nhân, tỷ lệ và tác động qua lại rung nhĩ trong suy tim cấp:
Rung nhĩ và suy tim cấp đều là hội chứng không đồng nhất (heterogeneous syndromes ). Sự hiện diện của rung nhĩ hoặc suy tim làm tăng khả năng của cái kia, với suy tim cấp tính là yếu tố nguy cơ mạnh nhất cho phát triển rung nhĩ. Tương tự rung nhĩ làm thúc đẩy và trầm trọng hơn tình trạng rối loạn chức năng tâm thu thất trái,làm phát sinh bệnh cơ tim do rung nhĩ. Rung nhĩ xuất hiện khoảng 35% ở bệnh nhân bị suy tim cấp [8].
Bốn tình huống xuất hiện của rung nhĩ trong suy tim cấp (bảng 1):
Tình huống 1: Rung nhĩ là yếu tố duy nhất hoặc ít nhất là yếu tố chính kích hoạt suy tim cấp. Thông thường rung nhĩ có nhịp thất nhanh từ 130 đến 160 lần/ phút và hầu hết được phát hiện lần đầu.Một đợt rung nhĩ nhanh có thể dẫn đến hiện diện của suy tim cấp. Điều trị rung nhĩ là quan trọng nhất (kiểm soát tần số nhanh/nhịp)
Tình huống 2: Rung nhĩ là hệ quả của suy tim cấp với đáp ứng thất nhanh và điều trị suy tim cấp là quan trọng nhất.
Tình huống 3: Rung nhĩ không liên quan đến suy tim cấp và nguyên nhân khác là yếu tố kích hoạt suy tim cấp, chẳng hạn như nhồi máu cơ tim cấp.
Tình huống 4: Đánh giá ban đầu không cho phép phân loại vai trò của rung nhĩ trong sinh lý bệnh suy tim cấp một cách đáng tin cậy. Các yếu tố khởi phát khác như nhồi máu cơ tim và nhiễm trùng toàn thân cần theo dõi tích cực [6,8].
Bảng 1. Các tình huống chính của rung nhĩ (AF) trong suy tim cấp (AHF) (6)
| Tình huống | Biết rung nhĩ | Đáp ứng thất | Những yếu tố kích hoạt suy tim cấp | Rung nhĩ | Kiểm soát rung nhĩ |
| 1 | Có | 120-160 | Không | Nguyên nhân | Kiểm soát tần số nhanh/ nhịp |
| 2 | Không | 120-160 | Rung nhĩ là hệ quả suy tim cấp | Kết quả | Điều trị suy tim là quan trọng nhất |
| 3 | Có | 60-100 | Có | Không liên quan | Không thay đổi |
| 4 | Có | 100-120 | ? | ? | Kiểm soát tần số/nhịp |
Rung nhĩ gây ra suy tim cấp và thường kèm theo các rối loạn về tim mạch như tăng huyết áp, bệnh mạch vành hoặc bệnh van tim gặp cả trongrung nhĩ và suy tim cấp. Do đó việc điều trị theo nguyên nhân cơ bản của rối loạn về tim mạch có tầm quan trọng hàng đầu trong tất cả các bệnh nhân rung nhĩ và suy tim cấp. Ngoài ra kiểm soát tần số tối ưu và lý tưởng là kiểm soát nhịp với chuyển nhịp xoang dài hạn có thể là một phần quan trọng của điều trị (triệu chứng) ở bệnh nhân rung nhĩ và suy tim cấp [1,2].
- Tiên lượng và kết cục của rung nhĩ mới khởi phát và rung nhĩ có từ trước:
Một phân tích tổng hợp từ năm 2009 gồm 16 nghiên cứu liên quan đến 53.969 bệnh nhân kết luận rằng rung nhĩ trong suy tim cấp liên quan độc lập đến tử vong do mọi nguyên nhân khi so sánh với suy tim có nhịp xoang. Sự gia tăng tỷ lệ tử vong này đã được quan sát thấy trong suy tim phân suất tống máu thất trái bảo tồn (HFpEF) cũng như suy tim với phân suất tống máu thất trái giảm (HFrEF). Trong một nghiên cứu sổ bộ dài hạn gần 1.000.000 bệnh nhân rung nhĩ và/ hoặc suy tim: 3.4% rung nhĩ không có suy tim, 2.2% suy tim có nhịp xoang và 1.2% suy tim có rung nhĩ. Bệnh nhân suy timkèm rung nhĩ có tỷ lệ tử vong do mọi nguyên nhân cao hơn và thời gian nằm viện dài hơn so với một trong 2 tình trạng đơn thuần.
Một nghiên cứu khác chỉ ra nhịp tim nhanh lúc nhập viện liên quan độc lập với kết cục xấu hơn ở những bệnh nhân suy tim, cho cả những bệnh nhân có nhịp xoang hoặc rung nhĩ. Trong nghiên cứu ngẫu nhiên ức chế beta đánh giá thử nghiệm sống sót (BEST), bệnh nhân suy tim phân suất tống máu thất trái giảm mới khởi phát rung nhĩ tăng gấp 2 lần tỷ lệ tử vong và tăng 4.5 lần tỷ lệ nhập viện do mọi nguyên nhân hoặc do suy tim, so với những bệnh nhân không có rung nhĩ. Trong một nghiên cứu khác, rung nhĩ khi nhập viện (đặc biệt mới được chẩn đoán) liên quan độc lập đến biến cố bất lợi khi nằm viện và thời gian nằm viện lâu hơn. Do đó ở những bệnh nhân suy tim cấp, rung nhĩ có tiên lượng xấu hơn (6,8-12).
- Điều trị
4.1. Điều chỉnh những nguyên nhân có thể đảo ngược:
Tất cả những nguyên nhân có thể đảo ngược của rung nhĩ và suy tim cấp phải được xác định và sửa chữa khi có thể. Điều quan trọng là chẩn đoán và điều trị hội chứng mạch vành cấp nếu nó xuất hiện. Các nguyên nhân có thể điều chỉnh khác của suy tim cấp bao gồm hẹp van tim hoặc hở van tim nặng, bệnh màng ngoài tim, bệnh cơ tim có thể hồi phục (reversible cardiomyopathy), và các yếu tố thúc đẩykhác bao gồm thiếu máu nặng, bệnh tuyến giáp và ngưng thở khi ngủ… Nhiều bệnh đi kèm có thể vừa là nguyên nhân vừa là yếu tố làm trầm trọng thêm rung nhĩ. Xác định nguyên nhân cơ bản thường yêu cầu bệnh sử toàn diện, khám lâm sàng kỹ, điện tâm đồ, xét nghiệm cơ bản và siêu âm tim[1,5].
4.2. Điều trị trước khi nhập viện:
Rung nhĩ là một hội chứng mà các chuyên gia tim mạch, bác sĩ cấp cứu, bác sĩ hồi sức, và những người chăm sóc sức khỏe khác phải cộng tác để hỗ trợ khẩn cấp cho bệnh nhân. Trước khi nhập viện, phải chuyển khẩn bệnh nhân suy tim có rung nhĩ đến bệnh viện gần nhất, ưu tiên nơi có bộ phận chăm sóc tim mạch và/hoặc đơn vị can thiệp mạch vành [8].Theo dõi không xâm lấn, bao gồm đo độ bão hòa oxy, huyết áp động mạch, nhịp thở và theo dõi điện tâm đồ liên tục phải được thực hiện trong vòng vài phút khi nhập viện. Bệnh nhân bất ổn về huyết động nên được điều trị bằng sốc điện chuyển nhịp [1,5]. Thuốc điều trị bắt đầu dựa trên huyết áp động mạch và tình trạng sung huyết. Ở những bệnh nhân suy tim cấp và rung nhĩ,chúng ta nên bắt đầu bằng tĩnh mạch aminodarone để kiểm soát nhanh chóng đáp ứng thất. Tĩnh mạch digoxin có thể là một lựa chọn, nếu đáp ứng thất không được kiểm soát khi sử dụng aminodarone đơn độc. Sau khi tiêm tĩnh mạch digoxin trên những bệnh nhân không sử dụng digitalis trước đây, tác dụng bắt đầu xuất hiện trong 5-30 phút đầu và đạt đỉnh 1-5 giờ. Tuy nhiên glycoside tim có tác dụng giảm nhịp tim hạn chế trong rung nhĩ trên bệnh nhân suy tim cấp vì thường có tăng hoạt tính thần kinh giao cảm. Khi bệnh nhân đến khoa cấp cứu hoặc đơn vị can thiệp mạch vành, khám lâm sàng và điều trị thêm tiếp theo nên được bắt đầu ngay lập tức (1,5,9,13).
4.3. Kiểm soát tần số trong suy tim cấp:
Trước khi bắt đầu kiểm soát tần số, cần tìm nguyên nhân gây tăng nhịp tim, chẳng hạn như thiếu máu cục bộ cơ tim, thiếu máu, thuyên tắc phổi và tiến hành điều trị. Lựa chọn thuốc và đích tần số phụ thuộc vào đặc điểm của bệnh nhân, triệu chứng, chức năng tâm thu thất trái và huyết động (Hình 3). Thường bệnh nhân sẽ có dấu hiệu và triệu chứng sung huyết phổi và tăng tần số tim. Chiến lược ban đầu điều trị suy tim gồm lợi tiểu, dãn mạch, và các thuốc khác trongkhi làm chậm tần số tim <120 lần/phút. Thời gian sử dụng ba chiến lược can thiệp này phụ thuộc vào nguyên nhân tình trạng mất bù có biết hay không và suy tim EF bảo tồn hay giảm. trong nhiều trường hợp có thể không xác định được nguyên nhân thúc đẩy. Trong phần viết này, chúng tôi tập trung vào kiểm soát tần số thất (1,5,6).
Với bệnh nhân suy tim EF bảo tồn, có sung huyết và huyết áp chấp nhận được, chúng ta có thể dùng ức chế kênh calcium nondihydropyridine tĩnh mạch (diltiazem, rất tiếc hiện Việt nam không có) vì thuốc có thể dung nạp tốt hơn trong tình trạng này, hay tĩnh mạch ức chế beta nếu huyết áp cho phép và tình trạng sung huyết nhẹ (16).
Với bệnh nhân suy tim EF giảm, chúng ta sử dụng digoxin hay amiodarone tĩnh mạch để kiểm soát tần số. Amiodarone ít có hoạt tính ức chế co bóp (little negative inotropic activity ) và hiệu quả hơn digoxin. Chỉ sử dụng chẹn beta khi tình trạng suy tim cấp ổn định. Nếu tĩnh mạch aminodarone không thể kiểm soát được tần số tim, digitalis (digoxin hoặc digitoxin) có thể được thêm vào để kiểm soát nhanh chóng đáp ứng thất, mặc dù tranh cãi liên quan đến sử dụng digoxin ở bệnh nhân rung nhĩ hoặc suy tim còn tồn tại (1, 5, 7, 14-19).
Các phân tích tổng hợp và phân tích hồi qui đã khẳng định rằng digoxin ở bệnh nhân rung nhĩ có liên quan đến tăng nguy cơ tử vong, nhưng các tác động trung tính khác cũng được báo cáo. Một phân tích tổng hợpcho thấy không tăng tỷ lệ tử vong ở bệnh nhân suy tim và rung nhĩ, nhưng tăng ở bệnh nhân suy tim không có rung nhĩ. Tuy nhiên, rất khó để mô tả những kết quả bất lợi khi chỉ dùng digoxin vì bệnh nhân dùng digoxin thường có nhiều bệnh đi kèm và không đáp ứng với các phương pháp điều trị khác.Thuốc ức chế beta thường là chống chỉ định trong tình huống cấp tính, còn thuốc chẹn kênh calci luôn luôn là chống chỉ định.Tuy nhiên, ở bệnh nhân rung nhĩ mới khởi phát đáp ứng thất nhanh, nếu không có dấu hiệu và triệu chứng suy tim sung huyết nặng (no distressing symptoms of HF) và huyết động ổn, chúng ta có thể sử dụng chẹn beta để kiểm soát đáp ứng thất (8). Mục tiêu tối ưu cho bệnh nhân suy tim cấp chưa được nghiên cứu nhưng thường là nhịp tim <100 lần/phút kèm cải thiện của triệu chứng và ổn định về huyết động. Sốc điện chuyển nhịp khẩn cho những bệnh nhân không ổn định (1,5,7,16,20):
- Huyết động không ổn định hay shock tim
- Tần số thất dai dẳng AF >120 lần/phút sau điều trị tối ưu lợi tiểu dãn mạch và thuốc kiểm soát tần số.
- Bệnh nhân có tình trạng thiếu máu cục bộ cơ tim dai dẳng. điều này có thể hy vọng bệnh nhân không cần tái tưới máu cấp cứu.
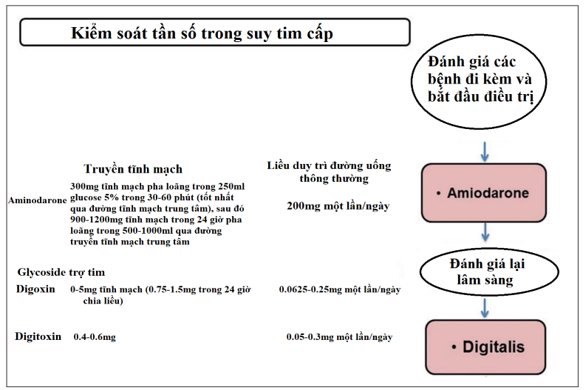
Hình 3. Lưu đồ và liều lượng các loại thuốc kiểm soát tần số rung nhĩ trong suy tim cấp (được điều chỉnh của Van Gelder và cộng sự) (1).
4.4. Kiểm soát nhịp trong suy tim cấp:
Trong rung nhĩ kết hợp với suy tim cấp, kiểm soát nhịp có thể là lựa chọn ưu tiên. Trước khi xem xét kiểm soát nhịp, cần đánh giá và điều trị các nguyên nhân gây ra suy tim cấp và rung nhĩ (Hình 4). Thứ hai, chúng ta luôn cần đi cùng với biện pháp kiểm soát tần số. Những bệnh nhân không ổn định huyết động cần sốc điện chuyển nhịp khẩn cấp. Nếu cần kiểm soát nhịp, tất cả các thuốc chống loạn nhịp (AADs) là chống chỉ định ngoại trừ aminodarone [1].Tác dụng chuyển đổi nhịp của aminodarone chậm hơn so với bằng sốc điện chuyển nhịp.Trong ngắn hạn, sốc điện chuyển nhịp phục hồi nhịp xoang nhanh hơn, hiệu quả hơn và thời gian nằm tại khoa cấp cứu ngắn hơn khi so với sử dụng thuốc chuyển nhịp aminodarone. Tuy nhiên thuốc chuyển nhịp không cần sử dụng thuốc an thần. Hơn thế, aminodarone làm chậm nhịp tim, có thể góp phần cải thiện tình trạng huyết động (1,5,14,21,22).
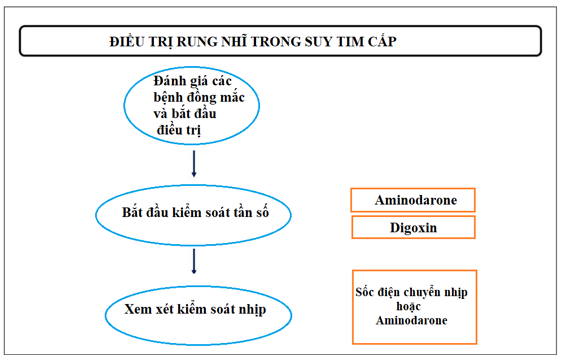
Hình 4. Lưu đồ điều trị rung nhĩ trong suy tim cấp (1).
4.5. Hiệu quả của thuốc không chống loạn nhịp (Bảng 2)
Vì không có dữ liệu cho những bệnh nhân bị suy tim cấp, nên dữ liệu cho bệnh nhân bị suy tim mạn và suy tim phân suất tống máu bảo tồn được ngoại suy đến suy tim cấp. Điều trị bằng ức chế men chuyển hoặc ức chế thụ thể có thể làm giảm nguy cơ rung nhĩ mới khởi phát ở bệnh nhân suy tim mạn và bệnh nhân tăng huyết áp với phì đại thất trái. Ức chế neprilysin không có vai trò làm giảm nguy cơ rung nhĩ. Ở những bệnh nhân bị suy tim phân suất tống máu thất trái giảm và nhịp xoang, ức chế beta được chứng minh có liên quan đến giảm nguy cơ rung nhĩ mới khởi phát so với giả dược và giảm số lần tái phát rung nhĩ có triệu chứng sau khi sốc điện chuyển nhịp. Trong nghiên cứu EMPHASIS-HF, eplerenone giảm tỷ lệ rung nhĩ mới khởi phát. Tuy nhiên, dữ liệu không đủ để sử dụng rộng rãi thuốc đối kháng thụ thể mineralocorticoid (MRA) đơn độc cho phòng ngừa rung nhĩ (1,6). Ngoài ra, chúng ta cũng cần lưu ý đến chế độ ăn có thể làm tăng hoặc giảm nguy cơ rung nhĩ (hình 5).
Bảng 2. Thuốc uống chống loạn nhịp cho rung nhĩ phòng ngừa trên bệnh nhân suy tim cấp (6)
| Thuốc | Nhận xét |
| Ức chế men chuyển, ức chế thụ thể | Có thể là lựa chọn cho bệnh nhân suy tim cấp ổn định về mặt huyết động với chức năng tâm thu thất trái giảm và/hoặc tăng huyết áp và phì đại thất trái mà không có chống chỉ định để ngăn ngừa rung nhĩ mới khởi phát |
| Ức chế beta | Có thể là lựa chọn cho bệnh nhân suy tim cấp ổn định về mặt huyết động với chức năng tâm thu thất trái giảm mà không có chống chỉ định để ngăn ngừa rung nhĩ mới khởi phát (và rung nhĩ tái phát có triệu chứng) |
| Đối kháng thụ thể mineralocorticoid | Không nên sử dụng trong rung nhĩ chỉ để phòng ngừa rung nhĩ. Nên sử dụng như được khuyến cáo trong các hướng dẫn điều trị suy tim |
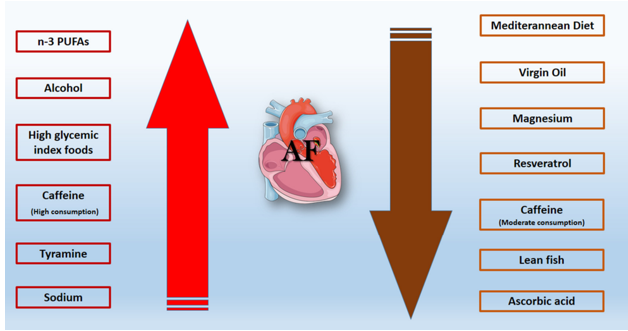
Hình 5.Sơ đồ mô tả thói quen ăn uống hàng ngày làm giảm (mũi tên nâu) hoặc tăng tỷ lệ rung nhĩ (mũi tên đỏ).n-3 PUFAs; polyunsaturated fatty acids (23)
4.6. Duy trì nhịp xoang sau khi sốc điện chuyển nhịp rung nhĩ:
4.6.1. Liệu pháp thuốc chống loạn nhịp:
Quyết định bắt đầu sử dụng thuốc chống loạn nhịp với mục đích để kiểm soát triệu chứng. Không có khác biệt đáng kể về tỷ lệ tử vong giữa 2 chiến lược kiểm soát nhịp so với kiểm soát tần số trong suy tim mạn. Cân nhắc về an toàn là cơ sở cho việc chọn lựa thuốc chống loạn nhịp và gánh nặng triệu chứng phải được cân nhắc so với tác dụng phụ. Chỉ dofetilide hoặc aminodarone được khuyến cáo theo các hướng dẫn để duy trì nhịp xoang ở những bệnh nhân rung nhĩ và suy tim phân suất tống máu thất trái giảm (Bảng 3). Tuy nhiên dofetilide không được chấp thuận tại Châu Âu[1]. Dronedarone (IC), thuốc chống loạn nhịp (flecainide và propafenone) và sotalol không phải là lựa chọn trong điều trị suy tim cấp. Thời gian điều trị thuốc chống loạn nhịp càng ngắn càng tốt để làm giảm nguy cơ mắc tác dụng phụ. Đặc biệt là ở những bệnh nhân được coi là tăng nguy cơ mắc tác dụng phụ hoặc ở những bệnh nhân có nguy cơ thấp tái phát rung nhĩ (1,5,6).
Bảng 3. Thuốc để duy trì nhịp xoang sau khi sốc điện chuyển nhịp rung nhĩ (6).
| Thuốc | Nhận xét | Tác dụng phụ quan trọng |
| Aminodarone | Amiodarone an toàn ở bệnh nhân suy tim, do đó chúng tôigợi ý sử dụng để duy trì nhịp xoangở bệnh nhân suy tim cấp. | Các tác dụng phụ ngoài tim (đặc biệt khi điều trị lâu dài).
Nhịp tim nhanh xoắn đỉnh (khi dùng đồng thời thuốc kéo dàikhoảng QT và trong trường hợp khoảng QT dài). |
| Dofetilide | Dofetilide an toàn ở bệnh nhân suy tim, do đó chúng tôi gợi ý sử dụng nó để duy trì nhịp xoangở bệnh nhân suy tim cấp | Xoắn đỉnh |
4.6.2. Các biện pháp khác:
Tối ưu hoác các yếu tố nguy cơ tim mạch và các bệnh đồng mắc đã được chứng minh là làm giảm gánh nặng triệu chứng của rung nhĩ và tạo điều kiện duy trì nhịp xoang. Điều này bao gồm giảm cân, kiểm soát huyết áp, điều trị suy tim, tăng cường sức khỏe, điều trị ngưng thở lúc ngủ và các biện pháp khác [1,3].
4.6.3. Tạo nhịp thất 2 buồng tạm thời (Temporary biventricular pacing):
Liệu pháp tái đồng bộ tim (CRT) có thể tăng co bóp mà không tăng oxy cơ tim tiêu thụ, vì vậy nó được kỳ vọng cho bệnh nhân bị suy tim cấp. Tuy nhiên những thử nghiệm chính với các thiết bị CRT chủ yếu ở bệnh nhân suy tim mạn. Có thể có vai trò máy tạo nhịp tái đồng bộ tim tạm thời như một liệu pháp cứu cánh ở một số bệnh nhân được chọn .Tuy nhiên, có rất ít dữ liệu hỗ trợ vấn đề này, có thể do kết quả an toàn và hiệu quả thấp hơn trong thực hành lâm sàng. Triệt đốt nút nhĩ thất và tạo nhịp 2 buồng thất, tạo nhịp His-Purkinje là những lựa chọn phù hợp cho những trường hợp có triệu chứng dai dẳng [1].
4.7. Thời gian và chỉ định triệt đốt qua catheter:
Gần đây kết quả của việc triệt đốt qua cathter so với điều trị chuẩn ở bệnh nhân rối loạn chức năng thất trái và rung nhĩ (CASTLE_AF trial) cho thấy rằng triệt đốt qua catheter rung nhĩ cho bệnh nhân suy tim mạn có tiên lượng tốt hơn. So với kiểm soát tần số hay nhịp,triệt đốt qua catheter rung nhĩcó tỷ lệ tử vong do bất kỳ nguyên nhân nào hoặc nhập viện do suy tim nặng thấp hơn đáng kể. Ở nhóm triệt đốt, 63% bệnh nhân có nhịp xoang ở thời điểm 60 tháng so với 22% ở nhóm điều trị bằng thuốc, điều này cho thấy việc đạt được duy trì nhịp xoang có lợi khi không cần sử dụng thuốc chống loạn nhịp. Quan trọng là triệt đốt rung nhĩ qua catheter có hiệu quả tương tự ở bệnh nhân suy tim phân suất tống máu thất trái giảm hoặc bảo tồn. Tuy nhiên, còn nhiều câu hỏi chưa được trả lời trong lĩnh vực này. Loại rung nhĩ hoặc căn nguyên của suy tim quan trọng đối với tỷ lệ thành công hoặc kết quả lâu dài. Loại rung nhĩ cũng có thể ảnh hưởng đến việc áp dụng chiến lược triệt đốt tích cực hoặc dùng thuốc điều trị (6,24).
4.8. Dự phòng đột quỵ:
4.8.1. Đánh giá nguy cơ đột quỵ:
Các hướng dẫn rung nhĩ hiện tại khuyến cáo sử dụng thang điểm CHA2DS2-VASc dựa trên các yếu tố nguy cơ lâm sàng (suy tim sung huyết hoặc rối loạn chức năng tâm thu thất trái, tăng huyết áp, tuổi >75 (tăng gấp đôi), đái tháo đường, đột quỵ (tăng gấp đôi), bệnh mạch máu, tuổi 65-74, giới tính (nữ). Giới nữ là một yếu tố liên quan đến nguy cơ đột quỵ chỉ khi có kèm các yếu tố nguy cơ đột quỵ khác. Tất cả bệnh nhân rung nhĩ với ≥1 điểm CHA2DS2-VASc (không tính điểm giới nữ), đều phải coi không phải nguy cơ thấp và phải được xem xét thuốc chống đông máu (OAC) để giảm nguy cơ biến cố huyết khối tắc mạch tử vong do mọi nguyên nhân. Ở bệnh nhân rung nhĩ, suy tim là một yếu tố nguy cơ độc lập gây huyết khối tắc mạch và tử vong[1]. Chữ C trong CHA2DS2-VASc phản ánh suy tim mất bù gần đây không phân biệt phân suất tống máu, hoặc rối loạn chức năng thất trái trên trắc nghiệm hình ảnh bất kể triệu chứng, với bằng chứng ngày càng nhiều cho thấy nguy cơ thuyên tắc huyết khối tương tự ở bệnh nhân rung nhĩ có HFrEF hoặc HFpEF. Nguy cơ đột quỵ của cá nhân là yếu tố động và phải được đánh giá qua mỗi lần thăm khám lâm sàng (1,2,25).
4.8.2. Đánh giá nguy cơ chảy máu:
Bất kỳ loại thuốc chống huyết khối nào cũng có nguy cơ chảy máu và do đó trong thực hành lâm sàng cần có đánh giá nguy cơ chảy máu.Nhiều thang điểm đánh giá nguy cơ chảy máu đã được đưa ra [1,2,35]. Thang điểm HAS-BLED (tăng huyết áp, bất thường chức năng gan/ thận (mỗi thứ 1 điểm), tiền sử đột quỵ, tiền sử hoặc nguy cơ chảy máu, thay đổi thời gian đông máu, tuổi >65, sử dụng đồng thời rượu/ chất kích thích (mỗi thứ 1 điểm)), có giá trị nhất và được áp dụng cho bệnh nhân không dùng thuốc chống huyết khối, hoặc đang điều trị chống kết tập tiểu cầu, và dùng OAC cho dù là thuốc đối kháng vitamin K hoặc NOAC (thuốc chống đông đường không kháng vitamin K). Điểm HAS-BLED cao không phải là lý do không sử dụng OAC, vì trên những những bệnh nhân này có lợi ích lâm sàng cao hơn khi cân bằng giữa giảm nguy cơ đột quỵ do thiếu máu cục bộ với khả năng xuất huyết nghiêm trọng. Cần giải quyết trước các nguy cơ chảy máu có thể thay đổi và những yếu tố nguy cơ này còn cao cần được xem xét và theo dõi sớm [1,2,25].
4.8.3. Liệu pháp chống huyết khối:
Thuốc chống đông máu nên được xem xét cho tất cả bệnh nhân suy tim mất bù cấp biến chứng rung nhĩ cũng như ở những bệnh nhân rung nhĩ vĩnh viễn AF và kèm suy tim mất bù cấp. Thuốc chống đông máu nên được cho ở bệnh nhân rung nhĩ có chức năng tâm thu thất trái giảm, cùng với sốc điện chuyển nhịp, nếu có dấu hiệu mất rối loạn huyết động nghiêm trọng, đồng thời tối ưudịch với thuốc lợi tiểu.
Trong giai đoạn sớm cấp tính, ưu tiên thuốc chống đông máu đường tiêm (heparin hoặc heparin trọng lượng phân tử thấp (LMWH)) (Bảng 4). Bắt đầu thuốc chống đông máu sớm cũng cho phép sốc điện chuyển nhịp an toàn, nếu đây làdo không ổn định huyết động. Khi cần kiểm soát nhịp ngay lập tức, nên dùng Heparinkhông phân đoạn. Tác dụng của heparin bắt đầu ngay lập tức với thời gian1–2 giờ, tác dụng của LMWH bắt đầu 3-5 giờ sau khi tiêm dưới da. Nên tiếp tục chống đông máu sau thủ thuậttrong bốn tuần với thời gian chống đông kéo dài hơntùy thuộc nguy cơ huyết khối của bệnh nhân, bắc cầu từ heparin sang kháng vitamin K đòi hỏi INR phải đạt từ 2.0–3.0 (6).
Khi bệnh nhân đã ổn định, chúng ta nên bắt đầu thuốc chống đông uống. OAC trên thực tế có hiệu quả trong việc ngăn ngừa đột quỵ do thuyên tắc từ tim và thuyên tắc hệ thống ở bệnh nhân rung nhĩ và kết hợpvới giảmtàn tật và tỷ lệ tử vong so với các thuốc chống kết tập tiểu cầu. Điều trị OAC lâu dài là cần thiết ở bệnh nhân rung nhĩ vớinguy cơ cao đột quỵ hoặc thuyên tắc hệ thống theođiểm CHA2DS2-VASc (≥2 đối với nam và ≥3 đối với nữ).Đối với những bệnh nhân có một điểmCHA2DS2-VASc duy nhất không tính giới tính (một đối với nam và hai đối với nữ), thuốc kháng đông có thể được xem xét, nhưng không phải tất cả các yếu tố nguy cơ đều như nhau và bản chất kịch phát của rung nhĩ có thể được xem xét;tuy nhiên, nguy cơ đột quỵ trong rung nhĩ và suy tim là cao. Suy timmất bù là một trong nhữngthành phần của điểm CHA2DS2-VASc và làchỉ định mạnh cho OAC[1,2].
Đối với điều trị lâu dài, NOAC được ưu tiên hơn các chất đối kháng vitamin K (VKA) khi bệnh nhân là ứng viên cho cả hai thuốc. Để hỗ trợ thêm cho khuyến cáo này, cũng cần lưu ý rằng bệnh nhân suy tim khi điều trị bằng VKA có nguy cơ bị giảm thời gian trong ngưỡng điều trị (TTR) cao hơn so với bệnh nhân không mắc bệnh suy tim[37]với hậu quả là giảm hiệu quả và độ an toàn. Ngược lại, bằng chứng liên quan đến việc sử dụngcủa NOAC trong suy timcũng có một số hạn chế: (a) định nghĩaHF khác nhau qua các thử nghiệm đã so sánhNOAC với VKA; (b) tỷ lệ bệnh nhân cóHF trong các thử nghiệm pha III là 30–36% trong toàn bộ dân số nghiên cứu với dabigatran và apixaban, và khoảng 58% và 63% với edoxaban vàrivaroxaban(c) không có sẵn dữ liệu về sử dụng trong AHF (26,27).
Dựa trên các phân tích dưới nhóm của các thử nghiệm mở đường (pilot trial), NOAC có vẻ an toàn và hiệu quả ở cả bệnh nhân có và không có suy tim, mặc dù phân tầng nguy cơ dựa trên lâm sànggiai đoạn ổn định và không tính đến giai đoạn suy tim, với với số lượng thấp trong bất kỳ nhóm nào được xem xét. Cuối cùng, việc sử dụng NOAC ở bệnh nhân HF bị hạn chế bởi chống chỉ định trong trường hợp suy thận nặng. An toàn của NOACcũng có thể gặp rủi ro khi AHF làm nặng thêm tình trạnglâm sàng mạn tính docó thể dễ dàng dẫn tớitình trạng xấu đi thêmchức năng thận bởi hậu quả huyết động không ổn định và dùng nhiều thuốc lợi tiểu.Trong thực hành lâm sàng, các bác sĩ có xu hướng thíchNOAC hơn VKA cho bệnh nhân AF trong HF. Chương trình Nghiên cứu (EORP-AF), bao gồm các bệnh nhân AF đến các dịch vụ tim mạch từ2013–2016 tại 27 quốc gia thuộc ESC. Tỉ lệ chung dùng kháng đông cao (84,9%), với một vài yếu tố nguy cơ lâm sàng nặng được xác định như là yếu tố nguy cơ độc lập kên đơng kháng đông và ưu thích dùng NOAC hơn kháng vitamin K (28,29).
Bảng 4. Liều khuyến cáo của heparin và heparin trọng lượng phân tử thấp
| Thuốc | Cách dùng | Liều khuyến cáo |
| Heparin | Tĩnh mạch | 70 đơn vị/kg bolus, sau đó 15 đơn vị/kg/giờ truyền, điều chỉnh dựa trên aPTT và biểu đồ bệnh viện |
| Enoxaparin | Tiêm dưới da | 1mg/kg 2 lần mỗi ngày
Sử dụng liều thấp với suy giảm chức năng thận |
| Dalteparin | Tiêm dưới da | 200UI/kg/ngày hoặc 100UI/kg 2 lần mỗi ngày. Không quá 18.000UI/ngày |
| Tinzaparin | Tiêm dưới da | 175UI/kg một lần/ngày |
- Thông điệp mang về:
AF xuất hiện ở một phần ba bệnh nhân có AHF. AF và AHF cùng chung các yếu tố nguy cơ, có nguyên nhân tương tự nhau và có thể làm tình trạng nghiêm trọng hơn. Việc phối hợp hai bệnh lý có thể gia tăng tỷ lệ mắc và tỷ lệ tử vong của bệnh nhân.
Những nguyên tắc quản lý toàn diện AF và AHF có thể điều chỉnh với các yếu tố của việc quản lý tích hợp và toàn diện AF, như sau (hình 6):
- Tránh đột quỵ với thuốc chống đông máu
- Kiểm soát triệu chứng tốt hơn với quyết định bệnh nhân làm trung tâm bằng việc kiểm soát tần số hoặc nhịp tim.
- Quản lý nguy cơ tim mạch và bệnh lý đi kèm, bao gồm thay đổi lối sống
Đây được gọi là lộ trình ABC (điều trị rung nhĩ tốt hơn) bao gồm quản lý bệnh cảnh cấp tính với sự hiện diện của tình trạng suy tim AHF, để giảm các triệu chứngvà giải quyết các yếu tố nguy cơ, bao gồm thiếu máu cơ tim, đái tháo đường, tối ưu hóa huyết áp, v.v.
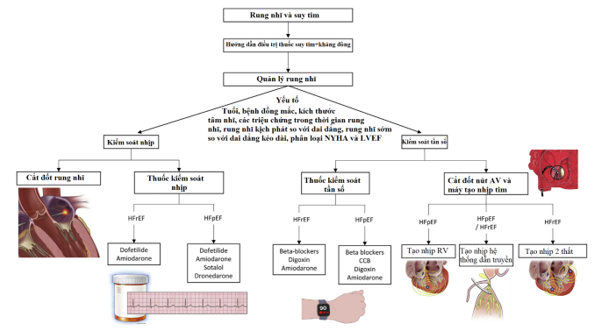
Hình 6. Các phương pháp tiếp cận xử trí bệnh nhân rung nhĩ và suy tim. AF: rung nhĩ, AV: nhĩ thất, CCB: ức chế kênh calci, GDMT: hướng dẫn điều trị thuốc, HFpEF: suy tim phân suất tống máu bảo tồn, HFrEF: suy tim phân suất tống máu giảm, LVEF: phân suất tống máu thất trái, RV: thất phải (21).
Tài liệu tham khảo:
- Hindricks.G, Potpara.T et al. 2020 ESC guidelines for the management of atrial fibrillation developed in collaboration with EACTS. European Heart Journal (2020) 00, 1-126. doi:10.1093/eurheartj/ehaa612
- Lip GYH, Banerjee A, Boriani G, et al. Antithrombotic therapy for atrial fibrillation: CHEST guideline and expert panel report. Chest 2018; 154: 1121–1201.
- January CT, Wann LS, Alpert JS, et al. 2014 AHA/ACC/ HRS guideline for the management of patients with atrial fibrillation: Executive summary: A report of the American College of Cardiology/American Heart Association Task Force on practice guidelines and the Heart Rhythm Society. Circulation 2014; 130: 2071–2104.
- Staerk L, Sherer JA, Ko D, et al. Atrial fibrillation: Epidemiology, pathophysiology, and clinical outcomes. Circ Res 2017; 120: 1501–1517.
- Farmakis. D, Chrysohoou. C, Giamouzis. G et al: The management of atrial fibrillation in heart failure: an expert panel consensus. Heart Failure Reviews 2020.https://doi.org/10.1007/s10741-020-09978-0
- Gorenek. B ET AL: Atrial fibrillation in acute heart failure: A position statement from the Acute Cardiovascular Care Association and European Heart Rhythm Association of the European Society of Cardiology. European Heart Journal: Acute Cardiovascular Care. 2020. DOI: 10.1177/2048872619894255.
- McDonagh.TA, Metra.M et al. 2021 ESC guidelines for the diagnosis and treatment of acute and chronic heart failure. European Heart Journal (2021) 00, 1128 doi:10.1093/eurheartj/ehab3687.
- Koniari. I et al: Atrial fibrillation in patients with systolic heart failure: pathophysiology mechanisms and management. J Geriatr Cardiol 2021; 18(5): 376–397
- Mueller C, Christ M, Cowie M, et al. European Society of Cardiology-Acute Cardiovascular Care Association Position paper on acute heart failure: A call for interdisciplinary care. Eur Heart J Acute Cardiovasc Care 2017; 6: 81–86.
- Mamas MA, Caldwell JC, Chacko S, et al. A meta-analysis of the prognostic significance of atrial fibrillation in chronic heart failure. Eur J Heart Fail 2009; 11: 676–683.
- Aleong RG, Sauer WH, Davis G, et al. New-onset atrial fibrillation predicts heart failure progression. Am J Med 2014; 127: 963–971.
- Ziff OJ, Carter PR, McGowan J, et al. The interplay between atrial fibrillation and heart failure on long-term mortality and length of stay: Insights from the, United Kingdom ACALM registry. Int J Cardiol 2018; 252: 117–121.
13.Mebazaa A, Yilmaz MB, Levy P, et al. Recommendations on pre-hospital and early hospital management of acute heart failure: A consensus paper from the Heart Failure Association of the European Society of Cardiology, the European Society of Emergency Medicine and the Society of Academic Emergency Medicine–short version. Eur Heart J 2015; 36: 1958–1966.
- Magliari. RT, de Alencar Neto. JN: How to Manage Atrial Fibrillation in the Emergency Department: a Critical Appraisal. J. Cardiac Arrythmias, São Paulo, v33, 1, pp. 55-66, Jan-Mar, 2020
- Van Gelder. IC et al: Rate control in atrial fi brillation. Lancet 2016; 388: 818–28
- Olshansky. B et al: The management of atrial fibrillation in patients with heart failure. Uptodate 2022.
- Vamos M, Erath JW, Benz AP, et al. Meta-analysis of effects of digoxin on survival in patients with atrial fibrillation or heart failure: An update. Am J Cardiol 2019; 123: 69–74.
18. Xiaoxu Wang et al: Effect of Digoxin Therapy on Mortality in Patients With Atrial Fibrillation: An Updated Meta-Analysis. Front. Cardiovasc. Med., 01 October 2021. https://doi.org/10.3389/fcvm.2021.731135
- Vamos. M et al: MetaAnalysis of Effects of Digoxin on Survival in Patients with Atrial Fibrillation or Heart Failure, The American Journal of Cardiology (2018), doi: https://doi.org/10.1016/j.amjcard.2018.09.036
- Balázs Muk. RT, Vámos. M, Bógyi. P et al: The impact of serum concentration-guided digoxin therapy on mortality of heart failure patients: A long-term follow-up, propensity-matched cohort study. Clin Cardiol. 2020;43:1641–1648.
- Lee. JZ, Cha. YM: Atrial fibrillation and heart failure: A contemporary review of current management approaches. Heart Rhythm 2021; 2: 762–770.
- M.I.H. Al-Jazairi et al: Antiarrhythmic drugs in patients with early persistent atrial fibrillation and heart failure: results of the RACE 3 study. Eyrospace 2021; 00: 1-10
- Sagris. M et al: Atrial Fibrillation: Pathogenesis, Predisposing Factors, and Genetics. Int. J. Mol. Sci. 2022, 23, 6. https://doi.org/10.3390/ijms23010006
- Mulder. BA et al: Update on management of atrial fibrillation in heart failure: a focus on ablation. Heart 2021;0:1–7. doi:10.1136/heartjnl-2020-318081.
- Trần Đăng Khương, Nguyễn Thanh Hiền: Đánh giá nguy cơ đột quỵ và chảy máu ở bệnh nhân rung nhĩ: đồng thuận và tranh cãi. Chuyên đề tim mạch học. tháng 5. 2020
- Xiong Q, Lau YC, Senoo K, et al. Non-vitamin K antagonist oral anticoagulants (NOACs) in patients with concomitant atrial fibrillation and heart failure: A systemic review and meta-analysis of randomized trials. Eur J Heart Fail 2015; 17: 1192–1200
- Lip GYH, Freedman B, De Caterina R, et al. Stroke prevention in atrial fibrillation: Past, present and future. Thromb Haemost 2017; 117: 1230–1239.
- Steffe. J al: 2021 European Heart Rhythm Association Practical Guide on the Use of Non-Vitamin K Antagonist Oral Anticoagulants in Patients with Atrial Fibrillation. Europace (2021) 00, 1–65. doi:10.1093/europace/euab065
- Boriani G, Proietti M, Laroche C, et al. Contemporary stroke prevention strategies in 11 096 European patients with atrial fibrillation: A report from the EURObservational Research Programme on Atrial Fibrillation (EORP-AF) long-term general registry. Europace 2018; 20: 747–757.







