Tóm Tắt
Trong những năm gần đây, can thiệp mạch vành phát triển mạnh mẽ và là phương pháp sử dụng rộng rãi trong điều trị bệnh động mạch vành. Stent phủ thuốc có hiệu quả cao, tuy nhiên cũng có những bận tâm về tái hẹp cũng như khung stent kim loại tồn tại vĩnh viễn.
Ths.BS. HỒ MINH TUẤN
Khoa Tim mạch Can thiệp BV Tim Tâm Đức
Stent khung tự tiêu được thiết kế để có đặc tính khung cứng và phóng thích thuốc giống stent khung kim loại và sau đó được hấp thu hoàn toàn để phục hồi chức năng và cấu trúc mạch máu, do đó cải thiện kết quả lâm sàng lâu dài. Tuy nhiên, hiện tại có những giới hạn về kết quả lâm sàng và kỹ thuật: độ giữ vững thành mạch thấp, kích thước lớn, mức độ cản quang và trượt kém, và kỹ thuật đặt stent phức tạp hơn. Stent khung tự tiêu bằng hợp kim Mg, Polymer mới như Tyrosine hoặc Salicylite và thậm chí phối hợp giữa kim loại và Polymer với thiết kế thông minh, nhưng cũng còn nhiều giới hạn về độ giữ vững thành mạch cũng như hấp thu quá sớm.
Trong bài tổng kết này, chúng tôi sẽ phác thảo lịch sử phát triển của stent khung tự tiêu và chủ yếu tập trung vào bằng chứng lâm sàng can thiệp bằng stent khung tự tiêu ở bệnh nhân bệnh động mạch vành.
Abstract
In the recent years percutaneous coronary intervention has made a significant progress and is being widely used in the treatment of atherosclerotic vascular disease. Drug-eluting stents are not only effective but are also raising the concerns associated like restenosis, permanent metallic scaffolds. The Bioresorbable Vascular Scaffolds (BVS) was designed to provide the early mechanical scaffolding and drug-delivery properties of metallic DES, and then completely resorb, restoring more normal vascular structure and function, thereby improving very late clinical outcomes. However, currently it has clinical outcome and several technical limitations: low radial support, larger strut size, poor visualization, poor deliverability and complex implantation technique. Magnesium based BVS, new polymers like tyrosine or salicyclate analogs and even hybrid (polymer and metallic) combined with intelligent cell design has led to evolution of BVS technology are an alternate but they are also limited not only by lower radial support and poor visualization but also earlier bio-absorption.
This updated review will therefore outline the history of BVS and major focus on the evidence-based BVS in patients with CAD.
I. LỊCH SỬ STENT KHUNG TỰ TIÊU
Stent khung tự tiêu bắt đầu từ năm 1988 khi khung stent tự tiêu phát triển ở Trung Tâm Thoraxcenter, Rotterdam, Hà Lan và Đại Học Duke, North Carolina, Hoa Kỳ, stent được làm từ đa phân tử Poly-L-lactic Acid(PLLA) có khả năng chịu đựng áp lực 1000 mmHg và giữ vững thành mạch 1 tháng sau đó thoái gián hoàn toàn ở thời điểm 9 tháng[1][2].
Năm 2000, các nhà nghiên cứu Nhật Bản điều trị bệnh nhân hẹp động mạch vành bằng stent tự tiêu khung PLLA. Khởi đầu Igaki và cộng sự đã đánh giá độ an toàn và hiệu quả của 15 bệnh nhân được đặt stent tự tiêu khung PLLA, kết quả cho thấy: mức độ hẹp trung bình giảm từ 64% xuống còn 12% sau khi đặt stent và mức độ tăng sinh nội mạc không nhiều hơn so với stent khung kim loại [2].
Nhóm stent khung tự tiêu được làm từ hợp kim của Mg, nhờ tiến bộ kỹ thuật cải thiện
được tính uốn dẻo của hợp kim này, nhóm stent sử dụng hợp kim này cũng được sử dụng
trong các nghiên cứu lâm sàng trên người [2].
Vào năm 2006-2007, 2 loại stent khung tự tiêu: khung đa phân tử Poly-L-lactic Acid (PLLA) phủ thuốc Everolimus của hãng Abbott và khung hợp kim Mg phủ thuốc Sirolimus của hãng Biotronik ra đời [1].
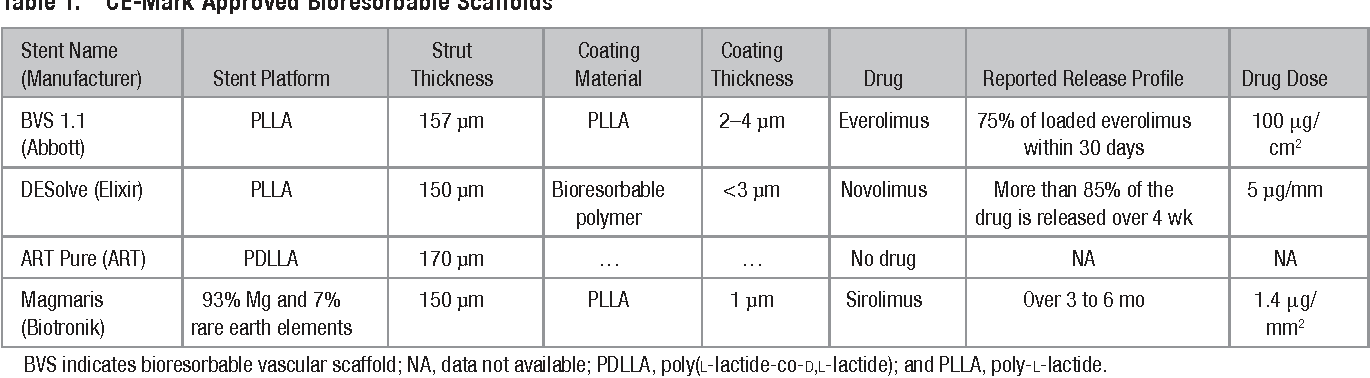
Trải qua 10 năm, có hơn 15 công ty đầu tư vào loại stent khung tự tiêu này gồm khung đa phân tử Poly-L-lactic Acid (PLLA), khung đa phân tử Polytyrosine, khung hợp kim Mg hoặc khung đa phân tử Polyglycolide. Các nghiên cứu lâm sàng lớn được thực hiện ở Châu Á, Châu Âu và Hoa Kỳ, một số stent được cấp chứng chỉ Châu Âu(CE mark), một số được FDA phê chuẩn và sau đó ngưng. Các nghiên cứu lâm sàng mới vẫn tiếp tục thực hiện [1].
II. CÁC BẰNG CHỨNG LÂM SÀNG VÀ KHUYẾN CÁO ĐẶT STENT KHUNG TỰ TIÊU
Các stent khung tự tiêu có chất liệu khung khác nhau được chế tạo bởi các nhà sản xuất và
thực hiện nghiên cứu lâm sàng đầu tiên trên người (Bảng 1).
|
Bảng 1. Các nghiên cứu lâm sàng đầu tiên của stent khung tự tiêu [3] |
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
Nhiều stent khung tự tiêu có phủ thuốc hoặc không phủ thuốc được cấp chứng chỉ Châu Âu
(Bảng 2) và các nghiên cứu lâm sàng tiếp tục thực hiện. Trong đó, stent khung tự tiêu đầu tiên được phê chuẩn bởi FDA là Absorb vào tháng 7 năm 2016. Tuy nhiên, những nghiên cứu lâm sàng lớn cho kết quả không thuận lợi về tiêu chí: biến cố mạch đích( tử vong do tim, NMCT do mạch đích, tái tưới máu mạch đích) và huyết khối trong stent của stent khung tự tiêu so với nhóm stent khung kim loại phủ thuốc Everolimus ở thời điểm theo dõi 3 năm: Nghiên cứu ABSORB II, ABSORB III, ABSORB JAPAN, ABSORB CHINA,…[4]. Nên tháng 3 năm 2017, FDA cảnh báo về sử dụng stent khung tự tiêu ở bệnh nhân bệnh động mạch vành và đến tháng 9 Năm 2017 nhà sản xuất ngừng cung cấp stent ABSORB.
|
Bảng 2. Stent khung tự tiêu được chấp thuận bởi Châu Âu( CE Mark)[5] |
|
|
III. Tương lai stent tự tiêu
Tuy những kết quả không mong đợi từ các nghiên cứu lâm sàng stent khung tự tiêu. Trong thời gian gần đây, các nhà lâm sàng và can thiệp vẫn hy vọng cho loại stent này ở bệnh nhân bệnh động mạch vành. Các chiến lược cải tiến bao gồm: chọn đúng bệnh nhân và tổn thương phù hợp, cải tiến kỹ thuật đặt stent, cải tiến thiết kế khung stent, kéo dài thời gian dùng chống ngưng tập tiểu cầu kép sau đặt stent khung tự tiêu.
III.1. Chọn bệnh nhân và tổn thương phù hợp [3]
Từ những bài học của nghiên cứu lâm sàng đối với stent khung tự tiêu thế hệ thứ nhất,
Chúng ta chú ý các đặc điểm sau trước khi quyết định đặt stent khung tự tiêu:
– Đường kính mạch máu > 4 mm: không nên đặt stent khung tự tiêu vì đường kính lớn nhất của stent khung tự tiêu là 3,5 mm, vì vậy nếu nong nở rộng lòng thêm stent lên 4mm sẽ có khả năng gãy stent, hoặc nếu stent không nở đủ để áp sát lòng mạch sẽ nguy cơ huyết khối trong stent.
– Đường kính mạch máu < 2,5mm: không nên đặt stent khung tự tiêu vì bề dầy thành stent khung tự tiêu là 156 mm, khi đó lòng mạch sẽ còn quá nhỏ và nguy cơ huyết khối trong stent.
– Tổn thương có độ khác biệt nhiều (> 0,5mm) về đường kính mạch máu ở đoạn đầu và đoạn xa. Thủ thuật viên nên cẩn thận khi đặt stent khung tự tiêu, vì nếu nong để mở rộng độ áp sát của đoạn đầu thì nguy cơ gãy stent, ngược lại đoạn xa có thể khung stent chiếm nhiều thể tích trong lòng mạch cũng như thành mạch.
– Khung stent tự tiêu dầy, vì vậy khả năng cần dùng chống ngưng tập tiểu cầu kép kéo dài để tránh huyết khối trong stent. Do đó, cần cẩn thận ở bệnh nhân có nguy cơ chảy máu, có thể có phẫu thuật hoặc bệnh nhân không thể tuân thủ điều trị thuốc chống nhưng tập tiểu cầu.
III.2. Cải tiến kỹ thuật đặt stent [3]
Tỉ lệ thành công đặt stent khung tự tiêu khác nhau qua các nghiên cứu, một phần phụ thuộc vào kỹ thuật đặt stent. Nghiên cứu gồm 2973 bệnh nhân[6] đặt stent khung tự tiêu ABSORB, chỉ có 82.3% bệnh nhân có đường kính mạch máu tối ưu (đường kính mạch máu từ 2.25-3.75mm), thêm vào đó chỉ có 60.1% bệnh có nong bằng bóng trước khi đặt stent và chỉ có 12.4% bệnh nhân được nong bằng bóng áp lực cao sau khi đặt stent. Vì vậy, 3 bước của kỹ thuật đặt stent khung tự tiêu được đề xuất: PSP: Preparation – Sizing – Postdilation [7].
+ Preparation: chuẩn bị tổn thương: tổn thương được nong bằng bóng cứng trước khi đặt stent khung tự tiêu, để đạt được tối ưu, tỉ lệ kích cỡ Bóng:Đường kính mạch máu chỗ bình thường là 1:1.
+ Sizing the vessel: đo đạt mạch máu: những nghiên cứu trước đây cho thấy chọn stent khung tự tiêu phù hợp với kích thước mạch máu sẽ cho kết quả tối ưu. Hiện tại stent khung tự tiêu ABSORB có chiều dài £24mm và đường kính phù hợp cho động mạch vành: 2.5mm đến 3.75mm. Do stent khung tự tiêu có bề dầy cao, nên khi đặt chồng 2 stent cần tối thiểu chỗ chồng lên nhau để giảm nguy cơ huyết khối trong stent. Mặt khác, độ thay đổi đường kính của stent khung tự tiêu ít hơn so với stent khung kim loại, nên cần chọn đường kính stent phù hợp nhất với đường kính mạch máu. Việc sử dụng siêu âm trong lòng mạch(IVUS), hình ảnh quang học mạch máu(OCT), hay đo đường kính mạch máu bằng phân tích vi tính(QCA) được khuyến khích.
+ Post-dilation BVS: nong lại trong stent sau khi đặt: nong lại trong stent bằng bóng để đảm bảo stent áp sát thành mạch và hẹp tồn lưu <10%. Nghiên cứu Absorb IV sẽ đánh giá kết quả của kỹ thuật PSP.
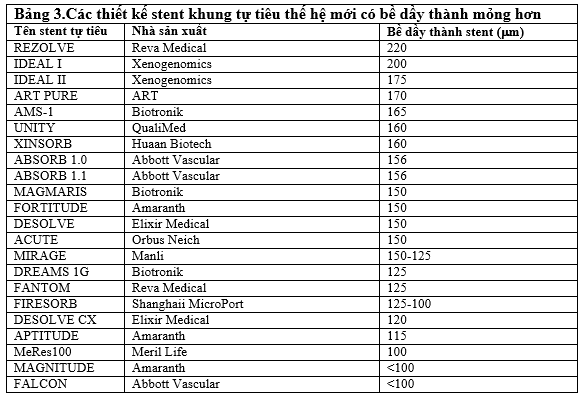
III.3. Cải tiến thiết kế khung stent
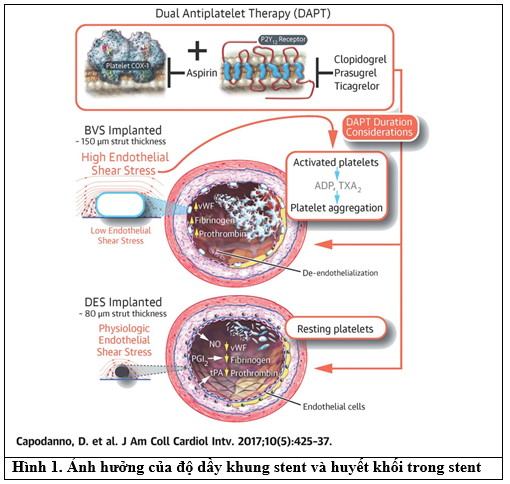
Các stent tự tiêu được thiết kế mới có khung mỏng hơn(Bảng 3), vì người ta thấy rằng khung stent dầy có thể tăng nguy cơ tạo thành huyết khối trong stent qua các cơ chế sau (Hình 1) [8]:
+ Khung stent càng dầy: lòng stent có xu hướng không tròn đều.
+ Tăng độ căng kéo vào nội mạc mạch máu ở vị trí đặt stent.
+ Vị trí ngay trước và sau stent sẽ có độ căng kéo nội mạc thấp hơn, tạo thành đoạn mạch máu tái tuần hoàn, thay đổi dòng chảy nên dễ tạo huyết khối hơn.
+ Các yếu tố trên làm tăng hoạt hoá tiểu cầu.
III.4. Kéo dài thời gian dùng chống ngưng tập tiểu cầu kép sau đặt stent khung tự tiêu
Hiện tại khuyến cáo về thời gian dùng chống ngưng tập tiểu cầu kép sau đặt stent mạch vành từ các Hướng Dẫn chủ yếu tập trung vào stent khung kim loại có phủ thuốc thế hệ mới. Vì vậy, không thể ứng dụng cho stent khung tự tiêu. Cập nhật mới đây của Hiệp Hội Tim Mạch Âu Châu và Hiệp Hội Phẫu Thuật Tim-Lồng Ngực Âu Châu[9] vào tháng 08/2017: khuyến cáo thời gian dùng chống ngưng tập tiểu cầu kép sau đặt stent khung tự tiêu là nhiều hơn 12 tháng, với mức độ bằng chứng C.
Hiện tại chưa có nghiên cứu về thời gian tối ưu chống ngưng tập tiểu cầu kép dành riêng cho bệnh nhân đặt stent khung tự tiêu. Nghiên cứu ngẫu nhiên ở bệnh nhân đặt stent khung tự tiêu PLLA ít nhất 12 tháng. Nghiên cứu gộp[4] cho thấy tỉ lệ huyết khối trong stent cao hơn so với stent khung kim loại có phủ thuốc. Vì vậy, thời gian dùng chống ngưng tập tiểu cầu kép hơn 12 tháng ở bệnh nhân đặt stent khung tự tiêu được ủng hộ. Không có nghiên cứu lâm sàng qui mô lớn đối với stent khung tự tiêu bằng hợp kim Mg[9].
Hai nghiên cứu lâm sàng lớn đang thực hiện về thời gian dùng chống ngưng tập tiểu cầu kép sau đặt stent khung tự tiêu là:
+ Nghiên cứu BVS-LATE[10]: nghiên cứu ngẫu nhiên, bắt đầu thu thập bệnh nhân từ tháng 03/2017 và dự kiến kết thúc tháng 10/2019 cho tiêu chí chính và theo dõi đến 5 năm cho tiêu chí phụ. Gồm 2000 bệnh nhân: các bệnh nhân được đặt stent khung tự tiêu sau đó dùng chống ngưng tập tiểu cầu kép 12-14 tháng và không có biến cố tim mạch. Tiếp đến phân ngẫu nhiên 2 nhóm: 1) Nhóm dùng 1 loại chống ngưng tập tiểu cầu(Clopidgrel 75mg/ngày), 2) Nhóm tiếp tục dùng chống ngưng tập tiểu cầu kép(Aspirin 100mg/ngày và Clopidgrel 75 mg/ngày), tiêu chí chính: cộng dồn Tử vong, NMCT, Đột quỵ.
+ Nghiên cứu SAMRT-CHOICE II[11]: nghiên cứu ngẫu nhiên, bắt đầu thu thập bệnh nhân từ tháng 04/2017 và dự kiến kết thúc tháng 04/2022. Gồm 1520 bệnh nhân: các bệnh nhân được đặt stent khung tự tiêu sau đó dùng chống ngưng tập tiểu cầu kép đến 12 tháng và không có biến cố tim mạch. Tiếp đến phân ngẫu nhiên 2 nhóm: 1) Nhóm dùng 1 loại chống ngưng tập tiểu cầu (hoặc Clopidgrel 75mg/ngày hoặc Ticagrelor 60mg 1 viên x 2/ngày). 2)Nhóm tiếp tục dùng chống ngưng tập tiểu cầu kép (Aspirin 100mg/ngày và hoặc Clopidgrel 75 mg/ngày hoặc Ticagrelor 60 mg 1 viên x 2/ngày), theo dõi 24 tháng với tiêu chí chính: cộng dồn Tử vong, NMCT, Tai biến Mạch máu não.
IV. Kết luận
Để vượt qua những giới hạn của stent khung kim loại phủ thuốc, đặc biệt là tái hẹp trong stent và huyết khối trong stent. Stent có khung tự tiêu được phát triển, các dữ liệu ban đầu cho thấy phục hồi sự co dãn mạch máu, thoái triển mảng xơ vữa và tái cấu trúc mạch máu dẫn đến tăng đường kính lòng mạch. Tuy nhiên, những nghiên cứu lâm sàng cho thấy những đặc điểm kém an toàn ngắn hạn cũng như dài hạn của stent khung tự tiêu thế hệ thứ nhất, FDA đã cảnh báo sử dụng về sử dụng stent có khung tự tiêu. Các nghiên cứu lâm sàng đang thực hiện với stent khung tự tiêu thế hệ thứ 2, cũng như kéo dài thời gian chống ngưng tập tiểu cầu kép và kỹ thuật đặt stent sẽ cho kết quả trong tương lai để điều trị phù hợp cho bệnh nhân bệnh động mạch vành cần đặt stent.
TÀI LIỆU THAM KHẢO
1 PatrickW. Serruys. The past, present, and future of bioresorbable vascular scaffolds, European Heart Journal (2014) 35, 745–752
2 Prathibha Ramadugu et al. A Review on Biodegradable and Bioabsorbable Stents for Coronary Artery Disease, J Bioequiv Availab 2016, 8:2
3 Sunny Goel Et al. BIORESORBABLE CORONARY SCAFFOLDS: CURRENT STATE OF EVIDENCE, EMJ Cardiol. 2017; 5[1]: 53-61
4 Ziad A. Ali. Three-Year Outcomes With the Absorb Bioresorbable Scaffold, Circulation. 2017; 136:00–00
5 Yohei Sotomi et al. Bioresorbable Scaffold The Emerging Reality and Future D, Circulation Research, April 14, 2017, Volume 120, Issue 8
6 Suwannasom P et al. The impact of post-procedural asymmetry, expansion, and eccentricity of bioresorbable everolimus-eluting scaffold and metallic everolimus-eluting stent on clinical outcomes in the ABSORB II Trial. JACC Cardiovasc Interv. 2016; 9(12): 1231-42
7 Ortega-Paz L et al. Predilation, sizing and post-dilation scoring in patients undergoing everolimus-eluting bioresorbable scaffold implantation for prediction of cardiac adverse events: development and internal validation of the PSP score. EuroIntervention. 2017; 12(17): 2110-7
8 Davide Capodanno et al. Antiplatelet Therapy After Implantation ofBioresorbable Vascular Scaffolds A Review of the Published Data, Practical Recommendations, andFuture Directions; JACC: Cardiovascular Interventions, Volume 10, Issue 5, March 2017
9 Valgimigli M, et al. 2017 ESC focused update on dual antiplatelet therapy in coronary artery disease developed in collaboration with EACTS Eur Heart J. 2017 Aug 26. Doi : 10.1093/eurheartj/ehx419
10 Seung-Jung Park et al. Optimal Duration of Antiplatelet Therapy After Bioresorbable Vascular Scaffold Implantation to Reduce Late Coronary Arterial Thrombotic Events (BVS LATE); ClinicalTrials.gov Identifier: NCT02939872
11 Joo-Yong Hahn et al. P2Y12 Inhibitor Monotherapy Versus Extended DAPT in Patients Treated With Bioresorbable Scaffold (SMART-CHOICE II); ClinicalTrials.gov Identifier: NCT03119012