- TỔNG QUAN VỀ PHỤC HỒI CHỨC NĂNG TIM MẠCH
1.1. Định nghĩa
Phục hồi chức năng (PHCN) tim mạch là tiến trình khôi phục lại cho một cá nhân có bệnh lý tim mạch đạt được mức độ hoạt động tối đa phù hợp với chức năng tim mạch của người đó. Theo Tổ chức Y tế Thế giới, PHCN là các hoạt động đòi hỏi để đảm bảo cho bệnh nhân tim mạch đạt được tối đa điều kiện thể chất, tinh thần và xã hội để họ có thể tự cố gắng đạt được một vị trí trong cộng đồng và tiến đến một cuộc sống tích cực.
1.2. Chỉ định và chống chỉ định của PHCN tim mạch
1.2.1. Chỉ định
- Bệnh nhân sau hội chứng vành cấp ổn định với điều trị nội khoa (Class IA)
- Cơn đau thắt ngực ổn định (Class IB)
- Bệnh nhân sau phẫu thuật bắc cầu chủ-vành – PTBCCV (Class IA)
- Bệnh nhân sau can thiệp động mạch vành (ĐMV) qua da (Class IA)
- Suy tim mạn ổn định (suy tim tâm thu hoặc tâm trương)
- Bệnh nhân sau ghép tim
- Bệnh nhân sau phẫu thuật van tim
- Bệnh mạch máu ngoại biên (Class IA)
- Bệnh nhân có yếu tố nguy cơ (YTNC) mạch vành: đái tháo đường týp 2, rối loạn lipid máu, tăng huyết áp hoặc béo phì
1.2.2. Chống chỉ định
- Cơn đau thắt ngực không ổn định
- Tăng huyết áp chưa kiểm soát (HATT lúc nghỉ 180 và/hoặc HATTr lúc nghỉ 110 mm Hg)
- Hạ huyết áp tư thế đứng > 20 mm Hg có triệu chứng
- Hẹp van động mạch chủ (ĐMC) nặng (diện tích mở van < 1,0 cm2)
- Loạn nhịp thất hoặc nhĩ chưa kiểm soát
- Nhịp nhanh xoang chưa kiểm soát ≥ 120 l/phút
- Suy tim mất bù
- Blốc nhĩ thất độ III chưa đặt máy tạo nhịp
- Viêm màng ngoài tim cấp hoặc viêm cơ tim cấp
- Tiền sử thuyên tắc mạch gần đây
- Viêm tĩnh mạch huyết khối cấp
- Bệnh lý toàn thân cấp hoặc sốt
- Đái tháo đường chưa kiểm soát (đường huyết đói ≥ 300 mg/dL)
- Bệnh lý xương khớp nặng gây hạn chế vận động
- Bệnh lý chuyển hóa cấp: viêm tuyến giáp cấp, hạ kali máu, tăng kali máu hoặc giảm thể tích máu.
1.3. Lợi ích của PHCN tim mạch
- Trên khả năng vận động: tăng mức tiêu thụ oxy đỉnh, tăng ngưỡng hoạt động yếm khí.
- Cải thiện triệu chứng: giảm tần suất cơn đau thắt ngực do tăng ngưỡng thiếu máu cục bộ cơ tim, giảm các triệu chứng suy tim ở cùng cường độ hoạt động thể chất.
- Trên tim: giảm nhịp tim và tích số kép (double product) ở cùng mức công tải dưới ngưỡng tối đa, ngăn ngừa tái cấu trúc thất trái, ngăn ngừa suy giảm chức năng tâm thu thất trái, cải thiện chức năng tâm trương thất trái, cải thiện chuyển hóa cơ tim.
- Trên hệ ĐMV: Ngăn ngừa sự tiến triển của tổn thương xơ vữa động mạch vành, cải thiện đáp ứng giãn mạch độc lập hoặc phụ thuộc nội mạc.
- Trên YTNC mạch vành: giảm huyết áp tâm thu, tăng HDL-C và giảm triglyceride, giảm tỉ lệ hút thuốc lá.
- Trên tuần hoàn ngoại biên: giảm sức đề kháng mạch máu ngoại biên lúc nghỉ và khi vận động, cải thiện chức năng nội mạc mạch ngoại biên.
- Trên hệ thần kinh tự động: Giảm hoạt hóa hệ thần kinh giao cảm , tăng hoạt hóa hệ thần kinh phó giao cảm, cải thiện độ nhạy của phản xạ áp lực (baroreflex).
- Cải thiện tiên lượng bệnh tim mạch: Giảm tần suất mới mắc các biến cố mạch vành, giảm tỉ lệ nhập viện do đợt cấp suy tim, giảm tỉ lệ tử vong do mọi nguyên nhân và tử vong do tim mạch.
- Trên hệ hô hấp: giảm thể tích thông khí ở cùng mức công tải dưới ngưỡng tối đa.
- Trên sử dụng oxy ngoại biên: Tăng sự chênh lệch oxy động – tĩnh mạch tối đa.
- Giảm phản ứng viêm thông qua giảm CRP và các cytokine tiền viêm.
- Trên hệ cơ xương: tăng mật độ ty lạp thể, tăng hoạt tính của các enzym oxy hóa trong cơ xương, tăng mật độ mao mạch trong cơ xương, tăng cường chuyển đổi từ sợi cơ loại II sang sợi cơ loại I.
- Trên huyết học: Giảm khả năng kết tập tiểu cầu, giảm hoạt động đông máu.
1.4. Tính an toàn của PHCN trên bệnh nhân tim mạch
Một nghiên cứu quan sát của Pháp trên 25.000 bệnh nhân tham gia phục hồi chức năng tim mạch đã báo cáo tỷ lệ biến cố tim mạch khá thấp là 1/50.000 giờ tập luyện thể dục, tương đương với 1,3 biến cố ngưng tim /1 triệu giờ-bệnh nhân. Một nghiên cứu của Mỹ cũng đã báo cáo tỉ lệ biến cố rung thất xảy ra khoảng 1 /111.996 giờ tập thể dục và tỉ lệ NMCT khoảng 1 /294.118 giờ-bệnh nhân.
Các bệnh nhân thuộc nhóm nguy cơ cao (đau thắt ngực không ổn định, rối loạn nhịp thất chưa kiểm soát và suy tim nặng III-IV, phân suất tống máu < 35%) cần được các bác sĩ lâm sàng có kinh nghiệm khám đánh giá trước khi quyết định tham gia vào chương trình PHCN tim mạch.
- CẤU TRÚC CHƯƠNG TRÌNH PHỤC HỒI CHỨC NĂNG TIM MẠCH
2.1. Các thành phần của chương trình PHCN tim mạch toàn diện:
- Điều trị nội khoa tối ưu: ổn định huyết áp, ổn định đường huyết, thuốc hạ lipid máu, thuốc điều trị triệu chứng và các phương thức điều trị phòng ngừa biến cố thứ phát (chẹn bêta, cấy máy khử rung …).
- Giáo dục tư vấn sức khỏe: tuân thủ điều trị chế độ dinh dưỡng, quản lý cân nặng, ngưng hút thuốc lá, nhận diện và cách xử trí các triệu chứng tim mạch, cách tập luyện vận động an toàn và hiệu quả, cách thư giãn và đối phó với stress.
- Tư vấn tâm lý và điều trị rối loạn tâm lý (nếu có).
- Tư vấn hướng nghiệp: Dựa vào chỉ số MET đo được qua nghiệm pháp gắng sức tim phổi, bệnh nhân sẽ được tư vấn về nghề nghiệp khi tái hòa nhập xã hội (khả năng < 3 METs sẽ phù hợp với công tác quản lý, thư ký văn phòng, hoặc các công việc không đòi hỏi nhiều đến thể lực; từ 3 đến 6 METs, bệnh nhân có thể tham gia những hoạt động sản xuất nông nghiệp với cường độ thấp – trung bình; từ 7 đến 10 METs, bệnh nhân có thể tham gia các công việc xây dựng và công nghiệp nặng ngoài trời).
- Xây dựng: xây chương trình tập luyện phù hợp với từng bệnh nhân riêng biệt theo nguy cơ, có giám sát và điều chỉnh theo từng giai đoạn bệnh.
2.2. Các giai đoạn của chương trình PHCN tim mạch toàn diện
PHCN tim mạch là một quá trình chăm sóc sức khỏe liên tục bắt đầu từ giai đoạn nội trú sau khi xảy ra các biến cố cấp (giai đoạn I), tiếp tục đến giai đoạn điều trị phục hồi ngoại trú kết hợp nội trú (giai đoạn II) và sau đó là chương trình chăm sóc lâu dài thông qua các hoạt động cộng đồng để tiếp tục duy trì việc tập luyện thể dục và lối sống lành mạnh (giai đoạn III).
Giai đoạn I: là giai đoạn bệnh nhân đang nằm viện, thường là 1-14 ngày, mục tiêu giúp bệnh nhân có thể tự thực hiện các hoạt động sinh hoạt trong nhà hằng ngày. PHCN trong giai đoạn I bao gồm: tối ưu hóa điều trị nội khoa, tư vấn và giáo dục sức khỏe (thay đổi yếu tố nguy cơ, tuân thủ điều trị thuốc, hướng dẫn thời điểm và cách thức tái khởi đầu các hoạt động sinh hoạt hàng ngày) đồng thời kết hợp tập luyện vận động sớm và gia tăng dần mức độ. Lợi ích của vận động sớm trong giai đoạn này là giúp bệnh nhân tránh được biến chứng của việc nằm lâu tại giường bao gồm thoái hóa cơ, chóng mặt tư thế, rối loạn hoạt động của bàng quang và ruột, loét tì đè, huyết khối tĩnh mạch sâu và viêm phổi. Ngoài ra vận động sớm còn giúp bệnh nhân giải tỏa các yếu tố tâm lý liên quan đến biến cố cấp, giúp bệnh nhân vượt qua cảm giác sợ hãi, mang đến cảm giác không phụ thuộc, tăng cường sự tự tin, từ đó giảm hoặc phòng tránh bệnh trầm cảm. Ngoài ra, tính trên hiệu quả về mặt chi phí và kinh tế xã hội, vận động sớm giúp giảm thời gian nằm viện, giảm tỷ lệ sử dụng giường bệnh, giúp bệnh nhân nhanh chóng quay trở lại với cuộc sống và công việc.
Giai đoạn II còn được gọi là giai đoạn hồi phục, kéo dài từ 6 đến 12 tuần, bắt đầu từ sau khi bệnh nhân xuất viện. Trong giai đoạn này bệnh nhân sẽ tham gia chương trình PHCN tim mạch tại các trung tâm PHCN hoặc tham gia chương trình PHCN ngoại trú dưới sự giám sát của nhân viên y tế, từ 1 đến 3 lần mỗi tuần, với các phương thức cung cấp dịch vụ thay đổi linh hoạt phù hợp với điều kiện khác nhau của các bệnh nhân (bao gồm các dịch vụ PHCN tại trung tâm hoặc tại nhà, PHCN được giám sát qua điện thoại và internet…). Chương trình PHCN giai đoạn II nhằm hỗ trợ sự cải thiện hơn nữa các chức năng còn hạn chế về thể chất, tinh thần và xã hội để tạo thuận lợi cho việc trở lại các hoạt động hàng ngày. Đây là giai đoạn nòng cốt trong chương trình PHCN với các hoạt động bao gồm tập luyện vận động theo mục tiêu có giám sát, điều chỉnh yếu tố nguy cơ, giáo dục sức khỏe, tư vấn tâm lý và cung cấp các dịch vụ hỗ trợ khuyến khích bệnh nhân tiếp tục duy trì các thói quen này mang đến hiệu quả bảo vệ tim lâu dài.
Giai đoạn III còn được gọi là giai đoạn duy trì, là giai đoạn PHCN dựa vào cộng đồng nhằm duy trì các hoạt động PHCN để tiếp tục đạt được các lợi ích lâu dài của việc tập luyện thể dục và giảm thiểu nguy cơ tái phát biến cố (dự phòng thứ phát). Dù có cải thiện rõ rệt về chức năng của tim phổi, huyết động học và sức cơ trong các giai đoạn phục hồi sớm, nhưng cần thiết phải tiếp tục chương trình tập luyện thể dục suốt đời bởi vì những ích lợi đạt được này sẽ mất đi nếu ngưng tập luyện trên 3 tháng.
2.3. Bốn yếu tố cơ bản của chương trình tập luyện vận động (FITT):
Khi xây dựng chương trình tập luyện vận động cho từng bệnh nhân, cần chú ý đến 4 yếu tố: (1) tần suất tập luyện, (2) cường độ, (3) thời lượng tập luyện và (4) loại bài tập vận động (FITT: Frequency – Intensity – Time – Type).
- Tần suất tập luyện: tần suất cần thiết để cải thiện sự đáp ứng phù hợp của hệ tim mạch với vận động là ít nhất 3 lần trong 1 tuần (ngày tập – ngày nghỉ). Tập luyện thường xuyên mới đem lại hiệu quả mong muốn của một quá trình luyện tập gắng sức. Giúp duy trì được sức bền, sức chịu đựng của cơ tim và cơ bắp, tăng khả năng hoạt động thể lực.
- Thời lượng tập luyện thường khoảng 20-60 phút, có thể cộng dồn và nên có thời gian nghỉ giữa chừng, không nên tập liên tục > 20 phút.
- Cường độ tập luyện hết sức quan trọng đối với bệnh nhân tim mạch. Cường độ tập luyện được chỉ định tùy theo kết quả lượng giá chức năng tim mạch và nguy cơ tập luyện của bệnh nhân. Cường độ tập luyện dựa vào các thông số: Điểm ngưỡng hô hấp kỵ khí AT, tần số tim tối đa, tần số tim lúc nghỉ, tần số tim ở ngưỡng thiếu máu cục bộ và thang điểm Borg.
- Loại bài tập: Các bài tập sức bền hiếu khí, là các bài tập cường độ thấp, lặp lại nhiều lần ở các nhóm cơ lớn, ví dụ đi bộ, chạy bộ, bơi lội, leo cầu thang, đạp xe đạp … Mục tiêu tăng cường vận động các nhóm cơ lớn, thúc đầy tiêu hao calorie nhằm giảm trọng lượng thừa và nâng cao sức khoẻ. Những bài tập này giúp cải thiện khả năng thực hiện các hoạt động hàng ngày và chịu đựng các hoạt động kéo dài. Ngoài ra bệnh nhân có thể được tập các bài tập sức mạnh: như tạ tay 1-2 kg, dải băng kéo dãn hoặc các bài tập với kháng lực (tập cơ tay, tập cơ chân, tập cơ bó quanh thân …). Các bài tập này giúp tăng cường sức mạnh cơ, cải thiện khả năng vận động cũng như cảm nhận của cơ thể.
III. PHÂN TẦNG NGUY CƠ TRƯỚC TẬP LUYỆN THỂ DỤC
Tất cả các bệnh nhân tim mạch trước khi tham gia tập luyện thể dục cần được thăm khám lâm sàng và thực hiện các nghiệm pháp gắng sức tim phổi để lượng giá nguy cơ khi tập luyện, từ đó xác định tính phù hợp của tập thể dục và xây đựng mức độ tập luyện thích hợp cho từng cá thể. Hiệp hội Tim mạch Hoa Kỳ đã phân ra 4 nhóm nguy cơ tập luyện dựa trên tình trạng bệnh lý và kết quả từ các trắc nghiệm lượng giá chức năng tim mạch:
NHÓM A: người khỏe mạnh, bao gồm:
A1. Nam <45 tuổi và nữ < 55 tuổi không có triệu chứng hoặc sự hiện diện của các yếu tố nguy cơ mạch vành
A2. Nam ≥ 45 tuổi và nữ ≥ 55 tuổi không có triệu chứng hoặc biểu hiện bệnh tim và có < 2 yếu tố nguy cơ tim mạch
A3. Nam ≥ 45 tuổi và nữ ≥ 55 tuổi không có triệu chứng hoặc biểu hiện bệnh tim và có ≥ 2 yếu tố nguy cơ tim mạch
NHÓM B: bệnh tim mạch ổn định có nguy cơ biến chứng thấp khi tập thể dục:
Bao gồm các bệnh nhân có bất kỳ chẩn đoán nào sau đây: (1) Bệnh mạch vành ổn định (NMCT, can thiệp ĐMV, PTBC, CĐTN, hẹp ĐMV, NPGS dương tính); (2) Bệnh tim van tim nhẹ hoặc trung bình; (3) Bệnh tim bẩm sinh; (4) Bệnh cơ tim với phân suất tống máu ≤ 30% (trừ bệnh cơ tim phì đại hoặc viêm cơ tim gần đây).
Và phải bao gồm tất cả các đặc điểm sau: (1) Phân loại NYHA I hoặc II, không có dấu hiệu suy tim sung huyết; (2) Khả năng vận động ≥ 6 METs; (3) Không có dấu hiệu TMCB tim hoặc cơn đau thắt ngực lúc nghỉ hoặc khi thực hiện NPGS ≤ 6 METs; (4) Tăng huyết áp tâm thu thích hợp khi vận động; (5) Không có nhịp nhanh thất khi nghỉ ngơi hoặc khi vận động; (6) Có khả năng tự kiểm soát cường độ vận động của bản thân.
NHÓM C: bệnh tim mạch có nguy cơ biến chứng cao khi tập thể dục:
Bao gồm các bệnh nhân có bất kỳ chẩn đoán nào sau đây: (1) Bệnh mạch vành ổn định (NMCT, can thiệp ĐMV, PTBCCV, CĐTN, hẹp ĐMV, NPGS dương tính); (2) Bệnh van tim nhẹ hoặc trung bình; (3) Bệnh tim bẩm sinh; (4) Bệnh cơ tim với phân suất tống máu ≤ 30% (trừ bệnh cơ tim phì đại hoặc viêm cơ tim gần đây) ; (5) Rối loạn nhịp thất phức tạp không được kiểm soát tốt.
Và có ít nhất 1 trong các biểu hiện sau: (1) Phân loại NYHA III hoặc IV; (2) Khả năng gắng sức < 6 METs; (3) NPGS có CĐTN hoặc ST chênh xuống TMCB ở mức gắng sức < 6 METs hoặc huyết áp tâm thu giảm dưới mức cơ bản trong khi vận động hoặc xuất hiện nhịp nhanh thất trái không kéo dài trong lúc gắng sức; (4) Tiền sử ngưng tim chưa rõ nguyên nhân; (5) Bệnh lý nội khoa có thể đe dọa tính mạng.
NHÓM D: Bệnh tim mạch không ổn định:
Bao gồm các bệnh nhân có bất kỳ chẩn đoán nào sau đây: (1) CĐTN không ổn định; (2) Bệnh hẹp hoặc hở van tim nặng có triệu chứng; (3) Bệnh tim bẩm sinh nặng; (4) Suy tim mất bù; (5) Loạn nhịp chưa kiểm soát; (6) Các bệnh lý có thể trầm trọng hơn do tập thể dục.
- XÂY DỰNG CHƯƠNG TRÌNH TẬP LUYỆN VẬN ĐỘNG
Các hướng dẫn thực hành lâm sàng hiện tại luôn xác định liệu pháp tập luyện thể dục là yếu tố trung tâm của chương trình phục hồi chức năng tim mạch toàn diện và nên được áp dụng cho tất cả các bệnh nhân trừ khi có chống chỉ định. Mỗi bệnh nhân cần có một chương trình tập luyện riêng biệt sau khi đã được thăm khám, lượng giá cẩn thận.
4.1. Khám lượng giá trước tập luyện:
Tập vận động nên bắt đầu sớm ngay khi có thể (ngày thứ 4 sau hội chứng vành cấp hoặc 1 ngày sau can thiệp mạch vành, càng sớm càng tốt sau phẫu thuật tim nếu bệnh nhân không có biến chứng). Tập vận động nên thực hiện liên tục, tăng tiến với các bài tập phù hợp với bệnh trạng và sức khỏe chung. Điều kiện tiên quyết để khởi đầu vận động sớm là tình trạng tim mạch phải ổn định, bệnh nhân không còn các triệu chứng sau: đau ngực, khó thở khi gắng sức, chóng mặt, toát mồ hôi, tím tái, loạn nhịp tim nặng. Các bài tập trong giai đoạn này là các vận động chậm, nhẹ nhàng và công tải phù hợp với mức độ bệnh lý của từng bệnh nhân. Khi người bệnh cải thiện, bài tập có thể được tăng tiến thành các vận động đầy đủ, phức tạp hơn.
Trước điểm bắt đầu chương trình tập luyện vận động, các bệnh nhân cần được thăm khám lâm sàng, lượng giá chức năng và phân tầng nguy cơ để xác định tính phù hợp của vận động. Từ đó thiết lập chương trình tập luyện, giám sát và điều chỉnh phù hợp cho từng bệnh nhân cụ thể nhằm mục tiêu cải thiện thể chất, nâng cao chất lượng cuộc sống và phòng ngừa biến cố thứ phát mà vẫn phải đảm bảo sự an toàn cho bệnh nhân, tránh được các tai biến trong và sau khi thực hiện bài tập. xây đựng mức độ tập luyện thích hợp cho từng cá thể.
- Nhóm A: không cần thiết giám sát và theo dõi trong khi tập thể dục. Tuy nhiên những người được phân loại A-2, A-3 cần được kiểm tra sức khỏe và tốt nhất nên được khảo sát bằng NPGS thể lực trước khi bắt đầu tập thể dục cường độ mạnh.
- Nhóm B hoặc C: Chương trình tập luyện phải được thiết kế phù hợp từng cá nhân, việc tập luyện được thực hiện dưới sự giám sát của nhân viên y tế có theo dõi huyết áp và ECG cho đến khi bệnh nhân có thể thực hiện vận động một cách an toàn và không cần giám sát, thường là sau ít nhất 6 đến 12 buổi tập.
- Nhóm D: không khuyến khích vận động cho đến khi tình trạng tim mạch ổn định.
4.2. Chương trình tập luyện vận động cho bệnh nhân mạch vành:
Giai đoạn nội viện:
- Tần suất (F): Vận động 2-4 lần/ ngày.
- Cường độ (I): Nhịp tim mục tiêu ≤ nhịp tim lúc nghỉ + 30 l/phút (+ 20 l/phút nếu bệnh nhân có dùng chẹn bêta). Tối đa 120 l/phút, tương ứng với thang điểm Borg 11-13.
· Thời lượng (T): Bắt đầu với những đợt đi bộ ngắt quãng kéo dài 3-5 phút nếu bệnh nhân dung nạp. Trong giai đoạn nghỉ, bệnh nhân có thể đi bộ chậm hơn hoặc nghỉ ngơi hoàn toàn với thời gian tập luyện > thời gian nghỉ, tốt nhất = 2:1. Tổng thời gian tập luyện trong ngày khoảng 15-30 phút.· Loại vận động (T): Đi bộ. Tiến triển: Thời gian luyện tập sẽ tăng dần theo khả năng của bệnh nhân. Khi thời gian vận động liên tục đạt được 10-15 phút, có thể tăng cường độ vận động theo khả năng dung nạp của bệnh nhân, trong giới hạn thang điểm Borg và tần số tim được khuyến cáo.
Lượng giá chức năng tim mạch trước xuất viện (nếu không có chống chỉ định): nghiệm pháp đi bộ 6 phút: ghi nhận quãng đường bệnh nhân đi được (tính bằng mét); nghiệm pháp gắng sức tim phổi, ghi nhận các thông số sau: tần số tim ở thời điểm ngưỡng hô hấp kỵ khí (điểm AT), công vận động ở thời điểm trước điểm AT 1 phút (METs), tần số tim tối đa, lượng oxy đỉnh tiêu thụ (Peak VO2).
Giai đoạn hồi phục: 6-12 tuần sau xuất viện. v Tần suất: Tập luyện vận động 5-7 ngày/tuần, với ít nhất 3 buổi/tuần tập luyện tại trung tâm PHCN tim mạch dưới sự giám sát của nhân viên y tế. Bệnh nhân ngoại trú được hướng dẫn thực hiện các buổi tập luyện tại nhà (ngoài các buổi tập có giám sát trực tiếp) theo khả năng của từng bệnh nhân.v Cường độ: dựa trên một hoặc nhiều các phương pháp sau
– Dựa trên kết quả từ nghiệm pháp gắng sức tim phổi: mức luyện tập vận động ở trong khoảng 50-70% tần số tim dự trữ hoặc lượng tiêu thụ oxy đỉnh hoặc dưới tần số tim tại điểm AT.
– Thang điểm Borg trong khoảng 11-13
– Tần số tim khi vận động ở mức dưới ngưỡng TMCB 10 nhịp/phút. Ngưỡng TMCB được xác định qua NPGS hoặc qua biểu hiện cơn đau thắt ngực xảy ra khi vận động và giảm hết khi nghỉ ngơi hoặc dùng nitrate. v Thời lượng: mỗi buổi tập có đủ 3 giai đoạn vận động theo thứ tự bao gồm: khởi động – tập luyện sức bền – phục hồi.
– Giai đoạn khởi động và phục hồi kéo dài 5-10 phút, bao gồm căng giãn cơ (stretching), xoay khớp quanh trục (ROM), và vận động hiếu khí cường độ nhẹ (< 50% cường độ tập luyện).
– Giai đoạn tập luyện sức bền hiếu khí kéo dài khoảng 20-40 phút/lần. Đối với bệnh nhân có khả năng vận động yếu, có thể chia thành nhiều đợt tập luyện ngắn (5-10 phút) hàng ngày.
- Loại tập luyện:
- Tập vận động chi trên với tạ tay 1kg, tập khớp vai với hệ thống ròng rọc 5 phút.
- Tập chi dưới với xe đạp lực kế, có bộ phận theo dõi mạch của bệnh nhân và công thực hiện (watt). Khởi đầu bằng 15 vòng/phút và khuyến khích tăng dần cho đến khi bệnh nhân đạt được nhịp tim mục tiêu.
- Tập đi bộ ngoài trời 10 phút.
- Tập lên xuống cầu thang trong 5 phút.
Tiến triển: cường độ luyện tập sẽ thay đổi theo sự dung nạp của từng bệnh nhân tùy theo mức độ vận động ban đầu, động lực và mục tiêu của từng bệnh nhân, triệu chứng và các giới hạn của hệ cơ xương.
Để đảm bảo rằng sự an toàn,, nên hướng dẫn bệnh nhân tập đúng kỹ thuật và đúng mức. Khi tập phải quan sát tình trạng bệnh nhân để tránh bài tập quá sức chịu đựng. Phải theo dõi mạch, huyết áp, nhịp thở và SpO2 của bệnh nhân trước, trong và sau tập để điều chỉnh mức tập và bài tập. Ngưng hoặc giảm cường độ tập khi xuất hiện những triệu chứng không mong muốn. Luôn động viên, khuyến khích người bệnh trong lúc tập luyện. Cần đánh giá lại định kỳ để có những thay đổi cần thiết trong chương trình chế độ tập luyện.
Giai đoạn duy trì: ·
Tần suất: Tập luyện 5-7 ngày/tuần, bệnh nhân sẽ được hướng dẫn các bài tập tại nhà theo mục tiêu tập luyện của từng bệnh nhân. Một số bệnh nhân cần thêm các buổi tập luyện tại trung tâm PHCN dưới sự giám sát của nhân viên y tế và lượng giá chức năng định kỳ.
· Cường độ: Thang điểm Borg trong khoảng 11-14.
· Thời lượng: 5 đến 10 phút khởi động – 30 đến 40 phút tập luyện – 5 đến 10 phút phục hồi.
· Loại tập luyện: đi bộ, chạy bộ, bơi lội, leo cầu thang, đạp xe đạp, tạ tay 1-2 kg, ròng rọc, máy xoay vai tay, băng thun kéo dãn …
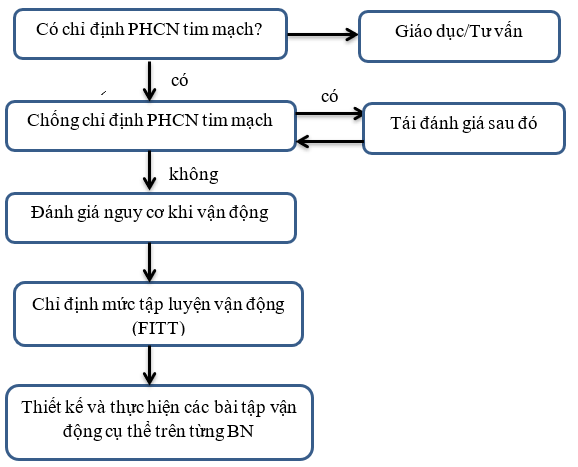
Lưu đồ hướng dẫn xây dựng chương trình tập luyện vận động trên bệnh nhân tim mạch.
TÀI LIỆU THAM KHẢO
- American Association of Cardiovascular and Pulmonary Rehabilitation: Guidelines for Cardiac Rehabilitation and Secondary Prevention Programs. 5th. Champaign, IL: Human Kinetics; 2013.
- Anderson L, Thompson DR, Oldridge N et al. Exercise-based cardiac rehabilitation for coronary heart disease. Cochrane Database Syst Rev 2016(1). CD001800.
- Fletcher GF, Ades PA, Kligfield P et al. Exercise standards for testing and training: a scientific statement from the American Heart Association. Circulation 2013;128:873-934.
- Guidelines for rehabilitation in patients with cardiovascular disease (JCS 2014). Circ J 2014;78:2022-93.
- Delisa JA, Gans BM, Walsh NE (2010). Physical Medicine and Rehabilitation. Lippincott Williams & Wilkins, 83:1811-1812.
- Milani RV, Lavie CJ, Mehra MR. Impact of exercise training and depression on survival in heart failure due to coronary heart disease. Am J Cardiol 2011;107:64-8.
- Pavy B, Iliou MC, Meurin P. (2006). Evaluation and Cardiac Rehabilitation Working Group of the French Society of Cardiology. Safety of exercise training for cardiac patients: Results of the French registry of complications during cardiac rehabilitation.







