NGUYỄN THANH TÂN, LÊ DUY LẠC, ĐOÀN ĐỨC BÌNH
NGUYỄN THÁI ANH, PHẠM THỊ DUYÊN
PHẠM THANH TÙNG, VŨ NGỌC CHỨC, PHẠM HỮU VĂN
I. TÓM TẮT
Thuốc chống trầm cảm ba vòng (CTCBV) là một trong số các nhóm thuốc được sử dụng phổ biến để điều trị rối loạn trầm cảm chủ yếu (RLTCCY). Cơ chế tác động của nhóm thuốc này là ức chế sự tái hấp thu của các chất dẫn truyền thần kinh liên quan đến cảm xúc, sự chú ý và cảm giác đau như serotonin và norepinephrine.1 Tuy nhiên, với sự tiến bộ của y học, nhóm thuốc này hiện chỉ còn là thuốc được chọn lựa hàng 2 trong điều trị RLTCCY sau nhóm ức chế tái hấp thu chọn lọc serotonin (SSRI) và ức chế tái hấp thu serotonin-norepinephrine (SNRI) hoặc để điều trị một số bệnh lý khác như: các bệnh lý đau mạn tính, chứng tiểu dầm ở trẻ em,… Dù có nhiều tác dụng phụ và khả năng tương tác thuốc dẫn đến hạn chế trong sử dụng, nhưng các trường hợp ngộ độc do quá liều CTCBV nói chung và Amitriptyline nói riêng, cũng như tử vong liên quan đến nhóm thuốc này vẫn đang có chiều hướng tăng lên.2–4 Vì vậy, yêu cầu cần nhận biết nhanh chóng và có hướng xử trí kịp thời các trường hợp ngộ độc thuốc chống trầm cảm ba vòng mà nổi lên có Amitriptyline được đặt lên hàng đầu. Bài báo này nhắc lại tổng quan và thông báo về diễn biến lâm sàng, điều trị (cứu sống) trường hợp ngộ độc do quá liều Amitriptyline.
II. ĐẶT VẤN ĐỀ
Thuốc chống trầm cảm ba vòng được khởi đầu sử dụng điều trị trầm cảm từ thập niên 50 của thế kỷ trước.5 Sau đó 2 năm, trường hợp đầu tiên liên quan đến tác dụng phụ của CTCBV đã được báo cáo.6 Trong số các thuốc thuộc nhóm này, Amitrityline vẫn có tỉ lệ sử dụng khá cao, năm 2021 có đến 1.353.110 người sử dụng ở Hoa kỳ 7 và có 4654 trường hợp ngộ độc, trong đó có 5 trường hợp tử vong do CTCBV liên quan đến Amitriptyline (chiếm tỉ lệ cao nhất trong nhóm thuốc này).8
Liều gây ngộ độc của Amitriptyline là trên 5mg/kg. Khi đạt đến liều độc, loại thuốc này có thể gây ức chế các thụ thể alpha giao cảm, histamin, muscarinic và serotonin ở trung ương thần kinh. Ức chế thụ thể alpha giao cảm gây hạ huyết áp. Ức chế thụ thể muscarinic gây các triệu chứng của ngộ độc thuốc đối giao cảm trong khi ức chế thụ thể histamin sẽ gây thay đổi trạng thái tâm thần. CTCBV cũng có thể gây độc cho tim biểu hiện qua các tình trạng QRS dãn rộng và QT kéo dài trên điện tâm đồ và nhịp tim chậm. CTCBV có tác dụng giống như quinidine trên cơ tim gây giảm co bóp tim và hạ huyết áp.9–11 Theo thống kê, có đến 70% trường hợp tử vong do ngộ độc Amitriptyline trước khi đến được các trung tâm chăm sóc sức khỏe và chỉ có 2-3% số trường hợp tử vong khi đã đến được các đơn vị y tế.5
Từ những dẫn chứng trên, vai trò của xử trí và tiên lượng bệnh nhân ngộ độc Amitriptyline là rất quan trọng. Ngày 04/10/2023, tại Bệnh viện thành phố Thủ Đức đã tiếp nhận và điều trị thành công 1 trường hợp bệnh nhân ngộ độc Amitriptyline.
III. CA LÂM SÀNG
Bệnh nhân Nguyễn Thị Tuyết P, nữ, 49 tuổi, vào viện vì ngừng tuần hoàn hô hấp. Tiền sử: Ung thư cổ tử cung chưa điều trị – Rối loạn giấc ngủ. Cách nhập viện 3 giờ, người nhà thấy bệnh nhân lơ mơ, thở ngáp, phát hiện lọ thuốc Amitriptyline 25mg (còn khoảng 20 viên) của bệnh nhân đã được uống hết và được người nhà gọi cấp cứu. Trong quá trình được đưa đến Bệnh viện thành phố Thủ Đức, bệnh nhân có ngưng tim một lần được hồi sinh tim phổi thành công, thời gian ngừng tim và cấp cứu khoảng 10 phút. Sau khi nhập khoa Cấp cứu bệnh viện thành phố Thủ Đức, bệnh nhân tiếp tục ngừng tim lần hai và được hồi sinh tim phổi cơ bản và nâng cao và tái lập tuần hoàn sau 15 phút. Khám thực thể trong trạng thái: bệnh nhân mê/thở máy, huyết áp: 105/70mmHg trên nền Noradrenaline liều 0,5 ug/kg/phút và Adrenaline liều 0,3 ug/kg/phút. Chi ấm, mạch rõ, tim đều, nhanh tần số 115 lần/phút.
Cận lâm sàng với khí máu động mạch cho thấy toan hô hấp nặng pH/pO2/pCO2/HCO3–: 6,902/52/93,5/18,4, Lactat: 10,39 mmol/L. Điện tâm đồ lúc nhập viện ghi nhận bệnh nhân có nhịp chậm 46 chu kỳ/phút với QRS dãn rộng 240 ms, có một số cơn nhanh thất ngắn ghi nhận trên monitor theo dõi.
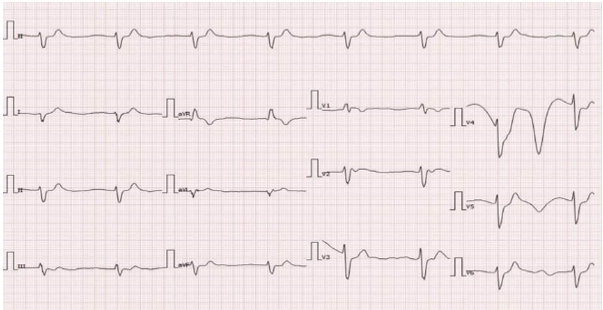
Hình 1. Điện tâm đồ tại thời điểm nhập viện
Bệnh nhân được chẩn đoán: Ngưng tim hồi sức thành công – Rối loạn nhịp thất – QT dài – Co giật / Ngộ độc CTCBV– Toan hô hấp – Ung thư cổ tử cung chưa điều trị – Rối loạn giấc ngủ.
Bệnh nhân được tiến hành điều trị với thở máy, Noradrenaline 0,5ug/kg/phút, an thần, truyền 750mL Natri bicarbonat 4,2% tại phòng Cấp cứu.
Sau khi nhập khoa Hồi sức Tim mạch, trong ngày 04/12 chúng tôi tiếp tục duy trì vận mạch, thuốc an thần, giãn cơ, tiếp tục dịch natri clorur truyền đẳng trương và natri bicarbonat 4,2%, điều chỉnh nồng độ Natri và Kali máu cho bệnh nhân. Trong quá trình theo dõi điều trị, monitor xuất hiện nhịp nhanh thất, tần số khoảng 130 lần/phút, trong khi kết quả khí máu động mạch: 7,6/94/40,4/40,6. Do pH đã đạt ngưỡng điều trị, bệnh nhân được sử dụng thêm 1,5g Magie sulfate 15% truyền tĩnh mạch trong 15 phút. Kết quả điện tâm đồ ghi nhận QRS hẹp dần, nhưng monitor vẫn xuất hiện những cơn nhanh thất tạm thời và ngoại tâm thu thất dày. Các bác sỹ quyết định sử dụng thêm Lidocain 2% đường tĩnh mạch liều 1,2mg/kg/h. Trong ngày 05/12 kết quả khí máu động mạch ghi nhận: 7,52/146/31,8/26 và nồng độ Magie 4,69mmol/L. Dù QTc bệnh nhân còn kéo dài (510ms) nhưng do nồng độ Magie máu tăng cao (4,69mmol/L) sau khi dùng 4,5g Magie Sulfate 15% và monitor chỉ ghi nhận những cơn nhanh thất ngắn, nên chúng tôi ngừng sử dụng Magie sulfate, tiếp tục duy trì Lidocain đường tĩnh mạch. Cùng ngày, bệnh nhân lại đột ngột sốt cao 2 lần 39oC; ho đàm vàng, được bổ sung thêm kháng sinh để điều trị viêm phổi. Lúc này natri bicarbonat 4,2% và an thần được ngừng sử dụng, sau đó là Lidocain 2% vào cuối ngày 06/12.
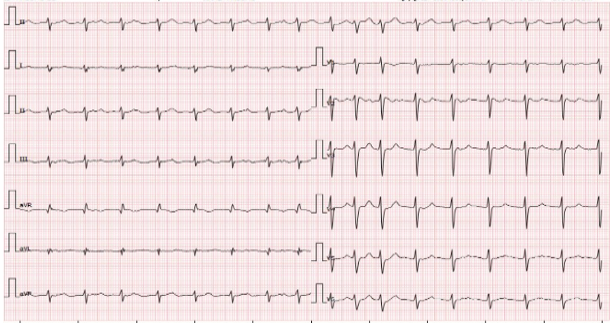
Hình 2. Điện tâm đồ sau khi điều trị với 750mL Natri bicarbonat 4,2%
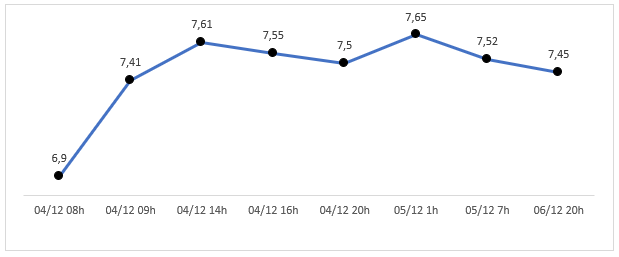
Hình 3. Diễn tiến pH bệnh nhân trong quá trình điều trị
Bảng 1. Tóm tắt diễn tiến ECG, pH máu động mạch và điện giải đồ trong quá trình điều trị
| Thời điểm | ECG | pH máu | Điện giải | Xử trí |
| 8h37
4/12 |
QRS 0,292s
QTc 0,549s |
6,9 | Na+ 135
K+ 4,1 |
– Noradrenaline 0,5ug/kg/phút
-750mL Natri Bicarbonate 4,2% |
| 12h30
4/12 |
QRS 0,104s
QTc 0,513s Nhịp nhanh thất trên monitor |
7,61 | Na+ 151
K+ 2,9 |
– Noradrenaline 0,125ug/kg/phút
– Magie sulfate 15%/10mL 4,5g – Lidocaine 2% 1,2mg/kg/h – Dextrose Natri 500mL – Bổ sung Kali đường tĩnh mạch |
| 19h30
4/12 |
Nhanh thất tạm thời trên monitor | 7,503 | Na+ 151
K+ 3,4 Mg2+ 4,69 |
– Duy trì Noradrenaline
– 750mL Natri Bicarbonate 4,2% – Lidocaine 2% 2,4mg/kg/h – Natri clorid 0,45% 500mL – Bổ sung Kali đường tĩnh mạch |
| 1h
5/12 |
Ngoại tâm thu thất trên monitor | 7,65 | Na+ 149
K+ 3,4 |
– Noradrenaline 0,5ug/kg/phút
– Lidocaine 2% 2,4mg/kg/h – Bổ sung Kali đường tĩnh mạch |
| 7h
5/12 |
QRS 0,88s
QTc 0,45s Ngoại tâm thu thất trên monitor |
7,52 | Na+ 144
K+ 4,3 |
– Noradrenaline 0,25ug/kg/phút (ngừng sau 10 giờ sử dụng)
– Lidocaine 2% 2,4mg/kg/h |
| 20h
6/12 |
QRS 0,86s
QTc 0,44s |
7,45 | – Ngừng sử dụng Natri Bicarbonate 4,2% và Lidocaine 2% |
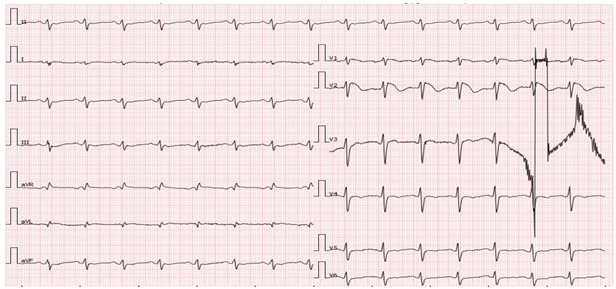
Hình 4. Điện tâm đồ khi quyết định ngừng sử dụng Natri Bicarbonate 4,2% và Lidocain 2%
Bệnh nhân được cai máy thở và rút nội khí quản sau khi đã ngưng an thần 48h, có thể hiểu và thực hiện được y lệnh. Bệnh nhân hồi phục tốt, không còn sốt sau 1 ngày dùng kháng sinh và được ngưng kháng sinh sau 10 ngày sử dụng. Sau 12 ngày điều trị, bệnh nhân đã có thể tự đi lại và được xuất viện ngày 18/12/2023.
IV. BÀN LUẬN
Như đã đề cập, tỉ lệ sử dụng thuốc chống trầm cảm ba vòng hiện nay vẫn còn tương đối cao và đi đôi là tỉ lệ ngộ độc chủ động và tử vong liên quan đến nhóm thuốc này. Thuốc chống trầm cảm ba vòng được hấp thu rất nhanh thông qua đường tiêu hóa. Một điểm đáng chú ý, nhóm thuốc này có tác dụng đối giao cảm nên có thể làm giảm nhu động dạ dày – ruột dẫn đến giảm hấp thu và độc tính. Sau khi được hấp thu vào trong máu, CTCBV có thời gian bán thải kéo dài do thuốc phần lớn được liên kết với protein huyết tương và tan trong lipid. Amitriptyline sẽ được chuyển hóa tại gan thông qua hệ thống CYP2C19, CYP3A4 và CYP2D6 thành Nortryptiline, được thải trừ tại thận. Điều đáng quan tâm là cả Amitriptyline và chất chuyển hóa của nó đều có khả năng gây ngộ độc. Triệu chứng ngộ độc có thể kéo dài 24-48h, tuy nhiên cũng có trường hợp ghi nhận lên đến 5 ngày.5,12
Bệnh nhân của chúng tôi đã có hầu như đầy đủ các dấu hiệu của ngộ độc loại thuốc Amitriptyline này. Về tác dụng chế thụ thể alpha giao cảm, bệnh nhân phải duy trì huyết áp bằng Noradrenaline, cũng như tình trạng hôn mê do thụ thể histamin bị ức chế và tác dụng đối giao cảm. Chúng tôi cũng ghi nhận bệnh nhân có những cơn co giật ngắn vì CTCBV có tác dụng đồng vận trên thụ thể GABA-A.5,13 Ngoài ra, trên điện tâm đồ, những dấu hiệu gợi ý quá liều CTCBV bao gồm QRS>100ms, QTc>430ms và tỉ lệ R/S>0,7 ở aVR và đều xuất hiện ở bệnh nhân này. Điện tâm đồ là 1 yếu tố giúp phân tầng nguy cơ ở bệnh nhân, hướng dẫn điều trị và cũng đồng thời có vai trò quan trọng trong tiên lượng các biến chứng tim mạch và thần kinh (như co giật, rối loạn nhịp, xoắn đỉnh) hơn cả nồng độ thuốc trong máu.13
Việc xác định thời điểm bệnh nhân bắt đầu dùng thuốc là rất quan trọng.13 Ở bệnh nhân này, thời gian dùng thuốc đã kéo dài hơn 6h nên các biện pháp chung trong xử trí ngộ độc thuốc như rửa dạ dày hầu như đã không còn hiệu quả. Mặc dù việc sử dụng Natri bicarbonate vẫn còn khá ít bằng chứng trên lâm sàng, nó vẫn là điều trị tiêu chuẩn13 trong ngộ độc CTCBV thông qua 3 cơ chế. Đầu tiên, Natri bicarbonate làm gia tăng dòng gradient nồng độ Natri di chuyển qua các kênh Natri bị ảnh hưởng, chống lại ảnh hưởng của CTCBV. Kế đến, nó làm tăng pH, dẫn đến CTCBV bị tách khỏi các kênh Natri ở tim – nguyên nhân chính gây ra rối loạn nhịp liên quan CTCBV.14 Cuối cùng, ở pH cao, CTCBV sẽ dễ gắn kết với protein hơn làm giảm nồng độ CTCBV có hoạt tính trong máu.15 Tuy vậy, pH>7,6 sẽ khiến bệnh nhân dễ rơi vào tình trạng rối loạn nhịp.13 Khi phát hiện tình trạng pH máu của bệnh nhân cao hơn 7,6, chúng tôi đã nhanh chóng ngừng truyền Natri bicarbonate tránh nguy cơ phát sinh rối loạn nhịp cho bệnh nhân.
Bên cạnh pH, điện giải cũng là yếu tố cần lưu tâm. Nồng độ Magie sulfate cần được giữ ở mức 0,7-1,05 mmol/L để ổn định màng tế bào cơ tim và nồng độ Kali máu được khuyến cáo ở mức 4,5-5,0 mmol/L để rút ngắn khoảng QT.16
Trong trường hợp bệnh nhân có hạ huyết áp không đáp ứng với dịch truyền, thuốc vận mạch nên được cân nhắc. Do cơ chế tác động của CTCBV là ngăn cản sự tái hấp thu chất dẫn truyền thần kinh, Noradrenaline (tác dụng trực tiếp) được tin là có lợi hơn Dopamine (tác dụng thông qua cơ chế gián tiếp).17 Thật vậy, bệnh nhân của chúng tôi đã được sử dụng Noradrenaline và đã cho thấy đáp ứng tốt.
Bệnh nhân của chúng tôi đã được sử dụng Lidocain để điều chỉnh tình trạng rối loạn nhịp sau khi cân nhắc giữa lợi ích và nguy cơ. Nhóm thuốc chống rối loạn nhịp chỉ nên được sử dụng sau khi Natri bicarbonate đã được sử dụng mà vẫn không ổn định được tình trạng bệnh nhân. Thuốc nhóm Ia (quinidine, procanamide,…) hay nhóm Ic (flecanide) không nên dùng trong bệnh cảnh ngộ độc CTCBV cấp do cùng tác dụng khóa kênh Natri dẫn đến giảm tốc độ dẫn truyền điện thế và giảm co bóp cơ tim. Mặc khác, thuốc nhóm II cũng không nên được sử dụng do khả năng gây hạ huyết áp có thể dẫn đến ngưng tim, trong khi thuốc nhóm III (amiodarone) có thể kéo dài khoảng QT hơn, làm tăng nguy cơ khởi phát rối loạn nhịp.18 Mặc dù thuốc nhóm Ib (phenytoin, lidocain) cũng có tác động lên kênh Natri ở cơ tim, tuy nhiên chúng có tác dụng ngắn hơn nhóm Ia, Ic và khi cạnh tranh với CTCBV, chúng sẽ giúp nhiều kênh Natri được hồi phục sớm hơn giúp tăng dẫn truyền điện thế cơ tim.19
Thay huyết tương được xem xét khi các phương pháp điều trị căn bản hầu như không có tác dụng.20 Do dược tính của CTCBV là hòa tan trong lipid và khả năng gắn kết với protein. Phương pháp này sẽ giúp loại bỏ lượng thuốc tự do. Đã có một số báo cáo ghi nhận sử dụng thành công. Năm 2013, tác giả Karacı báo cáo một trường hợp bệnh nhân nữ 15 tuổi tại Thổ Nhĩ Kỳ, ngộ độc Amitriptyline với liều 22mg/kg. Bệnh nhân này đã cải thiện Glasgow Score (GCS) từ 5 lên 13 điểm sau khi điều trị ban đầu với đặt nội khí quản, rửa dạ dày và Natri bicarbonate và sau đó được thay huyết tương trong 4 giờ.21
Tại Hoa Kỳ, năm 2012, một trường hợp bé gái 12 tuổi ngộ độc Amitriptyline không rõ liều lượng, vào viện trong tình trạng ngưng tim, co giật, QRS và QTc kéo dài đã được tác giả Levine báo cáo. Bệnh nhân cũng đã được khởi trị tương đồng với bệnh nhân của chúng tôi với đặt nội khí quản, vận mạch, Natri bicarbonate và theo sau đó là dung dịch nhũ tương hóa 20% truyền tĩnh mạch, ghi nhận kết cục bệnh nhân ổn định huyết áp, QRS thu hẹp dần.22 Năm 2014, tác giả Agarwala cũng đã báo cáo một trường hợp bệnh nhân nam 44 tuổi, vào viện trong tình trạng lơ mơ, hạ huyết áp, QRS dãn rộng, co giật và hoạt động điện vô mạch. Bệnh nhân đã được điều trị tương tự đem lại kết quả khả quan và hồi phục tốt.23
Bệnh nhân của chúng tôi đã đáp ứng với điều trị Natri bicarbonate 4,2% và Lidocain 2% nên chúng tôi quyết định chưa sử dụng phương pháp thay huyết tương. Bệnh nhân đã quay trở lại tái khám sau xuất viện năm ngày, ghi nhận bệnh nhân hồi phục tốt. Tuy nhiên, vẫn cần theo dõi tình trạng bệnh lâu dài về sau để đánh giá thêm các tác dụng bất lợi của Amitriptyline lên sức khỏe và đời sống tinh thần hiện tại của bệnh nhân.
V. KẾT LUẬN:
Ngộ độc CTCBV gặp không ít trên lâm sàng. Với những tiến bộ trong công tác chẩn đoán và điều trị bệnh nhân đã giúp phân tầng nguy cơ và đưa ra hướng điều trị hiệu quả cho bệnh nhân. Natri bicarbonate, lidocain và thay huyết tương đã cho thấy hiệu quả tốt thông qua các báo cáo lâm sàng. Thành công của chúng tôi là đã nhận diện, phân tầng nguy cơ bệnh nhân được sớm, có hướng điều trị kịp thời để duy trì pH, điện giải và điều chỉnh rối loạn nhịp thất sớm để mang lại kết quả trong cấp cứu bệnh nhân.
TÀI LIỆU THAM KHẢO
- Moraczewski J, Awosika AO, Aedma KK. Tricyclic Antidepressants. Veterinary Psychopharmacology. Published online August 17, 2023:231-256. doi:10.1002/9781119226253.ch16
- Kassim T, Mahfood Haddad T, Rakhra A, et al. A Case of Amitriptyline-induced Myocarditis. Cureus. 2018;10(6). doi:10.7759/CUREUS.2840
- Methling M, Krumbiegel F, Hartwig S, Parr MK, Tsokos M. Toxicological findings in suicides – frequency of antidepressant and antipsychotic substances. Forensic Sci Med Pathol. 2019;15(1):23-30. doi:10.1007/S12024-018-0041-4
- Avau B, Borra V, Vanhove AC, Vandekerckhove P, De Paepe P, De Buck E. First aid interventions by laypeople for acute oral poisoning. Cochrane Database Syst Rev. 2018;12(12). doi:10.1002/14651858.CD013230
- Khalid MM, Waseem M. Tricyclic Antidepressant Toxicity. StatPearls. Published online July 17, 2023. Accessed January 2, 2024. https://www.ncbi.nlm.nih.gov/books/NBK430931/
- Liebelt EL. Cyclic antidepressants. In: Hoffman RS, Howland MA, Lewin NA, Nelson LS, Goldfrank LR, eds. Goldfrank’s Toxicologic Emergencies. 10th ed. 2015.
- Amitriptyline – Drug Usage Statistics, ClinCalc DrugStats Database. Accessed January 2, 2024. https://clincalc.com/DrugStats/Drugs/Amitriptyline
- Gummin DD, Mowry JB, Beuhler MC, et al. 2021 Annual Report of the National Poison Data System© (NPDS) from America’s Poison Centers: 39th Annual Report. Clin Toxicol (Phila). 2022;60(12):1381-1643. doi:10.1080/15563650.2022.2132768
- Dempsey SK, Poklis JL, Sweat K, Cumpston K, Wolf CE. Acute Toxicity From Intravenous Use of the Tricyclic Antidepressant Tianeptine. J Anal Toxicol. 2017;41(6):547-550. doi:10.1093/JAT/BKX034
- Lubna NJ, Wada T, Nakamura Y, et al. Amitriptyline May Have Possibility to Induce Brugada Syndrome Rather than Long QT Syndrome. Cardiovasc Toxicol. 2018;18(1):91-98. doi:10.1007/S12012-017-9417-Z
- Giwa A, Oey E. The return of an old nemesis: Survival after severe tricyclic antidepressant toxicity, a case report. Toxicol Rep. 2018;5:357-362. doi:10.1016/J.TOXREP.2018.03.009
- Dempsey SK, Poklis JL, Sweat K, Cumpston K, Wolf CE. Acute Toxicity From Intravenous Use of the Tricyclic Antidepressant Tianeptine. J Anal Toxicol. 2017;41(6):547-550. doi:10.1093/JAT/BKX034
- Verbree FC, Reijnen T, Overdiek J, Dennesen P. Tricyclic antidepressant poisoning: cardiovascular and neurological toxicity. Published online 2016.
- Blackman K, Brown SGA, Wilkes GJ. Plasma alkalinization for tricyclic antidepressant toxicity: a systematic review. Emerg Med (Fremantle). 2001;13(2):204-210. doi:10.1046/J.1442-2026.2001.00213.X
- Body R, Bartram T, Azam F, Mackway-Jones K. Guidelines in Emergency Medicine Network (GEMNet): guideline for the management of tricyclic antidepressant overdose. Emerg Med J. 2011;28(4):347-368. doi:10.1136/EMJ.2010.091553
- Kan AA, Lange DWD, Donker DW, Meulenbelt J. Management of prolonged QT interval and torsades de pointes in the intoxicated patient. Netherlands Journal of Medicine. Published online 2014.
- Zuidema X, Dünser MW, Wenzel V, Rozendaal FW, de Jager CPC. Terlipressin as an adjunct vasopressor in refractory hypotension after tricyclic antidepressant intoxication. Resuscitation. 2007;72(2):319-323. doi:10.1016/J.RESUSCITATION.2006.07.005
- Kerr GW, McGuffie AC, Wilkie S. Tricyclic antidepressant overdose: a review. Emergency Medicine Journal. 2001;18(4):236-241. doi:10.1136/EMJ.18.4.236
- Foianini A, Joseph Wiegand T, Benowitz N. What is the role of lidocaine or phenytoin in tricyclic antidepressant-induced cardiotoxicity? Clin Toxicol. 2010;48(4):325-330. doi:10.3109/15563650.2010.487050
- Dönmez O, Cetinkaya M, Canbek R. Hemoperfusion in a child with amitriptyline intoxication. Pediatric nephrology (Berlin, West). 2004;20(1):105-107. doi:10.1007/S00467-004-1654-2
- Karaci M, Özçetin M, Dilsiz G, Güçlü-Songür YG. Severe childhood amitriptyline intoxication and plasmapheresis: a case report. Turk J Pediatr. 2013;55(6):645-647. Accessed January 15, 2024. https://europepmc.org/article/MED/24577986
- Levine M, Brooks DE, Franken A, Graham R. Delayed-onset seizure and cardiac arrest after amitriptyline overdose, treated with intravenous lipid emulsion therapy. Pediatrics. 2012;130(2). doi:10.1542/PEDS.2011-2511
- Agarwala R, Ahmed SZ, Wiegand TJ. Prolonged use of intravenous lipid emulsion in a severe tricyclic antidepressant overdose. J Med Toxicol. 2014;10(2):210-214. doi:10.1007/S13181-013-0353-4







