Tăng huyết áp (THA) là bệnh lý có tỉ lệ hiện mắc cao ở người trưởng thành, đặc biệt ở người cao tuổi và ảnh hưởng khoảng 1 tỷ người trưởng thành trên thế giới [1],[2].
ThS.BS TRẦN CÔNG DUY
Bộ môn Nội Tổng quát Đại học Y Dược TP. Hồ Chí Minh
Khoa Nội Tim Mạch Bệnh viện Trưng Vương
Trong số những người lớn hơn hoặc bằng 50 tuổi, THA tâm thu đơn độc là loại THA phổ biến nhất [3],[4], và huyết áp tâm thu trở nên quan trọng hơn huyết áp tâm trương, là yếu tố tiên đoán nguy cơ độc lập của biến cố mạch mành, đột quỵ, suy tim, và bệnh thận giai đoạn cuối [5-13]. Nghiên cứu Gánh nặng Bệnh tật Toàn cầu đã xác định THA là yếu tố nguy cơ hàng đầu của tử vong và tàn tật trong số 67 yếu tố được nghiên cứu vào năm 2010 [14].
Các thử nghiệm lâm sàng đã cho thấy điều trị THA làm giảm nguy cơ kết cục bệnh tim mạch, bao gồm tỉ lệ đột quỵ (35 đến 40%), nhồi máu cơ tim (15 đến 25%) và suy tim (đến 64%) [5],[15],[16]. Tuy nhiên, mục tiêu huyết áp tâm thu vẫn còn chưa chắc chắn. Các nghiên cứu quan sát cho thấy tăng nguy cơ tim mạch tiến triển khi huyết áp tâm thu tăng hơn 115 mmHg [10], nhưng chứng cứ từ các thử nghiệm ngẫu nhiên có nhóm chứng ở dân số bệnh nhân THA chỉ báo cáo lợi ích của điều trị đạt mục tiêu huyết áp tâm thu dưới 150 mmHg với dữ liệu hạn chế về mục tiêu huyết áp thấp hơn [11],[17-21]. Trong một thử nghiệm trên các bệnh nhân đái tháo đường, tỉ lệ biến cố mạch máu lớn tương tự giữa mục tiêu huyết áp tâm thu dưới 120 mmHg và mục tiêu dưới 140 mmHg, mặc dù tỉ lệ đột quỵ thấp hơn với mục tiêu huyết áp dưới 120 mmHg [22]. Một thử nghiệm gần đây ở các bệnh nhân có tiền sử đột quỵ so sánh điều trị làm giảm huyết áp tâm thu dưới 130 mmHg với điều trị dưới 150 mmHg và kết quả cho thấy không có lợi ích của mục tiêu thấp hơn về nguy cơ tổng thể của đột quỵ nhưng có lợi ích về nguy cơ đột quỵ xuất huyết não [23].
Giả thuyết mục tiêu huyết áp tâm thu thấp hơn (< 120 mmmHg) sẽ làm giảm các biến cố lâm sàng nhiều hơn điều trị chuẩn được thiết kế bởi Ban chuyên gia của Viện Tim, Phổi và Máu quốc gia Hoa Kỳ vào năm 2007 để kiểm định việc phòng ngừa các biến chứng liên quan THA ở những bệnh nhân không có đái tháo đường [24]. Bài báo này mô tả các kết quả chính của nghiên cứu SPRINT (Systolic Blood Pressure Intervention Trial) so sánh lợi ích của điều trị huyết áp tâm thu dưới 120 mmHg so với mục tiêu dưới 140 mmHg.
PHƯƠNG PHÁP NGHIÊN CỨU
Thiết kế nghiên cứu
SPRINT là một thử nghiệm ngẫu nhiên, có nhóm chứng, nhãn mở được thực hiện tại 102 đơn vị lâm sàng (tổ chức thành 5 mạng lưới trung tâm lâm sàng) ở Hoa Kỳ bao gồm Puerto Rico. SPRINT được tài trợ bởi Viện Tim, Phổi và Máu Hoa Kỳ, đồng tài trợ gồm Viện Đái tháo đường, Bệnh Tiêu hóa và Thận quốc gia Hoa Kỳ, Viện Rối loạn Thần kinh và Đột quỵ quốc gia Hoa Kỳ, và Viện Lão hóa quốc gia Hoa Kỳ.
Đối tượng nghiên cứu
Những người tham gia cần đáp ứng tất cả tiêu chuẩn sau: ít nhất 50 tuổi, huyết áp tâm thu 130 đến 180 mmHg, nguy cơ biến cố tim mạch cao. Nguy cơ tim mạch cao được định nghĩa bởi một hoặc nhiều hơn các yếu tố sau: bệnh tim mạch lâm sàng hoặc dưới lâm sàng khác đột quỵ; bệnh thận mạn, loại trừ bệnh thận đa nang với độ lọc cầu thận (ĐLCT) ước đoán 20 đến dưới 60 ml/ph/1,73 m2 da được tính bằng công thức MDRD; nguy cơ bệnh tim mạch 10 năm lớn hơn hoặc bằng 15% theo thang điểm nguy cơ Framingham; tuổi lớn hơn hoặc bằng 75. Các bệnh nhân đái tháo đường hoặc tiền sử đột quỵ bị loại trừ khỏi nghiên cứu.
Phân nhóm ngẫu nhiên và can thiệp
Các bệnh nhân thích hợp được phân nhóm vào mục tiêu huyết áp tâm thu dưới 140 mmHg (nhóm điều trị chuẩn) hoặc dưới 120 mmHg (nhóm điều trị tích cực). Phân nhóm ngẫu nhiên được phân tầng theo đơn vị lâm sàng. Những người tham gia và nhân viên nghiên cứu biết việc phân nhóm nghiên cứu nhưng những người phân tích kết cục không biết điều đó.
Sau khi phân nhóm những người tham gia, chế độ hạ áp ban đầu được điều chỉnh dựa vào phân nhóm nghiên cứu. Lưu đồ điều trị tương tự với thử nghiệm ACCORD (Action to Control Cardiovascular Risk in Diabetes) [22]. Tất cả các nhóm thuốc hạ áp được cung cấp miễn phí cho người tham gia. Những người nghiên cứu SPRINT cũng có thể kê đơn các thuốc hạ áp khác (không được cung cấp bởi nghiên cứu). Đề cương khuyến khích nhưng không bắt buộc sử dụng các nhóm thuốc có chứng cứ mạnh nhất làm giảm kết cục tim mạch, bao gồm lợi tiểu thiazide (được khuyến khích như thuốc hàng đầu), lợi tiểu quai (đối với bệnh thận mạn tiến triển) và ức chế beta (đối với bệnh mạch vành) [28],[29].
Các người tham gia được khám mỗi tháng trong 3 tháng đầu tiên và mỗi 3 tháng sau đó. Thuốc của người tham gia trong nhóm điều trị tích cực được điều chỉnh mỗi tháng đến mục tiêu huyết áp tâm thu dưới 120 mmHg. Đối với người tham gia ở nhóm điều trị chuẩn, thuốc được điều chỉnh đến mục tiêu huyết áp 135 đến 139 mmHg và giảm liều nếu huyết áp tâm thu dưới 130 mmHg trong một lần khám hoặc dưới 135 mmHg trong hai lần khám liên tiếp. Điều chỉnh liều dựa vào trung bình của ba lần đo huyết áp tại một lần khám khi bệnh nhân ngồi và sau 5 phút nghỉ ngơi, sử dụng hệ thống đo tự động (Model 907, Omron Healthcare). Thay đổi lối sống được khuyến khích như một phần của chiến lược điều trị. Duy trì tham gia nghiên cứu và tuân thủ điều trị được theo dõi tiến cứu và thường quy trong nghiên cứu [26].
Phương thức tiến hành
Dữ liệu dân số được thu thập lúc đầu. Dữ liệu lâm sàng và xét nghiệm được thu thập lúc đầu và mỗi 3 tháng sau đó. Bộ câu hỏi phỏng vấn được sử dụng ở cả hai nhóm mỗi 3 tháng để ghi nhận các kết cục bệnh tim mạch được bệnh nhân tự báo cáo. Mặc dù những người phỏng vấn biết phân nhóm nghiên cứu nhưng họ sử dụng định dạng phỏng vấn giống nhau ở hai nhóm để giảm thiểu sai lệch. Hồ sơ bệnh án và điện tâm đồ được thực hiện để ghi nhận các biến cố. Bất cứ khi nào nhân viên ở đơn vị lâm sàng phát hiện trường hợp tử vong, một đề cương chuẩn được sử dụng để ghi nhận thông tin của biến cố.
Các biến cố nặng được định nghĩa là các biến cố tử vong hoặc đe dọa tính mạng, dẫn đến tàn tật có ý nghĩa lâm sàng hoặc kéo dài, yêu cầu hoặc kéo dài thời gian nhập viện, hoặc được người nghiên cứu đánh giá đại diện cho nguy cơ có ý nghĩa lâm sàng cần can thiệp nội khoa hoặc ngoại khoa để phòng ngừa một trong những biến cố được liệt kê như trên [30],[31]. Danh sách các biến cố nặng khi bệnh nhân được đánh giá ở khoa cấp cứu: tụt huyết áp, ngất, té ngã chấn thương, rối loạn điện giải, và nhịp tim chậm. Nhóm nghiên cứu cũng theo dõi sự xuất hiện tổn thương thận cấp hoặc suy thận cấp nếu được ghi nhận lúc nhập viện hoặc xảy ra trong thời gian nằm viện và được báo cáo trong tóm tắt xuất viện như chẩn đoán chính. Mối liên quan của các biến cố nặng và can thiệp được đánh giá bởi nhân viên nghiên cứu về tính an toàn và xem xét mỗi tháng bởi một Ủy ban an toàn.
Kết cục nghiên cứu
Một Ủy ban gồm các thành viên không biết trước phân nhóm nghiên cứu đánh giá các kết cục lâm sàng đã xác định trong đề cương nghiên cứu. Giả thuyết chính là điều trị đạt mục tiêu huyết áp tâm thu dưới 120 mmHg so với mục tiêu dưới 140 mmHg sẽ có tỉ lệ thấp hơn về tổ hợp kết cục nhồi máu cơ tim, hội chứng mạch vành cấp, suy tim mất bù cấp, đột quỵ hoặc tử vong do nguyên nhân tim mạch. Các kết cục phụ bao gồm các từng thành tố của tổ hợp kết cục chính, tử vong do mọi nguyên nhân và tổ hợp của kết cục chính hoặc tử vong do mọi nguyên nhân.
Nghiên cứu cũng đánh giá kết cục thận, sử dụng định nghĩa khác nhau cho các bệnh nhân bệnh thận mạn (ĐLCT ước đoán < 60 ml/ph/1,73 m2 da) ban đầu và các bệnh nhân không có bệnh thận mạn. Kết cục thận ở các bệnh nhân bệnh thận mạn là tổ hợp của giảm lớn hơn hoặc bằng 50% ĐLCT ước đoán (xác định bằng xét nghiệm liên tiếp) hoặc bệnh thận giai đoạn cuối cần lọc máu kéo dài hoặc ghép thận. Ở các bệnh nhân không có bệnh thận mạn, kết cục thận được định nghĩa là giảm lớn hơn hoặc bằng 30% ĐLCT ước đoán đến trị số dưới 60 ml/ph/1,73 m2 da. Tiểu albumin niệu mới mắc cũng là một kết cục thận, được định nghĩa là gấp đôi tỉ số albumin niệu (mg) / creatinine niệu (g) từ dưới 10 ban đầu đến hơn 10 trong quá trình theo dõi.
Các phân nhóm đối với tất cả kết cục được định nghĩa theo tình trạng bệnh tim mạch ban đầu (có/không), tình trạng bệnh thận mạn ban đầu (có/không), giới tính, chủng tộc (da đen/không phải da đen), tuổi (<75 / ≥75 tuổi), huyết áp tâm thu ban đầu ở ba mức độ (≤132 mmHg, >132 đến <145 mmHg, và ≥145 mmHg).
Phân tích thống kê
Nghiên cứu dự định khoảng thời gian thu nhận bệnh nhân trong 2 năm với thời gian theo dõi tối đa 6 năm và dự đoán tỉ lệ mất theo dõi 2% mỗi năm. Với mục tiêu thu nhận 9.250 bệnh nhân, thử nghiệm được ước đoán có độ mạnh 88,7% để phát hiện ảnh hưởng 20% liên quan kết cục chính, tỉ lệ biến cố 2,2% mỗi năm ở nhóm điều trị chuẩn.
Phân tích chính so sánh thời gian xảy ra biến cố kết cục chính đầu tiên giữa hai nhóm điều trị bằng cách sử dụng tiếp cận theo ý định điều trị đối với tất cả bệnh nhân được phân nhóm ngẫu nhiên; phân tích này sử dụng hồi quy tỉ lệ nguy cơ Cox với test hai đuôi ở mức ý nghĩa 5%. Thời gian theo dõi được xác định vào thời điểm xảy ra biến cố cuối cùng. Tương tác giữa ảnh hưởng điều trị và các phân nhóm được đánh giá bằng test tỉ số nguy cơ sử dụng trị số p hiệu chỉnh Hommel [32].
KẾT QUẢ
Đối tượng nghiên cứu
Tổng số 9.361 người tham gia được nhận vào từ tháng 11, 2010 đến tháng 3, 2013. Đặc điểm bệnh nhân được mô tả ở Bảng 1. Vào ngày 20, tháng 8, 2015, Giám đốc Viện Tim, Phổi và Máu Quốc Gia Hoa Kỳ chấp nhận khuyến cáo của Ủy ban theo dõi dữ liệu và an toàn của thử nghiệm để thông báo cho người nghiên cứu và người tham gia về kết cục tim mạch sau khi phân tích kết cục chính vượt quá giới hạn theo dõi ở hai thời điểm liên tiếp, do đó kết thúc sớm can thiệp huyết áp. Thời gian theo dõi trung vị vào tháng 8, 2015 là 3,26 năm trong khi thời gian trung bình dự kiến là 5 năm.
|
Bảng 1. Đặc điểm ban đầu của đối tượng nghiên cứu |
||||
|
Đặc điểm |
|
|||
|
Tiêu chuẩn nguy cơ tim mạch cao —no.(%) |
||||
|
Tuổi ≥75 |
1319(28,2) |
|||
|
Bệnh thận mạn |
1316(28,1) |
|||
|
Bệnh tim mạch |
937(20,0) |
|||
|
Lâm sàng |
783(16,7) |
|||
|
Dưới lâm sàng |
246(5,3) |
|||
|
Điểm nguy cơ tim mạch 10 năm Framingham ≥15% |
2867(61,2) |
|||
|
Giới nữ—số bệnh nhân (%) |
1648(35,2) |
|||
|
Tuổi |
||||
|
Tất cả bệnh nhân |
67,9±9,5 |
|||
|
Bệnh nhân ≥75 tuổi |
79,9±4,1 |
|||
|
Chủng tộc — số bệnh nhân (%) |
||||
|
Da đen không phải Hispanic |
1423(30,4) |
|||
|
Hispanic |
481(10,3) |
|||
|
Da trắng không phải Hispanic |
2701(57,7) |
|||
|
Khác |
78(1,7) |
|||
|
Da đen |
1493(31,9) |
|||
|
Huyết áp ban đầu — mmHg |
||||
|
Tâm thu |
139,7±15,4 |
|||
|
Tâm trương |
78,0±12,0 |
|||
|
Phân bố huyết áp tâm thu—số bệnh nhân(%) |
||||
|
≤132 mmHg |
1553(33,2) |
|||
|
>132 mm Hg đến <145 mmHg |
1549(33,1) |
|||
|
≥145 mmHg |
1581(33,8) |
|||
|
Creatinine huyết thanh—mg/dl |
1,08±0,34 |
|||
|
ĐLCT ước đoán — ml/min/1.73m2 |
||||
|
Tất cả bệnh nhân |
71,7±20,5 |
|||
|
Bệnh nhân có ĐLCT ước đoán ≥60ml/min/1.73m2 |
81,1±15,5 |
|||
|
Bệnh nhân có ĐLCT ước đoán <60ml/min/1.73m2 |
47,9±9,5 |
|||
|
Tỉ số albumin (mg) / creatinine niệu(g) |
41,1±152,9 |
|||
|
Cholesterol toàn phần đói — mg/dl |
190,0±40,9 |
|||
|
HDL cholesterol đói —mg/dl |
52,8±14,6 |
|||
|
Triglycerides đói — mg/dl |
127,1±95,0 |
|||
|
Glucose huyết thanh đói —mg/dl |
98,8±13,4 |
|||
|
Sử dụng statin — số bệnh nhân/tổng (%) |
2076/4640(44,7) |
|||
|
Sử dụng aspirin — số bệnh nhân/tổng (%) |
2350/4666(50,4) |
|||
|
Hút thuốc lá — số bệnh nhân (%) |
||||
|
Không bao giờ |
2072(44,2) |
|||
|
Từng hút thuốc lá |
1996(42,6) |
|||
|
Đang hút thuốc lá |
601(12,8) |
|||
|
Mất dữ liệu |
4(0,3) |
|||
|
Điểm nguy cơ tim mạch 10 năm Framingham —% |
20,1±10,8 |
|||
|
Chỉ số khối cơ thể |
29,8±5,7 |
|||
|
Số thuốc hạ áp —số thuốc/bệnh nhân |
1,8±1,0 |
|||
|
Không đang sử dụng thuốc hạ áp —số bệnh nhân (%) |
450(9,6) |
|||
Huyết áp
Hai chiến lược điều trị đã dẫn đến sự khác biệt nhanh chóng và kéo dài giữa hai nhóm về huyết áp tâm thu (Hình 1). Tại thời điểm 1 năm, huyết áp tâm thu trung bình là 121,4 mmHg ở nhóm điều trị tích cực và 136,2 mmHg ở nhóm điều trị chuẩn với sự khác biệt trung bình 14,8 mmHg. Huyết áp tâm trương trung bình tại thời điểm 1 năm là 68,7 mmHg ở nhóm điều trị tích cực và 76,3 mmHg ở nhóm điều trị chuẩn. Trong 3,26 năm theo dõi, huyết áp tâm thu trung bình là 121,5 mmHg ở nhóm điều trị tích cực và 134,6 mmHg ở nhóm điều trị chuẩn, và số thuốc hạ áp trung bình ở hai nhóm theo thứ tự là 2,8 và 1,8. Sự phân bố tương đối của các nhóm thuốc hạ áp tương tự giữa hai nhóm mặc dù nhóm điều trị tích cực sử dụng mỗi nhóm nhiều hơn.
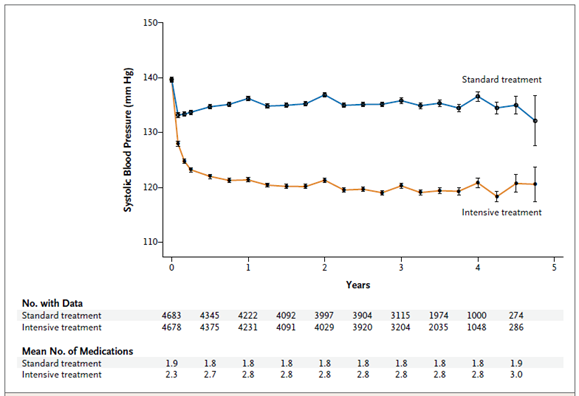
Hình 1. Huyết áp tâm thu ở hai nhóm điều trị trong thời gian nghiên cứu
(Chụp nguyên bản từ tài liệu của Nghiên cứu SPRINT)
Kết cục lâm sàng
Biến cố kết cục chính được xác định ở 562 người tham gia – 243 (1,65% mỗi năm) ở nhóm điều trị tích cực và 319 (2,19% mỗi năm) ở nhóm điều trị chuẩn (tỉ số nguy cơ với điều trị tích cực 0,75; khoảng tin cậy 95% 0,64 – 0,89; p<0,001) (Bảng 2). Sự tách biệt kết cục chính rõ ràng giữa hai nhóm tại thời điểm 1 năm (Hình 2A). Sự khác biệt giữa các nhóm phù hợp với các thành tố của kết cục chính và các kết cục phụ (Bảng 2).
Có 365 bệnh nhân tử vong – 155 ở nhóm điều trị tích cực và 210 ở nhóm điều trị chuẩn (tỉ số nguy cơ 0,73; khoảng tin cậy 95%, 0,6 – 0,9; p=0,003). Sự tách biệt tử vong trở nên rõ ràng giữa hai nhóm vào thời điểm khoảng 2 năm (Hình 2B). Nguy cơ tương đối tử vong do nguyên nhân tim mạch ở nhóm điều trị tích cực thấp hơn 43% so với điều trị chuẩn (p=0,005) (Bảng 2).
Số người cần điều trị để phòng ngừa biến cố kết cục chính, tử vong do mọi nguyên nhân và tử vong do nguyên nhân tim mạch trong thời gian trung vị của nghiên cứu 3,26 năm lần lượt là 61, 90 và 172. Ảnh ưởng của can thiệp đối với tỉ lệ kết cục chính và tỉ lệ tử vong do mọi nguyên nhân phù hợp ở các phân nhóm (Hình 3). Không có sự tương tác ý nghĩa giữa điều trị và phân nhóm về kết cục chính hoặc tử vong do mọi nguyên nhân. Khi tử vong được xem như một nguy cơ cạnh tranh trong mô hình Fine-Gray, các kết quả về kết cục chính không thay đổi (tỉ số nguy cơ 0,76; khoảng tin cậy 95%, 0,64 – 0,89).
Trong số những người có bệnh thận mạn ban đầu, không có sự khác biệt ý nghĩa giữa hai nhóm về tổ hợp kết cục giảm lớn hơn hoặc bằng 50% ĐLCT ước đoán hoặc bệnh thận giai đoạn cuối mặc dù số trường hợp biến cố ít (Bảng 2). Trong số những người tham gia không có bệnh thận mạn ban đầu, tỉ lệ kết cục giảm lớn hơn hoặc bằng 30% ĐLCT ước đoán đến trị số dưới 60 ml/ph/1,73 m2 da cao hơn ở nhóm điều trị tích cực (1,21% mỗi năm so với 0,35% mỗi năm; tỉ số nguy cơ 3,49; khoảng tin cậy 95%, 2,44 – 5,10; p<0,001).
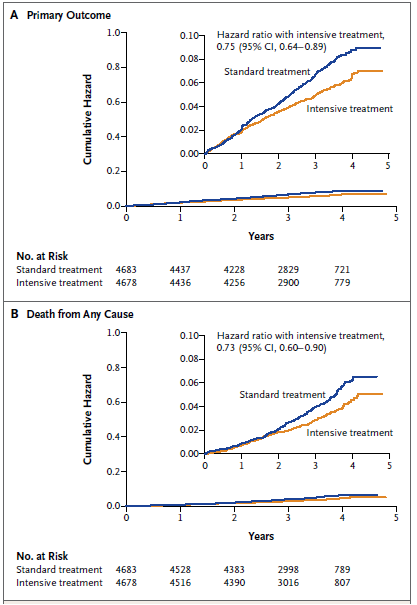
Hình 2. Kết cục chính và tử vong do mọi nguyên nhân
(Chụp nguyên bản từ tài liệu của Nghiên cứu SPRINT)
|
Bảng 2. Kết cục chính, kết cục phụ và kết cục thận |
||||||
|
Kết cục |
Điều trị tích cực Số bệnh nhân(%) % mỗi năm |
Điều trị chuẩn Số bệnh nhân (%) % mỗi năm |
Tỉ số nguy cơ (KTC 95%) |
Trị số p |
||
|
Tất cả người tham gia |
(N=4678) |
(N=4683) |
|
|
||
|
Kết cục chính |
243(5,2) |
1,65 |
319(6,8) |
2,19 |
0,75(0,64–0,89) |
<0,001 |
|
Kết cục phụ |
||||||
|
Nhồi máu cơ tim |
97(2,1) |
0,65 |
116(2,5) |
0,78 |
0,83(0,64–1,09) |
0,19 |
|
Hội chứng mạch vành cấp |
40(0,9) |
0,27 |
40(0,9) |
0,27 |
1,00(0,64–1,55) |
0,99 |
|
Đột quỵ |
62(1,3) |
0,41 |
70(1,5) |
0,47 |
0,89(0,63–1,25) |
0,50 |
|
Suy tim |
62(1,3) |
0,41 |
100(2,1) |
0,67 |
0,62(0,45–0,84) |
0,002 |
|
Tử vong do nguyên nhân tim mạch |
37(0,8) |
0,25 |
65(1,4) |
0,43 |
0,57(0,38–0,85) |
0,005 |
|
Tử vong do mọi nguyên nhân |
155(3,3) |
1,03 |
210(4,5) |
1,40 |
0,73(0,60–0,90) |
0,003 |
|
Kết cục chính hoặc tử vong |
332(7,1) |
2,25 |
423(9,0) |
2,90 |
0,78(0,67–0,90) |
<0,001 |
|
Bệnh nhân bệnh thận mạn lúc đầu |
(N=1330) |
(N=1316) |
|
|
||
|
Tổ hợp kết cục thận |
14(1,1) |
0,33 |
15(1,1) |
0,36 |
0,89(0,42–1,87) |
0,76 |
|
Giảm ≥50%ĐLCT ước đoán |
10(0,8) |
0,23 |
11(0,8) |
0,26 |
0,87(0,36–2,07) |
0,75 |
|
Lọc máu dài hạn |
6(0,5) |
0,14 |
10(0,8) |
0,24 |
0,57(0,19–1,54) |
0,27 |
|
Ghép thận |
0 |
0 |
|
|
||
|
Albumin niệu mới mắc |
49/526(9,3) |
3,02 |
59/500(11,8) |
3,90 |
0,72(0,48–1,07) |
0,11 |
|
Bệnh nhân không có bệnh thận mạn lúc đầu |
(N=3332) |
(N=3345) |
|
|
||
|
Giảm ≥30% ĐLCT ước đoán đến <60 ml/ min/1.73m2 |
127(3,8) |
1,21 |
37(1,1) |
0,35 |
3,49(2,44–5,10) |
<0,001 |
|
Albumin niệu mới mắc |
110/1769(6,2) |
2,00 |
135/1831(7,4) |
2,41 |
0,81(0,63–1,04) |
0,10 |
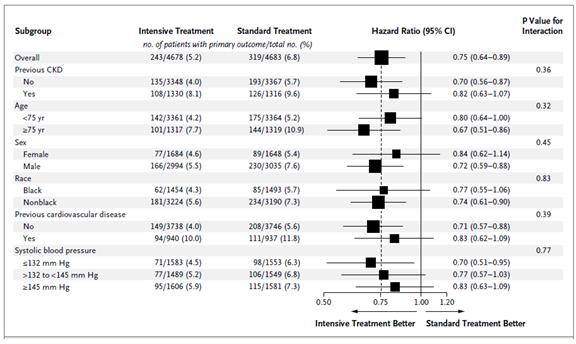
Hình 3. Kết cục chính theo các phân nhóm. Previous CKD: tiền sử bệnh thận mạn; Age: tuổi; Sex: giới tính; Race: chủng tộc; Previous cardiovascular disease: tiền sử bệnh tim mạch; Systolic blood pressure: huyết áp tâm thu. (Chụp nguyên bản từ tài liệu của Nghiên cứu SPRINT)
Biến cố nặng
Biến cố kết cục nặng xảy ra ớ 1.793 bệnh nhân thuộc nhóm điều trị tích cực (38,3%) và ở 1.736 bệnh nhân thuộc nhóm điều trị chuẩn (37,1%) (tỉ số nguy cơ với điều trị tích cực 1,04; p=0,25) (Bảng 3). Các kết cục nặng như hạ huyết áp, ngất, rối loạn điện giải, tổn thương thận cấp hoặc suy thận cấp thường xảy ra hơn ở nhóm điều trị tích cực so với điều trị chuẩn. Hạ huyết áp tư thế thấp hơn có ý nghĩa ở nhóm điều trị tích cực. Tổng số 220 bệnh nhân ở nhóm điều trị tích cực (4,7%) và 118 bệnh nhân ở nhóm điều trị chuẩn (2,5%) có các biến cố nặng có thể hoặc chắc chắn liên quan với can thiệp (tỉ số nguy cơ 1,88; p<0,001). Mức độ và kiểu khác biệt biến cố nặng theo nhóm điều trị ở những người lớn hơn hoặc bằng 75 tuổi tương tự với toàn thể dân số nghiên cứu.
|
Bảng 3. Biến cố nặng và biến cố lâm sàng theo dõi |
||||
|
Biến số |
Điều trị tích cực Điều trị chuẩn Số bệnh nhân(%) |
Tỉ số |
Trị số p |
|
|
Biến cố nặng |
1793(38,3) |
1736(37,1) |
1,04 |
0,25 |
|
Biến cố nặng |
||||
|
Hạ huyết áp |
110(2,4) |
66(1,4) |
1,67 |
0,001 |
|
Ngất |
107(2,3) |
80(1,7) |
1,33 |
0,05 |
|
Nhịp tim chậm |
87(1,9) |
73(1,6) |
1,19 |
0,28 |
|
Rối loạn điện giải |
144(3,1) |
107(2,3) |
1,35 |
0,02 |
|
Té ngã chấn thương |
105(2,2) |
110(2,3) |
0,95 |
0,71 |
|
Tổn thương thận cấp hoặc suy thận cấp |
193(4,1) |
117(2,5) |
1,66 |
<0,001 |
|
Nhập khoa cấp cứu hoặc biến cố nặng |
||||
|
Hạ huyết áp |
158(3,4) |
93(2,0) |
1,70 |
<0,001 |
|
Ngất |
163(3,5) |
113(2,4) |
1,44 |
0,003 |
|
Nhịp tim chậm |
104(2,2) |
83(1,8) |
1,25 |
0,13 |
|
Rối loạn điện giải |
177(3,8) |
129(2,8) |
1,38 |
0,006 |
|
Té ngã chấn thương |
334(7,1) |
332(7,1) |
1,00 |
0,97 |
|
Tổn thương thận cấp hoặc suy thận cấp |
204(4,4) |
120(2,6) |
1,71 |
<0,001 |
|
Biến cố lâm sàng theo dõi |
||||
|
Xét nghiệm hóa sinh |
||||
|
Natri huyết thanh <130mmol/liter |
180(3,8) |
100(2,1) |
1,76 |
<0,001 |
|
Natri huyết thanh >150mmol/liter |
6(0,1) |
0 |
|
0,02 |
|
Kali huyết thanh <3.0mmol/liter |
114(2,4) |
74(1,6) |
1,50 |
0,006 |
|
Kali huyết thanh >5.5mmol/liter |
176(3,8) |
171(3,7) |
1,00 |
0,97 |
|
Hạ huyết áp tư thế |
||||
|
Đơn thuần |
777(16,6) |
857(18,3) |
0,88 |
0,01 |
|
Hoa mắt |
62(1,3) |
71(1,5) |
0,85 |
0,35 |
BÀN LUẬN
Nghiên cứu SPRINT cho thấy ở những người trưởng thành THA không có đái tháo đường, giảm huyết áp tâm thu dưới 120 mmHg so với điều trị chuẩn dưới 140 mmHg làm giảm có ý nghĩa các biến cố tim mạch tử vong và không tử vong và tử vong do mọi nguyên nhân. Những người tham gia nhóm điều trị tích cực giảm 25% nguy cơ tương đối kết cục chính và có tỉ lệ thấp hơn các kết cục quan trọng khác bao gồm suy tim (38% nguy cơ tương đối thấp hơn), tử vong do nguyên nhân tim mạch (43% nguy cơ tương đối thấp hơn) và tử vong do mọi nguyên nhân (27% nguy cơ tương đối thấp hơn). Trong thời gian theo dõi của nghiên cứu (trung vị 3,26 năm), số người cần điều trị với chiến lược kiểm soát huyết áp tích cực để phòng ngừa biến cố kết cục chính là 61, và số người cần điều trị để phòng ngừa tử vong do mọi nguyên nhân là 90. Các lợi ích liên quan cả kết cục chính và tử vong phù hợp ở tất cả phân nhóm gồm những người lớn hơn hoặc bằng 75 tuổi.
Do tình trạng giảm ĐLCT ước đoán thấp hơn mong đợi và kết thúc sớm thử nghiệm nên số trường hợp biến cố thận ít. Ở những bệnh nhân có bệnh thận mạn ban đầu, số người giảm ĐLCT ước đoán lớn hơn hoặc bằng 50% hoặc bệnh thận giai đoạn cuối không khác nhau có ý nghĩa giữa hai nhóm can thiệp. Ở những bệnh nhân không có bệnh thận mạn ban đầu, giảm ĐLCT ước đoán lớn hơn hoặc bằng 30% đến trị số dưới 60 ml/ph/1,73 m2 da xảy ra thường xuyên hơn ở nhóm điều trị tích cực (1,21% mỗi năm) so với điều trị chuẩn (0,35% mỗi năm). Trong số những người tham gia, tổn thương thận cấp hoặc suy thận cấp xảy ra thường xuyên hơn ở nhóm điều trị tích cực. Sự khác biệt về kết cục thận nặng có thể liên quan với ảnh hưởng huyết động tại thận của việc giảm huyết áp nhiều hơn và sử dụng lợi tiểu, ức chế men chuyển và ức chế thụ thể angiotensin nhiều hơn [35],[36]. Với những dữ liệu hiện có, không có chứng cứ tổn thương vĩnh viễn liên quan với mục tiêu huyết áp tâm thu thấp hơn; tuy nhiên, khả năng kết cục thận nặng dài hạn không thể loại trừ. Các quan sát và giả thuyết này cần được khám phá thêm trong các phân tích kết hợp nhiều kết cục lâm sàng hơn và theo dõi dài hạn hơn.
Các kết quả của nghiên cứu SPRINT mang lại thêm chứng cứ về lợi ích của việc giảm huyết áp tâm thu, đặc biệt ở người cao tuổi THA. Các thử nghiệm như Chương trình THA Tâm thu [17], THA Tâm thu ở Châu Âu [11] cho thấy lợi ích của việc giảm huyết áp tâm thu dưới 150 mmHg. SPRINT cung cấp chứng cứ về lợi ích của mục tiêu huyết áp tâm thu thậm chí thấp hơn khuyến cáo ở hầu hết bệnh nhân THA.
So sánh giữa thử nghiệm SPRINT và ACCORD là điều không thể tránh khỏi bởi vì hai thử nghiệm đều kiểm định mục tiêu huyết áp tâm thu giống nhau (< 120 mmHg so với < 140 mmHg). Ngược lại với phát hiện của SPRINT, lợi ích tim mạch và tử vong trong thử nghiệm ACCORD không có ý nghĩa thống kê. Có một số khác biệt quan trọng giữa hai thử nghiệm. Nghiên cứu ACCORD chỉ nhận vào các bệnh nhân đái tháo đường, trong khi SPRINT loại trừ các bệnh nhân đái tháo đường; ngoài ra, cỡ mẫu của thử nghiệm ACCORD chỉ bằng một nửa của SPRINT (4.733 so với 9.361). SPRINT nhận vào bệnh nhân lớn tuổi (tuổi trung bình 68 so với 62 trong thử nghiệm ACCORD) với 28% bệnh nhân lớn hơn hoặc bằng 75 tuổi và cũng bao gồm các bệnh nhân bệnh thận mạn. Thử nghiệm ACCORD cho thấy giảm 12% nguy cơ không ý nghĩa của tổ hợp kết cục tim mạch chính với khoảng tin cậy 95% bao gồm xác suất giảm 27% nguy cơ phù hợp với lợi ích tim mạch trong SPRINT. Thử nghiệm ACCORD sử dụng thiết kế bao gồm so sánh mục tiêu điều trị đường huyết và lipid chuẩn và tích cực trong cùng một thử nghiệm. Phân tích phụ của các kết quả ACCORD cho thấy so với phối hợp điều trị đường huyết và huyết áp chuẩn, điều trị huyết áp tích cực đơn thuần giảm kết cục tim mạch chính 26% mà không có lợi ích thêm từ phối hợp điều trị tích cực đường huyết và huyết áp [38]. Vì vậy, sự khác nhau về kết quả giữa các nghiên cứu có thể do thiết kế nghiên cứu khác nhau, tương tác điều trị, hoặc vai trò của cơ hội. Sự khác nhau vốn có về lợi ích tim mạch của việc giảm huyết áp tâm thu giữa dân số đái tháo đường và không đái tháo đường có vẻ không chắc chắn nhưng không thể loại trừ.
Trong thử nghiệm Phòng ngừa Thứ phát Đột quỵ (mục tiêu huyết áp tích cực < 130 mmHg) [23] và trong thử nghiệm ACCORD (mục tiêu huyết áp tích cực < 120 mmHg), mục tiêu huyết áp thấp hơn lần lượt có liên quan với tỉ lệ mới mắc đột quỵ thấp hơn không ý nghĩa 19% (p=0,08) và tỉ lệ mới mắc đột quỵ thấp hơn có ý nghĩa 41% so với mục tiêu huyết áp cao hơn. Nhóm điều trị tích cực trong nghiên cứu SPRINT có tỉ lệ mới mắc đột quỵ thấp hơn không ý nghĩa 11% mặc dù đã loại trừ các bệnh nhân đột quỵ và cơn thoáng thiếu máu não lúc đầu.
Trong SPRINT, sự khác nhau giữa các nhóm có ý nghĩa ở một số biến cố nặng. Hạ huyết áp tư thế được đánh giá trong một lần khám (Bảng 3) ít gặp hơn ở nhóm điều trị tích cực (p=0,01), nhưng ngất thường gặp hơn ở nhóm điều trị tích cực (3,5%) so với nhóm điều trị chuẩn (2,4%, p=0,003) cũng như hạ huyết áp (3,4% so với 2,0%, p<0,001). Không có sự khác biệt giữa hai nhóm về té ngã chấn thương (tỉ số nguy cơ 1,00; p=0,97). Có tỉ lệ tổn thương thận cấp hoặc suy thận cấp cao hơn ở nhóm điều trị tích cực. Các biến cố nặng này cần được cân nhắc so với lợi ích của biến cố tim mạch và tử vong khi điều trị huyết áp tâm thu tích cực.
Điểm mạnh của nghiên cứu SPRINT là cở mẫu lớn, sự đa dạng dân số (bao gồm tỉ lệ lớn bệnh nhân lớn hơn hoặc bằng 75 tuổi) và thành công trong đạt được sự tách biệt huyết áp tâm thu giữa hai nhóm can thiệp. Một hạn chế của nghiên cứu là không bao gồm các nhóm dân số phổ biến như đái tháo đường, đột quỵ, những người dưới 50 tuổi và những người cao tuổi sống trong viện dưỡng lão và các cơ sở hỗ trợ.
Các kết quả của SPRINT đặt ra những vấn đề thực hành quan trọng. Kiểm soát huyết áp dưới 140/90 mmHg đạt được chỉ ở khoảng 50% dân số chung ở Hoa Kỳ, cho thấy kiểm soát đến mức huyết áp thấp hơn là một thử thách [39]. Nghiên cứu loại trừ các bệnh nhân THA nặng và kiểm soát huyết áp tâm thu dưới 120 mmHg cần thêm trung bình một thuốc hạ áp. Ngoài ra, huyết áp tâm thu trung vị ở nhóm điều trị tích cực trên 120 mmHg, điều này cho thấy hơn một nửa bệnh nhân có huyết áp tâm thu trên mục tiêu 120 mmHg. Kết quả này cho thấy đạt mục tiêu huyết áp tâm thu dưới 120 mmHg trong toàn thể dân số THA sẽ tốn nhiều thời gian của bác sĩ và bệnh nhân, cần tăng chi phí thuốc và khám bệnh.
KẾT LUẬN
Tóm lại, từ kết quả của nghiên cứu SPRINT, chúng ta thấy rằng kiểm soát huyết áp tâm thu tích cực dưới 120 mmHg ở các bệnh nhân nguy cơ cao không có đái tháo đường sẽ làm giảm tỉ lệ biến cố tim mạch tử vong và không tử vong và tử vong do mọi nguyên nhân so với điều trị chuẩn dưới 140 mmHg. Tuy nhiên, một số biến cố nặng thường xảy ra hơn một cách có ý nghĩa thống kê ở nhóm điều trị tích cực.
TÀI LIỆU THAM KHẢO
1. Kearney PM, Whelton M, Reynolds K, Muntner P, Whelton PK, He J. Global burden of hypertension: analysis of worldwide data. Lancet 2005; 365:217-23.
2. Go AS, Mozaffarian D, Roger VL, et al. Heart disease and stroke statistics — 2014 update: a report from the American Heart Association. Circulation 2014; 129(3): e28-292.
3. Franklin SS. Cardiovascular risks reated to increased diastolic, systolic and pulse pressure: an epidemiologists point of view. Pathol Biol (Paris) 1999; 47:594- 603.
4. Franklin SS, Jacobs MJ, Wong ND, LItalien GJ, Lapuerta P. Predominance of isolated systolic hypertension among middle-aged and elderly US hypertensives: analysis based on National Health and Nutrition Examination Survey (NHANES) III. Hypertension 2001; 37:869- 74.
5. Chobanian AV, Bakris GL, Black HR, et al. The seventh report of the Joint National Committee on Prevention, Detection, Evaluation, and Treatment of High Blood Pressure: the JNC 7 Report. JAMA 2003; 289:2560-72.
6. Collins R, Peto R, MacMahon S, et al. Blood pressure, stroke, and coronary heart disease. 2. Short-term reductions in blood pressure: overview of randomised drug trials in their epidemiological context. Lancet 1990; 335:827-38.
7. Hsu CY, McCulloch CE, Darbinian J, Go AS, Iribarren C. Elevated blood pressure and risk of end-stage renal disease in subjects without baseline kidney disease. Arch Intern Med 2005; 165:923-8.
8. Levy D, Larson MG, Vasan RS, Kannel WB, Ho KK. The progression from hyper- tension to congestive heart failure. JAMA 1996; 275:1557-62.
9. MacMahon S, Peto R, Cutler J, et al. Blood pressure, stroke, and coronary heart disease. Part 1: prolonged differences in blood pressure: prospective observational studies corrected for the regression dilution bias. Lancet 1990; 335: 765-74.
10. Lewington S, Clarke R, Qizilbash N, Peto R, Collins R. Age-specific relevance of usual blood pressure to vascular mortality: a meta-analysis of individual data for one million adults in 61 prospective studies. Lancet 2002; 360:1903-13.
11. Staessen JA, Fagard R, Thijs L, et al. Randomised double-blind comparison of placebo and active treatment for older patients with isolated systolic hypertension. Lancet 1997; 350:757-64.
12. Vasan RS, Larson MG, Leip EP, et al. Impact of high-normal blood pressure on the risk of cardiovascular disease. N Engl J Med 2001; 345:1291-7.
13. Sundström J, Arima H, Jackson R, et al. Effects of blood pressure reduction in mild hypertension: a systematic review and meta-analysis. Ann Intern Med 2015; 162:184-91.
14. Lim SS, Vos T, Flaxman AD, et al. A comparative risk assessment of burden of disease and injury attributable to 67 risk factors and risk factor clusters in 21 regions, 1990-2010: a systematic analysis for the Global Burden of Disease Study 2010. Lancet 2012; 380:2224-60.
15. Neal B, MacMahon S, Chapman N. Effects of ACE inhibitors, calcium antago- nists, and other blood-pressure-lowering drugs: results of prospectively designed overviews of randomised trials. Lancet 2000; 356:1955-64.
16. Psaty BM, Smith NL, Siscovick DS, et al. Health outcomes associated with anti- hypertensive therapies used as first-line agents: a systematic review and meta-analysis. JAMA 1997; 277:739-45.
17. SHEP Cooperative Research Group. Prevention of stroke by antihypertensive drug treatment in older persons with isolated systolic hypertension: final results of the Systolic Hypertension in the Elderly Program (SHEP). JAMA 1991; 265:3255- 64.
18. Beckett NS, Peters R, Fletcher AE, et al. Treatment of hypertension in patients 80 years of age or older. N Engl J Med 2008; 358:1887-98.
19. JATOS Study Group. Principal results of the Japanese trial to assess optimal systolic blood pressure in elderly hypertensive patients (JATOS). Hypertens Res 2008; 31:2115-27.
20. Ogihara T, Saruta T, Rakugi H, et al. Target blood pressure for treatment of isolated systolic hypertension in the elderly: Valsartan in Elderly Isolated Systolic Hypertension study. Hypertension 2010; 56:196-202.
21. Verdecchia P, Staessen JA, Angeli F, et al. Usual versus tight control of systolic blood pressure in non-diabetic patients with hypertension (Cardio-Sis): an open-label randomised trial. Lancet 2009; 374: 525-33.
22. Cushman WC, Evans GW, Byington RP, et al. Effects of intensive blood-pressure control in type 2 diabetes mellitus. N Engl J Med 2010; 362:1575-85.
23. Benavente OR, Coffey CS, Conwit R, et al. Blood-pressure targets in patients with recent lacunar stroke: the SPS3 randomised trial. Lancet 2013; 382:507-15.
24. Working group report: Expert Panel on a Hypertension Treatment Trial Initiative meeting summary, 2007. Bethesda, MD, National Heart Lung and Blood Institute (http://www.nhlbi.nih.gov/sites/www.nhlbi.nih.gov/files/hypertsnsion-full.pdf).
25. Systolic Blood Pressure Intervention Trial (SPRINT) protocol. November 1, 2012 (https://www.sprinttrial.org/public/ Protocol_Current.pdf ).
26. Ambrosius WT, Sink KM, Foy CG, et al. The design and rationale of a multi-center clinical trial comparing two strate- gies for control of systolic blood pressure: the Systolic Blood Pressure Intervention Trial (SPRINT). Clin Trials 2014; 11:532- 46.
27. Lindholm LH, Carlberg B, Samuelsson O. Should beta blockers remain first choice in the treatment of primary hypertension? A meta-analysis. Lancet 2005; 366:1545-53.
28. ALLHAT Officers and Coordinators for the ALLHAT Collaborative Research Group. Major outcomes in high-risk hypertensive patients randomized to angiotensin-converting enzyme inhibitor or calcium channel blocker vs diuretic: the Antihypertensive and Lipid-Lowering Treatment to Prevent Heart Attack Trial (ALLHAT). JAMA 2002; 288:2981-97.
29. Ernst ME, Carter BL, Goerdt CJ, et al. Comparative antihypertensive effects of hydrochlorothiazide and chlorthalidone on ambulatory and office blood pressure. Hypertension 2006; 47:352-8.
30. Office for Human Research Protections. OHRP guidance on unanticipated problems and adverse events. 2007 (http:// www.hhs.gov/ohrp/policy/advevntguid
.html).
31. Food and Drug Administration. Code of Federal Regulations. Title 21CFR312.32a, 2013 (http://www.accessdata.fda.gov/ scripts/cdrh/cfdocs/cfcfr/cfrsearch.cfm?fr
=312.32).
32. Hommel G. A stagewise rejective multiple test procedure based on a modi- fied Bonferroni test. Biometrika 1988; 75: 383-86.
33. Proschan MA, Lan KKG, Wittes JT. Statistical monitoring of clinical trials: a unified approach. New York: Springer, 2006.
34. Fine JP, Gray RJ. A proportional hazards model for the subdistribution of a competing risk. J Am Stat Assoc 1999; 94: 496-509.
35. Bakris GL, Weir MR. Angiotensin-converting enzyme inhibitor-associated elevations in serum creatinine: is this a cause for concern? Arch Intern Med 2000; 160:685-93.
36. Apperloo AJ, de Zeeuw D, de Jong PE. A short-term antihypertensive treatment- induced fall in glomerular filtration rate predicts long-term stability of renal function. Kidney Int 1997; 51:793-7.
37. Liu L, Zhang Y, Liu G, Li W, Zhang X, Zanchetti A. The Felodipine Event Reduction (FEVER) Study: a randomized long-term placebo-controlled trial in Chinese hypertensive patients. J Hypertens 2005; 23:2157-72.
38. Margolis KL, OConnor PJ, Morgan TM, et al. Outcomes of combined cardiovascular risk factor management strategies in type 2 diabetes: the ACCORD randomized trial. Diabetes Care 2014; 37: 1721-8.
39. Nwankwo T, Yoon SS, Burt V, Gu Q. Hypertension among adults in the United States: National Health and Nutrition Examination Survey, 2011–2012. NCHS Data Brief 2013; 133:1-8.







