ThS.BS. PHAN TUẤN ĐẠT
Viện Tim mạch Quốc gia Việt Nam
PHẦN 1: GIỚI THIỆU
Hoàn cảnh và mục đích
Nhằm thực hiện sứ mệnh trong việc góp phần làm giảm các gánh nặng toàn cầu về tăng huyết áp, Tổ chức Tăng huyết áp thế giới (ISH) đã phát triển các hướng dẫn thực hành lâm sàng trên toàn cầu cho việc quản lý tăng huyết áp ở người trưởng thành, có độ tuổi từ 18 tuổi trở lên.
Uỷ ban hướng dẫn của ISH đã đưa ra các nội dung dựa trên bằng chứng đã trình bày gần đây trong các hướng dẫn tóm tắt được công bố rộng rãi và đồng thuận về các tiêu chuẩn chăm sóc thiết yếu và tối ưu trong thực hành mà dễ dàng áp dụng đặc biệt trong các điều kiện nguồn lực thấp cũng như nguồn lực cao, được tiến hành bởi các bác sĩ lâm sàng, các y tá và còn có cả nhân viên y tế công cộng. Mặc dù sự khác biệt giữa các điều kiện nguồn lực thấp và cao thường để đề cập đến các quốc gia có thu nhập cao (HIC) và thu nhập thấp/ trung bình (LMIC), tuy nhiên, nó cũng khẳng định rõ ràng rằng ngay cả ở nhóm HIC thì cũng có thể có các khu vực điều kiện nguồn lực thấp và ngược lại.
Vấn đề chăm sóc tối ưu ở đây đề cập đến các tiêu chuẩn dựa trên bằng chứng của việc chăm sóc phù hợp với các hướng dẫn được ban hành gần đây1,2 và được tóm tắt ở đây, trong khi đó, các tiêu chuẩn thiết yếu ghi nhận rằng các tiêu chuẩn tối ưu không phải lúc nào cũng có thể sử dụng. Do đó, các tiêu chuẩn thiết yếu này thật ra đề cập đến các tiêu chuẩn chăm sóc tối thiểu. Nhằm cho phép sự cụ thể hóa các tiêu chuẩn chăm sóc thiết yếu đối với các điều kiện nguồn lực thấp, uỷ ban thường phải đối mặt với những sự hạn chế hoặc thiếu bằng chứng lâm sàng, thay vào đó là áp dụng những ý kiến chuyên gia.
Trong các hướng dẫn, sự khác nhau giữa các tiêu chuẩn tối ưu và thiết yếu không phải lúc nào cũng có thể phân biệt được và chúng đã được hoàn thiện trong các phần của hướng dẫn này, sao cho thực tế và hợp lý nhất. Uỷ ban xây dựng các hướng dẫn cũng nhận thức được rằng, một số khuyến cáo về các tiêu chuẩn thiết yếu có thể không khả thi tại nơi có điều kiện nguồn lực thấp, ví dụ, các chỉ số huyết áp ngoài phòng khám, yêu cầu phải thăm khám nhiều lần để chẩn đoán được tăng huyết áp, hoặc khuyên sử dụng liệu pháp kết hợp trong cùng một viên thuốc. Mặc dù còn nhiều thách thức trong việc thực hiện, những hướng dẫn này có thể hỗ trợ các đề xuất ban đầu để thúc đẩy cho việc thay đổi các chính sách và đồng thời là công cụ phục vụ cho việc thúc đẩy công cuộc cải tiến các tiêu chuẩn chăm sóc. Mọi nguồn lực cần thực hiện để hoàn thiện các tiêu chuẩn thiết yếu trong việc chăm sóc nhằm mục đích giảm tỉ lệ mắc bệnh tim mạch do tăng huyết áp và tỉ lệ tử vong.
PHẦN 2: ĐỊNH NGHĨA CỦA TĂNG HUYẾT ÁP
- Theo hầu hết các hướng dẫn chính, khuyến cáo rằng tăng huyết áp nên được chẩn đoán khi một người có huyết áp tâm thu (HATT) đo ở phòng khám là ≥ 140mmHg và/ hoặc huyết áp tâm trương (HATTr) là ≥90mmHg sau khi kiểm tra lặp lại (xem bên dưới, Phần 3). Bảng 1 cung cấp phân loại huyết áp dựa trên đo huyết áp tại phòng khám, Bảng 2 cung cấp các giá trị huyết áp lưu động và HA tại nhà được sử dụng để định nghĩa tăng huyết áp; những định nghĩa này áp dụng cho tất cả người lớn (>18 tuổi). Các phân loại huyết áp này được thiết kế để phù hợp giữa phương pháp điều trị với các mức huyết áp.
Bảng 2: Tiêu chí xác định tăng huyết áp dựa trên đo huyết áp phong khám, đo huyết áp lưu động (ABPM) và đo huyết áp tại nhà (HBPM)
| HATT/ HATTr, mmHg | |
| Huyết áp phòng khám | ≥140 và/ hoặc ≥90 |
| Theo dõi huyết áp lưu động (HALĐ) | |
| Trung bình 24h | ≥130 và/ hoặc ≥80 |
| Trung bình ban ngày (hoặc lúc thức) | ≥135 và/ hoặc ≥85 |
| Trung bình ban đêm (hoặc lúc ngủ) | ≥120 và/ hoặc ≥70 |
| Theo dõi huyết áp tại nhà | ≥135 và/ hoặc ≥85 |
- Huyết áp bình thường cao nhằm xác định các cá nhân có thể hưởng lợi từ vệc thay đổi lối sống và những người này sẽ được điều trị bằng thuốc nếu có chỉ định bắt buộc (Phần 9).
- Tăng huyết áp tâm thu đơn độc được xác định là huyết áp tâm thu (HATT) tăng ( ≥ 140mmHg) và huyết áp tâm trương (HATTr) không tăng (< 90 mmHg), thường gặp ở người trẻ và người cao tuổi. Ở những người trẻ tuổi, bao gồm trẻ em, thanh thiếu niên và ngưởi trưởng thành trẻ tuổi, tăng huyết áp tâm thu đơn độc là hình thức phổ biển của tăng huyết áp. Tuy nhiên, nó cũng đặc biệt phổ biến ở người cao tuổi, trong đó, nó phản ánh tình trạng xơ cứng động mạch lớn với sự gia tăng áp lực mạch (sự khác biệt giữa HATT và HATTr).
- Các cá nhân được chẩn đoán xác định tăng huyết áp (độ 1 và độ 2) nên được điều trị bằng thuốc thích hợp.
- Chi tiết về các kĩ thuật đo huyết áp tại nhà, tại phòng khám hoặc đo huyết áp lưu động được đề cập trong Phần 3
So sánh với hướng dẫn ESC/ESH 2018, hướng dẫn ISH 2020 đã đơn giản khái niệm tăng huyết áp bằng việc không dùng khái niêm huyết áp “tối ưu” ( số đo huyết áp < 120/80 mmHg), từ đó, định nghĩa số đo huyết áp bình thường là khi huyết áp < 130 mmHg thì tâm thu và 85 mmHg thì tâm trương. Hướng dẫn ISH 2020 cũng không dùng phân độ: tăng huyết áp độ 3 ( ≥ 180/110 mmHg) như định nghĩa trước đây từ ESC/ESH, do đó phân độ tăng huyết áp độ 2 với tất cả bệnh nhân có số đo huyết áp tâm thu ≥ 160 mmHg và/hoặc 100 mmHg huyết áp tâm trương
Tuy nhiên có sự không thống nhất giữa hướng dẫn ISH 2020 và hướng dẫn ACC/AHA 2017, hướng dẫn năm 2017 định nghĩa số đo huyết áp bình thường ( huyết áp tâm thu < 120 mmHg và huyết áp tâm trương < 80 mmHg) hoặc tăng ( huyết áp tâm thu 120-129 mmHg và huyết áp tâm trương < 80 mmHg) và tăng huyết áp độ 1 ( huyết áp tâm thu 130-139 mmHg hoặc huyết áp tâm trương 80-89 mmHg) hoặc tăng huyết áp độ 2 ( huyết áp tâm thu ≥ 140 mmHg hoặc huyết áp tâm trương ≥ 90 mmHg).
PHẦN 3: CÁC PHƯƠNG PHÁP ĐO HUYẾT ÁP VÀ CHẨN ĐOÁN TĂNG HUYẾT ÁP
Chẩn đoán tăng huyết áp- đo huyết áp tại phòng khám
- Việc đo huyết áp tại phòng khám hoặc trên lâm sàng thường là phổ biến nhất để chẩn đoán tăng huyết áp và theo dõi. Nên đo huyết áp phòng khám theo khuyến cáo trong Bảng 3 và Hình 1.
- Bất cứ khi nào có thể, chẩn đoán không nên dựa vào một lần thăm khám tại phòng khám. Thông thường, khuyến cáo đo HA trong 2-3 lần thăm khám trong khoảng thời gian từ 1- 4 tuẩn (tuỳ thuộc vào mức huyết áp) để chẩn đoán xác định tăng huyết áp. Chẩn đoán có thể được thực hiện trong một lần khám nếu như huyết áp đo được ≥180/110mmHg và có bằng chứng của bệnh tim mạch (Cardiovascular disease: CVD)
- Khuyến cáo việc quản lý bệnh nhân theo các mức huyết áp phòng khám được trình bày trong Bảng 4.
- Nếu điều kiện cho phép và có sẵn, việc chẩn đoán tăng huyết áp nên được khẳng định bằng các chỉ số huyết áp ngoài phòng khám ( xem bên dưới).
|
Điều kiện |
· Phòng yên tĩnh với nhiệt độ thích hợp |
| · Trước khi đo: tránh hút thuốc, caffeine và tập thể dục trong 30 phút; bàng quang rỗng; ngồi thư giãn trong khoảng từ 3-5 phút | |
| · Cả bệnh nhân và nhân viên đều không nên nói chuyện trước, trong và giữa các lần đo. | |
|
Tư thế- vị trí |
· Ngồi: cánh tay đặt trên bàn với phần giữa cánh tay ở ngang tim, lưng tựa vào ghế và 2 chân dang rộng, bàn chân phẳng trên sàn nhà (Hình 1) |
|
Thiết bị |
· Thiết bị đo điện tử (dao động) có băng quấn phía trên cánh tay. Danh sách các thiết bị điện tử chính xác để đo huyết áp tại phòng khám, tại nhà và đo huyết áp lưu động ở người lớn, trẻ em và phụ nữ có thai có sẵn tại www.stridebp.org.22 (xem phần 11: nguồn lực) |
| · Sử dụng thay thế một thiêt bị nghe hiệu chuẩn, (dị thường hoặc pha trộn như máy đo huyết áp kế thuỷ ngân thì bị cấm ở hầu hết các quốc gia) với tiếng Korotkoff thứ nhất cho huyết áp tâm thu và tiếng thứ 5 cho huyết áp tâm trương. | |
|
Băng quấn |
· Kích thước theo chu vi cánh tay của từng cá nhân (băng quấn nhỏ hơn thì làm đánh giá quá mức và băng quấn lớn hơn làm đánh giá thấp huyết áp). |
| · Đối với các thiết bị nghe thông thường, túi hơi của băng quấn phải chiếm 75-100% chu vi cánh tay của từng cá nhân; đối với các thiết bị điện tử sử dụng băng quấn theo hướng dẫn của thiết bị. | |
|
Quy trình |
· Mỗi lần khám thực hiện 3 lần đo, giữa các lần đo cách nhau 1 phút. Tính trung bình của 2 lần đo cuối. Nếu huyết áp lần đo đầu tiên được ghi nhận <130/85 mmHg thì không cần phải đo thêm lần nào nữa. |
| Diễn giải kết quả | · Huyết áp của 2 lần khám tại phòng khám ≥140/90mmHg xác định tăng huyết áp. |
Chẩn đoán tăng huyết áp- đo huyết áp phòng khám
- Đánh giá ban đầu: Đo huyết áp ở cả 2 tay, tốt nhất là đo đồng thời. Nếu có sự chênh lệch giữa huyết áp đo ở 2 cánh tay >10mmHg trong các lần đo lặp lại, ta sử dụng mức huyết áp ở cánh tay có trị số cao hơn. Nếu sự chênh lệch HA giữa 2 cánh tay > 20mmHg thì cần xem xét tìm thêm nguyên nhân.
- Huyết áp tư thế đứng: thực hiện trên những bệnh nhân đang được điều trị tăng huyết áp có các triệu chứng gợi ý hạ huyết áp tư thế và tại lần đầu khám những bệnh nhân cao tuổi và bệnh nhân bị đái tháo đường, tiến hành đo huyết áp sau một phút và lặp lại sau 3 phút.

Hình 1: Cách đo huyết áp
- Huyết áp phòng khám không giám sát: Nhiều phương pháp đo HA tự động được thực hiện trong khi bệnh nhân ở một mình trong phòng khám cung cấp một đánh giá chuẩn hơn nhưng cũng có mức HA thấp hơn so với các chỉ số phòng khám thông thường với ngưỡng chẩn đoán THA không chắc chắn. Xác nhận HA ngoài phòng khám lại một lần nữa là cần thiết cho hầu hết các quyết định điều trị.
Chấn đoán Tăng huyết áp- Đo huyết áp ngoài phòng khám (Out-of-Office Blood Pressure Mesurement)
- Đo HA ngoài phòng khám (bởi bệnh nhân tự đo tại nhà hoặc theo dõi huyết áp lưu động 24 giờ [ABPM]) được lặp lại nhiều hơn so với các phương pháp đo huyết áp tại phòng khám, và có mối liên quan chặt chẽ hơn với tổn thương cơ quan đích do tăng huyết áp gây ra và nguy cơ của các biến cố tim mạch và xác định được các hiện tương tăng huyết áp áo choàng trắng và hiện tượng tăng huyết áp ẩn giấu (xem bên dưới).
- Các chỉ số HA ngoài phòng khám thường là cần thiết cho chẩn đoán xác định tăng huyết áp và cho các quyết định điều trị. Trong các nhóm đối tượng không được điều trị hoặc điều trị với HA phòng khám được phân loại là HA bình thường cao hoặc tăng huyết áp độ 1 (huyết áp tâm thu 130-159 mmHg và / hoặc huyết áp tâm trương 85-99 mmHg), mức HA cần để xác nhận sử dụng theo dõi HA tại nhà hay lưu động (Bảng 5) .
- Các khuyến cáo để thực hiện đo huyết áp tại nhà hay lưu động được trình bày ở bảng 5.
Tăng huyết áp áo choàng trắng (White Coat Hypertension) và Tăng huyết áp ẩn giấu (Masked Hypertension)
- Việc sử dụng các chỉ số HA phòng khám và ngoài phòng khám (tại nhà hoặc lưu động ) đã xác định được các cá nhân có tăng huyết áp áo choàng trắng, những người chỉ tăng HA phòng khám ( không tăng HA lưu động hoặc HA tại nhà) và những người bị tăng huyết áp ẩn giấu, không có sự tăng HA phòng khám nhưng HA ngoài phòng khám tăng (HA lưu động hoặc tại nhà) .Những điều này là phổ biến ở cả những đối tượng không được điều trị và cả những đối tượng được điều trị tăng huyết áp. Khoảng 10%- 30% các đối tượng tham gia điều trị tại các phòng khám do HA cao có tăng huyết áp áo choàng trắng và 10%-15% có tăng huyết áp ẩn giấu.
- Tăng huyết áp áo choàng trắng: Những đối tượng này có nguy cơ tim mạch trung gian giữa huyết áp bình thường (normotensives) và tăng huyết áp thật sự (sustained hypertensives). Chẩn đoán được khẳng định với sự lăp lại các phương pháp đo huyết áp phòng khám và ngoài phòng khám. Nếu nguy cơ tim mạch chung của họ thấp và không có tổn thương cơ quan đích do tăng huyết áp (HMOD), có thể không cần điều trị bằng thuốc. Tuy nhiên, họ nên được theo dõi với thay đổi lối sông, vì họ có thể tiến triển thành tăng huyết áp thật sự và cần phải dùng thuốc điều trị.
- Tăng huyết áp ẩn giấu (Masked hypertension): Những bệnh nhân này có nguy cơ biến cố tim mạch tương tự như tăng huyết áp thật sự. Các chẩn đoán cần xác nhận với sự lặp lại các phương pháp đo huyết áp phòng khám và ngoài phòng khám. Tăng huyết áp ẩn giấu có thể yêu cầu điều trị bằng thuốc nhằm mục đích bình thường hóa HA ngoài phòng khám.
| Theo dõi huyết áp tại nhà | Theo dõi huyết áp lưu động 24 giờ | |
| Điều kiện | Như đối với huyết áp phòng khám (xem ở trên) | Công việc hằng ngày. |
| Tư thế vị trí | Như đối với huyết áp phòng khám (xem ở trên) | Tránh hoạt động gắng sức. Cánh tay giữ nguyên và thư giãn trong mỗi lần đo. |
| Dụng cụ đo | Thiết bị đo điện tử có băng quấn phía trên cánh tay (www.stridebp.org, và phần 11: nguồn lực) | |
| Băng quấn | Kích thước theo chu vi của cánh tay | |
| Quy trình đo | Trước mỗi lần đo nhân viên y tế cần phải:
· Theo dõi 3-7 ngày vào mỗi buổi sáng (trước khi uống thuốc nếu có điều trị) và buổi tối. · Đo hai lần sau 5 phút ngồi nghỉ, và hai lần đo cách nhau 1 phút. Theo dõi lâu dài của điều trị tăng huyết áp: · 1-2 lần đo mỗi tuần/tháng. |
· Giám sát 24 giờ vào khoảng 15-30 phút lúc nghỉ vào ban ngày và ban đêm
· Ít nhất 20 phút ban ngày và 7 lần đọc ban đêm thì mới đạt được kết quả có hiệu lực. Nếu ít hơn, thì nên đo lại. |
| Diễn giải | · Huyết áp trung bình tại nhà sau khi loại trừ chỉ số của ngày đầu tiên nếu ≥135 mmHg đối với HATT hoặc ≥ 85 mmHg với HATTr thì xác định tăng huyết áp. | · Huyết áp lưu động 24 giờ ≥130/80 mmHg xác định tăng huyết áp (tiêu chuẩn chính).
· Huyết áp lưu động ban ngày (khi ngủ dậy) ≥135/85 mmHg và ban đêm (đang ngủ) ≥120/70 mmHg thì xác định tăng huyết áp |
PHẦN 4: CHẨN ĐOÁN/ CÁC TEST CHẨN ĐOÁN
THIẾT YẾU
Tiền sử bệnh
Những bệnh nhân tăng huyết áp thường không có triệu chứng, tuy nhiên các triệu chứng lâm sàng đặc biệt có thể gợi ý đến tăng huyết áp thứ phát hoặc các biến chứng của tăng huyết áp đòi hỏi cần khảo sát thêm nữa. Một tiền sử bệnh và tiền sử gia đình hoàn chỉnh được khuyến cáo và nên bao gồm1:
- Huyết áp: Tăng huyết áp mới khởi phát, thời gian, mức huyết áp trước đó, thuốc điều trị THA đang sử dụng hoặc trước đó, các loại thuốc khác/ thuốc không kê đơn có thể ảnh hưởng đến HA, tiền sử không dung nạp (tác dụng phụ) của thuốc điều trị THA, tuân thủ điều trị THA, tăng huyết áp trước đó kèm uống thuốc tránh thai hoặc mang thai.
- Các yếu tố nguy cơ: Tiền sử bản thân mắc bệnh tim mạch (nhồi máu cơ tim, suy tim [HF], đột quỵ, cơn thiếu máu não thoáng qua [TIA], đái tháo đường, rối loạn lipid máu, bệnh thận mạn [CKD], hút thuốc lá, chế độ ăn uống, uống rượu bia, hoạt động thể chất, khía cạnh tâm lý xã hội, tiền sử mắc trầm cảm). Tiền sử gia đình bị tăng huyết áp, bệnh tim mạch sớm, tăng cholesterol máu (mang tính gia đình), bệnh tiểu đường.
- Đánh giá nguy cơ tim mạch tổng thể: phù hợp với các khuyến cáo/ hướng dẫn địa phương (xem các thang điểm nguy cơ trong phần 11 ở cuối bài).
- Triệu chứng/dấu hiệu của tăng huyết áp/ các bệnh kèm theo: Đau ngực, khó thở, hồi hộp, trống ngực, dấu hiệu đi cách hồi, phù ngoại biên, đau đầu, giảm thị lực, tiểu đêm, tiểu máu, chóng mặt.
- Các triệu chứng gợi ý tăng huyết áp thứ phát : Yếu cơ / cơn tetany, chuột rút, rối loạn nhịp tim (hạ kali máu / cường aldosteron nguyên phát), phù phổi (hẹp động mạch thận), vả mồ hôi, hồi hộp ngực, đau đầu thường xuyên (u tủy thượng thận), ngáy, ngủ ngày ( ngưng thở khi ngủ do tắc nghẽn đường thở), các triệu chứng gợi ý bệnh lý tuyến giáp ( xem phần 10 để biết danh sách đây đủ các triệu chứng)
Khám thực thể
Việc khám thực thể toàn diện có thể giúp khẳng định chẩn đoán tăng huyết áp và xác định cơ quan đích tổn thương do tăng huyết áp và / hoặc tăng huyết áp thứ phát và nên bao gồm:
- Tuần hoàn và tim: Đặc điểm/ tần số hay nhịp tim, áp lực/ tĩnh mạch cảnh đập, mỏm tim đập, các tiếng tim đặc biệt, các tiếng tim cơ bản, phù ngoại biên, các âm thổi ( động mạch cảnh, bụng, đùi), chậm dẫn truyền mạch cánh tay- đùi.
- Các cơ quan/ hệ thống khác: Thận lớn, chu vi cổ > 40cm (ngưng thở khi ngủ do tắc nghẽn), tuyến giáp lớn, tăng chỉ số khối cơ thể (BMI)/ chu vi vòng eo, tích tụ mỡ và xạm da (bệnh/ hội chứng cushing).
Các xét nghiệm và điện tâm đồ (ECG):
- Xét nghiệm máu: Natri, kali, creatinin huyết tương, và mức lọc cầu thận ước tính (eGFR: estimated glomerular filtration rate). Bilan lipid và glucose máu đói, nếu có.
- Xét nghiệm nước tiểu: Dùng que thử nước tiểu.
- ECG 12- chuyển đạo: Phát hiện rung nhĩ, phì đại thất trái (LVH), bệnh tim thiếu máu cục bộ.
TỐI ƯU
Các test chẩn đoán bổ sung:
Các thăm dò thêm khi có chỉ định có thể thực hiện để đánh giá và xác nhận sự nghi ngờ có HMOD, các bệnh đồng mắc và/hoặc tăng huyết áp thứ phát.
Chẩn đoán hình ảnh:
- Siêu âm tim: LVH, rối loạn chức năng tâm thu / tâm trương, giãn tâm nhĩ, hẹp eo động mạch chủ.
- Siêu âm động mạch cảnh: Mảng xơ vữa, hẹp động mạch cảnh.
- Hình ảnh thận / động mạch thận và tuyến thượng thận: Siêu âm doppler động mạch thận; Chụp CT- / MRI: bệnh nhu mô thận, hẹp động mạch thận, tổn thương tuyến thượng thận, bệnh lý ổ bụng khác.
- Soi đáy mắt: Thay đổi võng mạc, xuất huyết, phù gai thị, xuất huyết, xuất tiết võng mạc.
- MRI/CT não: Tổn thương não do thiếu máu cục bộ hoặc xuất huyết do tăng huyết áp.
Các test chức năng và các khảo sát xét nghiệm bổ sung
- Chỉ số huyết áp cổ chân- cánh tay: Bệnh động mạch ngoại biên (ở chi dưới)
- Xét nghiệm sâu hơn đối với tăng huyết áp thứ phát nếu nghi ngờ: Tỷ số Renin- aldosterone, metanephrin tự do huyết tương, cortisol nước bọt cuối giờ tối hoặc các test sàng lọc khác về tình trạng tiết cortisol quá mức.
- Tỷ số albumin / creatinine niệu.
- Nồng độ axit uric máu (s-UA)
- Xét nghiệm chức năng gan
PHẦN 5: CÁC YẾU TỐ NGUY CƠ TIM MẠCH
Tiếp cận chẩn đoán
- Hơn 50% các bệnh nhân tăng huyết áp có kèm thêm các yếu tố nguy cơ tim mạch.28-29
- Các yếu tố nguy cơ kèm theo phổ biến nhất là bệnh đái tháo đường (15%,-20%), rối loạn lipid máu (tăng lipoprotein-cholesterol tỷ trọng thấp [LDL-C] và triglyceride [30%]), thừa cân béo phì (40%), tăng axit uric máu (25%) %) và hội chứng chuyển hóa (40%), cũng như thói quen lối sống không lành mạnh (ví dụ: hút thuốc, uống nhiều rượu, lối sống ít vận động) .28-30
- Sự hiện diện của một hoặc nhiều các yếu tố nguy cơ kèm theo làm tăng nguy cơ của các bệnh mạch vành, mạch máu-não và bệnh thận ở các bệnh nhân bị tăng huyết áp.1
THIẾT YẾU
- Đánh giá các yếu tố nguy cơ kèm theo nên là một phần của công việc chẩn đoán ở bệnh nhân tăng huyết áp, đặc biệt là sự hiện diện của bệnh tim mạch trong tiền sử gia đình.
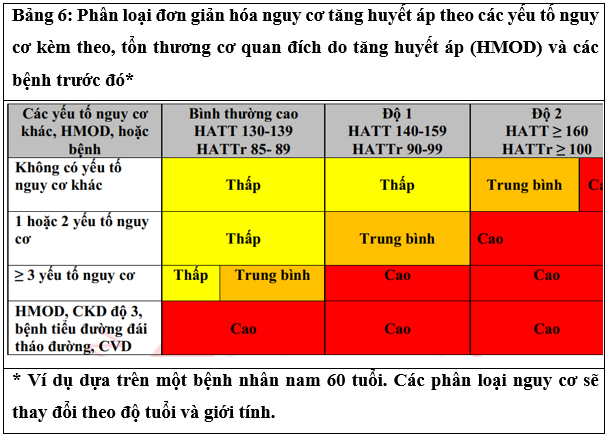
- Nguy cơ tim mạch nên được đánh giá ở tất cả các bệnh nhân tăng huyết áp bằng các thang điểm dễ sử dụng dựa trên các mức HA và các yếu tố nguy cơ kèm theo trong phiên bản đơn giản hóa của phương pháp tiếp cận được đề xuất bởi các hướng dẫn của ESC-ESH (Bảng 6).1
- Ước tính đáng tin cậy về nguy cơ tim mạch có thể được thực hiện trong thực hành hàng ngày bao gồm:
- Các yếu tố nguy cơ khác: Tuổi (> 65 tuổi), giới tính (nam> nữ), nhịp tim (> 80 nhịp / phút), tăng khối lượng cơ thể, bệnh tiểu đường, LDL-C / triglyceride cao, tiền sử gia đình mắc bệnh tim mạch, tiền sử gia đình bị tăng huyết áp, mãn kinh sớm, thói quen hút thuốc, các yếu tố tâm lý xã hội hoặc kinh tế xã hội. HMOD: LVH (LVH trên ECG), CKD trung bình nặng (CKD; eGFR <60 ml /phút / 1,73m2), bất kỳ một chỉ số tổn thương cơ quan khác có sẵn.
Bệnh: bệnh mạch vành trước đó, suy tim, đột quỵ, bệnh mạch máu ngoại biên, rung nhĩ, CKD giai đoạn 3+.
- Chiến lược điều trị phải bao gồm thay đổi lối sống, kiểm soát HA đạt mục tiêu và điều trị hiệu quả của các yếu tố nguy cơ khác để giảm nguy cơ tim mạch tồn dư.
- Kết hợp điều trị tăng huyết áp và các yếu tố nguy cơ tim mạch kèm theo làm giảm tỷ lệ bệnh tim mạch bên cạnh việc kiểm soát HA.
Các yếu tố nguy cơ tim mạch kèm theo khác
- Tăng axit uric máu (s-UA) thường gặp ở bệnh nhân bị tăng huyết áp và nên được điều trị bằng chế độ ăn kiêng, các thuốc ảnh hưởng đến urate (losartan, fibrate, atorvastatin) hoặc thuốc hạ urate ở bệnh nhân có triệu chứng (bệnh gout với-UA> 6mg / dl [0,357 mmol / L]).
- Phải xem xét sự tăng nguy cơ tim mạch ở bệnh nhân tăng huyết áp và các bệnh viêm mãn tính, bệnh phổi tắc nghẽn mạn tính (COPD), rối loạn tâm thần, căng thẳng tâm lý cần quan tâm nếu muốn kiểm soát HA hiệu quả.1
PHẦN 6: TỔN THƯƠNG CƠ QUAN ĐÍCH DO TĂNG HUYẾT ÁP (HMOD)
Định nghĩa và vai trò của HMOD trong quản lí tăng huyết áp
Tổn thương cơ quan đích do tăng huyết áp (HMOD) được định nghĩa là sự thay đổi cấu trúc hoặc chức năng của động mạch và / hoặc các cơ quan mà nó cung cấp máu gây ra bởi tăng HA. Các cơ quan đích bao gồm não, tim, thận, các động mạch trung tâm và ngoại biên, và mắt.
- Mặc dù đánh giá nguy cơ tim mạch tổng thể là quan trọng đối với việc kiểm soát tăng huyết áp, phát hiện thêm HMOD không có ảnh hưởng nhiều đến thay đổi việc quản lý những bệnh nhân đã được xác định là nguy cơ cao (ví dụ, những người mắc bệnh tim mạch, đột quỵ, tiểu đường, CKD hoặc tăng cholesterol máu gia đình) . Tuy nhiên, nó có thể cung cấp hướng dẫn điều trị quan trọng về (1) quản lý những bệnh nhân tăng huyết áp có nguy cơ tổng thể thấp hoặc trung bình thông qua phân loại lại do sự hiện diện của HMOD và (2) lựa chọn điều trị thuốc ưu tiên dựa trên tác động cụ thể đối với HMOD.1
Các khía cạnh cụ thể của HMOD và Đánh giá
- Não: TIA hoặc đột quỵ là những biểu hiện phổ biến của tăng HA. Những thay đổi cận lâm sàng sớm có thể được phát hiện nhạy nhất bằng hình ảnh cộng hưởng từ (MRI) và bao gồm các tổn thương chất trắng, các nhồi máu nhỏ thể thầm lặng, các ổ xuất huyết nhỏ trong não, và teo não. Do chi phí và hạn chế tính sẵn có của MRI nên không được khuyến cáo cho thực hành thường quy nhưng nên được xem xét ở những bệnh nhân bị rối loạn thần kinh, suy giảm nhận thức và mất trí nhớ.
- Tim: Nên dùng ECG 12 chuyển đạo một cách thường quy ở bệnh nhân tăng huyết áp và tiêu chí đơn giản (Chỉ số Sokolow-Lyon: SV1 + RV5 35 mm, chỉ số Cornell: SV3 + RaVL > 28 mm đối với nam hoặc > 20 mm đối với nữ và thời gian điện thế Cornell thu được: > 2440 mm • ms) có sẵn để phát hiện sự hiện diện của LVH. Độ nhạy của LVH trên ECG rất hạn chế và siêu âm tim hai bình diện (2D) qua thành ngực (TTE) là phương pháp được lựa chọn để đánh giá chính xác LVH (chỉ số khối cơ thất trái [left ventricular mass index: LVMI]: nam > 115 g
/ m2; nữ > 95 g/m2) và các thông số liên quan bao gồm hình dạng thất trái, thể tích nhĩ trái, chức năng tâm thu và tâm trương thất trái và các thông số khác.
- Thận: Tổn thương thận có thể là một nguyên nhân và hậu quả của tăng huyết áp và được đánh giá thường quy tốt nhất bằng các thông số chức năng thận đơn giản (Creatinine huyết tương và eGFR) cùng với xét nghiệm về albumin niệu (que thử hoặc tỷ số albumin creatinine niệu [UACR]).
- Động mạch: Ba giường mạch máu thường được đánh giá để phát hiện HMOD động mạch: (1) các động mạch cảnh qua siêu âm động mạch cảnh để phát hiện xơ vữa / hẹp và độ dày lớp nội trung mạc động mạch cảnh (IMT); (2) động mạch chủ bằng cách đánh giá vận tốc sóng mạch động mạch cảnh- đùi (PWV) để phát hiện xơ cứng động mạch lớn; và (3) động mạch chi dưới bằng cách đánh giá các chỉ số huyết áp cổ chân- cánh tay (ABI). Mặc dù có bằng chứng chỉ ra rằng cả ba đều cung cấp giá trị bổ sung nhiều hơn các nguy cơ truyền thống, nhưng việc sử dụng chúng thường quy hiện không được khuyến cáo trừ khi có chỉ định lâm sàng, nghĩa là ở những bệnh nhân có triệu chứng thần kinh, tăng huyết áp tâm thu đơn độc, hoặc nghi ngờ bệnh động mạch ngoại biên, tương ứng…
- Mắt: Soi đáy mắt là một test lâm sàng đơn giản để sàng lọc bệnh lý võng mạc tăng huyết áp mặc dù khả năng lặp lại quan sát bên trong và quan sát giữa bị hạn chế. Soi đáy mắt đặc biệt quan trọng trong các trường hợp THA khẩn cấp và cấp cứu để phát hiện xuất huyết võng mạc, phình vi mạch và phù gai thị ở bệnh nhân tăng huyết áp ác tính và tiến triển. Soi đáy mắt nên được thực hiện ở bệnh nhân tăng huyết áp độ 2, lý tưởng nhất là bởi các bác sĩ có kinh nghiệm hoặc các kỹ thuật thay thế để quan sát đáy mắt (máy ảnh quan sát đáy mắt kỹ thuật số) nếu có.
THIẾT YẾU
Theo các đánh giá để phát hiện HMOD nên được thực hiện thường quy ở tất cả các bệnh nhân bị tăng huyết áp:
- Creatinine huyết tương và eGFR.
- Test nước tiểu bằng que nhúng.
- ECG 12 chuyển đạo.
TỐI ƯU
Tất cả các kỹ thuật khác được đề cập ở trên có thể tăng thêm giá trị để tối ưu hóa việc quản lý tăng huyết áp ở những người bị ảnh hưởng và nên được xem xét khi có chỉ định lâm sàng và có sẵn. Đánh giá một loạt các HMOD (LVH và albumin niệu) để theo dõi sự hồi phục với điều trị tăng huyết áp có thể hữu ích để xác định hiệu quả điều trị ở từng bệnh nhân nhưng điều này chưa được kiểm chứng đầy đủ đối với hầu hết các chỉ số của HMOD.
| Thuốc/các chất32-43 | Nhận xét về các thuốc và các chất cụ thể * |
| Các thuốc chống viêm
không steroid (NSAIDs) |
– Không có sự khác biệt hoặc một sự tăng lên 3/1 mmHg với celecoxib
– Tăng 3/1 mmHg với NSAIDs không chọn lọc – Không có tăng huyết áp với Aspirin – NSAID có thể có tác dụng đối kháng với thuốc ức chế hệ RAAS và thuốc chẹn beta |
| Kết hợp thuốc tránh thai
uống |
– Tăng 6/3 mmHg khi dùng estrogen liều cao (> 50 mcg estrogen và 1-4 mcg proestin) |
| Thuốc chống trầm cảm | – Tăng 2/1 mmHg với SNRI (chất ức chế tái hấp thu norepinephrine và serotonin chọn lọc)
– Tăng chỉ số odds ratio của tăng huyết áp lên 3,19 khi sử dụng thuốc chống trầm cảm ba vòng – Không có tăng huyết áp đối với SSRI (ức chế tái hấp thu serotonin chọn lọc) |
| Acetaminophen | – Tăng nguy cơ tương đối của tăng huyết áp lên 1.34 khi sử dụng acetaminophen hằng ngày |
| Các thuốc khác | – Các steroid
– Điều trị bằng thuốc kháng vi-rút: kết quả nghiên cứu không nhất quán đối với tăng huyết áp – Thuốc giao cảm: pseudoephedrine, cocaine, amphetamines thuốc giống serotonin điều trị migraine – Erythropoeitin tái tổ hợp của con người – Thuốc ức chế calcineurin – Thuốc ức chế antiangiogenesis và kinase – 11 ß-hydroxapseoid dehydrogenase các chất ức chế type 2 |
| Thảo dược và các chất
khác44-45 |
– Rượu, ma-huang, nhân sâm với liều cao, cam thảo, cỏ St. John, yohimbine |
*Tăng huyết áp trung bình hoặc nguy cơ tăng huyết áp. Tuy nhiên, tác dụng của các loại thuốc / chất này đối với huyết áp có thể rất khác nhau giữa các cá nhân.
PHẦN 8: ĐIỀU TRỊ TĂNG HUYẾT ÁP
8.1. Thay đổi lối sống
Lựa chọn lối sống lành mạnh có thể ngăn ngừa hoặc trì hoãn một sự khởi phát của huyết áp cao và có thể làm giảm các nguy cơ tim mạch. 46 Thay đổi lối sống cũng là bước đầu tiên của phác đồ điều trị bệnh tăng huyết áp. Thay đổi lối sống có thể nâng cao hiệu quả của điều trị bệnh tăng huyết áp. Việc thay đổi lối sống nên bao gồm các vấn đề theo hướng dẫn( Bảng 8). 47-64
Thay đổi Huyết áp theo mùa65
HA biểu hiện sự thay đổi theo mùa với mức thấp hơn ở nhiệt độ cao hơn và cao hơn ở nhiệt độ thấp hơn. Những thay đổi tương tự xảy ra ở những người đi du lịch từ những nơi có thời tiết lạnh đến nơi có thời tiết nóng hoặc ngược lại. Một phân tích tổng hợp đã cho thấy rằng HA trung bình giảm vào mùa hè 5/3 mmHg (tâm thu / tâm trương). Sự thay đổi HA lớn hơn ở những người đã điều trị tăng huyết áp và nên được xem xét khi có các triệu chứng gợi ý điều trị quá mức kèm với tăng nhiệt độ,
hoặc HA tăng khi trời lạnh. HA dưới mục tiêu được khuyến cáo nên được xem xét giảm sử dụng nếu có thể, đặc biệt là nếu có những triệu chứng gợi ý điều trị quá mức.
8.2 Điều trị thuốc
Dữ liệu hiện nay từ hơn 100 quốc gia 66,67 cho thấy rằng trung bình, ít hơn 50% người trưởng thành bị tăng huyết áp được dùng thuốc hạ huyết áp, với một số quốc gia thực hiện tốt hơn mức này và nhiều quốc gia kém hơn. Điều này bất chấp thực tế rằng một sự khác biệt về HA 20/10 mmHg có liên quan đến một sự khác biệt 50% về nguy cơ tim mạch.68
Các chiến lược điều trị thuốc được khuyến cáo ở đây (Hình 2- 4) phần lớn tương thích với những gì được thực hiện trong các khuyến cáo gần đây nhất của nước Mỹ 2 và châu Âu.1,8
8.3 Sự tuân Thủ điều trị tăng huyết áp
Tổng quan
Tuân thủ điều trị được định nghĩa theo mức độ hành vi của một người như uống thuốc, tuân theo chế độ ăn kiêng hoặc thực hiện thay đổi lối sống tương ứng với các khuyến cáo đã được thống nhất với một nhà chăm sóc sức khỏe.74 Không tuân thủ điều trị hạ huyết áp ảnh hưởng đến 10%- 80% bệnh nhân tăng huyết áp và là một trong những chìa khóa chính để kiểm soát HA dưới mức tối ưu .75 Việc tuân thủ điều trị hạ huyết áp kém liên quan với cường độ tăng huyết áp và là một chỉ số tiên lượng
xấu ở bệnh nhân tăng huyết áp.78- 81 Nguyên nhân của việc không tuân thủ điều trị hạ huyết áp là đa yếu tố và bao gồm các nguyên nhân liên quan đến hệ thống chăm sóc sức khỏe, điều trị thuốc, bệnh, bệnh nhân và tình trạng kinh tế của họ.74
Bảng 8. Thay Đổi Lối Sống
| Giảm muối | Có bằng chứng mạnh mẽ cho mối liên quan giữa tiêu thụlượng muốicao và tăng huyết áp.47 Giảm lượng muối được thêm vào khi chế biến thứcăn, và ngay tại bàn ăn. Tránh hoặc hạn chế tiêu thụ thực phẩm nhiều muối như nước tương, thức ăn nhanh và thực phẩm chế biến bao gồm bánh mì và ngũ cốc chứa nhiều
muối. |
| Chế độ ăn
uống lành mạnh |
Ăn một chế độ ăn giàu ngũ cốc, trái cây, rau, chất béo không bão hòa và các sản phẩm từ sữa và giảm thực phẩm nhiều đường, chất béo bão hòa và chất béo chuyển hóa, như chế độ ăn DASH (http://www.dashforhealth.com) .48 Tăng lượng rau có hàm lượng nitrat cao được biết là làm giảm HA, chẳng hạn như
rau lá và củ cải đường. Các thực phẩm và chất dinh dưỡng có lợi khác bao gồm những loại chứa nhiều magiê, canxi và kali như bơ, các loại hạt, hạt, đậu và đậu phụ. |
| Đồ uống tốt cho sức khỏe | Tiêu thụ vừa phải cà phê, trà xanh và trà đen.50 Các loại đồ uống khác có thể có lợi bao gồm trà karkadé (hibiscus), nước ép lựu, nước ép củ cải đường và ca cao.49 |
| Sử dụng rượu
điều độ |
Có một sự liên kết tuyến tính rõ ràng tồn tại giữa sử dụng rượu, huyết áp, tỷ lệ tăng huyết áp và nguy cơ CVD.51 Giới hạn hàng ngày được khuyến cáo cho việc uống rượu là 2 ly tiêu chuẩn cho nam và 1,5 cho nữ (10 g rượu / ly tiêu chuẩn). Tránh uống say. |
| Giảm cân nặng | Kiểm soát trọng lượng cơ thể được chỉ định để tránh béo phì. Đặc biệt là béo bụng nên được quản lý. Nên sử dụng các giới hạn cụ thể theo dân tộc cho BMI và chu vi vòng eo.52 Ngoài ra, tỷ lệ vòng eo / chiều cao <0,5 được khuyến cáo cho tất cả các nhóm quần thể.53-54 |
| Ngưng hút
thuốc |
Hút thuốc là một yếu tố nguy cơ chính đối với CVD, COPD và ung thư. Ngừng hút thuốc và giới thiệu đến các chương trình cai thuốc lá được khuyến cáo.55 |
| Hoạt động thể
chất thường xuyên |
Các nghiên cứu cho thấy tập thể dục nhịp điệu và các bài tập đối kháng thường xuyên có thể có lợi ích cho cả việc phòng ngừa và điều trị tăng huyết áp.56- 58 Tập thể dục nhịp điều cường độ vừa phải ( đi bộ, chạy bộ, yoga, hoặc bơi) khoảng 30 phút từ 5-7 ngày mỗi tuần hoặc HIIT ( luyện tập cường độ cao) bao
gồm các đợt hoạt động cường độ ngắn xen kẽ với các giai đoạn phục hồi tiếp theo của hoạt động nhẹ hơn. Rèn luyện sức mạnh cũng có thể giúp giảm huyết áp. Hiệu suất của các bài tập sức đối kháng / sức mạnh từ 2-3 ngày mỗi tuần. |
| Giảm căng
thẳng và ngồi thiền |
Căng thẳng kéo dài có liên quan đến huyết áp cao sau này trong cuộc sống.59 Mặc dù cần nhiều nghiên cứu hơn để xác định ảnh hưởng của stress kéo dài đối với huyết áp, các thử nghiệm lâm sàng ngẫu nhiên kiểm tra tác động của yoga/ ngồi thiền đối với huyết áp cho thấy thực hành này làm giảm huyết áp. 60 Căng
thẳng nên được giảm bớt và ngồi thiền hoặc yoga được đưa vào thói quen hàng ngày. |
| Thuốc bổ sung,
thay thế, hoặc thuốc Đông y |
Tỷ lệ lớn bệnh nhân tăng huyết áp sử dụng các loại thuốc bổ sung, thay thế hoặc đông y (tại các khu vực như Châu Phi và Trung Quốc) 61,62 thử nghiệm lâm sàng quy mô lớn và phù hợp được yêu cầu để đánh giá hiệu quả và độ an toàn của các loại thuốc này. Vì vậy, việc sử dụng điều trị như vậy chưa được hỗ trợ. |
| Giảm tiếp xúc
với ô nhiễm không khí và nhiệt độ lạnh |
Bằng chứng từ các nghiên cứu ủng hộ tác động tiêu cực của ô nhiễm không khí đến huyết áp trong dài hạn.63,64 |
Hình 2. Điều trị tăng huyết áp thuốc: sơ đồ tổng quát. Xem Bảng 2 (Phần 2) để đối chiếu các mức HA tương đương dựa trên các bản ghi HA lưu động hoặc tại nhà.
Hình 3: Mục tiêu huyết áp khi được điều trị đo tại phòng khám

Bảng 4: Chiến lược điều trị THA trọng tâm theo ISH. Dữ liệu tham khảo 63-79, các đặc điểm lý tưởng của điều trị thuốc ( xem bảng 9)
| Bảng 9: Đặc điểm lý tưởng của thuốc điều trị tăng huyết áp | |
| 1. | Điều trị nên dựa trên bằng chứng liên quan với dự phòng bệnh kèm/ tử vong. |
| 2. | Sử dụng thuốc một lần hàng ngày mà có tác dụng kiểm soát huyết áp 24 giờ. |
| 3. | Điều trị nên có chi phí vừa phải và hoặc chi phí hiệu quả so với các thuốc khác |
| 4. | Điều trị cần được dung nạp tốt. |
| 5. | Bằng chứng các lợi ích của việc sử dụng thuốc trong dân số sẽ được áp dụng. |
| Khuyến cáo: Tuân thủ điều trị tăng huyết áp | |
| Thiết yếu | Tối ưu |
| · Đánh giá sự tuân thủ điều trị hạ huyết áp một cách thích hợp tại mỗi thời điểm thăm khám và trước khi xuống thang một liệu trình điều trị thuốc hạ huyết áp.
· Xem xét chiến lược theo dõi để cải thiện sự tuân thủ điều trị 82-87 a. Giảm số lượng thuốc – sử dụng viên thuốc kết hợp b. Sử dụng một lần mỗi ngày thích hợp hơn nhiều lần c. Tạo sự gắn kết giữa việc tuân thủ với thói quen hang ngày d. Cung cấp sự phản hồi về việc tuân thủ tới bệnh nhân e. Theo dõi HA tại nhà f. Nhắc nhở về hộp thuốc g. Tư vấn việc trao quyền tự quản lý h. Thiết bị điện tử giúp cho việc tuân thủ như là điện thoại hoặc dịch vụ tin nhắn ngắn i. Tiếp cận chăm sóc sức khỏe đa ngành (vd, dược sĩ) để cải thiện theo dõi việc tuân thủ |
|
| Tối ưu | |
| · Công cụ gián tiếp (vd, xem xét đơn thuốc, đếm số viên thuốc, thiết bị theo dõi điện tử) và trực tiếp (vd, chứng kiến việc uống thuốc, phát hiện hoạt tính sinh hóa của thuốc trong nước tiểu hoặc máu) thường được ưa thích hơn phương pháp chủ quan để chẩn đoán việc không tuân thủ điều trị thuốc hạ huyết áp.80,85
· Phương pháp hiệu quả nhất để quản lý việc không tuân thủ yêu cầu một sự can thiệp phức tạp kết hợp với tư vấn, tự theo dõi, hỗ trợ và giám sát. |
|
Mức huyết áp cần điều trị và mục tiêu điều trị
Ngưỡng huyết áp đo được tại phòng khám cần điều trị và mục tiêu huyết áp khá tương đồng giữa hướng dẫn ISH năm 2020 và hướng dẫn ESC/ESH năm 2018 (Bảng 2). Ngược lại, hướng dẫn AHA/ACC 2017 khuyến cáo trị số huyết áp thấp hơn đáng kể.
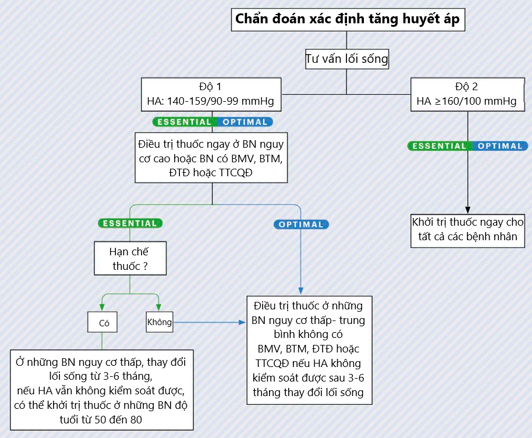
Hướng dẫn ISH 2020 cùng với hướng dẫn ESC/ESH 2018 khuyến cáo khởi trị ngay thuốc hạ áp: 1, ở những BN có số đo HA tại phòng khám ≥ 160/100 mmHg bất kể các yếu tố khác; 2, ở những BN có số đo HA tại phòng khám từ 140-159/ 90-99 mmHg và kèm theo bệnh lý tim mạch, bệnh thận mạn, đái tháo đường hoặc tổn thương cơ quan đích. 2,3. Cả hai hướng dẫn đều khuyến cáo điều trị thuốc nên được bắt đầu sau 3-6 tháng đánh giá thay đổi lối sống ở những BN có số đo HA tại phòng khám trong khoảng 130-149/90-99 mmHg và không kèm theo bệnh lý tim mạch, bệnh thận mạn tính, tổn thương có quan đích hoặc đái tháo đường. 2,3
Ngược lại, hướng dẫn AHA/ACC 2017 khuyến cáo điều trị thuốc hạ áp ở tất cả các BN có số đo HA thường xuyên tại phòng khám ≥ 140/90 mmHg 4. Khi số đo HA nằm trong khoảng 130/80 và 139/89 mmHg, điều trị luôn được khuyến cáo ở những BN có kèm theo bệnh tim mạch ( dự phòng thứ phát) cũng như những bệnh nhân không có bệnh tim mạch ( dự phòng tiên phát) nếu nguy cơ tim mạch 10 năm ≥ 10% theo tính toán nguy cơ bệnh tim mạch do xơ vữa 4.
Hướng dẫn ISH 2020 khuyến cáo một số chỉ định mới:
- Ngưỡng huyết áp cần điều trị thuốc là ≥ 140/90 mmHg ở tất cả các đối tượng, bao gồm cả những BN ≥ 80 tuổi. Hướng dẫn ESC/ESH năm 2018 khuyến cáo ngưỡng cao hơn (≥160/90 mmHg) để khởi trị thuốc hạ huyết áp ở những BN tuổi ≥ 80. Do vậy, có lẽ hướng dẫn ISH 2020 ủng hộ cách tiếp cận tích cực hơn ở những nhóm đối tượng này.
- Ở những BN có số đo HA thường xuyên trong khoảng 130-149/90-99 mmHg và không kèm theo bệnh lý tim mạch, bệnh thận mạn tính, tổn thương cơ quan đích hoặc đái tháo đường, điều trị bằng thuốc nên được bắt đầu ở tất cả các đối tượng nếu sẵn có thuốc và ưu tiên điều trị nhóm BN ở độ tuổi 50-80 trong trường hợp hạn chế thuốc.
- Bổ sung thêm vào mục tiêu huyết áp lý tưởng < 140/90 mmHg khuyến cáo từ hướng dẫn ESC/ESH 2018, khái niệm mục tiêu huyết áp “thiết yếu” gồm “giảm số đo huyết áp ít nhất 20/10 mmHg”. Chỉ định này là có cơ sở, dựa trên bằng chứng có thể giảm 50% nguy cơ tử vong tim mạch khi giảm 20/10 mmHg số đo HA.8
- Ở những BN ≥ 65 tuổi, huyết áp mục tiêu (<140/90 mmHg) đi kèm với chỉ định “cân nhắc cá thể hóa mục tiêu huyết áp ở những BN già yếu, độc lập và có vẻ không dung nạp được điều trị”. Do vậy, có vẻ như ngưỡng giá trị huyết áp mục tiêu thấp nhất 130 mmHg (“giới hạn an toàn”), được khuyến cáo từ hướng dẫn ESC/ESH 2018 ở nhóm BN tuổi ≥ 65 đã được thay thế bởi cách tiếp cận cá thể hóa hơn dựa vào tính hiệu quả và tính dung nạp. Tuy vây, ranh giới an toàn 120/70 mmHg trong điều trị tăng huyết áp ở những BN < 65 tuổi được khuyến cáo trong cả hai hướng dẫn.
Phần này so sánh sự khác nhau giữa các Hướng dẫn về huyết áp mục tiêu, điều trị kiểm soát huyết áp và tính dung nạp điều trị. Nhìn chung, Hướng dẫn ISH 2010 và Hướng dẫn ESC/ESH 2018 khuyến cáo huyết áp mục tiêu chung (<140/90 mmHg) và cá thể hóa huyết áp mục tiêu dựa vào tuổi, tính dung nạp và bệnh lý kèm theo (Bảng 2).
Ngược lại, Hướng dẫn AHA/ACC 2017 khuyến cáo huyết áp mục tiêu (<130/80 mmHg) ở tất cả các đối tượng, bất kể độ tuổi và bệnh lý đi kèm. Ưu điểm và nhược điểm của cách tiếp cận theo Hướng dẫn năm 2017 (“một ngưỡng cho tất cả mọi đối tượng”) đã được thảo luận chi tiết.5,9-11
ĐIỀU TRỊ THUỐC
Tất cả các hướng dẫn đều công nhận vai trò quan trọng của thay đổi lối sống, biện pháp được áp dụng cho tất các các bệnh nhân khi phù hợp.
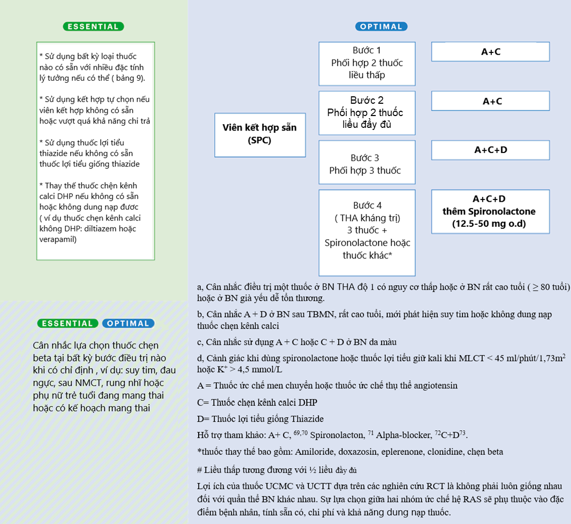
Tuy nhiên, không có sự thống nhất về việc khởi trị thuốc hạ huyết áp (Bảng 4). Hướng dẫn ISH 2020 và Hướng dẫn ESC/ESH 2018 hoàn toàn đồng tình khuyến cáo khởi trị bằng một thuốc hạ áp ở nhóm BN nguy cơ thấp có tăng huyết áp độ I hoặc ở những BN rất già (tuổi > 80) hoặc dễ tổn thương. 2,3. Hướng dẫn ISH 2020 khuyến cáo ưu tiên A + D sau tai biến mạch não, ở những BN cao tuổi hoặc ở những BN mới phát hiện suy tim hoặc không dung nạp với C, cũng như ưu tiên A+ C ở những BN da màu. 2 Đáng lưu ý rằng, Hướng dẫn ISH 2020 lần đầu tiên đưa ra khái niệm khởi trị bằng liều thấp thuốc kết hợp (dạng tự do hoặc dạng viên phối hợp), sau đó tăng lên tới liều đầy đủ (liều thông thường sử dụng) hoặc phối hợp 3 nếu huyết áp vẫn không kiểm soát được. 2
Ngược lại, Hướng dẫn AHA/ACC 2017 khuyến cáo điều trị thuốc kết hợp ( dạng tự do hoặc dạng viên phối hợp) giữa 2 hoặc nhiều thuốc khác nhóm nếu cần thiết, chỉ ở nhóm BN có huyết áp đo tại phòng khám trên 150/90 mmHg ( ví dụ cao hơn 20/10 mmHg ngưỡng huyết áp mục tiêu 130/80 mmHg) 4. Ở những BN tăng huyết áp độ 1, số đo HA trong khoảng 130-139/80-89 mmHg, Hướng dẫn AHA/ACC năm 2017 khuyến cáo khởi trị bằng một trong các thuốc lựa chọn đầu tay (D, CCB hoặc A).4
| Bảng 4: Điều trị thuốc trong tăng huyết áp | ||
| Hiệp hội tăng huyết áp quốc tế (ISH)
Hướng dẫn thực hành |
Hiệp hội Tim mạch Châu Âu/ Hiệp hội THA Châu Âu (ESC/ESH) | Hội Tim mạch học Hoa Kỳ/ Hiệp hội Tim mạch Hoa Kỳ
(ACC/AHA) |
| Bước 1: phối hợp 2 thuốc liều thấp (A +C)
Bước 2: phối hợp 2 thuốc liều đầy đủ (A+C) Bước 3: phối hợp 3 thuốc (A+C+D) Bước 4: (Tăng huyết áp kháng trị): phối hợp 3 thuốc + spironolactone hoặc loại khác |
Khởi trị: phối hợp thuốc ( dạng tự do hoặc dạng viên kết hợp A + (C hoặc D); liệu pháp 1 thuốc ở THA độ 1 có nguy cơ thấp ( HATT < 150 mmHg), hoặc ở những BN rất cao tuổi ( > 80 tuổi) hoặc BN dễ tổn thương.
Bước 2: A + C + D Bước 3: (THA kháng trị): thêm spironolactone hoặc lợi tiểu khác, thuốc chẹn beta hoặc thuốc chẹn alpha |
Khởi trị thuốc hạ huyết áp bằng các thuốc đầu tay (D hoặc C hoặc A) ở người lớn THA độ 1 và huyết áp mục tiêu < 130/80 mmHg, điều chỉnh liều và kết hợp thêm thuốc.
Khởi trị thuốc hạ áp với hai thuốc khác nhóm (dạng tự do hoặc dạng viên kết hợp) ở người trưởng thành với số đo HA trung bình lớn hơn 20/10 mmHg so với HA mục tiêu (ví dụ > 150/90 mmHg) |
| Viết tắt: A = thuốc ức chế men chuyển hoặc thuốc ức chế thụ thể; D= lợi tiểu; C= thuốc chẹn kênh calci. | ||
Kết luận
Hướng dẫn ISH 2020 phản ánh rõ ràng vai trò của Hướng dẫn ESC/ESH năm 2018 trên một số khía cạnh điều trị tăng huyết áp cập nhật (ví dụ: chẩn đoán tăng huyết áp, huyết áp mục tiêu và khởi trị tăng huyết áp). Tuy vậy, vẫn có các sự khác biệt đáng kể giữa hai hướng dẫn này và với hướng dẫn AHA/ACC 2017. Hướng dẫn ISH 2020 có giá trị quan trọng, được trình bày ngắn gọn (khoảng 17 trang và 142 tài liệu tham khảo) và đã đề cập tới ảnh hưởng của việc điều trị tăng huyết áp tới các vùng có thu nhập thấp trên thế giới.







