Đặt vấn đề
Hạ huyết áp có triệu chứng sau khi đứng hoặc ăn là một vấn đề lâm sàng thường gặp, đặc biệt ở người già. Các triệu chứng thường do giảm tưới máu não và suy yếu nói chung, chóng mặt hoặc hoa mắt hoặc tối sầm, trong trường hợp nặng có thể ngất.
TS Phạm Hữu Văn
Những bệnh nhân này thường có sự sụt giảm trong hoạt động giao cảm dẫn đến hạ huyết áp hệ thống khi đứng.
Một hình thức không dung nạp tư thế xuất hiện ở các bệnh nhân, đặc biệt là người trẻ và trẻ em, những người luôn hoặc thường xuyên gặp các triệu chứng không dung nạp tư thế để đáp ứng với chịu đựng tư thế. Phản xạ tự động bảo đảm một cách tương đối ở những bệnh nhân này cho nên hạ huyết áp tư thế đứng và ngất hiếm khi xảy ra. Một số bệnh nhân có thể có huyết áp tăng nhẹ. Các dấu hiệu xác nhận của rối loạn này là nhịp tim được tăng quá mức để đáp ứng với sự thay đổi tư thế, còn được gọi là hội chứng nhịp tim nhanh tư thế (postural tachycardia syndrome: POTS).
Như vậy chúng ta cần phân biệt giữa hạ huyết áp tư thể và hội chứng nhịp nhanh tư thế.
Phân loại bệnh học của POTS còn chưa thống nhất, một số thuật ngữ tương tự được sử dụng để mô tả rối loạn này:
– Kém chịu đựng tư thế mạn tính
– Kém chịu đựng tư thế nhẹ
– Nhịp tim nhanh thế đứng
– Hạ huyết áp tư thế do trương lực giao cảm
– Trạng thái tăng động beta adrenergic
– Giảm thể tích nguyên phát
– Hội chứng sa van hai lá
– Suy nhược thần kinh tuần hoàn
– Tim dễ kích thích
– Trái tim ”người lính”
– Hội chứng gắng sức
Trong bài này chúng tối muốn trình bày về đặc điểm lâm sàng, chẩn đoán, bệnh căn và điều trị POTS.
Dịch tế học
Hội chứng nhịp tim nhanh tư thế là hình thức phổ biến nhất của kém chịu đựng tư thế. Người ta ước tính rằng 500.000 người Mỹ bị rối loạn này. Đây là hội chứng phổ biến nhất của những người trẻ tuổi gặp trong phòng khám rối loạn chức năng trương lực tự động. Bệnh nhân hiện nay ở độ tuổi tương đối trẻ từ 14-45 tuổi.
Phụ nữ chiếm ưu trong số các bệnh nhân bị hội chứng nhịp nhanh tư thế với tỷ lệ nữ nam là 4-5:1. Lý do này còn chưa rõ, tuy nhiên, quan sát sự khác biệt giới tính trong đặc điểm phát xung điện thần kinh giao cảm cơ ở những bệnh nhân khỏe mạnh có thể giải thích tại sao phụ nữ có nhiều khả năng để phát triển POTS.
Bệnh căn
Nguyên nhân của hội chứng nhịp tim nhanh tư thế là không đồng nhất. Các nhà điều tra đã báo cáo một số bất thường khác nhau ở những bệnh nhân POTS. Nó vẫn không chắc chắn khi các bất thường là tiên phát và có nguyên nhân gây bệnh thứ phát. Một số cơ chế đề nghị được trình bày dưới đây.
Cắt bỏ thần kinh đầu xa
Một số quan sát lâm sàng và theo kinh nghiệm cho thấy sự hiện diện của ngoại biên, chủ yếu chi dưới, cắt bỏ thần kinh với sự cung cấp chức năng tim được bảo tồn trong các rối loạn nay. Những phát hiện này bao gồm:
+ Không có khả năng ra mồ hôi ở phần chi dưới (anhidrosis).
+ Sự lan tỏa tín hiệu norepinephrine suy giảm ở chi dưới, trong đó đề cập đến tần số được đo của norepinephrine vào tĩnh mạch đùi để đáp ứng với các kích thích khác nhau: truyền natri nitroprusside, truyền tyramine, test áp lạnh.
+ Tập trung hoạt động thần kinh giao cảm cơ bị giảm ở chi dưới để đáp ứng với một kích thích hạ huyết áp nitroprusside gây ra. Test phản xạ axon sudomotor định lượng bất thường, chỉ ra rối loạn thần kinh giao cảm hậu hạch.
Đây có thể là kết quả của một bệnh lý thần kinh tự trị cơ bản, có thể sau nhiễm siêu vi hoặc có nguồn gốc qua trung gian miễn dịch. Các quan sát lâm sàng nhiều trường hợp bắt nguồn bổ xung sau khi nhiễm trùng hệ thống cho một số ủng hộ cho khả năng này, cũng như phát hiện kháng thể thụ thể acetylcholine hạch ở một số bệnh nhân.
Giảm thể tích
Bệnh nhân POTS thường xuyên cải thiện triệu chứng bằng truyền nước muối. Thêm bằng chứng của sự suy giảm và / hoặc phân phối lại lượng máu được quan sát thấy trong một số nghiên cứu của các bệnh nhân với POTS , đã ghi nhận :
+ Giảm thể tích
+ Xu hướng giảm thể tích
+ Khối lượng hồng cầu giảm
+ Tích tụ tĩnh mạch quá mức với giảm thể tích tái phân phối
Nguyên nhân cơ bản của giảm thể tích là không chắc chắn. Những thâm hụt có thể được đi kèm với suy giảm của hệ thống renin – angiotensin – aldosterone. Trong một số nghiên cứu, mặc dù một sự suy giảm thể tích huyết tương tương đối lúc nghỉ, bệnh nhân POTS không làm tăng hoạt động renin trong huyết tương và đã giảm đáng kể aldosterone huyết tương so với nhóm chứng. Những quan sát này, kết hợp với phát hiện thể tích hồng cầu giảm, đã khiến một số nhà nghiên cứu cho thấy một rối loạn ở thận, phải chăng do loại bỏ thần kinh thận, có thể đóng một vai trò chính trong nguyên nhân của POTS.
Ngoài ra, thể tích giảm nhẹ có thể là một hiện tượng thứ phát, kết quả của hoạt động giao cảm mãn tính.
Các thay đổi chức năng tĩnh mạch
Chức năng tĩnh mạch bất thường với sự hồi lưu tĩnh mạch bị giảm được giả định ở tư thế đứng có thể kích thích nhịp nhanh bù trừ để duy trì cung lượng tim.
Có bằng chứng chống lại các thay đổi trong chức năng tĩnh mạch trong POTS. Ở một loạt các trường hợp tương tự, các bộ đồ chống sốc của quân đội đã nhận thấy làm giảm đi nhịp nhanh tư thể ở phần lớn bệnh nhân. Ngoài ra còn có các báo cáo về thể tích tống máu giảm ở tư thế thẳng đứng, sự dồn lại tĩnh mạch quá mức và sự loại bỏ thần kinh tĩnh mạch ở bệnh nhân POTS. Tuy nhiên, các số đo sức căng bên trong tĩnh mạch bình thường hoặc giảm. Các dữ liệu dường như trái ngược nhau sau này có thể liên quan đến sự hiện diện của tràn rỉ ra ngoài vi mạch ở một số bệnh nhân, có thể cả hai giảm độ căng tĩnh mạch và bổ xung cho việc dồn lại tĩnh mạch.
Chức năng tĩnh mạch bất thường có thể là kết quả của bọc bỏ giao cảm ở chân, hoặc nồng độ tuần hoàn hoặc khu vực các chất giãn mạch tăng lên .
Phản xạ thụ cảm thể bất thường
Việc tăng nhịp tim không có sự thay đổi huyết áp khi đứng trong POTS cho thấy một bất thường nguyên phát trong kiểm soát phản xạ thụ cảm thể áp lực. Có bằng chứng bổ sung một đáp ứng phản xạ thụ cảm thể áp lục phế vị bị suy yếu trong POTS, được đo bằng những thay đổi trong biến thiên nhịp tim để đáp ứng với valsalva và áp lực âm ở phần thấp hơn của cơ thể.
Hoạt động giao cảm tăng
Tăng hoạt động giao cảm là con đường chung cuối cùng của cơ chế phổ biến nhất được đề nghị trong POTS. Một số nhà nghiên gợi ý hoạt động giao cảo tăng lên có thể là một yếu tố gây bệnh đầu tiên trong POTS, theo đề nghị của các quan sát trong hang loạt trường hợp:
+ Mức độ norepinephrine động mạch (NE) tăng lên lúc nghỉ.
+ Độ thanh thải NE giảm
+ Tần số tim lúc nghỉ tăng lên ở bệnh nhân so với nhóm chứng
+ Đáp ứng tần số tim quá mức khi truyền isoproterenol truyền , gợi ý cường nhậy cảm với adrenorecept
Bùng nổ biên độ giao cảm lớn hơn được quan sát thấy trong các bản ghi thần kinh mác trong lúc nghỉ, trái ngược lại với đối chứng, không thay đổi trong quá trình hạ huyết áp.
Bất thường di truyền
Trong một loạt lớn, 12,5% trong tổng số 152 bệnh nhân bị POTS được thong báo có bệnh sử gia đình không dung nạp tư thế.
Trong một gia đình, đột biến đã được xác định trong các gen mã hóa vận chuyển norepinephrine, có một vai trò quan trọng trong sự hấp thu norepinephrine ở khe xinap thần kinh. Độ thanh thải norepinephrine bị suy yếu có thể bổ xung vào hoạt động giao cảm quá mức và các biểu hiện lâm sàng quan sát của POTS. Phát hiện này, trong khi không áp dụng đối với hầu hết bệnh nhân POTS, hỗ trợ một vai trò gây bệnh chính để kích hoạt giao cảm quá mức, ít nhất là trong một số bệnh nhân.
Đa hình trong gen mã hóa tổng hợp nitric oxide và beta -2 adrenoreceptor cũng có thể đóng một vai trò trong sự hình thành của hội chứng nhịp tim nhanh tư thế.
Rối loạn liên quan
Các suy yếu mãn tính và hội chứng sa van hai lá có đặc điểm lâm sàng che lấp vấn đề này. Những rối loạn này là một chuyên để cần được xem xét thêm.
Bất thường hoạt động tế bào mast (ví dụ như, các đợt phóng thích liên quan với sự gia tăng bất thường methylhistamine trong nước tiểu) cũng được ghi nhận ở một số bệnh nhân POTS. Các hợp chất vận mạch như histamin được tiết ra trong hoạt động tế bào mast và có thể đóng góp vào biểu hiện lâm sàng. Ngoài ra, bằng chứng của hoạt hóa tế bào mast trong POTS có thể là một (do stress) hiện tượng thứ phát.
POTS cũng đã được kết hợp với hội chứng Ehlers – Danlos và các rối loạn tăng động khớp.
Các đặc điểm lâm sàng
Bệnh nhân có hội chứng nhịp tim nhanh tư thế than phiền chóng mặt, choáng, suy nhược, mắt mờ, và mệt mỏi khi đứng. Triệu chứng tư thế chiếm ưu thế khác bao gồm đánh trống ngực, run (tremulousness) và lo lắng. Triệu chứng tiêu hóa như buồn nôn, đau bụng, ăn mau no, đầy hơi, táo bón, tiêu chảy. Cũng có thể có bằng chứng về ứu trệ tĩnh mạch, như được thể hiện bằng tím đầu chi và phù nề khi đứng thẳng. Ngất ít gặp hơn, nhưng có thể xảy ra ở khoảng 40% bệnh nhân.
Sinh bệnh học của các triệu chứng trong POTS phần lớn chưa giải thích được. Các can thiệp làm giảm bớt nhịp nhanh có hiệu quả không phải lúc nào cũng làm giảm bớt triệu chứng. Một số triệu chứng cho thấy giảm tưới máu não mặc dù huyết áp có hệ thống bình thường. Tuy nhiên, không có bằng chứng dứt khoát của dòng chảy mạch máu não bất thường hoặc tự điều hòa sự thiếu hút trong não ở những bệnh nhân POTS.
Các triệu chứng có thể xuất hiện đột ngột, thường sau khi nhiễm siêu vi, những người khác trải qua khởi phát âm thầm hơn. Mức độ nghiêm trọng của các triệu chứng cũng thay đổi. Một số bệnh nhân chỉ có triệu chứng nhẹ và thường chỉ có trong các tình trạng khác thêm vào ở tư thế (ví dụ, chu kỳ kinh nguyệt, mất nước tương đối). Quá trình rối loạn có thể tự giới hạn hoặc có thể theo một quá trình tái phát trong nhiều năm.
Chẩn đoán
Các bất thường tự trị đặc trưng ở bệnh nhân có hội chứng nhịp tim nhanh tư thế (POTS) là sự gia tăng quá mức trong nhịp tim trong test bàn nghiêng hoặc tư thế đứng.
Tiêu chuẩn chẩn đoán từ một số phòng thí nghiệm có chung một sự gia tăng nhịp tim kéo dài lớn hơn 30 nhịp mỗi phút hoặc tăng tới 120 nhịp mỗi phút hoặc hơn trong vòng 10 phút đầu tiên nghiêng. Thường không có hạ huyết áp tư thế đứng (minh họa hình dưới).
Tiêu chuẩn khác có thể thích hợp hơn ở trẻ em và thanh thiếu niên. Trong một loạt các trẻ em 8-19 tuổi, nhiều trẻ em đối chứng bình thường đã tìm thấy có những thay đổi được mô tả như trên ở người lớn. Trong loạt bài này, tiêu chuẩn phân biệt đối xử giữa các bệnh nhân và kiểm soát là: cho trẻ em < 14 tuổi, một sự gia tăng nhịp tim duy trì lớn hơn 40 nhịp mỗi phút hoặc tăng đến 130 nhịp mỗi phút hoặc hơn trong vòng năm phút đầu tiên của độ nghiêng, và trẻ từ 14 đến 19 tuổi , một duy trì tăng nhịp tim lớn hơn 40 nhịp mỗi phút hoặc tăng tới 120 nhịp mỗi phút hoặc hơn trong vòng năm phút đầu tiên trong test bàn nghiêng.
Những bất thường có thể được đi kèm với sự gia tăng mức độ norepinephrine trong huyết tương tĩnh mạch khi nghỉ và khi đứng ( > 600 ng / ml).
Chẩn đoán phân biệt
Bệnh thần kinh tự trị, rối loạn tự động trung tâm, mất trạng thái lúc nằm nghỉ (bedrest deconditioning), tác dụng phụ của thuốc và mất nước có thể gây ra các triệu chứng tương tự như POTS (tóm tắt bảng dưới). Loại trừ các điều kiện cần thiết để thực hiện một chẩn đoán POTS. Trong hầu hết các trường hợp, thông tin bệnh sử và khám thần kinh tìm kiếm chính xác bằng chứng khác về suy giảm tự động, bệnh thần kinh, và các dấu hiệu ngoại tháp, sẽ cung cấp bằng chứng rối loạn cơ bản.
Bệnh nhân POTS có thể được coi có hoảng loạn , lo âu, rối lọan cơ thể, hoặc hội chứng mệt mỏi mãn tính một phần vì tính chất mơ hồ của các triệu chứng. Trong thực tế, những bệnh nhân POTS than phiên có rối loạn chức năng nhận thức chủ quan và có số điểm được tăng lên mang tính khách quan đã tăng điểm trong việc tính toán không chú ý, nhưng không có tỷ lệ tăng của bệnh trầm cảm hoặc lo âu. Bản chất tư thế nổi bật của các triệu chứng nên nhắc nhở các bác sĩ để tìm các phản ứng nhịp tim cho chẩn đoán.
Hội chứng nhịp tim nhanh xoang không phù hợp được đặc trưng bằng một nhịp tim nhanh mà không bị ảnh hưởng bởi thay đổi tư thế.
Điều trị
Điều trị tối ưu hội chứng nhịp nhanh tư thế (POTS) còn không ổn định. Không có can thiệp nào được nghiên cứu một cách hệ thống. Hiệu ứng giả dược có thể là đáng kể trong POTS, sự nổi lên hàng đầu cần cần thiết phải nghiên cứu có đối chứng. Yếu tố làm trầm trọng thêm, thuốc men, mất nước và tình trạng thiếu vận động cần nên tránh.
Do nhiều bệnh nhân POTS có thể tích huyết tương thấp, điều chỉnh bù lại thể tích bằng uống, một chế độ ăn nhiều muối hơn và fludrocortisone, một chủ vận mineralocorticoid có thể cải thiện triệu chứng. Phác đồ này cũng tương tự như sử dụng hạ huyết áp thế đứng nói chung.
Một số bệnh nhân cho biết có lợi ích triệu chứng bằng sử dụng uống đường tiêu hóa và truyền 500-2000 ml nước muối, tương ứng với mục tiêu cải thiện test bàn nghiêng. Tuy nhiên, nó không phải là rõ rang, điều này đưa đến đáp ứng điều trị để điều trị kéo dài. Fludrocortisone (0,1-0,4 mg mỗi ngày) có hiệu quả nhất khi kết hợp với tăng lượng muối và nước. Điều trị có thể trở nên phức tạp do gây ra tăng huyết áp nằm ngửa, giữ nước, hạ kali máu và cần được theo dõi chặt chẽ.
Các thuốc đồng vận Adrenoreceptor có thể hữu ích ở một số bệnh nhân (ví dụ, midodrine 2,5-10 mg ba lần mỗi ngày). Cả hai phenylephrine tĩnh mạch và midodrine uống có liên quan với các triệu chứng được cải thiện và đáp ứng nhịp tim ở một số bệnh nhân trong quá trình test bàn nghiêng. Tuy nhiên , lợi ích từ việc điều trị kéo dài còn chưa được tính toàn.
Bằng chứng sơ bộ cho thấy rằng các chất ức chế acetylcholinesterase Pyridostigmine (30 mg mỗi ngày) có thể làm giảm bớt nhịp tim nhanh và cải thiện triệu chứng. Cần thực hiện thử nghiệm lớn hơn là cần thiết để thiết lập lợi ích của sự ức chế acetylcholinesterase cho POTS .
Một số bệnh nhân, đặc biệt những người bị khó chịu do các triệu chứng adrenergic nổi bật, có thể có lợi ích khi dùng các thuốc ức chê beta. Sự dụng này nên được bắt đầu với liều thấp và tăng dần (ví dụ như propranolol 20-30 mg ba hoặc bốn lần mỗi ngày). Trong một nghiên cứu chéo ngẫu nhiên đối chứng giả dược, một liều thấp duy nhất của propranolol uống (20 mg) kết hợp với cải thiện nhịp tim nhanh và giảm các triệu chứng, trong khi propranolol liều cao ( 80 mg ) kết hợp với không thay đổi hoặc làm triệu chứng xấu đi. Như với các thuốc khác, tác động tích cực trên các triệu chứng và đáp ứng với test bàn nghiêng trong thời gian ngắn đã được báo cáo với propranolol, nhưng lợi ích lâu dài vẫn không chắc chắn.
Clonidin, methyldopa, phenobarbital, erythropoietin và các chất ức chế tái hấp thu serotonin có chọn lọc (SSRIs) ít được sử dụng trong POTS. Loại bỏ nút xoang không hiệu quả, mặc dù tần số xoang chậm xuống là có hiệu quả, nhưng không có cải thiện đáng kể các triệu chứng lâm sàng.
Kết luận
Hội chứng nhịp tim nhanh tư thế (POTS) được định nghĩa là một hình thức không dung nạp tư thế được đặc trưng bằng sự gia tăng quá mức trong nhịp tim xảy ra khi đứng mà không hạ huyết áp.
Nguyên nhân của POTS không rõ ràng, nhưng các rối loạn có thể hỗn hợp. Bất thường trong điều hòa tự động có thể hoặc là di truyền hoặc mắc phải được đề cập. Cơ chế đề xuất bao gồm loại bỏ một phần giao cảm đưa đến mất phù hợp điều chỉnh tim và giao cảm mạch máu, giảm thể tích và suy giảm hệ thống renin-angiotensin – aldosterone, bất thường tĩnh mạch và rối loạn chức năng phản xạ áp lực.
Các triệu chứng lâm sàng của POTS rất đa dạng và không đặc hiệu, bao gồm chóng mặt, choáng, suy nhược, mắt mờ và mệt mỏi khi đứng. Đặc điểm triệu chứng tư thế là đầu mối chính để chẩn đoán.
Chẩn đoán POTS được thực hiện từ bệnh sử và test bàn nghiêng chứng tỏ sự gia tăng nhịp tim > 30 bpm so với nhịp cơ bản hoặc > 120 bpm. Mất nước, nằm kéo dài, thuốc và các rối loạn tự động khác cần loại trừ như bệnh căn.
Điều trị tối ưu của POTS còn chưa được tính toán. Người ta đề nghị điều trị đầu tiên là bù dịch đầy đủ và fludrocortisone (0,1-0,4 mg mỗi ngày) (class 2C). Một số bệnh nhân có thể được hưởng lợi từ midodrine hoặc các thuốc chẹn beta. Phương pháp điều trị khác vẫn đang được nghiên cứu và xác nhận thêm lợi ích là cần thiết trước khi chúng có thể được đề nghị.
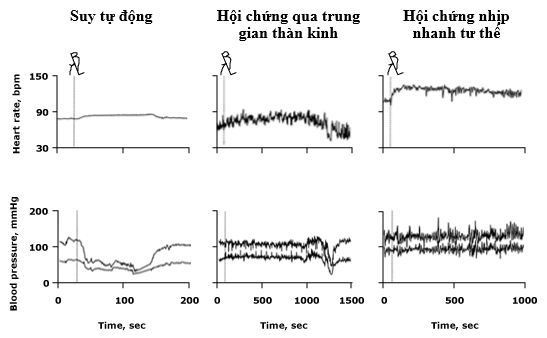
Hình 1. Biểu hiện đáp ứng tần số tim và huyết áp trong quá trình test bàn nghiêng ở các bệnh nhân có bệnh căn khác nhau của ngất gồm suy giảm tính tự, ngất qua trung gian thần kinh, và hội chứng nhịp nhanh tư thế. Không có sự tăng lên trong tần số tim khi huyết áp tụt xuống là manh mối hữu ích cho sự có mặt của suy giảm tự động. Trong quá trình ngất qua trung gian thần kinh, hoạt động phó giao cảm (phế vị) tăng lên khi huyết áp suy giảm, làm chậm nhịp tim. Trong OTS, test bàn nghiêng tái tạo triệu chứng lâm sàng trong sự kết hợp với tăng lên tần số tim ≥30 beats/min hoặc tần số tim tối đa ≥120 beats/min trong phạm vi 10 phút đầu; các thay đổi này không kết hợp với hạ huyết áp.
Bảng 1. Rối loạn tự động với các biểu hiện thần kinh trung ương
|
Teo đa hệ thống (Shy-Drager syndrome) |
|
Có các tính năng tiểu não (MSA-C, olivopontocerebellar atrophy) |
|
Có các tính năng ngoại tháp (MSA-P, striatonigral degeneration) |
|
Sa sút trí tuệ với thể Lewy bodies |
|
Bệnh Parkinson |
|
Các khối u não (brainstem, cerebellum, diencephalon) |
|
Bệnh Wernicke |
|
Các nhồi máu não phức tạp |
|
Syringomyelia và syringobulbia |
|
Úng não thủy (Hydrocephalus) |
|
Bệnh đa xơ cứng (Multiple sclerosis) |
|
Bệnh tủy sống (Myelopathies) |
|
Chấn thương |
|
Viêm |
|
Thiếu máu ác tính |
|
Thoái hóa hệ thống |
|
Bệnh Tabes (Tabes dorsalis) |
|
Bại liệt trên nhân tiến triển (Progressive supranuclear palsy) |
|
Bệnh Huntington |
|
Xơ cứng cột bên teo cơ (Amyotrophic lateral sclerosis) |
Bảng 2. Rối loạn chức năng tự động với biểu hiện hệ thần kinh ngoại biên
|
Tiểu đường |
|
Amyloidosis |
|
Hội chứng Guillain-Barré |
|
Bệnh thần kinh tự động cấp và bán cấp |
|
Bệnh viêm đa thần kinh mạn |
|
Bệnh thụ thể acetylcholine tự miễn hạch thần kinh |
|
Bệnh thần kinh di truyền |
|
Bệnh thần kinh cảm giác và tự trị cha truyền con nối |
|
Bệnh Fabry’ |
|
Bệnh thần kinh Ấn độ Navajo |
|
Bệnh thần kinh cơ vần động và cảm giác di truyền |
|
Bệnh Tangier |
|
Các bệnh nhiễm trùng |
|
Bệnh Chagas |
|
Bệnh thần kinh HIV |
|
Chứng ngộ độc thịt (Botulism) |
|
Bệnh bạch hầu |
|
Bệnh phong |
|
Bệnh thần kinh nhiễm độc |
|
Vacor |
|
Vincristine |
|
Perhexiline maleate |
|
cis-Platinum |
|
Taxol |
|
Các dung môi hữu cơ |
|
Acrylamide |
|
Các kim loại nặng |
|
Các bệnh tổ chức liên kết |
|
Hội chứng Sjögren’ |
|
Systemic lupus erythematosus |
|
Rheumatoid arthritis |
|
Thiếu máu ác tinh |
|
Porphyria |
|
Uremia |
|
Bệnh thần kinh do rượu |
|
Bệnh gan |
|
Bệnh thần kinh Paraneoplastic |
|
Hội chứng Lambert-Eaton |
|
Thiếu hụt Dopamine beta hydroxylase |
|
Hội chứng Adie’ |
Tài liệu tham khảo
1. Schondorf R, Low PA. Idiopathic postural orthostatic tachycardia syndrome: an attenuated form of acute pandysautonomia? Neurology 1993; 43:132.
2. Vernino S, Low PA, Fealey RD, et al. Autoantibodies to ganglionic acetylcholine receptors in autoimmune autonomic neuropathies. N Engl J Med 2000; 343:847.
3. Sandroni P, Opfer-Gehrking TL, McPhee BR, Low PA. Postural tachycardia syndrome: clinical features and follow-up study. Mayo Clin Proc 1999; 74:1106.
4. Ojha A, McNeeley K, Heller E, et al. Orthostatic syndromes differ in syncope frequency. Am J Med 2010; 123:245.
5. Low PA, Novak V, Spies JM, et al. Cerebrovascular regulation in the postural orthostatic tachycardia syndrome (POTS). Am J Med Sci 1999; 317:124.
6. Schondorf R, Benoit J, Stein R. Cerebral autoregulation in orthostatic intolerance. Ann N Y Acad Sci 2001; 940:514.
7. Singer W, Sletten DM, Opfer-Gehrking TL, et al. Postural tachycardia in children and adolescents: what is abnormal? J Pediatr 2012; 160:222.
8. Raj V, Haman KL, Raj SR, et al. Psychiatric profile and attention deficits in postural tachycardia syndrome. J Neurol Neurosurg Psychiatry 2009; 80:339.
9. Raj SR, Black BK, Biaggioni I, et al. Acetylcholinesterase inhibition improves tachycardia in postural tachycardia syndrome. Circulation 2005; 111:2734.
10. Shannon JR, Diedrich A, Biaggioni I, et al. Water drinking as a treatment for orthostatic syndromes. Am J Med 2002; 112:355.
11. Gordon VM, Opfer-Gehrking TL, Novak V, Low PA. Hemodynamic and symptomatic effects of acute interventions on tilt in patients with postural tachycardia syndrome. Clin Auton Res 2000; 10:29.
12. Raj SR, Black BK, Biaggioni I, et al. Propranolol decreases tachycardia and improves symptoms in the postural tachycardia syndrome: less is more. Circulation 2009; 120:725.







