(Kostas Tsioufis, Stella Douma, Manolis S. Kallistratos, Athanasios J. Manolis.
Effectiveness and Adherence to Treatment with Perindopril/ Indapamide/Amlodipine Single‑Pill Combination in a Greek Population with Hypertension. Clinical Drug Investigation (2019); 39:385–393 https://doi.org/10.1007/s40261-019-00761-0)
Biên dịch: ThS.BS. TRẦN CÔNG DUY
Bộ môn Nội, Đại học Y Dược TP. Hồ Chí Minh
Khoa Nội Tim Mạch, Bệnh viện Chợ Rẫy
TÓM TẮT
Đại cương: Mặc dù có nhiều chứng cứ và lợi ích của điều trị tăng huyết áp nhưng sự tuân thủ điều trị vẫn còn thấp.
Mục tiêu: Đánh giá sự tuân thủ điều trị với viên phối hợp liều cố định perindopril/indapamide/amlodipine, hiệu quả hạ áp cũng như tính an toàn và dung nạp của viên phối hợp này trong hơn 4 tháng điều trị.
Phương pháp: Nghiên cứu tiến cứu, không can thiệp, đa trung tâm có 2.285 bệnh nhân tăng huyết áp sử dụng perindopril/indapamide/amlodipine. Dữ liệu được ghi nhận tại thời điểm ban đầu, 1 tháng và 4 tháng.
Kết quả: Trong 2285 bệnh nhân tăng huyết áp của nghiên cứu, 50,5% bệnh nhân có nguy cơ cao/rất cao. Huyết áp tâm thu (HATT)/huyết áp tâm trương (HATTr) giảm từ 162,3 ± 13,3/93,1 ± 9,3 mmHg ban đầu xuống 129,7 ± 8,3/78,6 ± 7,1 mmHg tại 4 tháng (p < 0,001). Bệnh nhân với trị số huyết áp ban đầu càng cao giảm huyết áp càng nhiều. Các bệnh nhân tăng huyết áp giai đoạn 1, 2 và 3 giảm HATT/HATTr lần lượt 21,5/10,4 mmHg, 34,2/14,7 mmHg, và 51,2/22,5 mmHg tại thời điểm kết thúc nghiên cứu (p < 0,001). Chỉ 26 bệnh nhân (1,1%) ngưng điều trị sớm (0,58% do phản ứng hoặc biến cố có hại)
Kết luận: Viên phối hợp perindopril/indapamide/amlodipine giảm huyết áp nhanh và có ý nghĩa. Mức độ hạ áp có liên quan với mức độ tăng huyết áp và/hoặc với nguy cơ tim mạch toàn thể tại thời điểm ban đầu. Đơn giản hóa chế độ điều trị thuốc bằng cách sử dụng viên phối hợp cải thiện sự tuân thủ và có tính dung nạp tốt.
| NHỮNG ĐIỂM QUAN TRỌNG |
| Viên phối hợp perindopril/indapamide/amlodipine giảm huyết áp nhanh và có ý nghĩa. |
| Mức độ hạ áp có liên quan với mức độ tăng huyết áp. |
| Sự tuân thủ điều trị cao với viên phối hợp. |
- MỞ ĐẦU
Tăng huyết áp, nguyên nhân hàng đầu của tử vong và bệnh tật do tim mạch gây ra hơn 9 triệu trường hợp tử vong mỗi năm [1,2]. Mặc dù có những lợi ích rõ ràng của việc kiểm soát huyết áp, tỉ lệ kiểm soát huyết áp trên thế giới chưa cao. Dữ liệu từ Khảo sát Sức khỏe và Dinh dưỡng Quốc gia ở Hoa Kỳ cho thấy huyết áp không được kiểm soát ở khoảng 50% bệnh nhân tăng huyết áp [3]. Sự trì trệ lâm sàng cũng như sự tuân thủ điều trị kém có thể dẫn đến tỉ lệ kiểm soát huyết áp thấp. Trong một nghiên cứu hồi cứu ở 7253 bệnh nhân tăng huyết áp [4], điều trị hạ áp không được tối ưu hóa ở 86,9% lần khám khi huyết áp ≥ 140/90 mmHg, cho thấy sự trì trệ lâm sàng là một trở ngại chính để kiểm soát huyết áp. Các lỗi kê đơn, sự kê đơn không phù hợp hoặc điều trị phối hợp không phù hợp và sự kê đơn liều thấp hơn của bác sĩ do lo lắng về khả năng dung nạp cũng có thể góp phần điều trị chưa tối ưu [5–7].
Sau một số thử nghiệm lâm sàng ngẫu nhiên có đối chứng, phần lớn bệnh nhân tăng huyết áp sẽ cần điều trị phối hợp, trong khi khoảng 25-30% bệnh nhân sẽ cần điều trị phối hợp ba thuốc để đạt mức huyết áp mong muốn [8-10]. Ngoài ra, hướng dẫn hiện hành về quản lý tăng huyết áp của Hội Tăng Huyết Áp/Hội Tim Châu Âu (European Society of Hypertension/Cardiology [ESH/ESC]) [11] khẳng định hơn 33% và khoảng 50% bệnh nhân có thể lần lượt ngưng điều trị sau 6 tháng và 1 năm, nhấn mạnh sự thật rằng sự tuân thủ điều trị kém là một yếu tố quan trọng dẫn đến kiểm soát huyết áp kém. Điều trị phối hợp ngay từ đầu có thể mang lại những lợi ích quan trọng như kiểm soát huyết áp nhanh hơn, bảo vệ sớm những bệnh nhân nguy cơ cao và tuân thủ tốt hơn [12]. Đơn giản hóa chế độ thuốc bằng cách sử dụng viên phối hợp có thể cải thiện sự tuân thủ điều trị, trong khi cũng cải thiện kiểm soát huyết áp và giảm tác dụng phụ của thuốc [8].
Ở Hy Lạp, dữ liệu dịch tễ học, đặc điểm lâm sàng và điều trị tăng huyết áp được ngoại suy chủ yếu từ các thử nghiệm lâm sàng và nghiên cứu sổ bộ ở châu Âu và Hoa Kỳ. Tuy nhiên, nước này không có dữ liệu dịch tễ học gần đây về tăng huyết áp, ngoại trừ các thử nghiệm lâm sàng nhỏ. Trong các thử nghiệm lâm sàng quốc tế, cở mẫu bệnh nhân Hy Lạp thường nhỏ và không đại diện dân số chung. Hơn nữa, các thử nghiệm này gồm những bệnh nhân được theo dõi trong các bệnh viện lớn dưới tiêu chuẩn điều trị nghiêm ngặt không đại diện cho thực hành lâm sàng chuẩn của đa số bác sĩ không làm ở bệnh viện.
Mục tiêu chính của nghiên cứu này là sự tuân thủ điều trị của bệnh nhân với viên phối hợp perindopril/indapamide/amlodipine. Mục tiêu phụ là giảm và kiểm soát huyết áp cũng như tính an toàn và khả năng dung nạp viên phối hợp này trong thời gian điều trị 4 tháng. Ngoài ra, mục tiêu khác của nghiên cứu này là cung cấp thông tin cập nhật về điều trị, đặc điểm lâm sàng và nguy cơ tim mạch của những bệnh nhân Hy Lạp tăng huyết áp trong thực hành lâm sàng hàng ngày.
- PHƯƠNG PHÁP
Đây là một nghiên cứu không can thiệp, tiến cứu được thực hiện ở 230 phòng khám tư trải rộng khắp toàn bộ vùng địa lý của nước Hy Lạp, đại diện cho các kiểu dịch tễ học ở Hy Lạp và hợp tác với ba khoa tim mạch của các bệnh viện ở nước này. Dữ liệu được ghi nhận tại thời điểm ban đầu (lần khám đầu tiên), tại 1 tháng (lần khám thứ hai), và tại 4 tháng (lần khám thứ ba).
Nghiên cứu được thiết kế theo khuyến cáo của các hướng dẫn thực hành dịch tễ dược học tốt và các nguyên tắc thực hành lâm sàng tốt. Nghiên cứu được các Ủy ban Y đức của tất cả trung tâm chấp thuận. Tất cả bệnh nhân được thông báo và kí bản đồng thuận trước khi nhận vào nghiên cứu. Các bác sĩ được chọn lọc theo tiêu chuẩn có chuyên môn khoa học và khả năng tham gia nghiên cứu không can thiệp tiến cứu. Họ được đánh giá và chấp thuận bởi Trung tâm Điều phối Nghiên cứu, một bệnh viện đa khoa ở khu vực thành thị, và chấp thuận bởi Ủy ban Y đức và Khoa học của bệnh viện. Sự phân bố các bác sĩ khắp nước Hy Lạp được chọn nhằm mục đích nghiên cứu đại diện cho dân số Hy Lạp.
Các bệnh nhân nam hoặc nữ ≥ 18 tuổi, được chẩn đoán tăng huyết áp nguyên phát. Quyết định sử dụng viên phối hợp perindopril/indapamide/amlodipine được thực hiện chỉ dựa vào tiêu chuẩn lâm sàng; mong muốn của bệnh nhân trong nghiên cứu là phụ.
Tất cả bệnh nhân được khởi trị và điều trị với viên phối hợp perindopril /indapamide/amlodipine mỗi ngày (các liều sẵn có 5 mg/1,25 mg/5 mg, 5 mg/1,25 mg/10 mg, 10 mg/2,5 mg/5 mg và 10 mg/2,5 mg/10 mg) theo chỉ định và dựa vào đánh giá lâm sàng. Tăng liều đến liều cao thất được nghiên cứu viên quyết định nếu cần. Tiêu chuẩn loại trừ là các bệnh nhân có tăng huyết áp thứ phát; bệnh nặng giai đoạn cuối (ung thư hoặc suy gan, suy hô hấp, suy tim hoặc suy tim nặng); bệnh tâm thần kinh nặng; tai biến mạch máu não với khiếm khuyết thần kinh tồn dư nặng; và thai kỳ, cho con bú hoặc mong muốn mang thai.
Đặc điểm ban đầu như dữ liệu dân số, bệnh đồng mắc và các yếu tố nguy cơ được ghi nhận tại thời điểm ban đầu; các thuốc đang sử dụng và huyết áp được ghi nhận tại thời điểm ban đầu, 1 tháng và 4 tháng. Các phương pháp được sử dụng để đo huyết áp và đánh giá nguy cơ tim mạch toàn thể theo khuyến cáo ESH/ESC [11] (ba lần ở phòng khám sử dụng dụng cụ đo tự động với bệnh nhân ở tư thế ngồi, cách 1-2 phút sau khi nghỉ ngơi 3-5 phút). Ngoài ra, thời gian và lý do ngưng điều trị và biến cố có hại cũng được ghi nhận. Sự tuân thủ điều trị được bệnh nhân báo cáo tại 1 và 4 tháng sử dụng thang đo tuân thủ tăng huyết áp Hill-Bone. Thang đo này tập trung vào các bệnh nhân tăng huyết áp, dùng mô hình thang đo Likert với định dạng trả lời bốn mức: (4) luôn luôn, (3) thường xuyên, (2) thỉnh thoảng và (1) không bao giờ, để các đối tượng có thể trả lời mỗi mục về tần số. Thang đo có 14 mục và tổng điểm từ 14 (thấp nhất) đến 56 (cao nhất). Phiên bản có giá trị của thang đo này trong tiếng Hy Lạp được chia thành ba nhóm – ba lĩnh vực hành vi quan trọng của điều trị tăng huyết áp: (1) giảm nhập sodium – ba mục; (2) giữ đúng hẹn – ba mục và (3) sử dụng thuốc – tám mục. Ngoài ra, bác sĩ điều trị có thể kiểm chứng sự thực hiện đơn thuốc từ hệ thống dữ liệu đơn thuốc quốc gia sau lần khám thứ hai và ba. Các bệnh nhân được định nghĩa nguy cơ cao khi điểm SCORE (Systematic COronary Risk Evaluation system) 5-10% và nguy cơ rất cao khi SCORE > 10% [11].
Phân tích thống kê
Tất cả thông số nghiên cứu được trình bày bằng thống kê mô tả. Biến số liên tục (HATT, HATTr, tuổi, …) được trình bày ở dạng trung bình ± độ lệch chuẩn (ĐLC), trung vị, trị số tối đa và tối thiểu. Đối với các biến số phân loại/thứ tự (như các mục của thang đo tuân thủ), các thống kê như trên cũng như bảng tần suất được sử dụng. Các biến số phân loại/định danh (như giới tính) được trình bày bằng các bảng tần suất. Phân tích các trị số lặp lại của kỹ thuật phương sai được dùng để kiểm định sự khác biệt giữa các trị số huyết áp trung bình (HATT-HATTr) của ba lần khám trong nghiên cứu. Phép kiểm t bắt cặp được dùng cho tất cả ba so sánh giữa các lần khám. Phép kiểm Friedman được dùng để kiểm tra sự thay đổi phân loại huyết áp theo thời gian. Phép kiểm Wilcoxon sign-rank được dùng để so sánh bắt cặp giữa các lần khám. Hồi quy tuyến tính đa biến được dùng để kiểm định mối liên quan của dữ liệu dân số, tiền sử, nguy cơ tim mạch cũng như sự tuân thủ điều trị (các biến số độc lập) với sự khác biệt huyết áp giữa lần khám thứ nhất và thứ ba (các biến số phụ thuộc). Phân loại huyết áp ban đầu cũng được sử dụng là biến số độc lập của mô hình hồi quy. Mức ý nghĩa của tất cả phép kiểm đạt được với trị số p < 0,05. Khoảng thời gian 4 tháng được chọn vì được xem đủ để phân tích thống kê cho kết quả và kết luận có tính tin cậy.
- KẾT QUẢ
Nghiên cứu có1888 bệnh nhân (82,6%) sử dụng liều hằng định trong thời gian nghiên cứu trong khi 397 bệnh nhân (17,4%) được tăng liều. Đặc điểm ban đầu của bệnh nhân được trình bày ở bảng 1. Trong 2285 bệnh nhân tham gia nghiên cứu, 53,1% bệnh nhân là nam giới, tuổi trung bình 64,8 ± 11,0, chỉ số khối cơ thể (BMI) trung bình là 28,5 ± 3,9 kg/m2, và khoảng 5 trong 10 bệnh nhân (50,5%) có nguy cơ cao hoặc rất cao. Các thuốc sử dụng trong toàn bộ thời gian thử nghiệm được trình bày ở bảng 2.
Trong hai lần khám sau điều trị, trị số trung bình của điểm tuân thủ Hill-Bone (sử dụng thuốc, giảm nhập sodium và giữ đúng hẹn) rất gần với trị số tối thiểu (tuân thủ cao) (Bảng 3, 4). Theo phân tích hồi quy tuyến tính đa biến, sự tuân thủ có liên quan với các thông số sau: bệnh nhân nam (p < 0,05), trẻ tuổi (p < 0,001), BMI cao (p < 0,05), hút thuốc lá (p < 0,05) và bệnh mạch máu não hoặc hội chứng chuyển hóa (p < 0,01) có sự tuân thủ thấp (điểm tuân thủ Hill-Bone cao).
Trị số HATT/HATTr trung bình giảm từ 162,3 ± 13,3/93,1 ± 9,3 mmHg tại thời điểm ban đầu xuống 135,3 ± 10,2/81.4 ± 7,6 mmHg sau 1 tháng và 129,7 ± 8,3/78,6 ± 7,1 mmHg sau 4 tháng (p < 0,001).
Tại thời điểm ban đầu, tỉ lệ bệnh nhân với huyết áp bình thường hoặc bình thường cao khoảng 3%, trong khi tỉ lệ tương ứng tại 1 tháng là 56,6% và khoảng 82% tại 4 tháng. Tỉ lệ bệnh nhân tăng huyết áp độ 2 hoặc độ 3 tại thời điểm ban đầu là khoảng 70%, trong khi tỉ lệ tương ứng tại 4 tháng chỉ 0,4% (Hình 1). Các bệnh nhân với mức huyết áp (Hình 2) và nguy cơ tim mạch cao hơn tại thời điểm ban đầu, bệnh nhân tuân thủ điều trị và bệnh nhân không có bệnh mạch máu não hoặc hội chứng chuyển hóa giảm HATT có ý nghĩa thống kê (p < 0,001). Các bệnh nhân với mức huyết áp cao hơn và trẻ tuổi có mức giảm huyết áp nhiều hơn (p < 0,001). Bệnh nhân với tăng huyết áp giai đoạn 1, 2 và 3 có giảm HATT/HATTr lần lượt là 21,5/10,4 mmHg, 34,2/14,7 mmHg và 51,2/22,5 mmHg tại thời điểm hoàn thành nghiên cứu (p < 0,001) (Hình 2).
Trong 2285 bệnh nhân tăng huyết áp, chỉ một số phản ứng hoặc biến cố có hại (n = 34) được báo cáo (32 trường hợp liên quan điều trị và 2 trường hợp không liên quan điều trị – chóng mặt và nhiễm trùng gây tử vong), phần lớn không nặng và xảy ra ở các liều khác nhau, như:
- 15 trường hợp phù (mắt cá chân/chi dưới), tất cả không nặng, với các liều viên phối hợp perindopril/indapamide/ amlodipine: 10/2,5/10 (6 trường hợp), 10/2,5/5 (4 trường hợp), 5/1,25/10 (3 trường hợp), 5/1,25/5 (2 trường hợp).
- Bốn trường hợp ho, tất cả không nặng, với các liều sau: 5/1,25/5 (2 trường hợp), 10/2,5/5 (1 trường hợp), 10/2,5/10 (1 trường hợp).
- Hai trường hợp hạ kali máu với liều 10/2,5/5 (một trường hợp nặng).
- Sáu trường hợp hạ huyết áp tư thế/tụt huyết áp với liều khác nhau: ba trường hợp nặng (với các liều 10/2,5/5; 10/2,5/10; và 5/1,25/5).
Lý do thường gặp nhất ngưng điều trị là tụt huyết áp (bốn bệnh nhân), phù chi dưới/mắt cá chân (ba bệnh nhân) và ho (hai bệnh nhân).
Có một trường hợp ngưng điều trị do nhiễm trùng không liên quan với thuốc nghiên cứu. Ngoài ra, ba trường hợp ngưng điều trị liên quan buồn nôn và nôn, đau bụng nhiều và hạ kali máu. Cuối cùng, mười bệnh nhân không đến tái khám theo lịch.
Tổng cộng 26 bệnh nhân (1,1%) ngưng điều trị sớm và chỉ 34 bệnh nhân biểu hiện phản ứng hoặc biến cố có hại, dẫn đến ngưng điều trị ở 13 bệnh nhân (0,58%).
- BÀN LUẬN
Đây là nghiên cứu quy mô lớn đầu tiên ở Hy Lạp và thử nghiệm lớn thứ hai trên thế giới đánh giá hiệu quả và sự tuân thủ điều trị với viên phối hợp perindopril/indapamide/ amlodipine [13]. Viên phối hợp perindopril/indapamide/ amlodipine giảm huyết áp vượt trội so với điều trị kép perindopril/ indapamide (không tăng biến cố có hại liên quan điều trị) trong một thử nghiệm ngẫu nhiên có đối chứng [14].
Nghiên cứu này được thực hiện trong tình huống lâm sàng đời thực, phát hiện sự tuân thủ cao với điều trị viên phối hợp perindopril/indapamide/amlodipine cũng như giảm huyết áp nhanh (1 tháng) và có ý nghĩa, tính an toàn và khả năng dung nạp tốt.
Sự tuân thủ điều trị, kết cục chính của nghiên cứu này, cao ở cả hai lần tái khám tháng 1 và tháng 4. Sự đơn giản hóa chế độ thuốc hạ áp thay vì dùng ba viên khác nhau, đạt mức huyết áp mục tiêu nhanh chóng và tỉ lệ thấp biến cố có hại có thể giải thích sự tuân thủ cao, có thể do tăng sự tự tin của bệnh nhân. Thực ra, điều trị phối hợp dẫn đến đáp ứng huyết áp tức thì với xác suất cao hơn đạt huyết áp mục tiêu ở bệnh nhân với trị số huyết áp cao, và xác suất thấp hơn kém tuân thủ với nhiều sự thay đổi điều trị [11]. Một số nghiên cứu đã cho thấy bệnh nhân nhận điều trị viên phối hợp có tỉ lệ ngưng điều trị thấp hơn và tuân thủ điều trị tốt hơn so với nhiều viên rời [5-7, 15]. Một nghiên cứu quan sát lớn 6 tháng nhận vào 382.476 bệnh nhân tăng huyết áp [15] đánh giá sự tuân thủ điều trị của bệnh nhân được khởi trị viên phối hợp và bệnh nhân được khởi trị phối hợp các viên rời, và phát hiện sự tuân thủ là 72,8% ở nhóm viên phối hợp và 61,3% ở nhóm phối hợp các viên rời. Ngoài ra, tỉ lệ ngưng điều trị ở nhóm viên phối hợp là 40,7% thấp hơn có ý nghĩa nhóm phối hợp các viên rời (59,3%), cho thấy sự kiên trị (persistence) ở nhóm viên phối hợp. Đơn giản hóa chế độ thuốc bằng cách sử dụng viên phối hợp có thể vượt qua rào cản của sự tuân thủ điều trị và không những cải thiện hiệu quả hạ áp và giảm tác dụng phụ của thuốc mà còn cải thiện tiên lượng bệnh nhân [15-18].
Một phân tích hồi cứu gần đây ở 9929 bệnh nhân dùng viên phối hợp so với 18.665 bệnh nhân dùng các viên rời cho thấy tỉ lệ biến cố tim mạch 5 năm thấp hơn ở nhóm viên phối hợp so với nhóm các viên rời [tỉ số nguy hại HR: 0,74; khoảng tin cậy 95%: 0,70-0,77; p < 0,0001] [19].
Trong nghiên cứu hiện tại, điểm tuân thủ có liên quan mạnh với tuổi. Dường như các bệnh nhân cao tuổi có động lực điều trị hơn và một số nghiên cứu cho thấy lớn tuổi có liên quan với sự tuân thủ điều trị cao hơn [20]. Trong nghiên cứu hiện tại, người hút thuốc lá tuân thủ thấp hơn (điểm Hill-Bone cao hơn). Dữ liệu từ Hệ thống Khảo Sát Yếu Tố Nguy Cơ Hành Vi (Behavioral Risk Factor Surveillance System [BRFSS]) 2007 cho thấy người hút thuốc lá ít được nhận tư vấn tập thể dục, giảm nhập muối và sử dụng thuốc hạ áp so với người không hút thuốc lá, nhưng họ được nhận tư vấn nhiều hơn về giảm sử dụng rượu [21].
Dữ liệu đời thực cho thấy 50% bệnh nhân có tăng huyết áp kháng trị được phát hiện không tuân thủ hoàn toàn hoặc một phần [22]. Một vấn đề thường gặp khác là sự kê đơn không phù hợp ở hơn 50% bệnh nhân [5]. Ngoài ra, điều trị phối hợp không phù hợp ở 40,4% bệnh nhân được mô tả gần đây [6] đặc biệt liên quan với sử dụng các thuốc có các cơ chế tác dụng tương tự như các thuốc ức chế kép hệ renin-angiotensin-aldosterone hoặc liều thấp lợi tiểu thiazide. Hơn nữa, các bác sĩ có khuynh hướng kê đơn thuốc với liều thấp hơn khuyến cáo do lo ngại về khả năng dung nạp [23].
Viên phối hợp có thể cung cấp cơ hội giải quyết các vấn đề này và cải thiện kiểm soát huyết áp bằng cách đơn giản hóa công việc điều chỉnh và tăng liều của các thuốc thành phần và cho phép đạt mục tiêu huyết áp nhanh hơn. Vì bệnh nhân cần ít thời gian hơn để phát hiện rằng điều trị này là thích hợp nên ít bệnh nhân ngưng điều trị hơn [12, 13]. Viên phối hợp có lợi về kiểm soát huyết áp dài hạn và giảm các biến cố tim mạch, và các nghiên cứu lâm sàng ủng hộ khởi trị viên phối hợp hơn một thuốc đơn trị [12, 24-26].
Trong một nghiên cứu lâm sàng đánh giá bằng đo huyết áp lưu động 24 giờ, tỉ lệ đáp ứng cao hơn có ý nghĩa ở nhóm viên phối hợp so với nhóm các viên rời: 45,3% so với 32,8% (p < 0,05) tại tháng 1 và 64,8% so với 46,9% (p < 0,05) tại tháng 4 [27]. Trong một nghiên cứu có đối chứng, mù đôi khác gần đây [14] ở những bệnh nhân không kiểm soát huyết áp với hai thuốc, Mourad và cộng sự chứng minh rằng khi chuyển sang điều trị bộ ba phù hợp (perindopril/indapamide/amlodipine) với điều chỉnh tăng liều, hơn 80% bệnh nhân kiểm soát huyết áp tại thời điểm kết thúc nghiên cứu sau 4 tháng.
Trong nghiên cứu này, điều trị viên phối hợp perindopril/indapamide/amlodipine giảm huyết áp nhanh và có ý nghĩa. Hiệu quả giảm HATT/HATTr trung bình là 32,6 ± 14,6/14,5 ± 10,0 mmHg và khoảng 82% bệnh nhân có trị số HATT/HATTr < 140/90 mmHg tại thời điểm hoàn thành nghiên cứu, phù hợp với tỉ lệ kiểm soát huyết áp cao được báo cáo trước đây của viên phối hợp này [14]. Các kết quả tương tự được nhận thấy trong một nghiên cứu quan sát khác nhãn mở, tiến cứu trên 11.209 bệnh nhân tăng huyết áp [13], trong đó, sau khi điều trị viên phối hợp perindopril/indapamide/amlodipine, HATT/HATTr giảm 24,8 ± 15,5/11,4 ± 9,9 mmHg sau 3 tháng điều trị. Trong hai nghiên cứu, bệnh nhân với nguy cơ tim mạch và mức huyết áp ban đầu cao hơn giảm huyết áp nhiều hơn. Điều này có thể giải thích kết quả hạ áp nhiều hơn trong nghiên cứu của chúng tôi bởi vì mức huyết áp ban đầu của chúng tôi cao hơn (162,3 ± 13,3/93,1 ± 9,3 mmHg so với 156,6 ± 16,1/91,6 ± 9,3 mmHg) trong khi thời gian theo dõi dài hơn (4 tháng).
Tình trạng mức độ hạ áp liên quan với mức huyết áp ban đầu cũng như nguy cơ tim mạch toàn thể được đánh giá rõ vì ở các bệnh nhân nguy cơ tim mạch cao, việc giảm và kiểm soát huyết áp nhanh chóng sẽ giảm đáng kể bệnh suất và tử suất tim mạch [11, 28, 29], cho phép các bác sĩ điều trị phối hợp ở bệnh nhân nguy cơ cao thậm chí với mức độ tăng huyết áp thấp hơn theo các hướng dẫn hiện hành [11].
Những lo ngại của các bác sĩ khi sử dụng viên phối hợp gồm có khả năng dung nạp, tính linh động thấp hơn khi thay đổi liều và sự khác biệt về thời gian tác dụng của các thuốc được phối hợp. Tuy nhiên, một số tranh luận thiên về ủng hộ tính an toàn của viên phối hợp: viên phối hợp gồm các thuốc thuộc những nhóm thuốc khác nhau phù hợp với các khuyến cáo và ở các liều được kiểm định trong các thử nghiệm lâm sàng và an toàn, hiệu quả, có lợi về kiểm soát huyết áp dài hạn và giảm các biến cố tim mạch [12, 24–26]. Ngược lại, việc sử dụng không hiệu quả các thuốc có thể ảnh hưởng tiêu cực đến kết cục lâm sàng [30], và tình huống này có thể được quan sát với sử dụng các viên rời. Nguy cơ tác dụng phụ cũng có thể gây ra sự không tuân thủ điều trị [30].
Viên phối hợp perindopril/indapamide/amlodipine đã được báo cáo dung nạp tốt trước đây [14] và được khẳng định trong nghiên cứu này. Chỉ có 0,58% bệnh nhân ngưng điều trị do phản ứng hoặc biến cố có hại. Khi sử dụng viên phối hợp, các tác dụng hiệp đồng sinh lý và dược lý giữa các nhóm thuốc khác nhau [11] có thể không những giảm huyết áp nhiều hơn mà còn giảm thiểu tác dụng phụ. Một yếu tố của điều trị viên phối hợp là có thể đối kháng khuynh hướng gây ra tác dụng phụ của từng thuốc. Ví dụ, ức chế men chuyển có thể giảm phù ngoại biên do ức chế canxi bằng cách chống lại các ảnh hưởng vi tuần hoàn [29, 31, 32].
Cuối cùng, nghiên cứu này cung cấp dữ liệu về đặc điểm lâm sàng và điều trị hàng ngày các bệnh nhân tăng huyết áp ở Hy Lạp, nơi ít nghiên cứu quy mô lớn sẵn có và điều trị tăng huyết áp chủ yếu dựa vào dữ liệu từ các thử nghiệm lâm sàng lớn và nghiên cứu sổ bộ ở châu Âu và Hoa Kỳ.
Hạn chế
Vì đây là nghiên cứu quan sát, hiệu quả và tính an toàn của perindopril/indapamide/ amlodipine không được đánh giá so sánh với nhóm chứng và không có phân bố ngẫu nhiên. Tuy nhiên, các nghiên cứu quan sát cung cấp thông tin bổ sung cho các thử nghiệm lâm sàng ngẫu nhiên, các bệnh nhân với tiêu chuẩn nhận vào ít chặt chẽ hơn, phản ánh thực hành lâm sàng [33, 34]. Ngoại trừ sử dụng thuốc ức chế beta (14 %), chỉ một số rất ít bệnh nhân sử dụng thuốc hạ áp khác trong nghiên cứu (lợi tiểu 1,3%, ức chế alpha 1%, ức chế canxi 0,3%, ức chế men chuyển 0,2%). Việc xem xét ảnh hưởng của yếu tố có thể thay đổi và không được đo lường này trong nghiên cứu đối với kết quả chung của nghiên cứu là không khả thi. Tuy nhiên, các bệnh nhân tham gia và kiểu thực hành đại diện cho điều trị lâm sàng hàng ngày của bệnh nhân tăng huyết áp ở Hy Lạp và nghiên cứu này có cở mẫu khá lớn.
Theo dữ liệu được xuất bản [35], 50% bệnh nhân khởi trị tăng huyết áp ngưng điều trị trong năm đầu tiên. Điều này khẳng định các thuốc hạ áp hiện tại không luôn luôn được sử dụng theo cách hiệu quả nhất. Sử dụng viên phối hợp hai hoặc nhiều hơn các thuốc hạ áp có liên quan đáng kể với sự tuân thủ tốt hơn khi sử dụng các thuốc viên rời tương tự [18].
- KẾT LUẬN
Trong nghiên cứu hiện tại, viên phối hợp perindopril/indapamide/amlodipine giảm huyết áp nhanh chóng và có ý nghĩa ở các bệnh nhân tăng huyết áp nguyên phát trong tình huống lâm sàng đời thực. Mức độ hạ áp có liên quan với mức độ tăng huyết áp và/hoặc nguy cơ tim mạch toàn thể tại thời điểm ban đầu. Chế độ điều trị đơn giản này có sự tuân thủ và khả năng dung nạp cao. Do đó, viên phối hợp perindopril/indapamide/amlodipine mang lại cơ hội giải quyết nhu cầu chưa được đáp ứng trong cải thiện kiểm soát huyết áp và kết cục tim mạch, và góp phần loại bỏ cái gọi là tăng huyết áp kháng trị.
TÀI LIỆU THAM KHẢO
- Poulter NR, Prabhakaran D, Caulfield M. Hypertension. Lancet. 2015;22(386):801–12.
- Kintscher U. The burden of hypertension. EuroIntervention. 2013;9(Suppl R):R12–5. https ://doi.org/10.4244/eijv9 sra3.
- Yoon SS, Carroll MD, Fryar CD. Hypertension prevalence and control among adults: United States, 2011–2014. NCHS Data Brief. 2015;220:1–8.
- Okonofua EC, Simpson KN, Jesri A, Rehman SU, Durkalski VL, Egan BM. Therapeutic inertia is an impediment to achieving the Healthy People 2010 blood pressure control goals. Hypertension. 2006;47:345–51.
- Márquez PHP, Torres OH, San-José A, Vidal X, Agustí A, Formiga F, et al. Potentially inappropriate antihypertensive prescriptions to elderly patients: results of a prospective, observational study. Drugs Aging. 2017;34:453–66.
- Petrák O, Zelinka T, Štrauch B, Rosa J, Šomlóová Z, Indra T, et al. Combination antihypertensive therapy in clinical practice. The analysis of 1254 consecutive patients with uncontrolled hypertension. J Hum Hypertens. 2016;30:35–9.
- Al-Ganmi AH, Perry L, Gholizadeh L, Alotaibi AM. Cardiovascular medication adherence among patients with cardiac disease: a systematic review. J Adv Nurs. 2016;72:3001–14.
- Frank J. Managing hypertension using combination therapy. Am Fam Physician. 2008;77:1279–86.
- Thoenes M, Neuberger HR, Volpe M, Khan BV, Kirch W, Böhm M. Antihypertensive drug therapy and blood pressure control in men and women: an international perspective. J Hum Hypertens. 2010;24:336–44.
- Cushman W, Ford C, Cutler J, Margolis K, Davis B, Grimm R, et al. Success and predictors of blood pressure control in diverse North American settings: the antihypertensive and lipid-lowering treatment to prevent heart attack trial (ALLHAT). J Clin Hypertens (Greenwich). 2002;4:393–404.
- Mancia G, Fagard R, Narkiewicz K, Redon J, Zanchetti A, Böhm M, et al. 2013 ESH/ESC Guidelines for the management of arterial hypertension: the Task Force for the management of arterial hypertension of the European Society of Hypertension (ESH) and of the European Society of Cardiology (ESC). Eur Heart J. 2013;34:2159–219.
- Mancia G, Rea F, Cuspidi C, Grassi G, Corrao G. Blood pressure control in hypertension. Pros and cons of available treatment strategies. J Hypertens. 2017;35: 225–33.
- Ábrahám G, Dézsi CA. The antihypertensive efficacy of the triple fixed combination of perindopril, indapamide, and amlodipine: the results of the PETRA study. Adv Ther. 2017;34:1753–63. https: // doi.org/10.1007/s1232 5-017-0572-1.
- Mourad JJ, Amodeo C, de Champvallins M, BrzozowskaVillatte R, Asmar R, Study coordinators, investigators. Blood pressure-lowering efficacy and safety of perindopril/indapamide/amlodipine single-pill combination in patients with uncontrolled essential hypertension: a multicenter, randomized, double-blind, controlled trial. J Hypertens. 2017;35(7):1481–95. https ://doi.org/10.1097/hjh.0000000000001359.
- Yang W, Chang J, Kahler KH, Fellers T, Orloff J, Wu EQ, et al. Evaluation of compliance and health care utilization in patients treated with single pill vs. free combination antihypertensives. Curr Med Res Opin. 2010;26:2065–76.
- Bangalore S, Kamalakkannan G, Parkar S, Messerli F. Fixeddose combinations improve medication compliance: a metaanalysis. Am J Med. 2007;120:713–9.
- Brixner D, Jackson K, Sheng X, Nelson R, Keskinaslan A. Assessment of adherence, persistence, and costs among valsartan and hydrochlorothiazide retrospective cohorts in free- and fixed-dose combinations. Curr Med Res Opin. 2008;24:2597–607.
- Gupta A, Arshad S, Poulter N. Compliance, safety, and effectiveness of fixed-dose combinations of antihypertensive agents: a metaanalysis. Hypertension. 2010;55:399–407.
- Belsey JD. Optimizing adherence in hypertension: a comparison of outcomes and costs using single tablet regimens vs individual component regimens. J Med Econ. 2012;15:897–905.
- Vermeire E, Hearnshaw H, Van Royen P, Denekens J. Patient adherence to treatment: three decades of research. A comprehensive review. J Clin Pharm Ther. 2001;26:331–42. 21. Caban-Martinez AJ, Davila EP, Zhao W, Arheart K, Hooper MW, Byrne M, et al. Disparities in hypertension control advice according to smoking status. Prev Med. 2010;51:302–6.
- McCallum L. Hypertension—state of the art 2017. Clin Med (Lond). 2017;17:338–40.
- Chung N, Baek S, Chen M-F, Liau CS, Park CG, Park J, et al. 2008 Expert recommendations on the challenges of hypertension in Asia. Int J Clin Pract. 2008;62:1306–12.
- Corrao G, Parodi A, Nicotra F, Zambon A, Merlino L, Cesana G, et al. Better compliance to antihypertensive medications reduces cardiovascular risk. J Hypertens. 2011;29:610–8.
- Gradman AH, Basile JN, Carter BL, Bakris GL. Combination therapy in hypertension. J Clin Hypertens (Greenwich). 2011;13:146–54.
- Byrd JB, Zeng C, Tavel HM, Magid DJ, O’Connor PJ, Margolis KL, et al. Combination therapy as initial treatment for newly diagnosed hypertension. Am Heart J. 2011;162:340–6.
- Selak V, Elley CR, Bullen C, Crengle S, Wadham A, Rafter N, et al. Effect of fixed dose combination treatment on adherence and risk factor control among patients at high risk of cardiovascular disease: randomised controlled trial in primary care. BMJ. 2014;27(348):g3318. https ://doi.org/10.1136/bmj.g3318 .
- Zanchetti A, Thomopoulos C, Parati G. Randomized controlled trials of blood pressure lowering in hypertension: a critical reappraisal. Circ Res. 2015;13(116):1058–73.
- Makani H, Bangalore S, Romero J, Wever-Pinzon O, Messerli FH. Effect of renin-angiotensin system blockade on calcium channel blocker-associated peripheral edema. Am J Med. 2011;124:128–35.
- Hamdidouche I, Jullien V, Boutouyrie P, Billaud E, Azizi M, Laurent S. Drug adherence in hypertension: from methodological issues to cardiovascular outcomes. J Hypertens. 2017;35:1133–44.
- Fogari R, Malamani GD, Zoppi A, Mugellini A, Rinaldi A, Vanasia A, et al. Effect of benazepril addition to amlodipine on ankle oedema and subcutaneous tissue pressure in hypertensive patients. J Hum Hypertens. 2003;17:207–12.
- Volpe Massimo, Tocci Giuliano. Rationale for triple fixed-dose combination therapy with an angiotensin II receptor blocker, a calcium channel blocker, and a thiazide diuretic. Vasc Health Risk Manag. 2012;8:371–80. https: //doi.org/10.2147/VHRM.S2835 9.
- Heidenreich PA, Fonarow GC. Are registry hospitals different? A comparison of patients admitted to hospitals of a commercial heart failure registry with those from national and community cohorts. Am Heart J. 2006;152:935–9.
- Granger CB, Gersh BJ. Clinical trials and registries in cardiovascular disease: competitive or complementary? Eur Heart J. 2010;31:520–1.
- Burnier M, Wuerzner G, Struijker-Boudier H, Urquhart J. Measuring, analyzing, and managing drug adherence in resistant hypertension. Hypertension. 2013;62:218–25.
Bảng 1. Đặc điểm ban đầu của dân số bệnh nhân (N = 2285)
Đặc điểm Giá trị
Thông số dân số
Tuổi (năm) 64,8 ± 11,0
Chỉ số khối cơ thể (kg/m2) 28,5 ± 3,9
Giới (nam) (%) 53,1
Thông số tim mạch
Huyết áp tâm thu (mmHg) 162,3 ± 13,3
Huyết áp tâm trương (mmHg) 93,1 ± 9,3
Phân loại huyết ápa
| Bình thường | 13 (0,6%) |
| Bình thường cao | 47 (2,1%) |
| Độ 1 | 628 (27,5%) |
| Độ 2 | 1233 (54,0%) |
| Độ 3 | 364 (15,9%) |
| Nguy cơ tim mạch toàn thể | |
| Thấp | 176 (7,7%) |
| Trung bình | 946 (41,4%) |
| Cao | 513 (22,5%) |
| Rất cao | 640 (28,0%) |
| Yếu tố nguy cơ | |
| Hút thuốc lá | 897 (39,3%) |
| Rối loạn lipid máu | 1221 (53,4%) |
| Hội chứng chuyển hóa | 433 (18,9%) |
| Đái tháo đường | 507 (22,2%) |
| Bệnh tim mạch | 376 (16,5%) |
| Bệnh mạch máu não | 93 (4,1%) |
| Bệnh thận | 51 (2,2%) |
| Bệnh động mạch ngoại biên | 121 (5,3%) |
| Viên phối hợp Perindopril/indapamide/amlodipine | |
| 10/2,5/10 mg | 325 (14,2%) |
| 10/2,5/5 mg | 646 (28,3%) |
| 5/1,25/10 mg | 260 (11,4%) |
5/1,25/5 mg 1054 (46,1%)
Giá trị được trình bày dưới dạng trung bình ± độ lệch chuẩn hoặc n (%)
aBình thường, HATT < 130 hoặc HATTr < 85 mmHg; Bình thường cao, HATT 130–139 hoặc HATTr 85–89 mmHg; Tăng huyết áp độ 1, HATT 140–159 hoặc HATTr 90–99 mmHg; Tăng huyết áp độ 2, HATT 160–179 hoặc HATTr 100–109 mmHg; Tăng huyết áp độ 3, HATT ≥ 180 hoặc HATTr ≥ 110 mmHg.
Bảng 2. Các thuốc sử dụng trong thời gian nghiên cứu ở những bệnh nhân không ngưng điều trị
(Ν = 2259)
Thuốc N %
| Thuốc hạ lipid máu | 765 | 33,9 |
| Thuốc hạ đường huyết | 365 | 16,2 |
| Kháng đông | 323 | 14,3 |
| Ức chế beta | 317 | 14 |
| Insulin | 51 | 2,3 |
| Lợi tiểu | 29 | 1,3 |
| Ức chế alpha | 23 | 1 |
| Ức chế canxi | 6 | 0,3 |
| Ức chế men chuyển | 4 | 0,2 |
| Ức chế thụ thể Angiotensin II | 1 | 0 |
| Ức chế thụ thể renin | 0 | 0 |
| Tổng | 2259 | 100,0 |
Bảng 3. Điểm tuân thủ tăng huyết áp Hill-Bone tại thời điểm 1 và 4 tháng
| Thông số | Trung bình | Trung vị | ĐLC | Tối thiểu | Tối đa |
| Lần khám 2 (1 tháng) | |||||
| Sử dụng thuốc (tối thiểu = 8, tối đa = 32) | 9,6 | 9,0 | 2,3 | 8,0 | 26,0 |
| Giảm sử dụng sodium (tối thiểu = 3, tối đa = 12) | 4,7 | 5,0 | 1,3 | 3,0 | 12,0 |
| Giữ đúng hẹn (tối thiểu = 3, tối đa = 12) | 4,7 | 5,0 | 1,3 | 3,0 | 12,0 |
| Tổng điểm (tối thiểu = 14, tối đa = 56) | 19,1 | 18,0 | 4,1 | 14,0 | 44,0 |
| Lần khám 3 (4 tháng) | |||||
| Sử dụng thuốc (tối thiểu = 8, tối đa = 32) | 9,3 | 8,0 | 2,0 | 8,0 | 18,0 |
| Giảm sử dụng sodium (tối thiểu = 3, tối đa = 12) | 4,6 | 5,0 | 1,2 | 3,0 | 12,0 |
| Giữ đúng hẹn (tối thiểu = 3, tối đa = 12) | 4,6 | 5,0 | 1,2 | 3,0 | 12,0 |
| Tổng điểm (tối thiểu = 14, tối đa = 56) | 18,4 | 18,0 | 3,8 | 14,0 | 40,0 |
| Điểm tuân thủ trung bình (điểm trung bình của hai lần khám)
(tối thiểu = 14, tối đa = 56) |
18,7 | 18,5 | 3,5 | 14,0 | 35,0 |
| Thông số | Lần 2 (1 tháng) | Lần 3 (4 tháng) | ||
| N (%) | N (%) | |||
| Bao lâu bạn quên sử dụng thuốc tăng huyết áp? | ||||
| Không bao giờ | 1705 (74,8%) | 1763 (78%) | ||
| Thỉnh thoảng | 556 (24,4%) | 482 (21,3%) | ||
| Thường xuyên | 4 (0,2%) | 2 (0,1%) | ||
| Luôn luôn | 14 (0,6%) | 12 (0,5%) | ||
| Bao lâu bạn quyết định không sử dụng thuốc tăng huyết áp? | ||||
| Không bao giờ | 1905 (83,6%) | 1906 (84,4%) | ||
| Thỉnh thoảng | 366 (16,1%) | 349 (15,4%) | ||
| Thường xuyên | 6 (0,3%) | 3 (0,1%) | ||
| Luôn luôn | 2 (0,1%) | 1 (0%) | ||
| Bao lâu bạn ăn thức ăn nhiều muối? | ||||
| Không bao giờ | 690 (30,3%) | 779 (34,5%) | ||
| Thỉnh thoảng | 1469 (64,5%) | 1429 (63,3%) | ||
| Thường xuyên | 113 (5%) | 48 (2,1%) | ||
| Luôn luôn | 7 (0,3%) | 3 (0,1%) | ||
| Bao lâu bạn rắc muối vào thức ăn trước khi ăn? | ||||
| Không bao giờ | 1093 (48%) | 1196 (52,9%) | ||
| Thỉnh thoảng | 1077 (47,3%) | 1011 (44,8%) | ||
| Thường xuyên | 102 (4,5%) | 45 (2%) | ||
| Luôn luôn | 7 (0,3%) | 7 (0,3%) | ||
| Bao lâu bạn ăn thức ăn nhanh? | ||||
| Không bao giờ | 1373 (60,2%) | 1423 (63%) | ||
| Thỉnh thoảng | 867 (38%) | 818 (36,2%) | ||
| Thường xuyên | 35 (1,5%) | 16 (0,7%) | ||
| Luôn luôn | 4 (0,2%) | 2 (0,1%) | ||
| Bao lâu bạn hẹn lần khám tiếp theo trước khi rời phòng khám của bác sĩ? | ||||
| Không bao giờ | 802 (35,2%) | 824 (36,5%) | ||
| Thỉnh thoảng | 772 (33,9%) | 743 (32,9%) | ||
| Thường xuyên | 417 (18,3%) | 400 (17,7%) | ||
| Luôn luôn | 288 (12,6%) | 292 (12,9%) | ||
| Bao lâu bạn bỏ lỡ lần hẹn khám? | ||||
| Không bao giờ | 1511 | 1631 | ||
| Thỉnh thoảng | 722 | 605 | ||
| Thường xuyên | 35 | 18 | ||
| Luôn luôn | 11 | 5 | ||
| Bao lâu bạn quên nhận đơn thuốc? | ||||
| Không bao giờ | 1933 | 1951 | ||
| Thỉnh thoảng | 331 | 295 | ||
| Thường xuyên | 10 | 11 | ||
| Luôn luôn | 5 (0,2%) | 2 (0,1%) | ||
| Bao lâu bạn thiếu các thuốc tăng huyết áp? | ||||
| Không bao giờ | 1673 (73,4%) | 1756 (77,7%) | ||
| Thỉnh thoảng | 599 (26,3%) | 497 (22%) | ||
| Thường xuyên | 6 (0,3%) | 5 (0,2%) | ||
| Luôn luôn | 1 (0%) | 1 (0%) | ||
| Bao lâu bạn bỏ thuốc tăng huyết áp trước khi khám bác sĩ? | ||||
| Không bao giờ | 1897 (83,2%) | 1963 (86,9%) | ||
| Thỉnh thoảng
Thường xuyên |
375 (16,5)
5 (0,2%) |
293 (13%)
2 (0,1%) |
||
| Luôn luôn | 2 (0,1%) | 1 (0%) | ||
| Bao lâu bạn không sử dụng thuốc tăng huyết áp khi cảm thấy khỏe hơn? | ||||
| Không bao giờ | 1842 (80,8%) | 1919 (84,9%) | ||
| Thỉnh thoảng | 423 (18,6%) | 332 (14,7%) | ||
| Thường xuyên | 12 (0,5%) | 7 (0,3%) | ||
| Luôn luôn | 2 (0,1%) | 1 (0%) | ||
| Bao lâu bạn không sử dụng thuốc hạ áp khi bị bệnh? | ||||
| Không bao giờ | 1631 (71,6%) | 1723 (76,3%) | ||
| Thỉnh thoảng | 618 (27,1%) | 517 (22,9%) | ||
| Thường xuyên | 29 (1,3%) | 19 (0,8%) | ||
| Luôn luôn | 1 (0%) | 0 (0%) | ||
| Bao lâu bạn sử dụng thuốc tăng huyết áp của người khác? | ||||
| Không bao giờ | 2113 (92,7%) | 2123 (94%) | ||
| Thỉnh thoảng | 163 (7,2%) | 136 (6%) | ||
| Thường xuyên | 2 (0,1%) | 0 (0%) | ||
| Luôn luôn | 1 (0%) | 0 (0%) | ||
| Bao lâu bạn không sử dụng thuốc tăng huyết áp khi bạn bất cẩn? | ||||
| Không bao giờ | 1963 (86,1%) | 2020 (89,4%) | ||
| Thỉnh thoảng | 310 (13,6%) | 238 (10,5%) | ||
| Thường xuyên | 5 (0,2%) | 1 (0%) | ||
| Luôn luôn | 1 (0%) | 0 (0%) | ||
| Tổng | 2279 (100%) | 2259 (100%) | ||
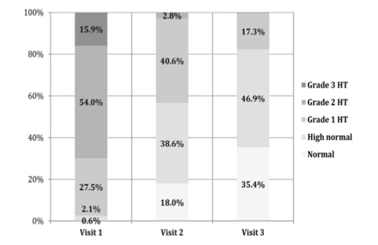
Hình 1. Phân loại huyết áp tại ba lần khám của nghiên cứu. Bình thường: HATT < 130 hoặc HATTr < 85 mmHg; bình thường cao: HATT 130–139 hoặc HATTr 85–89 mmHg; Tăng huyết áp độ 1: HATT 140–159 hoặc HATTr 90–99 mmHg; Tăng huyết áp độ 2: HATT 160–179 hoặc HATTr 100–109 mmHg; và Tăng huyết áp độ 3: HATT ≥ 180 hoặc HATTr ≥ 110 mmHg. Lần khám 1: ban đầu; Lần khám 2: 1 tháng; Lần khám 3: 4 months. HT: hypertension (tăng huyết áp).
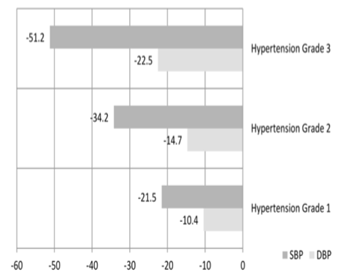
Hình 2. Giảm huyết áp tâm thu/huyết áp tâm trương trung bình (mmHg) giữa thời điểm ban đầu và 4 tháng theo mức độ tăng huyết áp ban đầu (N = 2259). Bình thường: HATT < 130 hoặc HATTr < 85 mmHg; bình thường cao: HATT 130–139 hoặc HATTr 85–89 mmHg; Tăng huyết áp độ 1: HATT 140–159 hoặc HATTr 90–99 mmHg; Tăng huyết áp độ 2: HATT 160–179 hoặc HATTr 100–109 mmHg; và Tăng huyết áp độ 3: HATT ≥ 180 hoặc HATTr ≥ 110 mmHg.







