TÓM TẮT
Mục tiêu: Đái tháo đường típ 2 (ĐTĐ T2) lâu năm liên quan đến sự mất tiến triển tế bào β và có thể là một thách thức trong duy trì kiểm soát đường huyết tốt.
Rosemarie Lajara,MD1; Richard Aguilar,MD2; UweHehnke,Dipl-Stat3; Hans-Juergen Woerle,MD3; and MaximilianvonEynatten,MD4
1.Diabetes America,Plano,Texas; 2.Diabetes Nation,Sisters,Oregon; 3.BoehringerIngelheim, Pharma GmbH&CoKG,Ingelheim,
Germany; and 4.BoehringerIngelheimPharmaceuticals, Inc, Ridgefield,Connecticut.
Tạp chí đăng tải: Clinical Therapeutics 2014
Người tổng hợp : ThS. BS Tạ Bình Minh (Khoa nội tiết – Bệnh Viện Chợ Rẫy)
Nghiên cứu này nhắm đến tính hiệu quả và an toàn của một thuốc ức chế men dipeptidyl peptidase-4 là linagliptin trên nhóm dân số bệnh nhân mắc ĐTĐ T2 lâu năm vốn chưa được nghiên cứu nhiều.
Phương pháp: Số liệu từ 202 bệnh nhân mắc ĐTĐ T2 trên 10 năm từ 2 nghiên cứu pha III ngẫu nhiên, có đối chứng giả dược được gộp lại. Người tham gia được kê thêm linagliptin 5 mg ngày một lần (n = 122) hoặc giả dược (n = 80) trong 24 tuần vào chế độ điều trị hạ đường huyết đang dùng.
Kết quả: ĐTĐ T2 lâu năm có độ tuổi lớn hơn (trung bình là 69.1 tuổi [độ lệch chuẩn10 năm]) và có tỷ lệ biến chứng liên quan đến ĐTĐ cao hơn (78% có bệnh thận do ĐTĐ và 83% có biến chứng mạch máu lớn). Lượng hemoglobin glycat hóa (HbA1c) trung bình và lượng đường huyết tương khi đói trung bình lúc vào nghiên cứu lần lượt là 8.22% (1.08%) và 161.8 (49.2) mg/dL. Linagliptin làm cải thiện đáng kể kiểm soát đường huyết sau 24 tuần, với thay đổi trung bình đã hiệu chỉnh theo giả dược của HbA1c so với lúc bắt đầu nghiên cứu là – 0.66% (độ tin cậy 95% (95% CI), – 0.95 đến -0.38; P< 0.0001). Thay đổi này đi kèm với giảm đáng kể đường huyết tương đói, với thay đổi đã hiệu chỉnh theo giả dược so với lúc bắt đầu nghiên cứu là – 15.5 mg/dL (95% CI, -29.6 đến – -1.3; P = 0.0323) vào tuần 24. Nhìn chung, linagliptin được dung nạp tốt, với tác dụng phụ liên quan đến thuốc lần lượt là 21.3% và 16.3% ở nhóm dùng linagliptin và giả dược. Hạ đường huyết theo báo cáo của nghiên cứu viên xảy ra nhiều hơn ở nhóm linagliptin (25.4%) so với giả dược (12.5%). Tuy nhiên, không có biến cố hạ đường huyết nghiêm trọng được báo cáo trong nhóm dùng linagliptin. Hơn nữa, ở những bệnh nhân không dùng kèm sulfonylurea, xuất độ hạ đường huyết ở nhóm linagliptin (12.5%) tương tự như giả dược (12.2%). Cân nặng trung bình của bệnh nhân không đổi ở cả hai nhóm.
Kết luận: Phân tích gộp này cho thấy linagliptin được dung nạp tốt và cải thiện đáng kể tình trạng tăng đường huyết trong nhóm dân số bệnh nhân mắc ĐTĐ T2 lâu năm (> 10 năm) vốn có nhiều thách thức trên lâm sàng. Mặc dù ĐTĐ T2 thường liên quan đến suy giảm chức năng tế bào β, mức độ giảm đường huyết này cũng tương tự như kết quả của các thử nghiệm linagliptin với phần lớn bệnh nhân ĐTĐ ở giai đoạn sớm. Do đó, quan sát này đã củng cố giả thiết rằng việc điều hòa phóng thích glucagon của tế bào α tụy có thể đặc biệt phù hợp với sự cải thiện đường huyết ở bệnh nhân mắc ĐTĐ T2 lâu năm.
GIỚI THIỆU
Sự gia tăng nhanh chóng độ lưu hành của đái tháo đường típ 2 (ĐTĐ T2), cùng với tăng tuổi thọ đã làm tăng số lượng bệnh nhân có tiền sử mắc bệnh này lâu năm. Những bằng chứng mới nhất cũng cho thấy > 25% người trưởng thành ≥ 65 tuổi ở Hoa Kỳ được chẩn đoán ĐTĐ. Hơn nữa, trái ngược với các thay đổi nhân khẩu học trong dân số chung, tuổi khởi phát ĐTĐ T2 giảm xuống, và bệnh này ngày càng phổ biến trong nhóm trưởng thành trẻ thậm chí cùng với sự gia tăng số lượng ở nhóm vị thành niên và trẻ em. Theo thời gian, những chuyển động này sẽ làm tăng số lượng bệnh nhân trung niên có tiền sử mắc ĐTĐ T2 lâu năm.
Công tác điều trị bệnh nhân mắc ĐTĐ T2 lâu năm đang là thách thức do sự gia tăng về độ lưu hành biến chứng mạch máu nhỏ, mạch máu lớn và các bệnh đi kèm. Do đó nhóm bệnh nhân này thường phải dùng nhiều thuốc nhằm kiểm soát tăng đường huyết, biến chứng liên quan đến ĐTĐ và nhiều bệnh lý đi kèm. Phức tạp hơn, ĐTĐ T2 diễn tiến lâu sẽ đi kèm với giảm đáng kể chức năng tế bào β. Việc mất tiến triển khối lượng và chức năng của tế bào β làm giảm tác dụng hạ đường huyết của các thuốc kích thích tiết insulin (đặc biệt là sulfonylurea), và nó cũng giải thích tại sao đa số bệnh nhân cuối cùng cũng phải dùng đơn trị liệu (insulin) hoặc thất bại với điều trị phối hợp các thuốc viên hạ đường huyết.
Thuốc ức chế men dipeptidyl peptidase – 4 (DPP-4) là một nhóm thuốc hạ đường huyết làm tăng cường hoạt động của chất glucagon-like peptide 1 (GLP-1) bằng cách ngăn chặn chất này bị thoái giáng bởi men. GLP-1 kích thích sự tiết insulin của tế bào β tụy phụ thuộc vào glucose. Thêm nữa, thuốc ức chế sự tiết glucagon của tế bào α, tăng cảm giác no và giảm ăn. Các nghiên cứu tiền lâm sàng cũng chứng minh tác dụng tăng sinh và chống chết theo chương trình của GLP-1 làm tăng khối lượng tế bào β. Tác dụng hướng insulin của thuốc ức chế DPP-4 thông qua GLP-1 được cho là yếu tố góp phần chính vào hiệu quả hạ đường huyết; tuy nhiên, thuốc ức chế DPP-4 cũng được cho thấy làm giảm tiết glucagon sau ăn và các kết quả từ một nghiên cứu kéo dài 2 năm tập trung vào tác dụng của ức chế DPP-4 trên sự tiết glucagon sau ăn cho thấy là có sự ức chế tiết glucagon.
Các thuốc ức chế men DPP-4 nhìn chung được dung nạp tốt, và, khác với những thuốc tăng tiết insulin khác, cơ chế hoạt động phụ thuộc vào glucose của thuốc làm nguy cơ hạ đường huyết rất thấp. Các thuốc ức chế DPP-4 đã được phép lưu hành có thể dùng cho nhiều đối tượng bệnh nhân ĐTĐ T2, bao gồm cả bệnh nhân ở giai đoạn suy thận nặng. Việc điều chỉnh liều là cần thiết ở tất cả các thuốc thuộc nhóm này trừ linagliptin. Do đó, linagliptin đặc biệt có lợi cho các nhà lâm sàng điều trị bệnh nhân mắc ĐTĐ T2 lâu năm với đặc điểm là nhóm đối tượng có tuổi già hơn và/hoặc có tăng độ lưu hành của biến chứng mạch máu nhỏ vốn được biết liên quan đến giảm chức năng thận. Tuy nhiên, bằng chứng lâm sàng của nhóm ức chế DPP-4 trong nhóm dân số này còn ít. Do đó chúng tôi thực hiện phân tích hồi cứu này nhằm khảo sát độ an toàn và tính hiệu quả của linagliptin ở bệnh nhân có tiền sử mắc ĐTĐ T2 lâu năm với định nghĩa là > 10 năm.
BỆNH NHÂN VÀ PHƯƠNG PHÁP
Dân số bệnh nhân
Phân tích hồi cứu này gộp số liệu từ 2 nghiên cứu pha III ngẫu nhiên, mù đôi, có đối chứng giả dược kéo dài 24 tuần của linagliptin. Trong chương trình then chốt phát triển lâm sàng của linagliptin, thời gian bị ĐTĐ T2 được xác định bán định lượng bằng cách sử dụng phân loại định sẵn như sau: tới 1 năm, từ 1 đến 5 năm, và trên 5 năm. Có hai thử nghiệm pha IIIb thêm vào phân loại > 10 năm, và phân tích gộp số liệu ở đây chỉ bao gồm những bệnh nhân tham gia nghiên cứu có tiêu chí thời gian mắc ĐTĐ T2 > 10 năm.
Protocol của từng nghiên cứu đã được thông qua bởi các hội đồng y đức độc lập của địa phương hoặc ủy ban xem xét của viện nghiên cứu. Tất cả thử nghiệm được tiến hành theo tuyên bố Helsinki và theo hướng dẫn quốc tế về thực hành lâm sàng tốt (GCP).
Kết cục của nghiên cứu
Kết cục chính của nghiên cứu gốc là sự thay đổi HbA1c ở giai đoạn bắt đầu ở tuần 24. Kết cục phụ bao gồm thay đổi của HbA1c từ lúc bắt đầu và theo các thời gian tái khám cũng như thay đổi của đường huyết tương đói ở tuần 24. Những kết cục khác bao gồm thay đổi cân nặng và sử dụng thuốc cứu nguy. Thuốc cứu nguy cho trường hợp tăng đường huyết (xác định rõ đường huyết đói > 240 mg/dL ở tuần 1-12, > 200 mg/dL ở tuần 13-24, hoặc thử ngẫu nhiên > 400 mg/dL; đo ≥ 2 lần ở các ngày khác nhau, một được thực hiện vào buổi sáng đói) được phép sử dụng trong suốt quá trình điều trị ở giai đoạn ngẫu nhiên. Liều các thuốc điều trị đái tháo đường ở thời điểm bắt đầu nghiên cứu được giữ ổn định trong suốt giai đoạn tầm soát, chạy thử và 12 tuần đầu của giai đoạn ngẫu nhiên, sau đó được phép điều chỉnh. Bất kỳ điều chỉnh nào về điều trị nền này và/hoặc thêm thuốc điều trị đái tháo đường mới đều được coi là điều trị cứu nguy. Thuốc điều trị đái tháo đường mới cho thêm từ tuần 13 cho đến 24 mới được xem là điều trị cứu nguy. Việc lựa chọn điều trị cứu nguy này theo quyền nghiên cứu viên nhưng không được dùng các thuốc ức chế men DPP-4 khác cũng như thuốc đồng vận GLP-1.
Độ an toàn được đánh giá theo xuất độ và mức độ biến cố bất lợi (AE, adverse event), AE liên quan đến thuốc, AE nghiêm trọng và phải ngưng thuốc do AE. Cơn hạ đường huyết được xem là AE và được phân loại như ở trên. Tất cả biến cố tim mạch được quyết định bởi một hội đồng chuyên gia độc lập.
Phân tích thống kê
Các phân tích về tính hiệu quả được thực hiện trên số liệu của từng bệnh nhân bằng các sử dụng một bộ phân tích đầy đủ chứa tất cả bệnh nhân được ngẫu nhiên hóa có báo cáo thời gian mắc ĐTĐ T2 trên 10 năm, điều trị ≥ 1 liều thuốc nghiên cứu, có các xét nghiệm lúc bắt đầu nghiên cứu và đo HbA1c ≥ 1 lần trong quá trình điều trị. Các thay đổi trung bình HbA1c và đường huyết tương đói từ lúc bắt đầu nghiên cứu đến tuần 24 được so sánh giữa nhóm dùng linagliptin và giả dược trong dân số gộp bằng mô hình ANCOVA trong đó xem xét yếu tố điều trị, nồng độ HbA1c ban đầu, có sử dụng insulin trước đó, nghiên cứu, và mối tương tác giữa điều trị theo nghiên cứu; mô hình cho đường huyết tương đói cũng bao gồm luôn dãy trị số liên tục của đường huyết tương ban đầu. Số liệu nào bị mất sẽ được “nhập” dựa trên phương thức lấy lần quan sát cuối cùng. Các phân tích về độ an toàn được thực hiện theo bộ điều trị, bao gồm tất cả bệnh nhân đã được ngẫu nhiên hóa vào điều trị có dùng ≥ 1 liều thuốc nghiên cứu.
KẾT QUẢ
Bệnh nhân và các đặc điểm lúc bắt đầu nghiên cứu
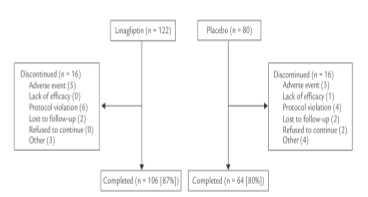
Tổng cộng 202 bệnh nhân có báo cáo mắc ĐTĐ T2 > 10 năm được dùng linagliptin 5 mg ngày một lần (n = 122) hoặc giả dược (n = 80) (Hình 1). Bộ phân tích đầy đủ bao gồm 117 bệnh nhân dùng linagliptin và 75 bệnh nhân giả dược. Thời gian trung vị dùng linagliptin và giả dược là 169 ngày; thời gian tối đa của linagliptin là 177 và giả dược là 180 ngày. Trong 202 bệnh nhân ở bộ được điều trị, 68 (33.7%) là người Mỹ, 36 (17.8%) ở Canada, 37 (18.3%) ở Úc và 61 (30.2%) ở Châu Âu.
Các đặc điểm lúc bắt đầu nghiên cứu được trình bày trong Bảng I và II. Như đã dự đoán đối với bệnh nhân mắc ĐTĐ T2 lâu năm, nhóm dân số này chủ yếu là người lớn tuổi với tuổi trung bình (độ lệch chuẩn, SD) là 69.1 (10) (70.8 [9.6] tuổi ở nhóm linagliptin và 66.6 [10.2] tuổi ở nhóm giả dược). Chỉ số khối cơ thể trung bình là 30.0 (4.9) kg/m2. Mặc dù nhiều bệnh nhân sử dụng phác đồ phối hợp thuốc viên hạ đường huyết và/hoặc insulin ở thời điểm tuyển bệnh (32% phối hợp thuốc viên; 4% insulin đơn thuần; 17% phối hợp thuốc viên và insulin) HbA1c lúc vào nghiên cứu trung bình là 8.22% (1.08%), và đường huyết tương đói trung bình là 161.8 (49.2) mg/dL. Kết quả này cho thấy việc kiểm soát tăng đường huyết nhìn chung chưa song hành với mục tiêu điều trị theo khuyến cáo hiện tại và có thể do diễn tiến tự nhiên của ĐTĐ T2. Các biến chứng của ĐTĐ cũng thường gặp trong nhóm dân số này với xấp xỉ ¾ bệnh nhân có bệnh thận do ĐTĐ. Hơn nữa, bệnh lý tim mạch cũng rất hay gặp với độ lưu hành bệnh lý mạch máu lớn nhìn chung là cao (83%). Dựa trên các đặc điểm lâm sàng này, nhiều bệnh nhân phải dùng nhiều thuốc trước đó, với 94% được kê > 1 loại điều trị đồng thời tại thời điểm sàng lọc.
Hiệu quả
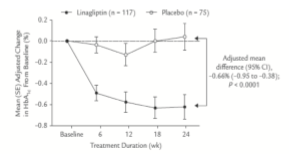
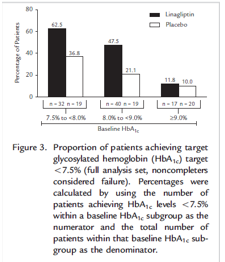
Thay đổi trung bình (SE) đã hiệu chỉnh của HbA1c từ lúc bắt đầu nghiên cứu đến tuần 24 ở nhóm linagliptin (-0.62% [0.12%]) lớn hơn so với giả dược (0.04% [0.12%]). Thay đổi trung bình hiệu chỉnh theo giả dược của HbA1c là -0.66% (95% CI, – 0.95 đến – 0.38; P< 0.0001). Các thay đổi trung bình đã hiệu chỉnh này được trình bày trong Hình 2. Bệnh nhân có HbA1c lúc đầu ≥ 7.5% dùng linagliptin có thể đạt HbA1c < 7.5% nhiều hơn có ý nghĩa (tỷ số chênh OR, 2.588 [95% CI, 1.148 – 5.833]; p = 0.0218). Tỷ lệ bệnh nhân đạt HbA1c < 7.5% theo từng phân nhóm HbA1c ban đầu được trình bày trong Hình 3. Thay đổi trung bình hiệu chỉnh của đường huyết tương đói từ lúc bắt đầu đến tuần 24 lần lượt là -10.4 (5.7) mg/dL ở nhóm linagliptin và 5.1 (6.1) ở nhóm giả dược. Thay đổi trung bình của đường huyết tương hiệu chỉnh theo giả dược là -15.5 mg/dL (95% CI, – 29.6 đến – 1.3; p = 0.0323).
Độ an toàn
Nhìn chung, linagliptin dung nạp tốt, với tỷ lệ báo cáo AE liên quan đến thuốc của linagliptin và giả dược lần lượt là 21,3% và 16.3% (Bảng III). Tần suất ngưng thuốc thử nghiệm sớm thấp hơn ở nhóm linagliptin so với giả dược (13.1% vs 20.0%). Mặc dù tăng đường huyết mạn tính là một thách thức cho bệnh nhân mắc ĐTĐ lâu năm, không có bệnh nhân nào ngưng linagliptin do tăng nồng độ đường huyết kéo dài. Thêm nữa, ít bệnh nhân trong nhóm dùng linagliptin (5.1%) phải dùng thuốc cứu nguy hơn so với nhóm giả dược (21.3%). Những lý do thường gặp nhất của ngưng thuốc nghiên cứu là xuất hiện một AE (4.1% ở nhóm linagliptin và 3.8% ở nhóm giả dược) và do bệnh nhân không tuân thủ điều trị (4.9% ở nhóm linagliptin và 5.0% ở nhóm giả dược) (Hình 1). Một bệnh nhân dùng linagliptin bị một biến cố tim mạch đã được kiểm chứng (đột quị do nhồi máu không gây tử vong, được xác định không liên quan đến thuốc nghiên cứu).
Tỷ xuất mới mắc của hạ đường huyết theo báo cáo của nghiên cứu viên cao hơn ở nhóm bệnh nhân dùng linagliptin (25.4%) so với giả dược (12.5%). Tuy nhiên, không có hạ đường huyết nghiêm trọng nào được báo cáo với linagliptin. Điều đáng chú ý là trong phân nhóm không sử dụng bất kỳ loại thuốc sulfonylurea nào ngay từ đầu (n = 105), tỷ xuất mới mắc của hạ đường huyết tương tự nhau ở nhóm linagliptin và giả dược (lần lượt là 12.5% và 12.2%) (Bảng IV).
Lúc bắt đầu nghiên cứu, cân nặng trung bình (SE) của bệnh nhân là 84.6 (1.6) kg ở nhóm linagliptin và 89.5 (2.3) kg ở nhóm giả dược. Tại tuần 24, không có khác biệt có ý nghĩa lâm sàng trong thay đổi về cân nặng trung bình đã hiệu chỉnh của các bệnh nhân có số liệu (thay đổi cân nặng trung bình hiệu chỉnh là -0.1 [0.4]kg với linagliptin và -1.1 [0.5] kg với giả dược).
THẢO LUẬN
ĐTĐ T2 là một bệnh lý mạn tính đặc trưng bằng sự mất tiến triển của khối lượng và chức năng của tế bào β. Việc tế bào β tụy giảm khả năng phóng thích đủ insulin làm trầm trọng thêm tình trạng tăng đường huyết, và cần phải có các phác đồ phối hợp điều trị giảm đường huyết (cuối cùng là sử dụng insulin ngoại sinh) để duy trì hoặc phục hồi kiểm soát đường huyết đầy đủ. Ngoài giảm chức năng tế bào β ở ĐTĐ T2 lâu năm, tế bào α tụy tăng phóng thích glucagon sau ăn làm kích thích gan tăng sản xuất glucose. Sự mất cân bằng chức năng cận tiết trong mối tương tác qua lại giữa tế bào α và β cũng như quá trình cân bằng nội môi làm giảm thêm nữa tác dụng của các thuốc hạ đường huyết. Các thất bại nguyên phát và thứ phát của điều trị đã được báo cáo trước đó liên quan đến các thuốc viên hạ đường huyết truyền thống ở những bệnh nhân ĐTĐ mới phát hiện cũng như nhóm lâu năm; tuy nhiên, những nghiên cứu này không bao gồm điều trị dựa trên hệ incretin. Bằng chứng về các tác dụng tại tụy của thuốc ức chế DPP-4 đường uống có thể làm cải thiện tổng thể kiểm soát đường huyết ở bệnh nhân mắc ĐTĐ T2 lâu năm vẫn còn hạn chế.
Phân tích gộp số liệu hiện tại cho thấy thuốc ức chế DPP-4 đường uống linagliptin ngày dùng một lần được dung nạp tốt và cải thiện có ý nghĩa tình trạng tăng đường huyết ở bệnh nhân ĐTĐ T2 trên 10 năm, và với hiểu biết của chúng tôi, đây là bộ dữ liệu duy nhất hiện nay về một thuốc ức chế DPP-4 trong nhóm bệnh nhân nhiều thách thức này. Nhiều bệnh nhân trong phân tích này là người già và có độ lưu hành biến chứng mạch máu liên quan đến ĐTĐ cũng như biến chứng thận cao. Các hướng dẫn nhìn chung khuyến cáo các mục tiêu điều trị ít chặt chẽ hơn trên nhóm bệnh nhân lớn tuổi có thời gian mắc bệnh lâu dài cũng như có bệnh lý mạch máu đi kèm. Khuyến cáo này dựa một phần trên việc những bệnh nhân này ít có khả năng đạt được lợi ích lâu dài khi giảm hơn nữa mức đường huyết cũng như do nguy cơ hạ đường huyết có thể tăng ngoài mức cho phép . Do đó, thay vì mức HbA1c < 7%, mục tiêu < 7.5% phù hợp hơn. Điều đáng ghi nhận là trong phân tích này, 62.5% bệnh nhân có HbA1c ban đầu ≥ 7.5% và < 8% cũng như 47.5% có mức HbA1c ≥ 8% và < 9% có thể đạt mục tiêu < 7.5% bằng linagliptin. Những kết quả này đạt được với tỷ xuất mới mắc biến cố hạ đường huyết nhìn chung thấp (12.5%) khi cho linagliptin mà không dùng kèm sulfonylurea. Xuất độ hạ đường huyết của linagliptin trong dân số chung là 25.4% (so với 12.5% của giả dược); tuy nhiên, không có cơn hạ đường huyết nghiêm trọng nào được báo cáo.
Các kết quả về tính hiệu quả trong phân tích gộp này nhìn chung đồng nhất với những nghiên cứu riêng lẽ trong chương trình phát triển thử nghiệm lâm sàng của linagliptin bao gồm cả nhóm bệnh nhân ĐTĐ T2 giai đoạn sớm hơn. Điều đáng chú ý là thay đổi trung bình hiệu chỉnh theo giả dược của HbA1c là – 0.66% (giá trị nền là 8.22%) trong phân tích gộp này cũng được thấy trong thử nghiệm dùng linagliptin đơn trị liệu ở bệnh nhân chưa dùng bất kỳ thuốc hạ đường huyết nào. Kết quả này gợi ý rằng linagliptin hiệu quả ở những bệnh nhân mắc ĐTĐ T2 lâu năm lẫn giai đoạn sớm hơn.
Các kết quả của chúng tôi cũng đồng nhất với một số nghiên cứu có tỷ lệ cao về dân số bệnh nhân mắc bệnh > 5 năm. Trong một thử nghiệm kéo dài 52 tuần đánh giá hiệu quả và độ an toàn của linagliptin ở bệnh nhân ĐTĐ T2 bị suy thận nặng, 96% bệnh nhân có thời gian mắc bệnh báo cáo > 5 năm. Trong nghiên cứu này, thay đổi trung bình hiệu chỉnh theo giả dược của HbA1c từ lúc bắt đầu đến tuần 52 là – 0.72% (95% CI, – 1.03% đến – 0.41%; p< 0.0001). Một khảo sát về dùng linagliptin thêm vào phác đồ insulin nền cũng có tỷ lệ cao bệnh nhân lớn tuổi và có bệnh thận do ĐTĐ. Thay đổi trung bình hiệu chỉnh theo giả dược của HbA1c từ lúc bắt đầu đến tuần 24 là – 0.65% (95% CI, – 0.74% đến – 0.55%; p<0.0001), và linagliptin không liên quan đến tăng nguy cơ hạ đường huyết. Nhìn chung 84% bệnh nhân trong nghiên cứu này báo cáo có thời gian mắc bệnh > 5 năm; trong phân tích dưới nhóm của đối tượng này, thay đổi HbA1c hiệu chỉnh theo giả dược tới tuần 24 là – 0.72%. Tương tự, trong một nghiên cứu 24 tuần về hiện quả và an toàn của linagliptin ở bệnh nhân ĐTĐ T2 không kiểm soát đầy đủ bằng metformin và sulfonylurea, 73% bệnh nhân bị ĐTĐ T2 > 5 năm, và thay đổi trung bình của HbA1c hiệu chỉnh theo giả dược ở tuần 24 là – 0.62% (95% CI, – 0.73% đến – 0.5%; p < 0.0001). Trong nghiên cứu này, tỷ xuất mới mắc của hạ đường huyết cao hơn ở nhóm linagliptin so với giả dược. Điều này cũng giống như phân tích hiện tại và những quan sát trước đó khi dùng ức chế men DPP-4 phối hợp với sulfonylurea. Sự gia tăng tỷ suất hạ đường huyết khi dùng ức chế DPP-4 với sulfonylurea gợi ý rằng chức năng tế bào β vẫn còn thậm chí ở bệnh nhân mắc ĐTĐ lâu năm.
Ngoài tác dụng hướng đến insulin của tế bào β, những cơ chế khác có thể góp phần vào hiệu quả của các thuốc trên hệ incretin ở ĐTĐ T2 lâu năm. Một nghiên cứu pilot trên 10 bệnh nhân ĐTĐ T2 nặng và thất bại thứ phát với với sulfonylurea cho thấy truyền GLP-1 có hiệu quả giảm đường huyết tương, gợi ý rằng những cơ chế khác độc lập với tế bào β có thể liên quan. Thật vậy, tăng glucagon máu sau ăn được xem như góp phần vào tăng đường huyết ở ĐTĐ T2. Ngoài ra, đáp ứng glucagon sau ăn rõ rệt hơn ở người lớn tuổi so với người trẻ khỏe mạnh bình thường. Việc GLP-1 ức chế sự tiết glucagon phụ thuộc glucose của tế bào α tụy đã được biết rõ, và có bằng chứng gợi ý rằng việc gia tăng tác dụng này của thuốc ức chế men DPP-4 góp phần vào bình thường hóa nồng độ đường huyết. Các kết quả từ một nghiên cứu trên bệnh nhân ĐTĐ típ 1 cho thấy thuốc ức chế DPP-4 làm giảm đáp ứng glucagon sau ăn, gợi ý rằng có một tác dụng độc lập với chức năng tế bào β. Do đó, chúng tôi giả thiết hiệu quả của ức chế DPP-4 ở bệnh nhân mắc ĐTĐ lâu năm dường như là kết quả của ức chế tiết glucagon từ tế bào α tụy bên cạnh tác dụng tồn dư của kích thích phóng thích tế bào β phụ thuộc glucose trong nhóm dân số này. Đây là một điểm triển vọng lý thú cho những nghiên cứu sau này, và nồng độ glucagon nên được đo ở những thử nghiệm trong tương lại trên bệnh nhân mắc ĐTĐ T2 lâu năm. Mặc dù từ năm 1975 đã đề cập đầu tiên đến bản chất kiểm soát kép đường huyết cũng như tầm quan trọng tiềm năng của glucagon trong sinh bệnh học đái tháo đường, quan điểm về glucagon chỉ góp phần nhỏ trong kiểu hình ĐTĐ vẫn còn hiện hữu. Tuy nhiên, có lượng lớn bằng chứng ngày nay củng cố khái niệm về mối tương qua hormone kép giữa insulin và glucagon, cũng như sự nhận thức về vai trò của glucagon trong ĐTĐ và giá trị của ức chế glucagon trong chiến lược điều trị đã được tính đến.
Mặc dù các kết quả của phân tích gộp số liệu này đóng góp vào kiến thức về tính hiệu quả và an toàn của linagliptin trên một nhóm dân số quan trọng và chưa được nghiên cứu đầy đủ trước đây, kết quả này vẫn bị hạn chế bởi bản chất hồi cứu. Một hạn chế cố hữu của tất cả phân tích gộp số liệu chính là bệnh nhân không được ngẫu nhiên hóa chuyên biệt cho câu hỏi nghiên cứu, và do đó vẫn có khả năng có khác biệt trong số liệu lúc đầu nghiên cứu giữa các nhóm dẫn đến khả năng gây nhiễu kết quả. Phân tích này cũng bị hạn chế bởi cỡ mẫu nhỏ và thời gian tương đối ngắn của nghiên cứu gốc với thời gian tối đa chỉ 6 tháng.
Những nghiên cứu đang tiến hành xem xét hiệu quả của linagliptin lâu dài sẽ cung cấp thêm nữa công dụng của thuốc trong nhóm ĐTĐ T2 lâu năm. Mục tiêu của nghiên cứu CARMELINA (Nghiên cứu về kết cục tim mạch và biến chứng thận mạch máu nhỏ của linagliptin ở bệnh nhân ĐTĐ T2 có nguy cơ mạch máu cao; NCT01897532) chính là khảo sát các tác dụng của linagliptin so với giả dược trên các biến cố tim mạch chính (thời gian xuất hiện lần đầu biến cố tử vong do tim mạch, nhồi máu cơ tim không tử vong, đột quị không tử vong hoặc nhập viện vì đau thắt ngực không ổn định) và kết cục thận (thời gian xuất hiện lần đầu tử vong do thận, bệnh thận giai đoạn cuối kéo dài hoặc giảm kéo dài ≥ 50% độ lọc cầu thận ước tính) trong thời gian xấp xỉ 4 năm. Đối tượng tuyển chọn cần có tiền căn bệnh tim mạch và tiểu đạm niệu, bệnh thận đái tháo đường nặng hoặc cả hai. Những bệnh nhân này được dự đoán có thời gian mắc ĐTĐ lâu đáng kể. Thêm nữa, nghiên cứu CAROLINA® (nghiên cứu về kết cục tim mạch của linagliptin so với glimepiride ở bệnh nhân ĐTĐ T2; NCT01243424) đã tuyển 6103 bệnh nhân ĐTĐ T2 có nguy cơ tim mạch cao hoặc có biến chứng tim mạch. Các kết quả nghiên cứu ban đầu cho thấy nhìn chung 59% bệnh nhân báo cáo bị ĐTĐ T2 > 5 năm. CAROLINA là thử nghiệm về biến cố tim mạch lâu dài duy nhất của ức chế DPP-4 có thuốc so sánh là sulfonylurea, và nó cũng bao gồm nghiên cứu riêng (substudy) về chức năng tế bào β lâu dài.
KẾT LUẬN
So với bệnh nhân mắc ĐTĐ ngắn hơn, bệnh nhân ĐTĐ T2 lâu năm thường là người lớn tuổi, có giảm khối lượng lẫn chức năng tế bào β. Hơn nữa, nhóm dân số bệnh nhân nhạy cảm này được đặc trưng bởi có thêm các bệnh lý mạch máu lớn, mạch máu nhỏ đi kèm. Tuy nhiên, bằng chứng lâm sàng về các thuốc điều trị ĐTĐ mới như ức chế DPP-4 còn ít trên nhóm đối tượng này. Phân tích gộp số liệu này cho thấy hiệu quả của linagliptin được duy trì ở bệnh nhân ĐTĐ T2 lâu năm qua bằng chứng về mức độ giảm đường huyết tương đương với hiệu quả trong các thử nghiệm linagliptin có nhóm bệnh nhân phần lớn ở giai đoạn sớm của bệnh. Phát hiện này đang gây nhiều sự quan tâm và gợi ý rằng bên cạnh tác dụng phụ thuộc tế bào β của linagliptin, có những cơ chế khác độc lập với tế bào β cũng ảnh hưởng đáng kể lên kiểm soát đường huyết. Do đó, chúng tôi kiến nghị rằng sự điều hòa phóng thích glucagon của tế bào α tụy bởi thuốc ức chế DPP-4 có thể đặc biệt phù hợp với việc kiểm soát tăng đường huyết ở bệnh nhân ĐTĐ T2 lâu năm.
Hình 1. Đặc điểm bệnh nhân
|
Bảng I. Các đặc điểm nhân chủng học và lâm sàng lúc vào nghiên cứu của những bệnh nhân trong nhóm được điều trị |
||
|
Đặc điểm |
Linagliptin (n = 122) |
Giả dược (n = 80) |
|
Tuổi, năm |
|
|
|
Trung bình (SD, độ lệch chuẩn) |
|
|
|
Trung vị (nhỏ nhất – lớn nhất) |
|
|
|
Nhóm tuổi, số lượng (%) |
|
|
|
< 75 tuổi |
|
|
|
≥ 75 tuổi |
|
|
|
Giới tính, số lượng (%) |
|
|
|
Nam |
|
|
|
Nữ |
|
|
|
Chủng tộc, số lượng (%) |
|
|
|
Da trắng |
|
|
|
Da đen |
|
|
|
Châu Á |
|
|
|
Chỉ số khối cơ thể, trung bình (SD), kg/m2 |
|
|
|
Chỉ số cơ thể (phân loại), số lượng (%) |
|
|
|
< 25 kg/m2 |
|
|
|
25 đến < 30 kg/m2 |
|
|
|
≥ 30 kg/m2 |
|
|
|
Giai đoạn chức năng thận (eGFR),* số lượng (%) |
|
|
|
Giai đoạn 1 (≥ 90 mL/phút/1.73 m2 da) |
|
|
|
Giai đoạn 2 (60 đến < 90 mL/phút/1.73 m2 da) |
|
|
|
Giai đoạn 3 (30 đến < 60 mL/phút/1.73 m2 da) |
|
|
|
Giai đoạn 4 (< 30 mL/phút/1.73 m2 da) |
|
|
|
* Độ lọc cầu thuận ước đoán (eGFR [tính theo công thức MDRD] bị mất ở 2 bệnh nhân thuộc nhóm linagliptin và 5 bệnh nhân thuộc nhóm giả dược. Phần trăm được dựa trên số lượng bệnh nhân không bị mất số liệu (linagliptin, n = 120, giả dược, n = 75). |
||
|
Bảng II. Các đặc điểm đái tháo đường lúc vào nghiên cứu của những bệnh nhân trong bộ phân tích đầy đủ |
||
|
Đặc điểm |
Linagliptin (n = 177) |
Giả dược (n = 75) |
|
HbA1c, trung bình (SD), % |
|
|
|
HbA1c, phân loại, số lượng (%) |
|
|
|
< 7.0% |
|
|
|
7.0% đến < 8.0% |
|
|
|
8.0% đến < 9.0% |
|
|
|
≥ 9.0% |
|
|
|
Đường huyết tương đói, trung bình (SD), mg/dL |
|
|
|
Thuốc đái tháo đường lúc tuyển bệnh, số lượng (%) |
|
|
|
Insulin |
|
|
|
Metformin |
|
|
|
Metformin + glinide |
|
|
|
Metformin + insulin |
|
|
|
Metformin + sulfonylurea |
|
|
|
Metformin + sulfonylurea + ức chế men α-glucosidase |
|
|
|
Metformin + sulfonylura + insulin |
|
|
|
Không dùng thuốc |
|
|
|
Tiền sử bệnh liên quan,* số lượng (%) |
|
|
|
Bệnh võng mạc do đái tháo đường |
|
|
|
Bệnh thận do đái tháo đường |
|
|
|
Bệnh thần kinh do đái tháo đường |
|
|
|
Bàn chân đái tháo đường |
|
|
|
Bệnh động mạch vành |
|
|
|
Bệnh tắc nghẽn động mạch ngoại vi |
|
|
|
Bệnh mạch máu não |
|
|
|
Tăng huyết áp |
|
|
|
Bệnh mạch máu nhỏ† |
|
|
|
Bệnh mạch máu lớn‡ |
|
|
|
HbA1c = hemoglobin glycat hóa; * Dựa trên nhóm được điều trị: linagliptin, n = 122; giả dược, n = 80 † Bao gồm bệnh lý võng mạc, thận và thần kinh do đái tháo đường ‡Bao gồm bệnh động mạch vành, bệnh tắc nghẽn động mạch ngoại vi, bệnh mạch máu não, và tăng huyết áp. |
||
Hình 2. Thay đổi trung bình đã hiệu chỉnh của HbA1c từ lúc bắt đầu nghiên cứu và theo thời gian (bộ phân tích đầy đủ, những trường hợp thiếu dữ liệu sẽ được “điền số liệu” dựa trên quan sát cuối cùng).
Hình 3. Tỷ lệ bệnh nhân đạt HbA1c mục tiêu < 7.5% (bộ phân tích đầy đủ,). Tỷ lệ % được tính theo số lượng bệnh nhân đạt HbA1c < 7.5% trong một phân nhóm HbA1c ban đầu là tử số và tổng số bệnh nhân trong phân nhóm đó là mẫu số.
|
Bảng III. Tóm tắt các biến cố bất lợi (AE) trong nhóm bệnh nhân đã được điều trị |
||
|
AE |
Linagliptin (n = 122) |
Giả dược (n = 80) |
|
Bệnh nhân có ≥ 1 AE, % |
|
|
|
Bệnh nhân có ≥ AE liên quan đến thuốc, % |
|
|
|
Bệnh nhân có AE khiến phải ngưng thuốc thử nghiệm, % |
|
|
|
Bệnh nhân có ≥ 1 AE nghiêm trọng, %* |
|
|
|
Tử vong |
|
|
|
Đe dọa tính mạng |
|
|
|
Cần phải nhập viện |
|
|
|
* Không có AE nghiêm trọng nào được cho là có liên quan đến thuốc theo nhà nghiên cứu |
||
|
Bảng IV. Tóm tắt biến cố hạ đường huyết được báo cáo bởi nhà nghiên cứu dựa theo các đặc điểm của cơn hạ đường huyết (trong nhóm được điều trị) |
||||
|
|
Tất cả bệnh nhân |
Bệnh nhân không dùng SU |
||
|
Biến cố |
Linagliptin (n = 122) |
Giả dược (n = 80) |
Linagliptin (n = 56) |
Giả dược (n = 49) |
|
Hạ đường huyết theo báo cáo nghiên cứu viên |
|
|
|
|
|
Trong các bệnh nhân hạ đường huyết* |
|
|
|
|
|
Có bất kỳ hạ đường huyết không triệu chứng† |
|
|
|
|
|
Có bất kỳ hạ đường huyết có triệu chứng và được ghi chép lại |
|
|
|
|
|
Hạ đường huyết giả |
|
|
|
|
|
SU = sulfonylurea * Phần trăm bệnh nhân được điều trị † Phần trăm bệnh nhân hạ đường huyết. Hạ đường huyết không triệu chứng là biến cố xảy ra không có triệu chứng điển hình của hạ đường huyết nhưng trị số đường huyết tương đo được ≤ 70 mg/dL. Hạ đường huyết có triệu chứng và được ghi chép lại là biến có xảy ra với triệu chứng điển hình kèm có đo đường huyết tương ≤ 70 mg/dL. Hạ đường huyết giả là biến cố bệnh nhân báo cáo bất kỳ triệu chứng hạ đường huyết kèm đo đường huyết tương > 70 mg/dL. Tổng của các phân loại có thể cao hơn số bệnh nhân có cơn hạ đường huyết do cơn hạ đường huyết xảy ra nhiều lần. |
||||







