Viện Tim TP.HCM
NGUY CƠ TIM MẠCH CỦA NGƯỜI BỆNH THẬN ĐÁI THÁO ĐƯỜNG
Bệnh thận đái tháo đường (diabetic nephropathy) xảy ra ở 20-40% bệnh nhân đái tháo đường (ĐTĐ) 1. Bài xuất albumin trong nước tiểu dai dẳng ở mức 30-299 mg/mg creatinin hoặc 30-299 mg/24 giờ (albumin niệu vi lượng) là giai đoạn sớm nhất của bệnh thận trong ĐTĐ týp 1 và là một chỉ điểm của bệnh thận trong ĐTĐ týp 2. Nếu không được điều trị, 80-100% bệnh nhân ĐTĐ týp 1 và 20-40% bệnh nhân ĐTĐ týp 2 có albumin niệu vi lượng sẽ tiến triển đến đạm niệu lâm sàng (albumin trong nước tiểu > 300 mg/mg creatinin hoặc > 300 mg/24 giờ). Một khi đã có đạm niệu lâm sàng, mức lọc cầu thận sẽ giảm nhanh, khoảng 10-12 ml/phút mỗi năm 1. Hiện nay ở nhiều nước phát triển bệnh thận ĐTĐ là nguyên nhân hàng đầu của bệnh thận giai đoạn cuối (phải chạy thận nhân tạo, thẩm phân phúc mạc hoặc ghép thận) 1,2.
Bệnh thận giai đoạn cuối là biến chứng dễ thấy nhất của bệnh thận mạn. Tuy nhiên các biến chứng tim mạch lại là các biến chứng đáng ngại nhất vì nhiều người bệnh thận mạn chết vì các biến chứng tim mạch trước khi kịp mắc bệnh thận giai đoạn cuối 3. Nghiên cứu Kaiser Permanente Renal Registry trên 1.120.295 người trưởng thành ở Hoa Kỳ cho thấy nguy cơ bị các biến cố tim mạch nặng và chết tăng đáng kể khi độ lọc cầu thận giảm dưới 60 ml/phút/1,73 m2: Tần suất các biến cố tim mạch nặng tăng 40% khi lọc cầu thận ở khoảng 45-59 ml/phút/1,73 m2, tăng gấp 2 lần khi lọc cầu thận ở khoảng 30-44 ml/phút/1,73 m2, tăng 2,8 lần khi lọc cầu thận ở khoảng 15-29 ml/phút/1,73 m2 và tăng gấp 3,4 lần khi lọc cầu thận < 15 ml/phút/1,73 m2 4. Nguy cơ tim mạch đặc biệt cao trong bệnh thận mạn do ĐTĐ: Nghiên cứu của Foley và cộng sự trên những thân chủ của hệ thống bảo hiểm Medicare của Hoa Kỳ cho thấy so với người không có ĐTĐ và không có bệnh thận mạn, người bệnh thận mạn do ĐTĐ có tần suất biến cố tim mạch nặng và chết cao hơn gấp 3-4 lần (bảng 1) 5.
Bảng 1: Tần suất các biến cố tim mạch nặng (/100 bệnh nhân-năm) 5
|
Đối tượng |
Nhồi máu cơ tim |
Tai biến mạch máu não |
Bệnh động mạch ngoại vi |
Bệnh tim mạch do xơ vữa động mạch |
Chết |
|
Không ĐTĐ /không bệnh thận mạn |
1,6 |
7,6 |
6,9 |
14,1 |
5,5 |
|
ĐTĐ /không bệnh thận mạn |
3,2 |
13,1 |
12,8 |
25,3 |
8,1 |
|
Không ĐTĐ /bệnh thận mạn |
3,9 |
16,6 |
19,9 |
35,7 |
17,7 |
|
ĐTĐ/bệnh thận mạn |
6,9 |
22,0 |
26,6 |
49,1 |
19,9 |
LỢI ÍCH CỦA KIỂM SOÁT HUYẾT ÁP TRONG BỆNH THẬN ĐÁI THÁO ĐƯỜNG
Trong bệnh thận ĐTĐ lẫn bệnh thận không do ĐTĐ, tăng huyết áp là một yếu tố thúc đẩy tổn thương thận tiến triển nhanh hơn. Nghiên cứu MDRD (Modification of Diet in Renal Disease) trên những người bệnh thận do nhiều nguyên nhân khác nhau cho thấy những bệnh nhân có huyết áp được kiểm soát tích cực có mức lọc cầu thận giảm chậm hơn so với những bệnh nhân có huyết áp được giữ ở mức thông thường 6. Khi tổng hợp số liệu của 9 thử nghiệm lâm sàng đánh giá ảnh hưởng của điều trị hạ huyết áp, Bakris và cộng sự nhận thấy những người bệnh thận mạn có huyết áp không được kiểm soát có mức giảm độ lọc cầu thận hơn 12 ml/phút/năm, ngược lại những người bệnh thận mạn có huyết áp được kiểm soát < 130/85 mm Hg có mức giảm độ lọc cầu thận chỉ khoảng 2 ml/phút/năm (tương đương với mức giảm sinh lý) 7.
Kiểm soát tốt huyết áp không chỉ có lợi đối với thận mà còn giúp ngăn ngừa các biến cố tim mạch nặng ở người bệnh ĐTĐ. Nghiên cứu UKPDS (United Kingdom Prospective Diabetes Study) trên 1148 bệnh nhân ĐTĐ týp 2 có tăng HA (20% trong số này có albumin niệu ở những mức độ khác nhau) cho thấy kiểm soát huyết áp giúp giảm 24% (p = 0,0046) các biến cố liên quan với ĐTĐ, đặc biệt là giảm 44% (p = 0,013) đột quị 8.
Các hướng dẫn điều trị của các hội chuyên khoa đều khuyên nên kiểm soát huyết áp của người bệnh ĐTĐ và người bệnh thận mạn ở mức < 130/80 mmHg 1,9. Tuy nhiên trên thực tế tỉ lệ kiểm soát được huyết áp ở các đối tượng này còn thấp. Chỉ 35,8% bệnh nhân ĐTĐ và 13,2% người bệnh thận mạn có huyết áp được kiểm soát ở mức < 130/80 mmHg 10,11.
NGHIÊN CỨU ADVANCE
Cách tiếp cận truyền thống trong kiểm soát huyết áp là đặt ra một ngưỡng huyết áp mà kể từ đó điều trị hạ áp được bắt đầu và một mục tiêu huyết áp cần đạt. Cách tiếp cận này bỏ qua những người bệnh ĐTĐ không có tăng huyết áp theo định nghĩa kinh điển, cho dù ở những người này huyết áp vẫn là một yếu tố quan trọng xác định nguy cơ tim mạch. Ngoài ra cách tiếp cận này tốn kém, đòi hỏi bệnh nhân phải tái khám thường xuyên, theo dõi sát huyết áp và các tác dụng phụ của thuốc và dùng những chế độ điều trị phức tạp. Tỉ lệ kiểm soát huyết áp còn thấp trong thực hành lâm sàng có lẽ phần nào có liên quan với sự phức tạp này. Để thay thế cho cách tiếp cận truyền thống, một số nhà nghiên cứu đã đề nghị một cách tiếp cận như sau: dùng một phối hợp thuốc hạ huyết áp liều cố định (phối hợp “2 trong 1”) một cách thường qui cho mọi bệnh nhân bất kể mức huyết áp ban đầu và các thuốc hạ áp khác đang dùng. Cách tiếp cận này nhắm đến nhiều bệnh nhân hơn và ít tốn kém hơn so với cách tiếp cận truyền thống. Cách tiếp cận này có thể không đạt được một mức giảm huyết áp lớn nhất nhưng nó sẽ kéo phân bố huyết áp của toàn bộ dân số bệnh nhân xuống một mức thấp hơn, ít đòi hỏi phải điều chỉnh liều và ít gây tác dụng phụ hơn. Nghiên cứu ADVANCE (Action in Diabetes and Vascular disease: preterAx and diamicroN-MR Controlled Evaluation) được thiết kế nhằm đánh giá lợi ích trên thực tế của cách tiếp cận mới này.
ADVANCE là một thử nghiệm lâm sàng phân nhóm ngẫu nhiên đa trung tâm tiến hành tại 20 quốc gia Châu Âu, Châu Á, Úc và Bắc Mỹ. ADVANCE có 2 mục tiêu. Mục tiêu thứ nhất là đánh giá lợi ích của việc hạ huyết áp một cách thường qui (bất kể mức huyết áp ban đầu) bằng phối hợp perindopril-indapamide liều cố định đối với bệnh nhân đái tháo đường týp 2. Mục tiêu thứ 2 là đánh giá lợi ích của việc kiểm soát đường huyết tích cực (so với kiểm soát đường huyết qui ước) đối với bệnh nhân đái tháo đường týp 2. Bệnh nhân được tuyển vào ADVANCE là những người đã được chẩn đoán đái tháo đường týp 2 kể từ năm 30 tuổi hoặc hơn, tuổi ít nhất là 55 và có tiền sử bệnh mạch máu lớn (nhồi máu cơ tim hoặc nhập viện vì đau thắt ngực không ổn định, đột quị hoặc nhập viện vì cơn thiếu máu não thoáng qua, đã từng tái tưới máu mạch vành hoặc mạch ngoại vi hoặc đoạn chi do nguyên nhân mạch máu) hoặc biến chứng vi mạch (albumin niệu, tổn thương võng mạc) hoặc có ít nhất một yếu tố nguy cơ tim mạch.
Bệnh nhân được cho dùng phối hợp cố định perindopril 2 mg + indapamide 0,625 mg/ngày trong 6 tuần. Sau 6 tuần “tập dượt”, những người dung nạp thuốc và tuân trị tốt được phân ngẫu nhiên vào một trong 4 nhóm: Nhóm 1 được kiểm soát đường huyết tích cực và hạ huyết áp một cách thường qui, nhóm 2 được kiểm soát đường huyết tích cực và không hạ huyết áp thường qui, nhóm 3 được kiểm soát đường huyết qui ước và hạ huyết áp một cách thường qui, nhóm 4 được kiểm soát đường huyết qui ước và không hạ huyết áp thường qui. Việc hạ huyết áp một cách thường qui được thực hiện với phối hợp perindopril-indapamide (liều ban đầu là 2 mg + 0,625 mg, sau 3 tháng tăng lên 4 mg + 1,25 mg/ngày). Các thuốc điều trị tăng huyết áp khác vẫn được dùng tùy theo chỉ định của bác sĩ điều trị (nhưng không được dùng lợi tiểu thiazide và perindopril là thuốc ức chế men chuyển duy nhất được dùng với liều tối đa 4 mg/ngày). Việc kiểm soát đường huyết tích cực được thực hiện với gliclazide MR (liều tăng dần từ 30 mg lên 120 mg/ngày), có thể phối hợp với metformin, thiazolidinedione, acarbose hoặc insulin để đạt HbA1c ≤ 6,5% (Ở những bệnh nhân được kiểm soát đường huyết qui ước, mục tiêu HbA1c cần đạt tùy thuộc vào các hướng dẫn tại chỗ). Sau khi phân nhóm ngẫu nhiên, bệnh nhân được tái khám sau 3 tháng (ở lần tái khám này liều perindopril-indapamide được tăng lên gấp 2), 4 tháng, 6 tháng và sau đó mỗi 6 tháng. Ở mỗi lần tái khám bệnh nhân được đánh giá sự tuân trị, mức dung nạp thuốc, huyết áp, đường huyết, HbA1c, lipid máu và các biến cố lâm sàng. Tiêu chí đánh giá chính là phối hợp các biến cố mạch máu lớn và các biến cố vi mạch. Các biến cố mạch máu lớn gồm chết do nguyên nhân tim mạch, nhồi máu cơ tim không chết và đột quị không chết. Các biến cố vi mạch gồm bệnh thận mới mắc hoặc tăng nặng (xuất hiện albumin niệu lượng lớn, creatinin huyết thanh tăng gấp 2 so với ban đầu, phải điều trị thay thế thận liên tục hoặc chết do bệnh thận) và tổn thương võng mạc (bệnh võng mạc tăng sinh, phù gai thị, mù liên quan với đái tháo đường hoặc phải dùng liệu pháp quang đông).
Tổng cộng có 11.140 bệnh nhân được tuyển vào nghiên cứu. Tuổi trung bình của bệnh nhân là 66, nữ chiếm tỉ lệ 43%. 32% bệnh nhân có tiền sử bệnh mạch máu lớn và 10% có biến chứng vi mạch. Huyết áp khởi điểm là 145/81 mm Hg. 68% bệnh nhân đang dùng thuốc hạ huyết áp lúc được tuyển vào nghiên cứu.
Nhánh nghiên cứu đánh giá lợi ích của việc hạ huyết áp thường qui được công bố năm 2007 12. Trong suốt quá trình theo dõi, nhóm dùng phối hợp perindopril-indapamide có huyết áp tâm thu thấp hơn 5,6 mm Hg và huyết áp tâm trương thấp hơn 2,2 mm Hg so với nhóm chứng. Kết quả ADVANCE cho thấy hạ huyết áp một cách thường qui bằng phối hợp perindopril-indapamide giảm có ý nghĩa các biến cố thuộc tiêu chí đánh giá chính (mức giảm 9%, p = 0,04), tử vong tim mạch (mức giảm 18%, p = 0,03), tử vong do mọi nguyên nhân (mức giảm 14%, p = 0,03) và tổng các biến cố thận (mức giảm 21%, p < 0,0001) 12. Kết quả này khẳng định lợi ích của tiếp cận hạ huyết áp một cách thường qui cho bệnh nhân ĐTĐ týp 2 bằng phối hợp liều cố định perindopril-indapamide.
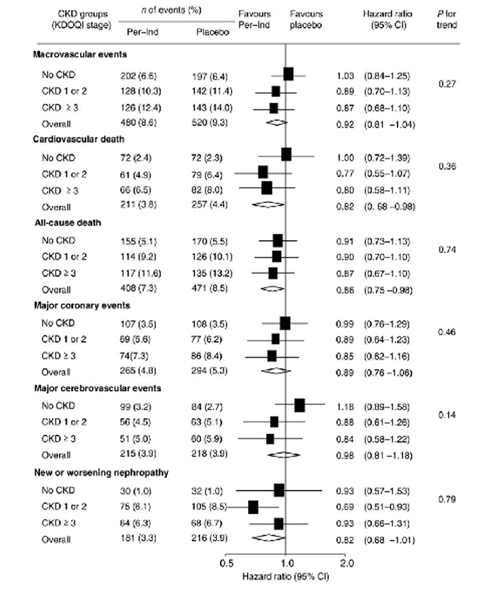
Gần đây nhóm tác giả ADVANCE đã phân tích bổ sung số liệu của nghiên cứu này nhằm tìm hiểu lợi ích của phối hợp liều cố định perindopril-indapamide ở bệnh nhân ĐTĐ týp 2 có tổn thương thận ở những mức độ khác nhau 13. Bệnh nhân tham gia ADVANCE được phân thành 3 nhóm tùy theo tình trạng thận lúc mới vào nghiên cứu: không có bệnh thận mạn, bệnh thận mạn giai đoạn 1 hoặc 2 và bệnh thận mạn giai đoạn ≥ 3. Các giai đoạn của bệnh thận mạn được định nghĩa theo KDOQI (Kidney Disease Outcome Quality Initiative): Giai đoạn 1 tương ứng với mức lọc cầu thận bình thường (≥ 90 ml/phút/1,73 m2) nhưng trong nước tiểu đã có những bất thường, giai đoạn 2 tương ứng với mức lọc cầu thận 60-89 ml/phút/1,73 m2, giai đoạn 3 tương ứng với mức lọc cầu thận 30-59 ml/phút/1,73 m2, giai đoạn 4 tương ứng với mức lọc cầu thận 15-29 ml/phút/1,73 m2 và giai đoạn 5 tương ứng với mức lọc cầu thận < 15 ml/phút/1,73 m2 hoặc phải chạy thận nhân tạo định kỳ 14.
Có 500 bệnh nhân không có đủ thông tin về tình trạng thận ban đầu. 10.640 người còn lại gồm 6125 người không có bệnh thận mạn, 2482 người có bệnh thận mạn giai đoạn 1 hoặc 2 và 2033 người có bệnh thận mạn giai đoạn ≥ 3. Kết quả phân tích cho thấy phối hợp perindopril-indapamide mang lại lợi ích tương đương ở cả 3 nhóm xét về mặt giảm các biến cố lâm sàng như các biến cố mạch máu lớn, tử vong tim mạch, tử vong do mọi nguyên nhân, các biến cố mạch vành nặng, các biến cố mạch máu não nặng và bệnh thận mới mắc hoặc tăng nặng (hình 1). Các nhà nghiên cứu cũng ghi nhận phối hợp perindopril-indapamide mang lại lợi ích tương đương ở cả 3 nhóm bệnh nhân được phân chia theo mức bài xuất albumin trong nước tiểu (< 30, 30-150 và > 150 mg/g creatinin). Điểm đáng lưu ý là tổn thương thận càng nặng thì lợi ích tuyệt đối của phối hợp perindopril-indapamide càng lớn. Cụ thể, dùng phối hợp này trong 5 năm cho 1000 người có bệnh thận mạn giai đoạn ≥ 3 và bài xuất albumin trong nước tiểu ≥ 30 mg/g creatinin thì sẽ ngừa được 18 biến cố tim mạch nặng, 26 ca chết do nguyên nhân tim mạch và 45 ca chết do mọi nguyên nhân, trong khi số ca tương ứng có thể ngừa được khi dùng cho 1000 người không có bệnh thận mạn là 6, 5 và 8 (bảng 2). Các nhà nghiên cứu cũng ghi nhận tần suất các biến cố ngoại ý liên quan với thuốc không khác biệt giữa những người có và không có bệnh thận mạn.
Kết quả phân tích bổ sung số liệu ADVANCE chứng tỏ ở bệnh nhân ĐTĐ týp 2, tổn thương thận càng nặng thì phối hợp perindopril-indapamide càng mang lại lợi ích lớn. Theo các tác giả ADVANCE, điều này được giải thích bởi nguy cơ nền cao của những người có bệnh thận mạn tiến triển, nhất là nếu có bài xuất albumin trong nước tiểu nhiều (bài xuất albumin trong nước tiểu nhiều là một chỉ điểm của rối loạn chức năng nội mô, là khâu khởi đầu của quá trình sinh xơ vữa động mạch) 13. Thuốc ức chế men chuyển hạ huyết áp, giảm albumin niệu và có tác dụng cải thiện chức năng nội mô. Ngoài ra, phối hợp indapamide thêm vào với thuốc ức chế men chuyển perindopril đã được chứng minh là tăng cường hơn nữa tác dụng hạ huyết áp và giảm albumin niệu 15.
Bảng 2: Số biến cố có thể ngừa được khi dùng phối hợp perindopril-indapamide trong 5 năm cho 1000 bệnh nhân 13
|
BIẾN CỐ TIM MẠCH NẶNG |
|
|
Không có bệnh thận mạn Bệnh thận mạn giai đoạn 1 hoặc 2 Bệnh thận mạn giai đoạn ≥ 3 Bệnh thận mạn giai đoạn ≥ 3 và bài xuất albumin ≥ 30 mg/g creatinin |
6 10 12 18 |
|
CHẾT DO NGUYÊN NHÂN TIM MẠCH |
|
|
Không có bệnh thận mạn Bệnh thận mạn giai đoạn 1 hoặc 2 Bệnh thận mạn giai đoạn ≥ 3 Bệnh thận mạn giai đoạn ≥ 3 và bài xuất albumin ≥ 30 mg/g creatinin |
5 13 17 26 |
|
CHẾT DO MỌI NGUYÊN NHÂN |
|
|
Không có bệnh thận mạn Bệnh thận mạn giai đoạn 1 hoặc 2 Bệnh thận mạn giai đoạn ≥ 3 Bệnh thận mạn giai đoạn ≥ 3 và bài xuất albumin ≥ 30 mg/g creatinin |
8 16 19 45 |
MỌI THUỐC ỨC CHẾ HỆ RENIN-ANGIOTENSIN ĐỀU CÓ LỢI ?
Theo khuyến cáo của Hiệp hội ĐTĐ Hoa Kỳ, các thuốc ức chế hệ renin-angiotensin (gồm ức chế men chuyển và chẹn thụ thể angiotensin) là chọn lựa đầu tay để kiểm soát huyết áp cũng như để ngừa và điều trị bệnh thận ở bệnh nhân ĐTĐ 1. Câu hỏi được nhiều bác sĩ thực hành đặt ra là có phải mọi thuốc ức chế hệ renin-angiotensin đều mang lại lợi ích như nhau ở bệnh nhân ĐTĐ ? Để trả lời câu hỏi này, chúng ta phải xem lại kết quả của các thử nghiệm lâm sàng đã được công bố.
Trong nghiên cứu RENAAL (Reduction of Endpoints in NIDDM with the Angiotensin II Antagonist Losartan Study) thực hiện trên bệnh nhân ĐTĐ týp 2 có tăng huyết áp và đạm niệu lâm sàng, losartan ngăn được sự tiến triển của tổn thương thận nhưng không có ảnh hưởng gì trên tử vong tim mạch cũng như tử vong do mọi nguyên nhân 16. Trong nghiên cứu ROADMAP (Randomized Olmesartan and Diabetes Microalbuminuria Prevention) mới công bố trong tháng 3/2011 này, olmesartan ngăn được sự xuất hiện của albumin niệu vi lượng ở bệnh nhân ĐTĐ týp 2 nhưng lại làm tăng có ý nghĩa các biến cố tim mạch 17. Tỉ lệ chết do nguyên nhân tim mạch ở nhóm olmesartan là 2% và ở nhóm placebo là 0,2% (p = 0,02) 17.
Các dữ kiện này chứng tỏ không phải thuốc ức chế hệ renin-angiotensin nào cũng mang lại lợi ích như nhau cho bệnh nhân ĐTĐ. Kiểm soát huyết áp là cần thiết, tuy nhiên cần ưu tiên dùng những chế độ điều trị có lợi ích đã được chứng minh, ví dụ phối hợp perindopril-indapamide (giảm cả biến cố vi mạch lẫn biến cố mạch máu lớn và tử vong trong nghiên cứu ADVANCE).
TÀI LIỆU THAM KHẢO
1) American Diabetes Association. Standards of medical care in diabetes – 2010. Diabetes Care 2010;33(suppl 1):S11-S61.
2) US Renal Data System: USRDS 2003 Annual Data Report : Atlas of end-stage renal disease in the United States. Bethesda, MD, National Institute of Health, National Institute of Diabetes and Digestive and Kidney Diseases, 2003.
3) National Kidney Foundation Task Force on Cardiovascular Disease. Controlling the epidemic of cardiovascular disease in chronic renal disease: What do we know? What do we need to learn? Where do we go from here? Am J Kidney Dis 1998;32:853-906.
4) Go AS, Chertow GM, Fan D, et al. Chronic kidney disease and the risk of death, cardiovascular events, and hospitalization. N Engl J Med 2004;351:1296-1305.
5) Foley RN, Murray AM, Li S, et al. Chronic kidney disease and the risk for cardiovascular disease, renal replacement, and death in the United States Medicare population, 1998 to 1999. J Am Soc Nephrol 2005;16:489-495.
6) Samak MJ, Greene T, Wang X, et al. The effect of a lower target blood pressure on the progression of kidney disease: Long term follow up of the Modification of Diet in Renal Disease Study. Ann Intern Med 2005;142:342-351.
7) Bakris GL, Williams M, Dworkin L, et al, for the National Kidney Foundation Hypertension and Diabetes Executive Committees Working Group. Preserving renal function in adults with hypertension and diabetes: a consensus approach. Am J Kidney Dis 2000;36:646-661.
8) UK Prospective Diabetes Study Group. Tight blood pressure control and risk of macrovascular and microvascular complications in type 2 diabetes: UKPDS 38. BMJ 1998;317:703-713.
9) Chobanian AV, Bakris GL, Black HR, et al, and the National High Blood Pressure Education Program Coordinating Committee. Seventh report of the Joint National Committee on prevention, detection, evaluation, and treatment of high blood pressure. Hypertension 2003;42:1206-1252.
10) Saydah SH, Fradkin J, Cowie CC. Poor control of risk factors for vascular disease among adults with previously diagnosed diabetes. JAMA 2004;291:335-342.
11) Sarafidis PA, Li S, Chen SC, et al. Hypertension awareness, treatment and control in chronic kidney disease. Am J Med 2008;121:332-340.
12) ADVANCE Collaborative Group. Effects of a fixed combination of perindopril and indapamide on macrovascular and microvascular outcomes in patients with type 2 diabetes mellitus (the ADVANCE trial): a randomised controlled trial. Lancet 2007;370:829-840.
13) Heerspink HJL, Ninomiya T, Perkovic V, for the ADVANCE Collaborative Group. Effects of a fixed combination of perindopril and indapamide in patients with type 2 diabetes and chronic kidney disease. Eur Heart J 2010;31:2888-2896.
14) National Kidney Foundation. K/DOQI clinical practice guidelines for chronic kidney disease: evaluation, classification, and stratification. Am J Kidney Dis 2002;39(suppl.1):S1-S266.
15) Perticone F, Ceravolo R, Pujia A, et al. Prognostic significance of endothelial dysfunction in hypertensive patients. Circulation 2001;104:191-196.
16) Brenner BM, Cooper ME, de Zeeuw D, et al, for the RENAAL Study Investigators. Effects of losartan on renal and cardiovascular outcomes in patients with type 2 diabetes and nephropathy. N Engl J Med 2001;345:861-869.
17) Haller H, Ito S, Izzo JL, et al, for the ROADMAP Trial Investigators. Olmesartan for the delay or prevention of microalbuminuria in type 2 diabetes. N Engl J Med 2011;364:907-917.







