ĐẠI CƯƠNG
Khoảng 5 đến 8% bệnh nhân can thiệp mạch vành qua da (CTMVQD) có rung nhĩ [1-3]. Điều trị kháng tiểu cầu kép với ức chế P2Y12 và aspirin ưu thế hơn thuốc kháng đông đường uống trong giảm nguy cơ huyết khối ở bệnh nhân CTMVQD đặt stent thế hệ thứ nhất [4], nhưng thuốc kháng đông đường uống ưu thế hơn kháng tiểu cầu kép trong giảm nguy cơ đột quỵ thiếu máu cục bộ ở bệnh nhân rung nhĩ [5].
ThS. BS TRẦN CÔNG DUY
Khoa Nội Tim Mạch, Bệnh viện Trưng Vương
Bộ môn Nội, Đại học Y Dược TP. Hồ Chí Minh
Chiến lược điều trị ở bệnh nhân rung nhĩ đặt stent phải cân bằng giữa nguy cơ huyết khối stent và đột quỵ thiếu máu cục bộ với nguy cơ xuất huyết. Tiếp cận thực hành theo hướng dẫn chung là phối hợp tất cả ba thuốc này trong một chiến lược gọi là điều trị bộ ba [6]; tuy nhiên, tiếp cận này có thể gây ra xuất huyết nặng với tỉ lệ 2,2% trong tháng đầu và 4 đến 12% trong năm đầu điều trị [7].
Các thuốc kháng đông đường uống mới có thể mang lại thuận lợi hơn thuốc kháng vitamin K. Rivaroxaban, một thuốc ức chế yếu tố Xa đường uống, có liên quan với nguy cơ đột quỵ và thuyên tắc hệ thống thấp hơn thuốc kháng vitamin K ở bệnh nhân rung nhĩ không do van tim, tỉ lệ xuất huyết nặng tương đương nhưng tỉ lệ xuất huyết nội sọ và xuất huyết gây tử vong thấp hơn đáng kể [8]. Rivaroxaban cũng giảm nguy cơ tử vong do nguyên nhân tim mạch, nhồi máu cơ tim và đột quỵ khi điều trị dự phòng thứ phát sau nhồi máu cơ tim cấp trong thử nghiệm ATLAS ACS-2-TIMI 51 [9]. Nghiên cứu PIONEER AF-PCI so sánh tính an toàn của ba chiến lược điều trị sau CTMVQD đặt stent ở các bệnh nhân rung nhĩ kịch phát, dai dẳng hoặc vĩnh viễn không do van tim: một chế độ điều trị được xác định trong thử nghiệm WOEST với rivaroxaban liều thấp (15 mg 1 lần/ngày) cộng một thuốc ức chế P2Y12, một chế độ điều trị được xác định trong thử nghiệm ATLAS ACS 2-TIMI 51 với liều rất thấp rivaroxaban (2,5 mg 2 lần/ngày) cộng kháng tiểu cầu kép và chế độ điều trị bộ ba chuẩn với thuốc kháng vitamin K cộng kháng tiểu cầu kép.
PHƯƠNG PHÁP NGHIÊN CỨU
PIONEER AF-PCI là một thử nghiệm quốc tế, đa trung tâm, ngẫu nhiên, nhãn mỡ. Nam và nữ ít nhất 18 tuổi có rung nhĩ kịch phát, dai dẳng hoặc vĩnh viễn không do van tim (rung nhĩ không gây ra do hẹp van tim nguyên phát) và được can thiệp mạch vành qua da với đặt stent.
Tiêu chuẩn nhận vào chính là rung nhĩ xảy ra trong vòng 1 năm trước khi tầm soát; các bệnh nhân rung nhĩ xảy ra hơn 1 năm trước khi tầm soát có thể thích hợp nếu người tham gia dùng thuốc kháng đông đường uống trong 3 tháng ngay trước CTMVQD. Tiêu chuẩn loại trừ chính là tiền sử đột quỵ hoặc cơn thoáng thiếu máu não, xuất huyết tiêu hóa có ý nghĩa lâm sàng trong 12 tháng trước phân nhóm ngẫu nhiên, độ thanh lọc creatinine dưới 30 ml/phút, thiếu máu không rõ nguyên nhân với nồng độ hemoglobin dưới 10 g/dL, hoặc bất kỳ tình trạng khác làm tăng nguy cơ xuất huyết.
Phân nhóm ngẫu nhiên thực hiện trong vòng 72 giờ sau rút sheath khi INR ≤ 2,5. Trước khi phân nhóm, người nghiên cứu đã xác định thời gian dự định sử dụng kháng tiểu cầu kép (1, 6 hoặc 12 tháng) và loại thuốc ức chế P2Y12 dự định (clopidogrel, prasugrel hoặc ticagrelor); người tham gia được phân nhóm theo loại thuốc ức chế P2Y12 và thời gian dự định sử dụng kháng tiểu cầu kép và được phân nhóm ngẫu nhiên theo tỉ số 1:1:1 vào nhóm 1, 2, 3.
Người tham gia ở nhóm 1 uống rivaroxaban 15 mg 1 lần/ngày (hoặc 10 mg 1 lần/ngày nếu suy thận mức độ trung bình với độ thanh lọc creatinine 30 – 50 ml/phút) cộng với một thuốc kháng tiểu cầu clopidogrel 75 mg 1 lần/ngày (hoặc ticagrelor 90 mg 2 lần/ngày hoặc prasugrel 10 mg 1 lần/ngày ở ≤ 15% người tham gia) trong 12 tháng. Mặc dù aspirin có thể được sử dụng đến 24 giờ trước liều đầu tiên của thuốc thử nghiệm, cần ngưng aspirin ở tất cả các liều sau khi phân nhóm ngẫu nhiên.
Người tham gia ở nhóm 2 uống rivaroxaban 2,5 mg 2 lần/ngày cộng với kháng tiểu cầu kép gồm aspirin liều thấp (75 đến 100 mg/ngày) và clopidogrel 75 mg 1 lần/ngày (hoặc ticagrelor 90 mg 2 lần/ngày hoặc prasugrel 10 mg 1 lần/ngày ở ≤ 15% người tham gia) trong thời gian xác định trước 1, 6 hoặc 12 tháng. Người tham gia nhận điều trị trong 1 đến 6 tháng, sau đó uống rivaroxaban 15 mg 1 lần/ngày (hoặc 10 mg 1 lần/ngày nếu suy thận mức độ trung bình) cộng một thuốc kháng tiểu cầu aspirin liều thấp (75 đến 100 mg/ngày) trong thời gian còn lại của 12 tháng.
Người tham gia ở nhóm 3 uống thuốc kháng vitamin K warfarin 1 lần/ngày (điều chỉnh liều để đạt INR mục tiêu 2,0 đến 3,0) cộng kháng tiểu cầu kép gồm aspirin liều thấp (75 đến 100 mg/ngày) và clopidogrel 75 mg 1 lần/ngày (hoặc ticagrelor 90 mg 2 lần/ngày hoặc prasugrel 10 mg 1 lần/ngày ở ≤ 15% người tham gia) trong thời gian xác định trước 1, 6 hoặc 12 tháng. Người tham gia nhận điều trị trong 1 đến 6 tháng, sau đó uống warfarin 1 lần/ngày (điều chỉnh liều để đạt INR mục tiêu 2,0 đến 3,0) cộng một thuốc kháng tiểu cầu aspirin liều thấp (75 đến 100 mg/ngày) trong thời gian còn lại của 12 tháng.
Kết cục chính về tính an toàn là xuất huyết có ý nghĩa lâm sàng (tổ hợp xuất huyết nặng hoặc nhẹ theo tiêu chuẩn TIMI (Thrombolysis in Myocardial Infarction) hoặc xuất huyết cần chăm sóc y khoa trong thời gian điều trị (từ thời điểm đầu tiên sử dụng thuốc thử nghiệm đến 2 ngày sau khi ngưng thuốc thử nghiệm trong 12 tháng điều trị). Kết cục phụ bao gồm tỉ lệ mới mắc của mỗi thành tố trong kết cục chính về tính an toàn cũng như các kết cục về hiệu quả: biến cố tim mạch nặng (tổ hợp của tử vong do nguyên nhân tim mạch, nhồi máu cơ tim hoặc đột quỵ), mỗi thành tố của biến cố tim mạch nặng, và huyết khối trong stent.
Tất cả phân tích thống kê được thực hiện bằng phần mềm SAS, phiên bản 9.4. Trị số P dưới 0,05 được xem là có ý nghĩa thống kê.
KẾT QUẢ
Đối tượng tham gia
Từ tháng 5/2013 đến tháng 7/2015, 2.124 người tham gia được phân nhóm theo thời gian dự định sử dụng kháng tiểu cầu kép và sau đó được phân nhóm ngẫu nhiên vào một trong ba nhóm. Trong số những người tham gia nhận ít nhất một liều điều trị thử nghiệm, 21,0% người ở nhóm 1; 21,1% người ở nhóm 2; và 29,4% người ở nhóm 3 ngưng vĩnh viễn điều trị trước ngày dự kiến kết thúc (P < 0,001 đối với cả hai so sánh [nhóm 1 so với nhóm 3 và nhóm 2 so với nhóm 3]. Tỉ lệ ngưng đồng thuận tiếp tục tham gia trong thử nghiệm là 0,4% (3 người tham gia ở mỗi nhóm) (P > 0,99 đối với cả hai so sánh). Không có người tham gia bị mất theo dõi.
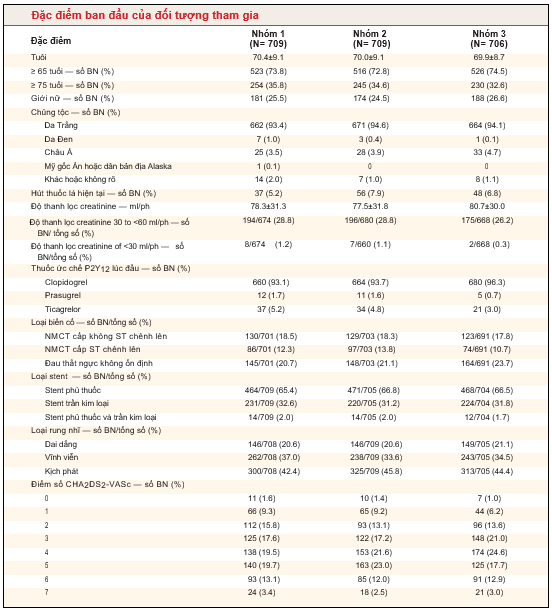
Đặc điểm ban đầu được ghép cặp tốt giữa các nhóm điều trị. Hầu hết người tham gia thử nghiệm là nam da trắng. Dưới 10% người tham gia ở Bắc Mỹ. Loại thuốc ức chế P2Y12 dự định ở phần lớn người tham gia là clopidogrel, được chọn ở nhóm 3 với tỉ lệ nhiều hơn nhóm 1 hoặc 2. Trong số những người tham gia uống thuốc kháng vitamin K (nhóm 3), thời gian trong ngưỡng điều trị (INR 2,0 đến 3,0) là 65,0% và không khác nhau giữa các quốc gia hoặc vùng.
Kết cục về tính an toàn
Tại thời điểm 12 tháng, kết cục chính về tính an toàn của xuất huyết có ý nghĩa lâm sàng xảy ra ở 16,8% người tham gia ở nhóm 1; 18,0% ở nhóm 2; và 26,7% ở nhóm 3 (tỉ số nguy cơ đối với nhóm 1 so với nhóm 3 là 0,59; khoảng tin cậy (KTC) 95% 0,47 – 0,76; P < 0,001; tỉ số nguy cơ đối với nhóm 2 so với nhóm 3 0,63; KTC 95% 0,50 – 0,80; P < 0,001) (Hình A). Tỉ lệ xuất huyết thấp hơn ở hai nhóm uống rivaroxaban so với nhóm uống thuốc kháng vitamin K phù hợp ở nhiều phân nhóm.
Cả hai nhóm uống rivaroxaban có tỉ lệ xuất huyết cần chăm sóc y khoa thấp hơn nhóm nhận điều trị chuẩn ở tất cả phân nhóm thời gian sử dụng kháng tiểu cầu kép (tỉ số nguy cơ đối với nhóm 1 so với nhóm 3 0,61; KTC 95% 0,47 – 0,80; P < 0,001; tỉ số nguy cơ đối với nhóm 2 so với nhóm 3 0,67; KTC 95% 0,52 – 0,86; P = 0,002).
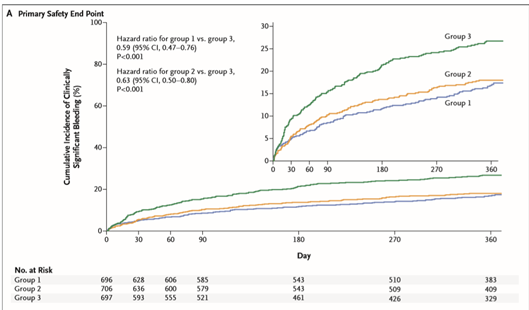
Hình A. Tỉ lệ mới mắc kết cục chính về tính an toàn (Chụp từ tài liệu gốc)
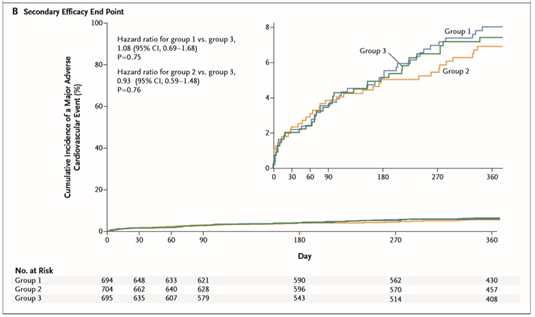
Hình B. Tỉ lệ mới mắc kết cục phụ về hiệu quả (Chụp từ tài liệu gốc)
Kết cục về hiệu quả
Biến cố tim mạch nặng (tổ hợp của tử vong do nguyên nhân tim mạch, nhồi máu cơ tim hoặc đột quỵ) xảy ra ở 6,5% người tham gia nhóm 1; 5,6% ở nhóm 2, và 6,0% ở nhóm 3 (P > 0,05) (Hình B). Tỉ lệ mỗi thành tố của kết cục không khác nhau ý nghĩa giữa ba nhóm điều trị. Tử vong do nguyên nhân tim mạch là 2,4% ở nhóm 1; 2,2% ở nhóm 2 và 1,9% ở nhóm 3. Nhồi máu cơ tim xảy ra ở 3,0% người tham gia nhóm 1; 2,7% ở nhóm 2 và 3,5% ở nhóm 3. 1,3% người tham gia ở nhóm 1 bị đột quỵ, tỉ lệ bị biến cố này ở nhóm 2 và 3 lần lượt là 1,5% và 1,2%. Tỉ lệ huyết khối trong stent thấp và tương đương giữa ba nhóm (0,8 % ở nhóm 1; 0,9% ở nhóm 2 và 0,7% ở nhóm 3).
BÀN LUẬN
Ở những đối tượng tham gia mắc rung nhĩ được can thiệp mạch vành qua da với đặt stent, điều trị gồm rivaroxaban liều thấp hoặc rất thấp có nguy cơ xuất huyết thấp hơn điều trị bộ ba chuẩn gồm thuốc kháng vitamin K. Tỉ lệ biến cố tim mạch nặng tương đương nhưng có khoảng tin cậy rộng giữa ba nhóm điều trị.
Liều rivaroxaban trong điều trị rung nhĩ có thể khác với liều điều trị hội chứng mạch vành cấp. Điều trị rivaroxaban 20 mg 1 lần/ngày không kèm thuốc kháng tiểu cầu ở bệnh nhân rung nhĩ không do van tim không thua kém warfarin chỉnh liều trong việc giảm tỉ lệ đột quỵ và thuyên tắc hệ thống, xuất huyết gây tử vong và xuất huyết nội sọ trong thử nghiệm ROCKET-AF [8]. Liều 15 mg mỗi ngày ở người suy thận mức độ trung bình (độ thanh lọc creatinine 30 đến 49 ml/phút) có liên quan với hiệu quả và tính an toàn tương tự với liều 20 mg ở người không suy thận. Tuy nhiên, cả hai liều 15 mg và 20 mg rivaroxaban ở rung nhĩ có liên quan với tăng nguy cơ xuất huyết nếu sử dụng đồng thời với kháng tiểu cầu kép trong thử nghiệm ATLAS ACS-TIMI 46 [12]. Thực ra, thêm rivaroxaban với liều 10 mg/ngày vào kháng tiểu cầu kép ở người bị hội chứng mạch vành cấp có liên quan với xuất huyết quá mức bao gồm nguy cơ xuất huyết gây tử vong cao hơn liều 5 mg/ngày [9],[12]. Do đó, các bệnh nhân hội chứng mạch vành cấp đang sử dụng thuốc kháng tiểu cầu kép có thể không an toàn khi sử dụng các liều rivaroxaban như ở bệnh nhân rung nhĩ. Trong thử nghiệm ATLAS ACS 2-TIMI 51, ở những người hội chứng mạch vành cấp đang điều trị kháng tiểu cầu kép, thêm liều rất thấp rivaroxaban 2,5 mg 2 lần/ngày có liên quan với tỉ lệ tử vong do nguyên nhân tim mạch, nhồi máu cơ tim và đột quỵ thấp hơn kháng tiểu cầu kép đơn thuần [9].
Thử nghiệm WOEST là một thử nghiệm ngẫu nhiên so sánh tính an toàn và hiệu quả của clopidogrel cộng warfarin so với clopidogrel cộng aspirin và warfarin (điều trị bộ ba) ở 573 bệnh nhân CTMVQD cần sử dụng kháng đông. Nhóm uống clopidogrel cộng warfarin có tỉ lệ xuất huyết trong 1 năm sau CTMVQD thấp hơn nhóm điều trị bộ ba. Các thử nghiệm PIONEER và WOEST khác nhau ở một số điểm. Dân số nghiên cứu PIONEER bao gồm hoàn toàn những người rung nhĩ, trong khi chỉ 69% (162) người tham gia ở nhóm điều trị chuẩn của thử nghiệm WOEST có rung nhĩ [10]. Trong thử nghiệm PIONEER, chỉ 22% bệnh nhân điều trị bộ ba trong 1 năm, trong khi thử nghiệm WOEST, 66% người tham gia được điều trị trong 1 năm [10]. Thời gian điều trị bộ ba ngắn hơn trong nghiên cứu PIONEER có thể gây khó khăn để thấy giảm tỉ lệ xuất huyết với chiến lược rivaroxaban nhưng phản ánh đúng hơn thực hành lâm sàng hiện hành.
Thử nghiệm này có một số hạn chế. Một là, phân tích kết cục phụ cho thấy hiệu quả của một trong hai liều rivaroxaban tương tự điều trị chuẩn. Tuy nhiên, số kết cục phụ về hiệu quả trong nghiên cứu này ít, và thử nghiệm không đủ mạnh để xác định tính ưu thế hoặc không thua kém. Với tỉ lệ biến cố tim mạch nặng ở nhóm điều trị chuẩn 6,0% và độ mạnh 90% để phát hiện sự khác biệt giữa các nhóm điều trị ở mức alpha 0,05, cỡ mẫu cần thiết là 13.598 người tham gia mỗi nhóm (tổng số 40.794 người tham gia ba nhóm). Bởi vì việc thu nhận và theo dõi trong thử nghiệm này gồm 2.100 người tham gia ở 431 địa điểm cần 3 năm, nên việc thu nhận hơn 20 lần số người đó trong một khoảng thời gian kéo dài là một điều không khả thi.
Hai là, chế độ rivaroxaban liều rất thấp (2,5 mg 2 lần/ngày) cộng kháng tiểu cầu kép được chỉ định ở châu Âu và một số quốc gia khác để dự phòng các biến cố tim mạch ở bệnh nhân hội chứng mạch vành cấp. Tuy nhiên, rivaroxaban 15 mg 1 lần/ngày (hoặc 10 mg 1 lần/ngày ở người suy thận trung bình) hiện không được chấp thuận điều trị hội chứng mạch vành cấp.
Ba là, đối với một thành tố của tổ hợp kết cục về hiệu quả (đột quỵ) ở một nhóm kháng tiểu cầu kép trong 6 tháng, kết quả thiên về điều trị chuẩn so với điều trị rivaroxaban liều thấp cộng kháng tiểu cầu kép. Đối với các thành tố khác của kết cục hiệu quả (nhồi máu cơ tim và tổ hợp kết cục) và nhóm kháng tiểu cầu kép khác trong 12 tháng, nhóm rivaroxaban có xu hướng ưu thế hơn nhóm điều trị chuẩn. Toàn bộ thử nghiệm chưa đủ độ mạnh và từng kết cục hiệu quả ở các phân nhóm thậm chí thiếu độ mạnh nhiều hơn. Nếu các kết quả có ý nghĩa thì sai lầm loại I hoặc vai trò của cơ hội có thể giải thích các kết quả. Không có sự tương tác đáng kể giữa thời gian sử dụng kháng tiểu cầu kép và tổ hợp kết cục hiệu quả, đột quỵ do mọi nguyên nhân hoặc đột quỵ thiếu máu cục bộ, do đó việc đánh giá bất kỳ nhóm thời gian sử dụng kháng tiểu cầu kép thiếu tính giá trị. Phân nhóm thời gian kháng tiểu cầu kép 1, 6 hoặc 12 tháng dựa vào chọn lựa của bác sĩ lâm sàng, bệnh nhân không được phân nhóm ngẫu nhiên thời gian sử dụng kháng tiểu cầu kép. Đặc điểm bệnh nhân không cân đối giữa các nhóm thời gian sử dụng kháng tiểu cầu kép và trong từng nhóm thời gian sử dụng kháng tiểu cầu kép ở ba nhóm điều trị. Độ mạnh thống kê của tất cả kết cục hiệu quả khá thấp từ 5,4 đến 13%.
Cuối cùng, huyết khối trong stent không được đánh giá bởi một phòng thông tim chính trong thử nghiệm này [13]. Do những hạn chế này nên chưa phù hợp để rút ra những kết luận vững chắc về hiệu quả từ những dữ liệu này.
KẾT LUẬN
Ở những bệnh nhân rung nhĩ được can thiệp mạch vành qua da và đặt stent, điều trị rivaroxaban liều thấp (15 mg 1 lần/ngày) cộng một thuốc ức chế P2Y12 trong 12 tháng hoặc rivaroxaban liều rất thấp (2,5 mg 2 lần/ngày) cộng kháng tiểu cầu kép trong 1, 6 hoặc 12 tháng có tỉ lệ xuất huyết có ý nghĩa lâm sàng thấp hơn điều trị chuẩn với thuốc kháng vitamin K cộng kháng tiểu cầu kép trong 1, 6 hoặc 12 tháng. Ba nhóm có tỉ lệ hiệu quả tương đương nhau mặc dù khoảng tin cậy rộng làm giảm tính chắc chắn của bất kỳ kết luận nào về hiệu quả.
TÀI LIỆU THAM KHẢO
1. Rubboli A, Colletta M, Herzfeld J, Sangiorgio P, Di Pasquale G. Periprocedural and medium-term antithrombotic strategies in patients with an indication for long-term anticoagulation undergoing coronary angiography and intervention. Coron Artery Dis 2007;18:193-9.
2. Wang TY, Robinson LA, Ou FS, et al. Discharge antithrombotic strategies among patients with acute coronary syndrome previously on warfarin anticoagulation: physician practice in the CRUSADE registry. Am Heart J 2008;155:361-8.
3. Pérez-Gómez F, Alegría E, Berjón J, et al. Comparative effects of antiplatelet, an- ticoagulant, or combined therapy in patients with valvular and nonvalvular atrial fibrillation: a randomized multicenter study. J Am Coll Cardiol 2004;44:1557-66.
4. Leon MB, Baim DS, Popma JJ, et al. A clinical trial comparing three antithrombotic-drug regimens after coronary-artery stenting. N Engl J Med 1998;339:1665-71.
5. ACTIVE Writing Group of the ACTIVE Investigators. Clopidogrel plus aspirin versus oral anticoagulation for atrial fibrillation in the Atrial fibrillation Clopidogrel Trial with Irbesartan for prevention of Vascular Events (ACTIVE W): a randomised controlled trial. Lancet 2006;367: 1903-12.
6. Camm AJ, Kirchhof P, Lip GY, et al. Guidelines for the management of atrial fibrillation: the Task Force for the Management of Atrial Fibrillation of the European Society of Cardiology (ESC). Europace 2010;12:1360-420.
7. Paikin JS, Wright DS, Crowther MA, Mehta SR, Eikelboom JW. Triple anti- thrombotic therapy in patients with atrial fibrillation and coronary artery stents. Circulation 2010;121:2067-70.
8. Patel MR, Mahaffey KW, Garg J, et al. Rivaroxaban versus warfarin in nonvalvular atrial fibrillation. N Engl J Med 2011; 365:883-91.
9. Mega JL, Braunwald E, Wiviott SD, et al. Rivaroxaban in patients with a recent acute coronary syndrome. N Engl J Med 2012;366:9-19.
10. Dewilde WJ, Oirbans T, Verheugt FW, et al. Use of clopidogrel with or without aspirin in patients taking oral anticoagulant therapy and undergoing percutaneous coronary intervention: an open-label, randomised, controlled trial. Lancet 2013; 381:1107-15.
11. Gibson CM, Mehran R, Bode C, et al. An open-label, randomized, controlled, multicenter study exploring two treatment strategies of rivaroxaban and a dose- adjusted oral vitamin K antagonist treatment strategy in subjects with atrial fibrillation who undergo percutaneous coronary intervention (PIONEER AF-PCI). Am Heart J 2015;169(4):472-8.e5.
12. Mega JL, Braunwald E, Mohanavelu S, et al. Rivaroxaban versus placebo in patients with acute coronary syndromes (ATLAS ACS-TIMI 46): a randomised, double-blind, phase II trial. Lancet 2009; 374:29-38.
13. Popma CJ, Sheng S, Korjian S, et al. Lack of concordance between local in- vestigators, angiographic core laboratory, and clinical event committee in the assessment of stent thrombosis: results from the TRACER angiographic sub-study. Circ Cardiovasc Interv 2016;9(5): e003114.







