Những điểm chính:
- Viêm màng ngoài tim cấp và tái phát cần được điều trị để cải thiện tỷ lệ tàn phế và chất lượng cuộc sống.
- Aspirin, NSAID và colchicine là những liệu pháp đầu tay, trong khi liệu pháp miễn dịch cũng cho thấy nhiều hứa hẹn.
Viêm màng ngoài tim cấp và tái phát là hội chứng màng ngoài tim phổ biến nhất và là nguyên nhân gây đau ngực, liên quan đến tăng tỷ lệ tàn phế đáng kể, giảm chất lượng cuộc sống và hiếm khi tử vong.
Đã có những cập nhật quan trọng trong điều trị viêm màng ngoài tim trong thập kỷ qua, bao gồm việc xuất bản hướng dẫn về chẩn đoán và quản lý các bệnh màng ngoài timcủa Hội Tim mạch Châu Âu năm 2015, tài liệu mang tính bước ngoặt nhấn mạnh tầm quan trọng của các liệu pháp đặc hiệu và việc sử dụng “liệu pháp miễn dịch” để điều trị viêm màng ngoài tim; bao gồm cả việc sử dụng loại thuốc đầu tiên được FDA phê chuẩn để điều trị bệnh viêm màng ngoài tim tái phát ở Hoa Kỳ.
Thực tế rằng đã có những tiến bộ trong viêm màng ngoài tim và chưa có hướng dẫn nào của Hoa Kỳ, bài viết này đánh giá cách điều trị hiện tại đối với viêm màng ngoài tim cấp và tái phát.
ASA/NSAID
Aspirin (axit acetylsalicylic [ASA]) hoặc NSAID vẫn là nền tảng để kiểm soát bệnh màng ngoài tim cấp tính và tái phát. Mặc dù chưa bao giờ được chứng minh là cải thiện quá trình bệnh viêm màng ngoài tim khi dùng đơn trị liệu, sự kết hợp giữa ASA/NSAID với colchicine đã được chứng minh để giảm thời gian kéo dài triệu chứng và giảm tái phát, đồng thời là phương pháp chăm sóc tiêu chuẩn được so sánh trong các thử nghiệm viêm màng ngoài tim mang tính bước ngoặt của thế kỷ 21. Hướng dẫn ESC năm 2015 khuyến nghị sử dụng đồng thời ASA hoặc NSAID liều cao với colchicine theo cân nặng cho cả viêm màng ngoài tim cấp và tái phát. Hiện tại, chưa có nghiên cứu nào đối đầu giữa ASA và NSAID về tính an toàn hoặc hiệu quả. Do dữ liệu so sánh còn ít ,vì thế nên chọn thuốc dựa trên hiệu quả trước đó, khả năng dung nạp và cân nhắc lâm sàng. Bảng 1đề xuất liều lượng của ASA/NSAID được sử dụng trong các thử nghiệm mang tính bước ngoặt. Thời gian điều trị ban đầu với ASA/NSAID có thể dao động từ 2 đến 4 tuần trong các trường hợp cấp tính, không biến chứng và có thể kéo dài đến vài tháng trong các trường hợp tái phát trước khi giảm liều. Việc giảm liều nên dựa trên triệu chứng và CRP, thường trong vòng 3 đến 4 tuần.
NSAID như ketorolac tromethamine và naproxen có thể là lựa chọn thay thế phù hợp cho những thuốc được liệt kê trong Bảng 1 dưới đây nhưng dữ liệu về các thuốc này chỉ giới hạn ở các báo cáo ca bệnh và nghiên cứu đoàn hệ. Ví dụ, ketorolac tromethamine là NSAID đường tiêm có thể phù hợp ở những bệnh nhân trong viện đang dùng ASA/NSAID đường uống nhưng không giảm đau. Cần đánh giá lâm sàng, đặc biệt là các tình trạng bệnh đi kèm để lựa chọn liệu pháp điều trị ban đầu. Nhìn chung, bệnh nhân có bệnh tim mạch hoặc bệnh thận nên ưu tiên sử dụng ASA do tăng nguy cơ mắc các biến cố tim mạch và mạch máu não cũng như giảm chức năng thận liên quan đến NSAID. Một vấn đề cần cân nhắc khác là xu hướng điều trị bằng ASA/NSAID có thể gây loét đường tiêu hóa. Trong tất cả các thử nghiệm mang tính bước ngoặt về viêm màng ngoài tim, các nhà nghiên cứu đã sử dụng thuốc để bảo vệ dạ dày, đặc biệt là thuốc ức chế bơm proton. Omeprazole 20 mg mỗi ngày hoặc misoprostol 600 µg đến 800 µg mỗi ngày đã được khuyến cáo để giảm nguy cơ phát triển loét đường tiêu hóa. Nên sử dụng misoprostol một cách thận trọng vì tiêu chảy liên quan đến việc sử dụng thuốc này có thể che giấu sự hiện diện của ngộ độc colchicine, cũng biểu hiện tiêu chảy.

Colchicine
Cơ chế chống viêm của Colchicine được tạo điều kiện thuận lợi nhờ sự phá vỡ tubulin, cản trở các tế bào viêm phân bàotăng sinh, cũng như cản trở hóa ứng động và thực bào. Tuy nhiên, các cơ chế khác đang trở thành trọng tâm của nghiên cứu lâm sàng và nghiên cứu tịnh tiến. Một mô hình bạch cầu đơn nhân in vitro gần đây đã chỉ ra rằng colchicine có thể ngăn chặn phức hợp viêm NLRP3, một phức hợp điều hòa tình trạng viêm liên quan đến việc giải phóng các cytokine, bao gồm cả interleukin (IL)-1-beta. Mặc dù cơ chế sinh lý bệnh chính xác của viêm màng ngoài tim còn mơ hồ, nhưng bằng chứng hóa mô miễn dịch gần đây cho thấy trong viêm màng ngoài tim có sự điều hòa tăng đáng kể của phức hợp viêm NLRP3 trong mô màng ngoài tim ở người. Thêm vào đó, cơ chế mà colchicine ngăn chặn phức hợp viêm NLRP3 vẫn chưa được hiểu đầy đủ. Nó có thể sẽ là một sự đổi mới trong điều trị viêm màng ngoài tim trong tương lai gần.
Về mặt lâm sàng, colchicine đã được chứng minh là có hiệu quả trong việc giảm tái phát và giảm triệu chứng sau 72 giờ sử dụng cùng ASA hoặc NSAID trong nhiều nghiên cứu, dẫn đến việc sử dụng nó như một thuốc đầu tay trong cả viêm màng ngoài tim cấp và tái phát. Hướng dẫn ESC năm 2015 khuyến nghị sử dụng 0,5 mg colchicine hai lần mỗi ngày (giảm xuống một lần mỗi ngày nếu cân nặng <70 kg và/hoặc nếu bệnh nhân gặp tác dụng phụ) trong 3 tháng trong viêm màng ngoài tim cấp tính và trong ít nhất 6 tháng đối với tái phát. Gần đây, công thức colchicine dạng viên 0,5 mg đã được FDA phê duyệt vào tháng 6, mặc dù không phải chỉ định cho các bệnh màng ngoài tim. Dạng lỏng colchicine uống đã có mặt ở Hoa Kỳ, nhưng đã bị ngừng sản xuất từ tháng 1 năm 2022.
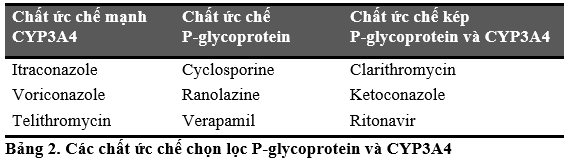
Những cân nhắc lâm sàng cần lưu ý bao gồm các chống chỉ định cụ thể ở dạng bào chế của colchicine. Colchicine là một cơ chất P-glycoprotein (P-gp) và CYP3A4. Viên uống chống chỉ định ở bệnh nhân suy gan hoặc thận khi dùng đồng thời với thuốc ức chế P-gp hoặc thuốc ức chế CYP3A4 mạnh (xem Bảng 2 bên dưới). Viên nang uống chống chỉ định ở bệnh nhân suy gan hoặc thận khi dùng đồng thời với các thực phẩm như nước ép bưởi hoặc thuốc ức chế kép P-gp và CYP3A4 (Bảng 2), cũng như ở những bệnh nhân đồng mắc suy gan và suy thận.
Điều quan trọng cần lưu ý là colchicine được coi là thuốc kê đơn không có dướng dẫn trên nhãn trong điều trị viêm màng ngoài tim. Do đó, thông tin kê đơn cho cả hai dạng bào chế không xác định mức độ suy gan hoặc suy thận cần chống chỉ định ở bệnh nhân viêm màng ngoài tim. Đối với các chỉ định khác của colchicine, độ thanh thải creatinine từ 50 đến 80 mL/phút được xác định là suy giảm “nhẹ” và có thể được sử dụng để coi là ngưỡng chống chỉ định. Không có tiêu chí hoặc thang điểm cụ thể nào được sử dụng cho bệnh suy gan mà chỉ được mô tả theo mức độ từ nhẹ đến nặng và không đưa ra điều chỉnh liều lượng cụ thể. Những chống chỉ định như vậy rất quan trọng vì colchicine có xu hướng tương tác cao với các loại thuốc khác và có khoảng điều trị hẹp có thể dẫn đến các tác dụng phụ đáng kể và độc tính đe dọa tính mạng.
Glucocorticoids
Hướng dẫn ESC năm 2015 khuyến nghị sử dụng glucocorticoid ở những bệnh nhân có chống chỉ định với liệu pháp bậc một, là lựa chọn bậc hai trong trường hợp không dung nạp với colchicine và/hoặc ASA/NSAID, hoặc đáp ứng không đầy đủ với liệu pháp bậc một này ở những bệnh nhân viêm màng ngoài tim tái phát, sau khi loại trừtất cả các nguyên nhân nhiễm trùng khác. Nên sử dụng glucocorticoid liều thấp (tương đương 0,2-0,5 mg/kg/ngày với prednisone), vì có bằng chứng cho thấy glucocorticoid là yếu tố nguy cơ độc lập gây tái phát, có liên quan đến các tác dụng phụ nghiêm trọng và bệnh nhân có thể trở nên phụ thuộc vào glucocorticoid, cần giảm liều quanhiều tháng để giảm nguy cơ tái phát.
Liệu pháp miễn dịch
Kể từ năm 2011, các bác sĩ lâm sàng đã gặp nhiều thách thức trong việc quản lý bệnh nhân viêm màng ngoài tim tái phát, những người chịu gánh nặng bệnh tật đáng kể do viêm màng ngoài tim. Bao gồm những bệnh nhân bị viêm màng ngoài tim tái phát nhiều lần, những người không thể ngừng sử dụng glucocorticoid và/hoặc những bệnh nhân đang dùng ASA/NSAID, colchicine và glucocorticoids và những người không đáp ứng với các liệu pháp trên. Do đó, các liệu pháp miễn dịch hoặc các loại thuốc làm thay đổi “dòng thác viêm” thông qua các cơ chế khác nhau đã được thử nghiệm “ngoài nhãn” so với các chỉ định truyền thống ở bệnh nhân viêm màng ngoài tim tái phát.
Hướng dẫn của ESC năm 2015 khuyến nghị chỉ sử dụng liệu pháp miễn dịch cho những bệnh nhân tái phát phụ thuộc vào corticosteroid hoặc những bệnh nhân không dùng được liều cao, nhưng điều quan trọng cần lưu ý là thử nghiệm lâm sàng mở rộngbằng liệu pháp miễn dịch đã được tiến hành kể từ năm 2015. Kể từ đó, các liệu pháp miễn dịch cung cấp một giải pháp thay thế đầy hứa hẹn cho glucocorticoid ở những bệnh nhân không dung nạp hoặc đã thất bại trong các liệu pháp điều trị đầu tay.
Liệu pháp miễn dịch bao gồm thuốc đối kháng thụ thể IL-1, azathioprine và globulin miễn dịch IV (IVIG). Các báo cáo ca bệnh/đánh giáhàng loạt và đánh giá hệ thống đã mô tả lợi ích của việc sử dụng IVIG trong viêm màng ngoài tim tái phát, bao gồm cả mối liên quan với việc giảm nguy cơ tái phát viêm màng ngoài tim. Azathioprine có dữ liệu tương tự nhưng yếu hơn về tác dụng giảm tái phát viêm màng ngoài tim, cũng như mối liên quan với khả năng giảm liều glucocorticoid ở bệnh nhân. Có bằng chứng mới hơn vàmạnh mẽ hơn về việc sử dụng thuốc đối kháng thụ thể IL-1, chẳng hạn như anakinra (Kineret, Sobi) và rilonacept (Arcalyst, Kiniksa Pharmaceuticals).
Anakinra là chất đối kháng thụ thể IL-1. Sự đối kháng ở hạ lưu dòng thác viêmcủa IL-1 tạo ra sự ức chế các cytokine gây viêm, như IL-1-alpha, IL-1-beta, prostaglandin, IL-6 và CRP. Anakinra có liên quan đến việc giảm đáng kể tỷ lệ tái phát và đợt bùng phát ở bệnh nhân viêm màng ngoài tim tái phát. Gần đây, rilonacept đã được FDA phê chuẩn để phòng ngừa và điều trị viêm màng ngoài tim tái phát ở bệnh nhân vị thành niên và trẻ em. Rilonacept hoạt động như một mồi nhử thụ thể và “bẫy” IL-1-alpha và IL-1-beta trong máukhỏi lan truyền tình trạng viêm ở hạ lưu dòng thác viêm. Trong nghiên cứu mang tính bước ngoặt sử dụng rilonacept, bệnh nhân dùng rilonacept có tỷ lệ tái phát và thang điểm đau thấp đáng kể và có thể ngừng sử dụng tất cả các liệu pháp nền khác điều trị viêm màng ngoài tim (bao gồm NSAID, colchicine và glucocorticoid). Ở người lớn, rilonacept lần đầu tiên được dùng liều nạp320mgtiêm dưới da (TDD), sau đó liều duy trì 160 mg TDD mỗi tuần một lần. Trẻ em và thanh thiếu niên từ 12 đến 17 tuổi được dùng liều nạpTDD4,4 mg/kg (tối đa 320 mg), sau đó dùng liều duy trìTDD2,2 mg/kg (tối đa 160 mg), mỗi tuần một lần. Các tác dụng phụ liên quan đến thuốc đối kháng IL-1 bao gồm phản ứng tại chỗ tiêm, nhiễm trùng và có thể là tăng lipid máu. Do đại dịch COVID-19, các bác sĩ lâm sàng nên sàng lọc bệnh nhân thích hợp và tiêm chủng đủ liều trước khi bắt đầu dùng thuốc đối kháng IL-1 ở bệnh nhân viêm màng ngoài tim. Vì dữ liệu sẵn có còn hạn chế về nguy cơ lây truyền thứ phát do vắc xin sống ở bệnh nhân dùng thuốc đối kháng IL-1, nên tránh sử dụng vắc xin sống trong quá trình điều trị. Với nhiều bằng chứng hiện tại về tác dụng phụ nghiêm trọng của thuốc đối kháng IL-1 liên quan đến glucocorticoid, một số chuyên gia khuyên nên bắt đầu dùng thuốc đối kháng IL-1 sớm để kiểm soát viêm màng ngoài tim tái phát.
Chiến lược điều trị
Colchicine và ASA/NSAID nên được sử dụng đầu tay để kiểm soát viêm màng ngoài tim cấp và tái phát. Nên giảm dần ASA/NSAID trong vòng 3 đến 4 tuần khi các dấu hiệu và triệu chứng của viêm màng ngoài tim được giải quyết và CRP đã trở lại bình thường. Colchicine nên được sử dụng trong 3 tháng trong viêm màng ngoài tim cấp và trong 6 tháng trong viêm màng ngoài tim tái phát. Việc sử dụng glucocorticoid không còn được ưa chuộng do tác dụng phụ và thời gian sử dụng kéo dài, nhưng nên sử dụng một cách thật cân nhắc ở liều thấp. Các liệu pháp miễn dịch, đặc biệt là thuốc đối kháng IL-1, có thể được xem xét sớm hơn trong trị liệu nhờ khả năng loại bỏ glucocorticoid và các liệu pháp điều trị viêm màng ngoài tim khác một cách hiệu quả, đồng thời số lượng và mức độ nghiêm trọng của các tác dụng phụ tương đối thấp hơn so với glucocorticoid.
(Lược dịch từ Pharmacology Consult: Updates on management of acute and recurrent pericarditis. https://www.healio.com/news/cardiology/20230818/pharmacology-consult-updates-on-management-of-acute-and-recurrent-pericarditis)







