Ticagrelor so với Aspirin trong đột quỵ thiếu máu cấp hoặc cơn thoáng thiếu máu não (NGHIÊN CỨU SOCRATES)
Bối cảnh
Ticagrelor có thể là thuốc kháng tiểu cầu hiệu quả hơn aspirin trong phòng ngừa đột quỵ tái phát và biến cố tim mạch ở bệnh nhân đột quỵ thiếu máu não cấp.
Phương pháp
Nghiên cứu quốc tế mù đôi có đối chứng, thực hiện tại 674 trung tâm trên 33 quốc gia, bao gồm 13.199 bệnh nhân đột quỵ thiếu máu không nặng hoặc cơn thoáng thiếu máu não nguy cơ cao, đã không nhận điều trị tiêu sợi huyết tĩnh mạch hoặc tiêu sợi huyết nội mạch trước đó và cũng không được xem như là bị đột quỵ thuyên tắc từ tim. Bệnh nhân được phân ngẫu nhiên trong vòng 24 giờ sau khi khởi phát triệu chứng với tỷ lệ 1:1, để nhận được hoặc ticagrelor (liều tải 180mg vào ngày 1 sau đó là 90mg x 2 lần/ngày từ ngày 2 đến ngày 90) hoặc aspirin (300mg vào ngày 1, sau đó 100mg mỗi ngày, từ ngày 2 đến ngày 90. Kết cục tiên phát là thời gian đến khi có sự xuất hiện của đột quỵ, nhồi máu cơ tim hoặc tử vong trong vòng 90 ngày.
Kết quả
Trong suốt 90 ngày điều trị, kết cục tiên phát xảy ra trong 442 của 6589 bệnh nhân (6,7%) trong nhóm điều trị bằng ticagrelor, so với 497 của 6610 bệnh nhân (7,5%) trong nhóm điều trị bằng aspirin (HR 0,89; 95% CI 0,78 – 1,01; P = 0,07). Đột quỵ thiếu máu xảy ra ở 385 bệnh nhân (5,8%) trong nhóm điều trị bằng ticagrelor và ở 441 bệnh nhân (6,7%) trong nhóm điều trị bằng aspirin (HR 0,87; 95% CI, 0,76 đến 1,00). Chảy máu nặng xảy ra ở 0,5% bệnh nhân được điều trị bằng ticagrelor và trong 0,6% số bệnh nhân được điều trị bằng aspirin, xuất huyết nội sọ tương ứng là 0,2% và 0,3%, và chảy máu gây tử vong được ghi nhận là 0,1% và 0,1%.
Kết luận
Ở những bệnh nhân với đột quỵ thiếu máu cấp tính hoặc cơn thoáng thiếu máu não, ticagrelor không cho thấy là tốt so với aspirin trong việc giảm tỷ lệ đột quỵ, nhồi máu cơ tim, hoặc tử vong vào thời điểm 90 ngày.
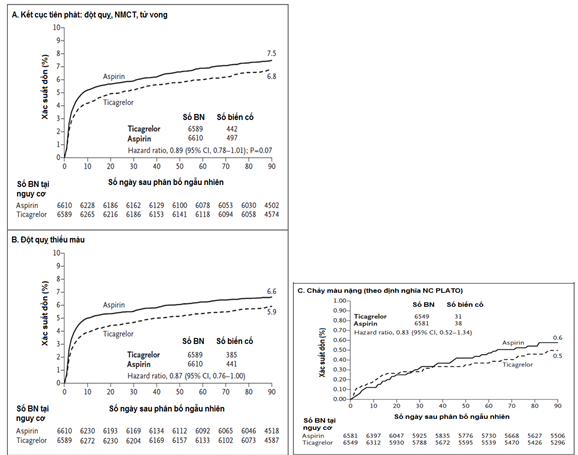
Nguồn:N Engl J Med 2016;375:35-43
Liraglutide và kết cục tim mạch ở bệnh nhân đái tháo đường tip 2 (NGHIÊN CỨU LEADER)
Bối cảnh
Các tác dụng tim mạch của liraglutide, một glucagon-like peptide 1 analogue, khi được bổ sung vào chăm sóc chuẩn ở những bệnh nhân bị đái tháo đường tip 2 vẫn chưa được biết.
Phương pháp
Trong thử nghiệm mù đôi này, những bệnh nhân bị đái tháo đường tip 2 với nguy cơ tim mạch cao được nhận ngẫu nhiên hoặc liraglutide hoặc giả dược. Kết cục gộp chính theo phân tích thời gian – sự kiện (time-to-event analysis) là sự xuất hiện đầu tiên biến cố tử vong do nguyên nhân tim mạch, nhồi máu cơ tim không tử vong, hoặc đột quỵ không tử vong. Giả thuyết chính là Liraglutide sẽ không thua kém với giả dược về kết cục chính, với một biên độ 1,30 cho giới hạn trên của khoảng tin cậy 95% của HR.
Kết quả
Tổng cộng có 9340 bệnh nhân được đưa vào phân bố ngẫu nhiên. Thời gian theo dõi trung bình là 3,8 năm. Các kết cục chính xảy ra ít hơn đáng kể ở những bệnh nhân trong nhóm dùng liraglutide (608 4668 bệnh nhân [13.0%]) so với nhóm dùng giả dược (694 của 4672 [14,9%]) (HR 0,87; KTC 95% [CI], 0,78-0,97; P <0,001 khi xét không kém hơn; P = 0,01 khi xét tốt hơn). Tử vong do nguyên nhân tim mạch ở nhóm liraglutide (219 bệnh nhân [4.7%]) thấp hơn so với nhóm dùng giả dược (278 [6.0%]) (HR 0,78; 95% CI, 0,66-0,93; P = 0,007). Tỷ lệ tử vong do mọi nguyên nhân thấp hơn ở nhóm dùng liraglutide (381 bệnh nhân [8.2%]) so với nhóm dùng giả dược (447 [9.6%]) (HR 0,85; 95% CI, 0,74-0,97; P = 0,02 ). Tỷ lệ nhồi máu cơ tim không tử vong, đột quỵ không tử vong, và nhập viện vì suy tim thấp hơn không ý nghĩa ở nhóm dùng liraglutide so với nhóm dùng giả dược. Các tác dụng phụ thường gặp nhất dẫn đến việc ngừng liraglutide là các triệu chứng về tiêu hóa. Tần suất mới mắc viêm tụy thấp hơn không ý nghĩa ở nhóm dùng liraglutide so với nhóm dùng giả dược.
Kết luận
Theo phân tích thời gian-sự kiện (time-to-event analysis), tần suất xuất hiện biến cố đầu tiên về tử vong do nguyên nhân tim mạch, nhồi máu cơ tim không tử vong, hoặc đột quỵ không tử vong trên bệnh nhânđái tháo đường tip 2 thấp hơn trong nhóm được điều trị với liraglutide so với giả dược.
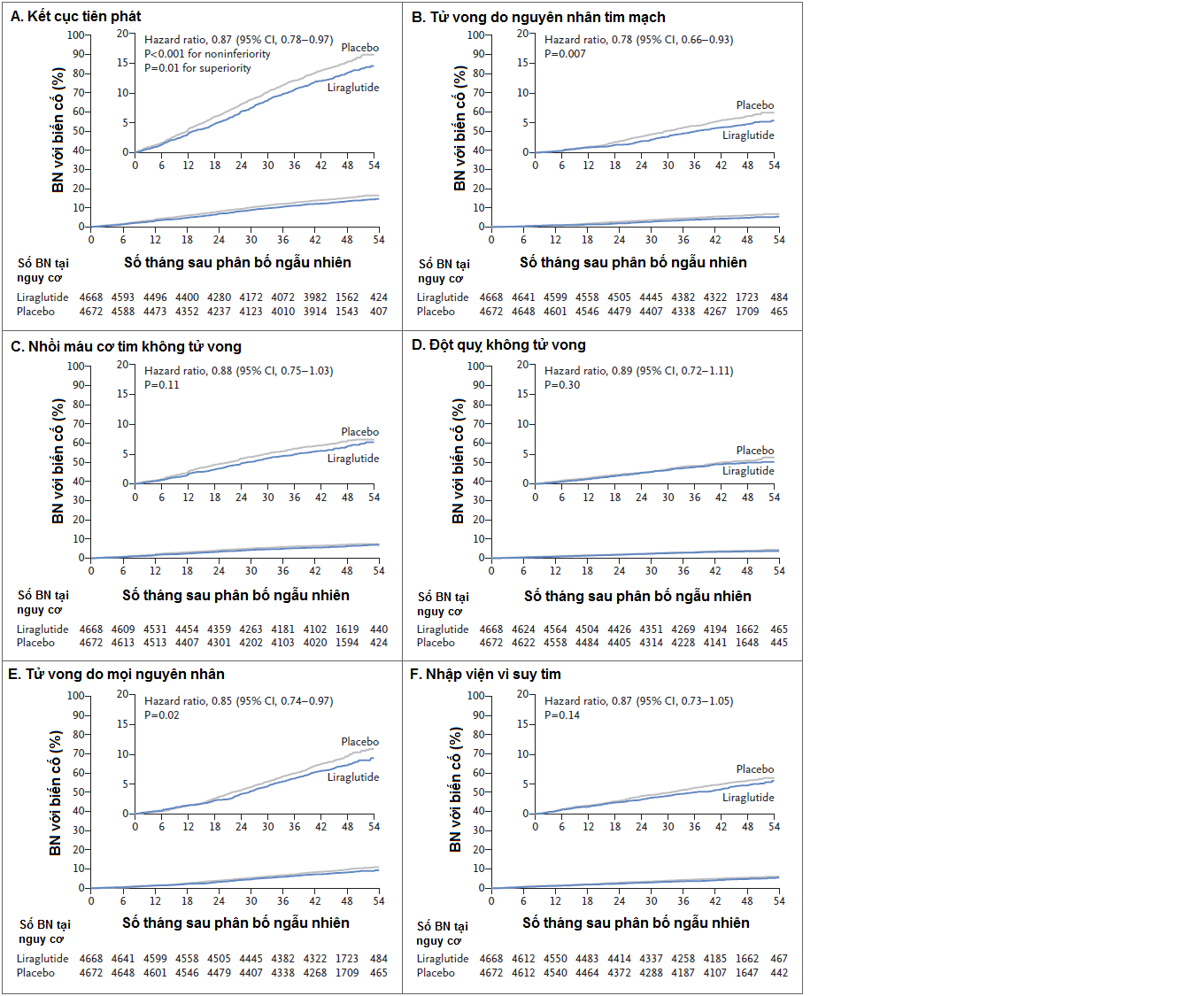
Nguồn:N Engl J Med 2016;375:311-22.
TRONG PHẪU THUẬT BẮC CẦU ĐỘNG MẠCH VÀNH, SỬ DỤNG MẢNH GHÉP TOÀN ĐỘNG MẠCH TỐT HƠN LÀ MẢNH GHÉP CÓ TĨNH MẠCH Ở NGƯỜI BỆNH ĐÁI THÁO ĐƯỜNG KÈM BỆNH ĐỘNG MẠCH VÀNH
Trong một nghiên cứu đoàn hệ lớn ghép cặp gồm người bệnh đái tháo đường với bệnh động mạch vành nặng, cần phải phẫu thuật bắc cầu động mạch vành cho thấy: tái thông mạch vành bằng toàn bộ động mạch có sống còn dài hạn tốt hơn là những người có phẫu thuật bắc cầu động mạch vành thông thường (bằng tĩnh mạch) và các biến chứng chu phẫu thì tương tự.
Nghiên cứu được thực hiện bởi bác sĩ James Tatoulis, khoa phẫu thuật Tim Lồng Ngực, Bệnh viện Hoàng gia Melbourne và khoa phẫu thuật, Đại học Melbourne, Australia, được công bố trực tuyến ngày 14/7/2016 trong Annals of Thoracic Surgery.
Theo Tiến sĩ Tatoulis: Khi làm phẫu thuật bắc cầu động mạch vành thông thường, cần phải tái tạo 3 đến 4 động mạch nhưng chỉ có một cầu nối là từ động mạch vú trong và các cầu nối khác thường lấy từ tĩnh mạch hiển lớn ở chân, mặc dù một động mạch thứ hai có thể được sử dụng.
Tuy nhiên, khi chỉ sử dụng toàn động mạch, thông thường một hoặc hai động mạch là động mạch vú trong bên phải và trái, và một hoặc hai động mạch còn lại là từ động mạch quay.
Trong nghiên cứu này, các tác giả đã so sánh những người bệnh có cầu nối toàn động mạch (trung bình là 3,1 cầu ghépđộng mạch) với phẫu thuật bắc cầu động mạch vành thông thường (trung bình là 1,6 cầu ghép động mạch kèm tĩnh mạch hiển lớn).
Kết quả cho thấy: “Các phẫu thuật viên tim mạch có thể thực hiện một phẫu thuật phức tạp hơn một chút với nguy cơ chu phẫu tương tự – tỷ lệ tử vong khoảng 1% và khoảng 1% cho mỗi biến chứng nặng như nhiễm trùng, xuất huyết, đột quỵ và nhồi máu cơ tim chu phẫu”.
Thứ hai, việc sử dụng nhiều cầu ghép động mạch làm cho thời gian sống còn tốt hơn – đặc biệt là, thêm bốn người bệnh trong số 100 người bệnh còn sống sau 10 năm (82 so với 78 người bệnh).
Thứ ba, về cơ bản bất kỳ bác sĩ phẫu thuật tim nào được đào tạo tốt đều có thể làm được các phẫu thuật này trong thực hành lâm sàng, nhưng phần lớn không làm cùng một lúc.
Tóm lại, nếu người bệnh bị đái tháo đường và phải thực hiện phẫu thuật bắc cầu động mạch vành, tốt nhất là nên dùng các cầu là động mạch hơn là cầu tĩnh mạch, càng nhiều cầu động mạch càng tốt.
Phẫu thuật bắc cầu tốt hơn can thiệp động mạch vành qua da, nhưng cầu nối toàn bộ động mạch tốt hơn là cầu nối thông thường?
Nói chung, người bệnh đái tháo đường với bệnh động mạch vành có tiên lượng xấu hơn do bệnh thường tiến triển. Thử nghiệm Future Revascularization Evaluation in Patients With Diabetes Mellitus: Optimal Management of Multivessel Disease(FREEDOM) cho thấy ở người bệnh đái tháo đường kèm bệnh động mạch vành mà phải thực hiện tái lưu thông mạch, phẫu thuật bắc cầu động mạch vành có sống còn tốt hơn là đặt stent (can thiệp mạch vành qua da).
Hiện tại, bằng chứng mới cho thấy rằng người bệnh đái tháo đường có phẫu thuật bắc cầu động mạch vành có kết cục tốt hơn nếu dùng toàn bộ cầu ghép là động mạch so với cầu ghép động mạch vú trong và tĩnh mạch hiển lớn, vì sự thông suốt của mạch máu sau 10 năm phẫu thuật là hơn hơn 90% đối với động mạch vú trong và động mạch quay, so với chỉ khoảng 50% với cầu ghép là tĩnh mạch hiển lớn.
Tuy nhiên, phẫu thuật bắc cầu với toàn bộ cầu là động mạch đã không được đón nhận rộng rãi bởi các bác sĩ phẫu thuật tim. Theo Hiệp hội các bác sĩ phẫu thuật lồng ngực, chỉ có 5% phẫu thuật bắc cầu được thực hiện tại Hoa Kỳ là sử dụng toàn bộ cầu động mạch. Tỷ lệ ở Anh và châu Âu thì cao hơn (15%), và tỷ lệ cao nhất là ở Úc (45% đến 50%).
Khoảng một phần ba số bệnh nhân phẫu thuật bắc cầu có bệnh đái tháo đường.
Nhiều bác sĩ phẫu thuật không thích sử dụng hai động mạch vú trong do e ngại tình trạng chậm liền của xương ức hoặc nhiễm trùng, đặc biệt là ở người bệnh đái tháo đường, và … họ không thích lấy một hoặc hai động mạch quay.
Các nhà nghiên cứu so sánh kết quả của hai loại phẫu thuật bắc cầu trong một nghiên cứu đa trung tâm lớn ở người bệnh đái tháo đường kèm bệnh động mạch vành.
Có 11.642 người bệnh đái tháo đường (trong số 34.181 người bệnh) đã thực hiện phẫu thuật bắc cầu động mạch vành lần đầu trong thời gian từ năm 2001 đến năm 2012 và là một phần cơ sở dữ liệu của Hội phẫu thuật lồng ngực tim mạch Úc và New Zealand.
Từ cơ sở dữ liệu trên, nhóm nghiên cứu tuyển được một nhóm gồm 2017 người bệnh đái tháo đường có toàn bộ cầu nối là động mạch và 1967 người bệnh đái tháo đường có phẫu thuật bắc cầu động mạch vành thông thường (có cầu nối tĩnh mạch), được ghép cặp theo tuổi, giới, trọng lượng cơ thể và các yếu tố nguy cơ mạch vành và yếu tố nguy cơ chu phẫu.
Biến chứng chu phẫu thấp như nhau, nhưng sống còn dài hạn tốt hơn
Trong nghiên cứu đoàn hệ bắt cặp xu hướng, 1,2% người bệnh trong nhóm toàn cầu nối động mạch so với 1,4% người bệnh trong nhóm phẫu thuật bắc cầu động mạch vành thông thường tử vong trong thời kỳ chu phẫu (p = 0,506).
Bệnh nhân ở cả hai nhóm có tỷ lệ các biến chứng chu phẫu nặng nhưđột quỵ, nhồimáu cơ timvà suy đa phủ tạng (<1% cho mỗinhóm) và nhiễm trùng huyết (<1,1%) thấp như nhau. Tỷ lệ mổ lại vì chảy máu hậu phẫu đều thấp và ít hơn ở nhóm dùng toàn cầu nối động mạch(1,7% so với 2,5%).
Quan trọnglà, tỷ lệ nhiễm trùng vết mổ xương ức sâu thì thấp và tương tự trong nhóm toàn cầu nối động mạch và nhóm phẫu thuật bắc cầu động mạch vành thông thường (0,8% so với 1,2%, tương ứng; p = 0,30), trong đó đáng chú ý là có thể làm toàn cầu nối động mạch, ngay cả đối với người bệnh đái tháo đường mà không ảnh hưởng đến sự liền sẹocủa xương ức, các nhà nghiên cứu nhấn mạnh. Để làm giảm biến chứng này, họ đã sử dụng kháng sinh dự phòng, kiểm soát chặt đường huyết chu phẫu (<10 mmol/L) và các chiến lược khác.
Trong một thời gian theo dõi trung bình là 4,5 năm, tử vong trong nhóm toàn cầu nối động mạch ít hơn hơn là trong nhóm phẫu thuật bắc cầu động mạch vành thông thường (10,2% so với 12,2%; p = 0,04).
Hơn nữa, ở nhóm toàn cầu nối động mạch, không chỉ sống lâu hơn, mà còn ít bị nhồi máu cơ tim hậu phẫu hơn hoặc ít bị tái nhập viện do suy tim hoặc đặt stent khác hoặc phẫu thuật bắc cầu động mạch vành khác hơn vàdo đó chi phí y tế cũng giảm.
Bởi vì “trung bình là 3,1 cầu ghép động mạch có thể được đặt nhanh chóng ở nhóm đái tháo đường toàn cầu nối động mạch bởi một loạt các bác sĩ phẫu thuật tại một số bệnh viện giảng dạy… nên phẫu thuật bắc cầu động mạch vành có thể không quá khó như suy nghĩ trước đây”.
Ngoài thời giankéo dài hơn30 phút để lấy các động mạch (mà không ảnh hưởng đến kết cục lâm sàng), không có bất kỳ rào cản nào khác khi làm cầu nối toàn động mạch ở người bệnh đái tháo đường.
Một số người bệnh sẽ không phải là đối tượng của phẫu thuật bắc cầu động mạch vành với cầu nối toàn động mạch (như bệnh nhân rất béo phì với chỉ số BMI > 45 kg/m2 (ở người này chỉ có một thay vì hai động mạch vú trong sẽ được sử dụng) hoặc vài người bệnh có động mạch quay bị vôi hóa không sử dụng được), nhưng họ vẫn có thể làm phẫu thuật bắc cầu động mạch vành với nhiều cầu nối động mạch.
Nghiên cứu này cho thấy, tái lưu thông mạch vành với toàn bộ động mạch ở lượng lớn người bệnh đái tháo đường có thể thực hiện được bởi các bác sĩ phẫu thuật có kinh nghiệm, với tỷ lệ tử vong và bệnh tật chu phẫu thấp, bao gồm nhiễm trùng ở sâu của vết mổ xương ứcthì tương tự phẫu thuật bắc cầu động mạch vành thông thường nhưng kết quả sống còn dài hạn thì vượt trội hơn.
Những phát hiện này có tầm quan trọng đặc biệt khi tuổi thọ của dân số gia tăng và tăng tỷ lệ người bệnh đái tháo đường phải phẫu thuật bắc cầu động mạch vành.
(Dịch từ Artery-Only Grafts Beat Conventional CABG in Diabetes With CAD. http://www.medscape.com/viewarticle/866255#vp_2)







