VIÊM CƠ TIM VÀ VIÊM MÀNG NGOÀI TIM SAU CHỦNG NGỪA COVID-19
MỘT NGHIÊN CỨU TỔNG KẾT TRÊN 4O BỆNH VIỆN TẠI MỸ
Bối cảnh:
Khi so sánh dữ liệu về tỷ lệ mắc viêm cơ tim hoặc viêm màng ngoài tim được báo cáo hàng tháng trên dữ liệu hệ thống toàn quốc, các nhà nghiên cứu ghi nhận số ca viêm cơ tim và viêm màng ngoài tim tại thời điểm trước tiêm chủng (1/2019 – 1/2021) có khác biệt có ý nghĩa thống kê với giai đoạn tiêm chủng (2/2021 – 4/2021). Số ca viêm cơ tim trước thời gian chủng ngừa là 16,9 (KTC 95%, 15,3 – 18,6) so với thời gian chủng ngừa 27,3 (KTC 95%, 22,4 – 32,9) khác biệt có ý nghĩa thống kê (p < 0,001). Viêm màng ngoài tiêm trước chủng ngừa là 49,1 ca (KTC 95%, 46,4 – 51,9) so với thời gian chủng ngừa là 78,8 (KTC 95%, 70,3 – 87,9) khác biệt có ý nghĩa thống kê (p < 0,001)
Mặc dù viêm cơ tim sau khi chủng người vaccine SARS – CoV – 2 được các nhà khoa học nhận địnhkhá hiếm gặp, những trường hợp này đã được ghi nhận trong các báo cáo y tế tại Mỹ.
Một nghiên cứu tại Mỹ đã tổng kết và thống kê lại tất cả các trường hợp viêm cơ tim và viêm màng ngoài tim sau chủng ngừa COVID-19Trong đó, các bệnh nhân được xem xét lại hồ sơ bệnh án để xác định chính xác bệnh viêm cơ tim hay viêm màng ngoài tim sau chủng ngừa.
Phương pháp:
Dựa trên bệnh án điển từ thuthập từ 40 bệnh viện thuộc các bang Washington, Oregon, Montana và Los Angeles, California từ thời điểm bắt đầu chủng ngừa. Tiêu chuẩn nhận bệnh là các bệnh nhân được tiêm chủng sau đó đã được cấp cứu tại khoa cấp cứu hoặc nhập viện điều trị nội trú với chẩn đoán viêm cơ tim, viêm màng ngoài tim kết hợp viêm cơ tim, hoặc viêm màng ngoài tim đơn thuần được xác định chắc chắn trên bệnh án điện tử.
Kết quả:
Trong số 2.000.287 người được tiêm chủng ít nhất 1 mũi vắc xin COVID-19, có 58,9% là phụ nữ, với độ tuổi trung bình là 57 tuổi (độ lệch chuẩn 40 – 70 tuổi); 76,5% được tiêm hơn 1 liều, bao gồm 52,6% được tiêm vắc xin BNT162b2 (Pfizer / BioNTech), 44,1% tiêm vắc xin mRNA-1273 (Moderna) và 3,1% được tiêm vắc xin Ad26.COV2.S (Janssen / Johnson & Johnson). Có 20 người bị viêm cơ tim có liên quan đến vắc xin (tỷ lệ 1 / 100.000 [KTC 95%, 0,61 – 1,54]) và 37 người vị viêm màng ngoài tim (tỷ lệ 1,8/ 100.000 [KTC 95%, 1,30 – 2,55]).
Viêm cơ tim xảy ra trung bình 3,5 ngày (độ lệch chuẩn 3,0 – 10,8 ngày) sau khi tiểmchủng (vắc xin mRNA-1273 11 trường hợp (chiếm 55%), vắc xin BNT162b2 có 9 trường hợp (chiếm 45%). Nam giới chiếm ưu thế 15/20 trường hợp (75%) với độ tuổi trung bình 36 tuổi (độ lệch chuẩn 26 – 48 tuổi). 4 người xuất hiện triệu chứng sau lần tiêm chủng đầu tiên, và 16 người có triệu chứng sau mũi vắc xin thứ hai. Tất cả 20 trường hợp này đều xuất viện sau trung bình 2 ngày (thời gian nằm viện 2 -3 ngày), không có tái nhập viện và không có ca tử vong. Thời gian theo dõi sau xuất viện trung bình là 23,5 ngày (độ lệch chuẩn 4,8 – 41,3 ngày), 13 trường hợp khỏi bệnh, và 7 trường hợp triệu chứng cải thiện.
Viêm màng ngoài tim được ghi nhận ở 15 bệnh nhân sau tiêm chủng lần đầu với tỷ lệ 40,5% (KTC 95% 26 – 57%) và 22 trường hợp sau tiêm chủng lần thứ hai chiếm 59,5% (KTC 95% 44 – 74%). Trong đó vắc xin mRNA – 1273: 12 ca (32%), vắc xin BNT162b2: 23 ca (62%) và vắc xin Ad26.COV2.S có 2 ca (5%). Thời gian khởi phát trung bình là 20 ngày (độ lệch chuẩn 6,0 – 41,0 ngày) sau lần tiêm chủng gần nhất. Nam chiếm tỷ lệ 73% với 27 cá nhân, độ tuổi trung bình là 59 tuổi (độ lệch chuẩn 46 – 69 tuổi). Có 13 người (35%) cần phải nhập viện, tuy nhiên không có trường hợp nào cần chăm sóc y tế đặc biệt.Thời gian nằm viện trung bình là 1 ngày (độ lệch chuẩn 1- 2 ngày). 7 trường hợp viêm màng ngoài tim sau tiêm chủng lần đầu được tiêm vắc xin lần thứ hai an toàn. Không có bệnh nhân nào tử vong, Thời gian theo dõi trung bình là 28 ngày (độ lệch chuẩn 7 – 53 ngày), có 7 bệnh nhân đã khoẻ mạnh, 23 người có triệu chứng cải thiện.
Bàn luận:
Hai bệnh cảnh về tim mạch là viêm cơ tim và viêm màng ngoài tim đã được quan sát thấy sau khi tiêm vắc xin COVID19. Viêm cơ tim gặp ở những người trẻ tuổi hơn, chủ yếu là sau khi tiêm chủng lần thứ hai. Trong khi đó viêm màng ngoài tim ảnh hưởng đến những người lớn tuổi hơn, sau lần đầu hoặc lần thứ hai tiêm chủng.
Đa số các vắc xin được sử dụng đều liên quan đến hai bệnh cảnh này. Trung tâm kiểm soát và phòng ngừa dịch bệnh Hoa Kỳ (CDC) gần đây đã báo cáo mối liên quan có thể có giữa vắc xin COVID19 mRNA và viêm cơ tim, chủ yếu xảy ra ở nam trẻ tuổi, xuất hiện trong vòng vài ngày sau khi tiêm chủng lần thứ hai, với tỷ lệ khoảng 4,8/ 1.000.000 người
Nghiên cứu này cho thấy khả năng gây viêm cơ tim và viêm màng ngoài tim của các loại vắc xin chủng ngừa COVID-19 với tỷ lệ mắc cao hơn, điều này nhấn mạnh tầm quan trọng của các báo cáo tác dụng phụ của vắc xin đến thời điểm hiện tại là không đầy đủ. Ngoài ra, viêm màng ngoài tim có thể phổ biến hơn viêm cơ tim ở những đối tượng lớn tuổi.
Các hạn chế của nghiên cứu bao gồm những trường hợp bị bỏ sát ở các cơ sở chăm sóc y tế bên ngoài hệ thống nghiên cứu, và những ca bị bỏ sót chẩn đoán viêm cơ tim hoặc viêm màng ngoài tim, cũng như thông tin tiêm chủng không chính xác. Mối liên quan về thời gian không chứng minh được nguyên nhân, mặc dù khoảng thời gian ngắn giữa tiêm chủng và khởi phát viêm cơ tim cũng như tỷ lệ viêm cơ tim và viêm màng ngoài tim tăng cao ở các bệnh viện cho thấy có khả năng có mối liên hệ.
Đặc điểm các trường hợp viêm cơ tim và viêm màng ngoài tim sau chủng ngừa COVID-19
| Đặc điểm | Viêm cơ tim
(n = 20) |
Viêm màng ngoài tim không kèm viêm cơ tim
(n = 37) |
| Các chỉ số cận lâm sàng (cao nhất trong thời gian nằm viện) | ||
| ALT ≥ 50U/L | 1 (5) | 2 (5,4) |
| AST ≥ 50U/L | 6 (30) | 1 (2,7) |
| Creatinine ≥ 1,2 mg/dL | 1 (5) | 4 (10,8) |
| Hemoglobin < 9 g/dL | 0 | 0 |
| Bạch cầu ≥ 12 000/μL | 3 (15) | 8 (21,6) |
| Neutrophil, trung bình
x 109/L |
5 (3,5 – 7,5) | 7 ( 5 – 8) |
| Lymphocyte, trung bình
x 109/L |
2 (1,5 – 2,7) | 1 (1 – 2) |
| Tiêu cầu < 100 x 103/μL | 0 | 0 |
| Tiêu cầu ≥ 400 x 103/μL | 0 | 2 (5,4) |
| Độ tập trung hồng cầu ≥ 30 mm/giờ | 0 | 5 (!3,5) |
| Tăng troponin | 19 (95) | 0 |
| Nhiệt độ ≥ 38oC | 0 | 0 |
| Block nhánh | 1 (5) | 2 (5,4) |
| ST chênh lên | 9 (45) | 14 (37,8) |
| PR chênh xuống | 0 | 7 (18,9) |
| Khoảng QT hiệu chỉnh, ms | 444 (425 – 467) | 425 (413 – 457) |
| Phân xuất tống máu
< 50% |
5 (25) | 3 (8,1) |
| Tình trạng lâm sàng sau thời gian theo dõi | ||
| Khỏi bệnh | 13 (65) | 7 (18,9) |
| Cải thiện | 7 (35) | 23 (62,2) |
| Dai dẳng | 0 | 2 (5,4) |
| Hồ sơ không ghi nhận | 0 | 5 (13,5) |
| Thời gian từ khởi phát triệu chứng đến kết thúc theo dõi, ngày | 23,5 ( 4,8 – 41,3) | 28 (7 – 53) |
| Cần tái khám | 1 (5) | 1 (2,7) |
| Tử vong | 0 | 0 |
Nguồn: JAMA September 28, 2021 Volume 326, Number 12 1
KHÁNG TIỂU CẦU KÉP SAU PCI Ở BỆNH NHÂN CÓ NGUY CƠ CHẢY MÁU CAO
(NGHIÊN CỨU MASTER DAPT)
Cơ sở
Thời gian thích hợp của điều trị kháng tiểu cầu kép ở những bệnh nhân có nguy cơ chảy máu cao sau khi đặt stent phủ thuốc vẫn còn chưa rõ.
Phương pháp
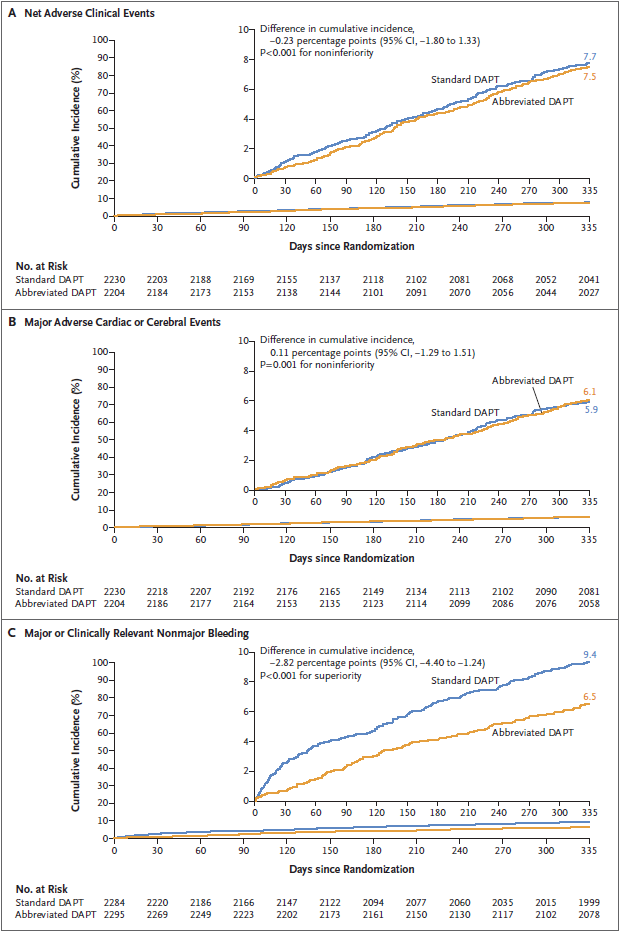
Một tháng sau khi đặt stent phủ thuốc sirolimus với polymer tự tiêu, nghiên cứu đã phân ngẫu nhiên những bệnh nhân có nguy cơ chảy máu cao ngừng điều trị kháng tiểu cầu kép (điều trịtắt) hoặc tiếp tục ít nhất 2 tháng nữa (điều trị chuẩn). Ba kết cục chính được ghi nhận là các biến cố lâm sàng bất lợi (gộp của tử vong do mọi nguyên nhân, nhồi máu cơ tim, đột quỵ hoặc chảy máu nặng), các biến cố nặng vềtimmạch hoặc não (gộp của tử vong do mọi nguyên nhân nào, nhồi máu cơ tim hoặc đột quỵ), và chảy máu nặng hoặc không nặng nhưng có ý nghĩa lâm sàng; tỷ suất mới mắc dồn sẽ được đánh giá tại thời điểm 335 ngày. Hai kết cục đầu tiên được đánh giá không thua kém hơn trong quần thể theo protocol (per-protocol population) và kết cục thứ ba cho sự vượt trội trong quần thể theo ý định điều trị (intention-to-treat population).
Kết quả
Trong số 4434 bệnh nhân trong per-protocol population, các biến cố xấu lâm sàng thực xảy ra ở 165 bệnh nhân (7,5%) trong nhóm điều trị tắt và 172 (7,7%) trong nhóm điều trị tiêu chuẩn (khác biệt, −0,23 điểm phần trăm; Khoảng tin cậy 95% [CI], -1,80 đến 1,33; P <0,001 cho không kém hơn). Tổng cộng 133 bệnh nhân (6,1%) trong nhóm điều trị tắt và 132 bệnh nhân (5,9%) trong nhóm điều trị chuẩn có biến cố nặng về tim hoặc não (khác biệt, 0,11 điểm phần trăm; KTC 95%, −1,29 đến 1,51; P = 0,001 cho không kém hơn). Trong số 4579 bệnh nhân trong intention-to-treat population, chảy máu nặng hoặc không nặng nhưng có ý nghĩa lâm sàng xảy ra ở 148 bệnh nhân (6,5%) trong nhóm điều trị tắt và 211 (9,4%) trong nhóm điều trị chuẩn (sự khác biệt, – 2,82 điểm phần trăm; KTC 95%, −4,40 đến −1,24; P <0,001 cho so sánh hơn).
Kết luận
Một tháng điều trị chống kết tập tiểu cầu kép không kém hơn việc tiếp tục điều trị thêm ít nhất 2 tháng nữa về sự xuất hiện của các biến cố lâm sàng thực và các biến cố nặng về tim mạch hoặc não; điều trị tắt cũng có tỷ suất thấp hơn về xuất huyết nặng hoặc không nặng nhưng có ý nghĩa về mặt lâm sàng.
Nguồn:N Engl J Med 2021; 385:1643-1655
Hình 4: Tỷ suất mới mắc dồn của 3 kết cục gộp chính tại thời điểm 335 ngày