Tóm tắt:
Việc phối hợp gây tê vùng với gây mê toàn thân trong phẫu thuật tim mạch có thể làm giảm các đáp ứng của cơ thể đối với stress ngoại khoa và do đó hạ thấp tỷ lệ tử vong và biến chứng sau mổ. Hơn thế nữa, việc ứng dụng kỹ thuật gây tê
Viện Tim TP.HCM
Tóm tắt:
Việc phối hợp gây tê vùng với gây mê toàn thân trong phẫu thuật tim mạch có thể làm giảm các đáp ứng của cơ thể đối với stress ngoại khoa và do đó hạ thấp tỷ lệ tử vong và biến chứng sau mổ. Hơn thế nữa, việc ứng dụng kỹ thuật gây tê vùng trong phẫu thuật tim bẩm sinh ở trẻ em còn dẫn đến kết quả cải thiện chức năng hô hấp, tuần hoàn ổn định hơn, cho phép rút nội khí quản sớm sau mổ và kiểm soát đau sau mổ tốt hơn so với chỉ gây mê toàn thân đơn thuần và giảm đau sau mổ bởi chích morphine qua đường tĩnh mạch. Mục đích nghiên cứu của chúng tôi nhằm đánh giá kết quả của việc thực hiện gây tê xương cùng bằng phối hợp Levobupivacaine với morphine trong phẫu thuật sửa chữa tim bẩm sinh (TBS) tại Viện Tim TP. Hồ Chí Minh.
Từ 1/6/2010 – 1/11/2010, chúng tôi tiến hành thực hiện protocol gây tê xương cùng bằng levobupivacaine (Chirocaine) phối hợp với morphine để giảm đau trong và sau mổ tim. Nhóm nghiên cứu gồm 90 trường hợp (TH) với 43 nam và 47 nữ, gây tê xương cùng với levopubi-vacaine 0,2 – 0,25% và morphine không chứa chất bảo quản (opiphine) 0,08 – 0,1 mg/kg. Tất cả bệnh nhân được gây mê toàn thân với đặt NKQ và kiểm soát hô hấp với duy trì mê bằng Sevoflurane và thuốc giãn cơ. Tình trạng huyết động ổn định trong suốt cuộc mổ và sau mổ. Thời gian từ khi chích tê cho đến khi rạch da (phút) là 37,66 ± 12,68 (30 – 60) . Có 22 TH (24,4%) cần phải cho thêm sufentanyl khi rạch da. Thời gian thức tỉnh sau mổ trung bình (giờ) là 3,06 ± 2,35 (2 – 5,03); thời gian rút NKQ (giờ) trung bình là 6,11 ± 2,33 (4 – 9). Thời gian giảm đau trung bình sau mổ khoảng 14 – 16 giờ. 93,4% các TH được đánh giá giảm đau sau mổ tốt. BN thức tỉnh sớm, nằm yên, hợp tác tốt, chỉ có 5 TH cần cho thêm thuốc giảm đau (prodafalgan). 3 TH nôn và buồn nôn sau mổ; 01 TH bí tiểu. Tất cả các trường hợp được rút NKQ sớm và chuyển trại trong vòng 24 giờ đầu sau mổ.
Kết luận: Phối hợp TXC với phối hợp Levopubivaciane và morphine với gây mê toàn thân được thực hiện an toàn và hiệu quả trên các trẻ em dưới phẫu thuật sửa chữa tim bẩm sinh. Để giảm thiểu tối đa tai biến máu tụ ngoài màng cứng, nên tôn trọng thời gian từ khi TXC đến khi cho heparine ít nhất là 60 phút và chọn lựa các bệnh nhân có chức năng đông máu bình thường trước mổ.
MỞ ĐẦU:
Những ích lợi từ việc sử dụng kỹ thuật gây tê ngoài màng cứng (TNMC) với thuốc phiện trong phẫu thuật tim mạch lồng ngực ở trẻ em bắt đầu từ nghiên cứu đầu tiên của Rosen(1) năm 1980. Nghiên cứu này đã chứng minh việc gây tê xương cùng chỉ với một liều duy nhất morphine (single -shot caudal block) vào cuối cuộc mổ có thể đạt được hiệu quả giảm đau cũng như duy trì sự thoải mái cho các trẻ em ở giai đoạn sau mổ các phẫu thuật lồng ngực. Càng ngày kỹ thuật gây tê vùng càng được phổ biến và đã có nhiều công trình báo cáo về ích lợi của việc phối hợp gây tê vùng với gây mê toàn thân trong các phẫu thuật tim mạch ở cả người lớn và trẻ em. Việc phối hợp này cho phép làm giảm các đáp ứng của cơ thể đối với stress ngoại khoa, duy trì huyết động ổn định hơn trong lúc mổ, cải thiện chức năng hô hấp, rút nội khí quản sớm hơn và do đó rút ngắn thời gian thở máy sau mổ, kiểm soát đau sau mổ tốt hơn do đó hạ thấp tỷ lệ tử vong, biến chứng và giảm bớt chi phí điều trị hơn so với gây mê toàn thân đơn thuần và giảm đau sau mổ bởi chích morphine qua đường tĩnh mạch.
Mục đích nghiên cứu của chúng tôi nhằm đánh giá hiệu quả của phối hợp gây tê xương cùng với levobupivacaine và morphine trên các bệnh nhi phẫu thuật sửa chữa tim bẩm sinh với/hoặc không với tuần hoàn ngoài cơ thể tại Viện Tim TP. Hồ Chí Minh.
PHƯƠNG PHÁP NGHIÊN CỨU:
Bắt đầu từ 1/6/2010 – 1/11/2010, chúng tôi tiến hành thực hiện protocol gây tê vùng tê xương cùng bằng levobupivacaine (Chirocaine) phối hợp với morphine không chứa chất bảo quản để giảm đau trong và sau mổ tim trên các trẻ em được phẫu thuật sửa chữa tim bẩm sinh tại Viện Tim TP. Hồ Chí Minh.
Nhóm nghiên cứu gồm các bệnh nhi tim bẩm sinh tím và không tím, cần phẫu thuật sửa chữa dưới tuần hoàn ngoài cơ thể (THNCT) hoặc không THNCT (tim kín). Khi đến phòng mổ, bệnh nhân được thiết lập các phương tiện kiểm báo như gắn các điện cực monitoring ECG với 5 chuyển đạo, gắn capteur đo Sp02, đo huyết áp không xâm lấn liên tục, đặt đường truyền tĩnh mạch. Dẫn mê với midazolam (15 – 30mg/kg) hoặc sevoflurane qua mask (đối với trẻ nhỏ chưa đặt được đường truyền tĩnh mạch) với sufentanil 1 mg/kg và Esmeron 1mg/kg.
Sau khi đặt nội khí quản (NKQ), đặt trẻ ở tư thế nằm nghiêng và gây tê xương cùng với kim luồn 24G hoặc 22G. Sau khi kim luồn vào vị trí ngoài màng cứng, sau khi hút kiểm tra không có máu hoặc dịch trong, bơm liều thử lidocaine 1% có pha adrénaline 1: 200.000, liều lượng 0,1mg/kg. Nếu Mạch (M), huyết áp (HA) không thay đổi, tiếp theo là tiêm chậm phối hợp thuốc tê levobupivacaine (chirocaine) 0,2 – 0,25% và morphine không chứa chất bảo quản (opiphine) 80 – 100mg/kg với liều 1 ml/kg nhưng không quá 20 ml đối với trẻ > 20kg. Tiếp theo chúng tôi đặt catheter động mạch để theo dõi HA động mạch và catheter 3 nòng vào tĩnh mạch cổ trong để theo dõi CVP. Trong quá trình mổ, bệnh nhi được duy trì mê với khí/02 với Fi02 từ 60 – 100% và sevoflurane nồng độ thấp (0,5 – 1% end tidal) với sufentanil (khi cần) và thuốc dãn cơ. Sevoflurane tiếp tục duy trì trong quá trình THNCT và sau khi ngưng THNCT. Sevoflurane được ngưng khi bắt đầu may da và duy trì với 02 100%.

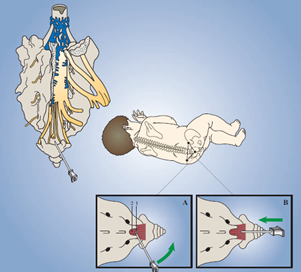
Hình 1: Hình tư thế bệnh nhân khi thực hiện tê xương cùng
Đánh giá hiệu quả giảm đau trong lúc mổ bởi ghi nhận mạch, huyết áp vào các thời điểm trước và sau khi rạch da, trước và sau khi cưa xương ức, thay đổi huyết động trong suốt cuộc mổ, liều sufentanil cần tiêm thêm hoặc nồng độ sevoflurane cần tăng cao hơn, tỷ lệ các thuốc vận mạch cần dùng trong lúc mổ (ephedrine, dãn mạch…)
Sau khi chấm dứt cuộc mổ, đối với trẻ lớn chúng tôi duy trì an thần với propofol truyền liên tục bắt đầu từ phòng mổ kể từ khi cắt thuốc mê bay hơi và tiếp tục duy trì ở HS trong khoảng 3 giờ với liều lượng 50mg/kg/giờ hoặc midazolam 0,10mg/kg trước khi chuyển đến hồi sức.
Tại hồi sức, BN được theo dõi và ghi nhận mạch, HA, và thang điểm đánh giá đau mỗi giờ bởi thang điểm VAS (1 – 10) đối với trẻ lớn hợp tác được (> 8 tuổi). Trẻ > 3 tuổi thang điểm đánh giá đau qua nhìn vẻ mặt của Wong-Baker Faces Rating Scale, hoặc thang điểm OPS (đối với trẻ < 5 tuổi) bởi các điều dưỡng trực và xử trí cho thêm thuốc giảm đau bởi các BS trực.
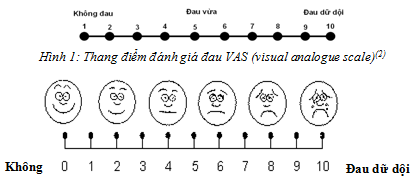
Hình 2: Đánh giá đau bởi thang điểm Wong-Baker (Wong-Baker FACES pain rating scale)(3)
Đánh giá hiệu quả giảm đau như sau: Không đau = 0; đau nhẹ (1- 3) = 2; đau trung bình (4 – 6) = 5 và đau nhiều (7 – 10) = 8. Cho thêm thuốc giảm đau khi đánh giá đau VAS >4. Trẻ < 5tuổi đánh giá đau theo thang điểm OPS (objective Pain Scale) và cho thuốc giảm đau hiệu quả hơn khi > 4 điểm.
Khi bệnh nhân (BN) có thể tự thở, mở mắt, đủ trương lực vận động cơ tiến hành cai máy thở với chuyển máy thở qua chế độ hỗ trợ với mức áp lực (PS =6) hoặc để bệnhn nhân tự thở dưới chế độ CPAP. Sau khi kiểm tra thấy khí máu động mạch chấp nhận được, huyết động ổn định thì chỉ định rút nội khí quản. Chúng tôi ghi nhận thời điểm rút NKQ, các tác dụng phụ do tê xương cùng (nôn , buồn nôn, tụt HA, bí tiểu, máu tụ dưới màng cứng…). Ghi nhận thời điểm cần cho thêm thuốc giảm đau khác (morphine tiêm tĩnh mạch, paracetamol nhét hậu môn…).
Bảng 1: Thang điểm đánh giá đau OPS (Objective Pain Scale) thích hợp đối với trẻ em < 5 tuổi (cần điều trị giảm đau hiệu quả hơn khi > 4 điểm )(4)
|
Thông số |
|
Điểm |
|
HA |
± 10 trước mổ 10 – 20% trước mổ 20 – 30% trước mổ |
0 1 2 |
|
Khóc |
Không Có nhưng có thể dổ được Có nhưng không thể dổ được |
0 1 2 |
|
Cử động |
Không Thỉnh thoảng, trung bình Thường xuyên |
0 1 2 |
|
Dãy dụa |
Trẻ nằm yên hoặc ngủ Dãy dụa trung bình, không nằm 1 chổ Dãy dụa không ngủ dữ dội, nguy cơ bị đau
|
0 1 2 |
|
Đánh giá giọng nói hoặc cơ thể |
Ngủ hoặc nằm yên Biểu hiện đau trung bình, không khu trú, không hoàn toàn thoải mái, hoặc chân gập theo thân người , cánh tay xếp chéo trên thân người Đau khi trú hoặc diễn tả bởi bàn tay hoặc tư thế chân gập theo cơ thể , nắm chặt tay và cửa bàn tay hướng về chổ đau, hoặc tìm sự che chở |
0 1
2 |
Phương pháp thống kê dựa trên phần mềm SPSS, các biến số liên tục được trình bày dưới dạng các trị số trung bình ± độ lệch chuẩn. So sánh sự khác biệt về mạch, HA giữa các thời điểm phẫu thuật (PT) khác nhau. Kết quả p< 0,05 được coi là có ý nghĩa thống kê.
KẾT QUẢ:
Nhóm nghiên cứu gồm 90 trẻ em với 43 nam và 47 nữ ; 16 TH mổ tim kín và 74 TH mổ tim hở ; với các loại bệnh lý tim bẩm sinh tím và không tím: 4 TH còn ống động mạch, 4 TH thông liên nhĩ, 47 TH thông liên thất, 15 TH tứ chứng Fallot, 2 TH kênh nhĩ thất, 7 TH chuyển vị đại động mạch, và 11 trường hợp tim bẩm sinh tím phức tạp (phẫu thuật Fontan, cavopulmonary anastomosis, Blalock). Để duy trì huyết động ổn định trong suốt cuộc mổ có 12 TH cần dùng thuốc co mạch (Ephedrine); 11 TH cần hỗ trợ inotrope sau khi cai THNCT (dobutamine, milrinone, epinephrine). 5 TH cần phải cho thêm thuốc giảm đau là prodafalgan nhét hậu môn. Các tác dụng phụ do TXC ghi nhận được: 1 TH bí tiểu. 3 TH nôn và buồn nôn.
Bảng 1: Đặc điểm bệnh nhân mổ tim
|
Đặc điểm BN |
Trung bình ± ĐLC |
|
Phái tính (nam/nữ) |
43/47 |
|
Tuổi (năm) |
3,91 ± 3,47 (1 – 15) |
|
Cân nặng (kg) |
11,13 ± 4,54 (5,6 – 26) |
|
Chiều cao (cm) |
85,75 ±19,61 (70 – 126) |
Bảng 2: Đặc điểm phẫu thuật
|
Đặc điểm PT |
Trung bình ± ĐLC |
|
Thời gian gây mê (phút) |
220 ± 33,91 (180 – 260) |
|
Thời gian mổ (phút) |
179,17 ± 29,05 (135 – 220) |
|
Thời gian THNCT (phút) |
66,86 ± 17,60 (43 – 96) |
|
Thời gian kẹp ĐMC (phút) |
37,57 ± 23,13 (6 – 76) |
Bảng 3: Đặc điểm gây tê và thức tỉnh sau mổ
|
Đặc điểm gây tê vả thức tỉnh sau mổ |
Trung bình ± ĐLC |
|
Thời gian từ khi chích tê đến rạch da (phút) |
37,66 ± 12,68 (30 – 60) |
|
Thời gian thức tỉnh (giờ) |
3,06 ± 2,35 (2 – 5,03) |
|
Thời gian cai thở máy (giờ) |
4,54 ± 2,18 (3 – 6) |
|
Thời gian rút NKQ (giờ) |
6,11 ± 2,33 (4 – 9) |
Bảng 4: Hiệu quả giảm đau trong và sau mổ
|
Hiệu quả giảm đau |
Trường hợp (%) |
|
Thêm sufentanil khi rạch da |
22/90 TH (24,4%) |
|
Liều sufentanil (mg) |
9,02 ± 5,26 (2,5 – 20) |
|
Hiệu quản giảm đau sau mổ |
Trung bình: 6,6% Tốt : 93,4% |
BÀN LUẬN:
Đau sau mổ vẫn là một thách thức lớn trong lãnh vực y khoa, mặc dù đã có nhiều tiến bộ trong việc hiểu biết về sinh lý bệnh của đau cấp cũng như phát triển nhiều loại thuốc mới và các kỹ thuật cho thuốc mới, nhưng vẫn còn một số lượng đáng kể bệnh nhân tiếp tục chịu đựng đau sau mổ do điều trị đau không đủ hiệu quả. Điều này dẫn đến nhiều hậu quả nghiêm trọng như các tác dụng hư hại trên chức năng thần kinh nội tiết, hô hấp, dạ dày-ruột, tuần hoàn và hoạt động hệ thần kinh tự động… nhất là trong các PT lồng ngực và bụng… Ngoài ra, đau nghiêm trọng sau mổ không được điều trị tốt có thể dẫn đến nguy cơ phát triển đau mạn tính sau PT. Việc kiểm soát đau sau mổ không đủ hiệu quả sẽ dẫn đến kéo dài thời gian nằm viện, chậm hồi phục và kết quả sau mổ không tốt.
Tê trục thần kinh (neuroaxial block) bao gồm tê tuỷ sống (TTS) và tê ngoài màng cứng (TNMC) bằng thuốc tê có /hoặc không có phối hợp với thuốc á phiện là một trong các kỹ thuật để an thần và giảm đau sau mổ tim trẻ em. Gây tê vùng cung cấp hiệu quả giảm đau sau mổ tuyệt vời và kéo dài và chất lượng giảm đau sau mổ tốt hơn so với điều trị giảm đau qua đường tĩnh mạch.Vì vậy, ngày càng được sử dụng rộng rãi ở cả người lớn và trẻ em.
Tê xương cùng là một kỹ thuật thường được sử dụng nhất ở trẻ em vì nhiều lý do:
– Về phương diện cơ thể học, kỹ thuật TXC đơn giản, các mốc chích tê là xương, lớp mỡ dưới da ít cho đến 7 – 8 tuổi, nên việc xác định mốc dễ dàng hơn nhiều so với người lớn. Hơn nữa, thành phần của khoang ngoài màng cứng ở trẻ em gồm mỡ lỏng, ít đậm đặc, không có mô xơ, nên khi tiêm thuốc vào khoang ngoài màng cứng nó sẽ được khuyếch tán tốt hơn. Cột sống của trẻ sơ sanh và trẻ em thì thẳng và ít mỡ đậm đặc và mô xơ nên có thể luồn catheter từ lỗ xương cùng thẳng đến khoang ngoài màng cứng ngực. Điều này cho phép cung cấp tác dụng giảm đau đến đoạn ngực, tránh được mối nguy hiểm chích trực tiếp kim vào khoang ngoài màng cứng ngực.
– Duy trì huyết động ổn định vì nguy cơ tụt HA do chẹn thần kinh giao cảm sau TNMC và tê tuỷ sống thường rất ít xảy ra ở trẻ em so với người lớn vì thể tích dưới cơ hoành ở trẻ em nhỏ hơn và kháng lực mạch máu ngoại biên thấp hơn nên sự dãn mạch ít quan trọng hơn.
Bromage là người đầu tiên chứng minh tê trục thần kinh làm giảm đáp ứng của cơ thể đối với stress trong các PT lớn như lồng ngực và bụng (5). Tê trục thần kinh với các loại thuốc tê với có/hoặc không có kết hợp với thuốc phiện dường như hiệu quả hơn trong việc ức chế các đáp ứng của cơ thể đối với các stress ngoại khoa hơn là dùng morphine qua đường chích tĩnh mạch(6). Việc sử dụng giảm đau trục thần kinh kết hợp với gây mê tổng quát trong PT tim mạch làm giảm các đáp ứng đối với stress và dễ dàng rút NKQ sớm sau mổ đã được báo cáo(7,8,9,1).
Đáp ứng của cơ thể đối với stress là tập hợp các đáp ứng sinh lý đối với các kích thích ngoại khoa bao gồm hư hại tuần hoàn, biến dưỡng, miễn dịch và hệ thống huyết học có thể dẫn đến tử vong và biến chứng. Các hư hại sinh lý như nhịp tim nhanh, co mạch, tăng thoái dưỡng, hư hại đáp ứng miễn dịch và kích hoạt tiểu cầu(10,11). Sự đáp ứng đối với stress gây tăng nồng độ epinephrine, norepinephrine , cortisol, glucagon , b-endorphine, glucose và acid lactic(12). Ngoài ra, nó cũng ảnh hưởng đến chức năng tuyết giáp và kết quả làm giảm T3 (triiodothyroxine )(13). Thuốc mê tĩnh mạch dường như không hoàn toàn huỷ bỏ các đáp ứng đối với stress ngoại khoa và THNCT. Nghiên cứu của Gruber và cs(14) trên 2 nhóm trẻ em mổ tim dưới gây tê vùng và gây mê tĩnh mạch đơn thuần nhận thấy nồng độ epinephrine, norepinephrine, cortisol glucose và lactate trong huyết tương tại 5 thời điểm khác nhau trong suốt quá trình mổ thì cao hơn có ý nghĩa ở nhóm mê tĩnh mạch. Tác giả kết luận rằng gây mê tĩnh mạch đơn thuần với fentanyl với có/hoặc không có kết hợp với midazolam dường như không làm giảm các đáp ứng của stress đối với hormon và biến dưỡng ở các trẻ dưới PT tim mạch. Một nghiên cứu khác cũng xác định TNMC giảm đau bằng thuốc tê làm giảm các đáp ứng đối với stress tốt hơn sử dụng fentanyl chích tĩnh mạch trong PT tim bẩm sinh ở trẻ em(15). Trên thai cừu, TTS làm blốc toàn bộ các đáp ứng với stress đối với các thao tác ngoại khoa và THNCT(16). Các báo cáo khác chứng minh gây tê vùng ở bệnh nhân mổ tim cho phép cải thiện chức năng cơ học của phổi, nhanh chóng có lại các hoạt động dạ dày ruột, tăng ổn định tim mạch và tăng giảm đau sau mổ. Hơn thế nữa, nó còn cho phép rút NKQ sớm vì vậy giảm chi phí điều trị và các biến chứng do thở máy kéo dài sau mổ(17). Hai nghiên cứu lớn về gây tê vùng trên trẻ em mổ tim bởi Hammer và cs (7,18) về giảm các đáp ứng đối với stress , cải thiện chức năng phổi và dạ dày ruột và kết quả là giảm chi phí điều trị khi sử dụng gây tê vùng. Nghiên cứu của Rodgers và cs(19) cho thấy giảm có ý nghĩa tử vong và biến chứng với kỹ thuật gây tê vùng. Jonathan và Wilson(20) và Moore và cs(21) kết luận rằng các yếu tố thần kinh nội tiết là các chất trung gian nguyên phát của đáp ứng của cơ thể đối với stress. Kỹ thuật gây tê vùng có những ích lợi rất lớn, đặc biệt được tìm thấy trên các bệnh nhân mổ tim.
TXC kết hợp với morphine tiêm một liều bolus duy nhất được ưa chuộng nhất trong PT tim mạch. Thuốc tê kết hợp với morphine có khuynh hướng lan lên đốt sống ngực(22,23).Liều morphine qua khoang xương cùng từ 0,05 – 0,1 mg/kg và cho sau dẫn mê toàn thân. Khi tiêm thuốc phiện qua khoang ngoài màng cứng phải thận trọng vì nó có tác dụng đồng vận với thuốc mê qua đường tĩnh mạch, làm tăng tác dụng của morphine chích tĩnh mạch sẽ làm tăng nguy cơ ức chế hô hấp nên phải giảm liều dùng morphine tĩnh mạch và phải theo dõi sát bệnh nhân sau mổ.
Rosen và Rosen’s (1) mô tả chích TXC với morphine không chứa chất bảo quản vào giai đoạn cuối của PT tim khi tình trạng đông máu trở về bình thường và sau khi đã trung hoà heparin. Nghiên cứu ban đầu cho thấy tiêm thuốc phiện qua khoang ngoài màng cứng xương cùng có thể cung cấp giảm đau cho PT lồng ngực. Chất lượng giảm đau thì tuyệt vời và thời gian giảm đau kéo dài từ 8 – 24 giờ.
Tiêm morphine vào khoang NMC có thể loại bỏ các gốc tự do và theo lý thuyết có thể cung cấp tác dụng bảo vệ thần kinh. Việc chích vào khoang ngoài màng cứng được xem là chống chỉ định ở bệnh nhân hẹp eo ĐMC vì nó làm tăng có ý nghĩa biến chứng thần kinh trong lúc phẫu thuật sửa chữa(24) .Tuy nhiên, nghiên cứu tại đại học West Virginia, các tác giả đã theo dõi 60 bệnh nhân sau PT sửa chữa hẹp ep ĐMC. Không có biến chứng tổn thương thần kinh nào được ghi nhận mặc dù trong đó có 3 BN bị chảy máu quanh màng cứng. Điều này đã hỗ trợ cho giả thuyết bảo vệ thần kinh của TNMC với thuốc á phiện (25).
Nồng độ các thuốc tê thường được pha loãng khi sử dụng như Bupivacaine 0,25%, Ropivacaine 0,2%, Levobupivacaine từ 0,2 – 0,25%. Ở các nồng độ này thuốc tê có 2 thuận lợi là thời gian tác dụng tương đối dài và giảm tác dụng ức chế vận động. Tác dụng ngộ độc thuốc tê trên tim và não thường do hậu quả của việc vô ý bơm thuốc tê vào mạch máu hoặc cho quá liều bolus. Ở trẻ sơ sanh, nồng độ albumine và a1 acid glycoprotein trong huyết tương, nồng độ bicarbonate dự trữ thấp hơn, do đó có nguy cơ cao ngộ độc bupivacaine như loạn nhịp hoặc ngưng thở thường hay xảy ra ở trẻ sơ sanh và trẻ nhỏ hơn là co giật(30). Ropivacaine ít có độc tính trên tim hơn so với Bupivacaine. Ropivacaine có nhiều thuận lợi hơn ở trẻ sơ sanh, bao gồm độc tính trên tim thấp hơn với cùng nồng độ của bupivacaine và ngưỡng gây độc cho hệ thần kinh trung ương của nồng độ thuốc không gắn kết thì cao hơn. Ropivacaine thường được sử dụng rộng rãi ở trẻ em mà đặc biệt ở trẻ sơ sinh và trẻ nhỏ (26,27,28,29). Ropivacaine thường được sử dụng rộng rãi ở trẻ em mà đặc biệt ở trẻ sơ sinh và trẻ nhỏ (26,27,28,29). Các tác giả ưa thích sử dụng ropivacaine hơn bupivacaine cho trẻ nhỏ dưới 6 tháng tuổi vì giới hạn an toàn của nó rộng hơn ( 29, 31). Levobupivacaine là một thuốc tê mới được đưa ra sử dụng trên lâm sàng với ít độc tính trên tim và thần kinh hơn so với Bupivacaine (32,33). Nghiên cứu của Chalkiadis và cs (34) dùng 2mg/kg levobupivacaine ở trẻ nhỏ cho thấy có kết nối trực tiếp giữa P450 CYP3A4 chưa trưởng thành và enzyme đồng dạng CYP1A2 mà nó biến dưỡng thuốc tê này ở trẻ em và độ thanh thải thấp hơn ở người lớn. Do đó, thời gian để đạt được nồng độ đỉnh trong huyết tương lâu hơn, gần 50 phút sau khi gây tê xương cùng bằng levobupivacaine. Do độc tính nội sinh thấp , nên Levobupivacaine trở thành một thuốc gây tê lý tưởng sử dụng cho trẻ em, nhưng hiện chưa có nhiều thông số mô tả dược động học của Levobupivacaine ở trẻ em sau khi tê xương cùng.
Khuynh hướng hiện nay là cố gắng rút NKQ sớm ở trẻ em sau mổ tim ngày càng gia tăng nhằm rút ngắn thời gian nằm hồi sức và tránh được các biến chứng hô hấp do thở máy kéo dài. Kỹ thuật tê trục thần kinh giúp tránh được việc sử dụng morphine liều cao qua đường tĩnh mạch(7,8,9,17,35,36,37,38). Nên cho phép rút NKQ sớm ngay tại phòng mổ hoặc vài giờ sau mổ . Vì vậy, tê trục thần kinh là một biện pháp kiểm soát đau sau mổ mà không gây tác dụng phụ ức chế HH được ưa chuộng sử dụng hiện nay.
Rút NKQ sớm là một yếu tố quan trọng để giảm thời gian ở ICU và thời gian nằm viện(39). Đặc biệt đối với các trẻ em với một thất độc nhất (sau PT tạo miệng nối tĩnh mạch chủ với động mạch phổi (bilateral cavopulmonary anastomosis ) hoặc PT Fontan cải biên (modified Fontan operations) vì thở tự nhiên sẽ giúp cho cải thiện huyết động bởi việc giảm áp lực trong lồng ngực và do đó làm tăng lưu lượng máu phổi(40). Rút NKQ sớm cho phép giảm bớt các tai biến do thở máy kéo dài như chấn thương phổi hoặc đường thở, xẹp phổi do di lệch ống NKQ hoặc đặt qua sâu qua 1 bên phổi và ảnh hưởng không tốt trên huyết động khi hút khí quản. Nghiên cứu rút NKQ sớm ngay tại phòng mổ cho phép giảm bớt chi phí do thở máy(39). Đã có nhiều nghiên cứu chứng minh rằng rút NKQ sớm trong vòng 6 – 8 giờ sau PT sửa chữa hoàn toàn tim bẩm sinh ở trẻ em thì an toàn (41,42,43,44).
Nghiên cứu hồi cứu kiểm soát đau sau mổ trên 91 trẻ em dưới PT tim bẩm sinh, Shayevitz và cs so sánh TNMC liên tục bằng morphine với gây mê bằng thuốc á phiện qua đường tĩnh mạch(45) cho thấy bệnh nhân ở nhóm TNMC có thang điểm đau sau mổ thấp hơn và nhu cầu cần thêm thuốc giảm đau chích tĩnh mạch sau mổ thấp hơn so với nhóm gây mê tĩnh mạch.
Nghiên cứu tiền cứu, ngẫu nhiên, có nhóm chứng, Rosen và Rosen đánh giá hiệu quả của TXC với morphine so với morphine chích tĩnh mạch trên 32 bệnh nhân dưới phẫu thuật tim hở(1). Tác giả ghi nhận thấy bệnh nhân ở nhóm TXC có thang điểm đau thấp hơn và nhu cầu cần thêm morphine chích tĩnh mạch thấp hơn có ý nghĩa. Thời gian giảm đau hoàn toàn trung bình là 6 giờ (trong khoảng 2 – 12 giờ) nhưng giảm nhu cầu thuốc giảm đau được ghi nhận kéo dài trong 24 giờ.
Một nghiên cứu tiền cứu, ngẫu nhiên , có nhóm chứng của Hammer(46) so sánh giảm đau sau mổ của 2 nhóm trẻ em được gây mê căn bản với remifentanil với có hoặc không có TTS để mổ tim hở. Tác giả nhận thấy nhóm có kết hợp với TTS nhận ít fentanyl hơn so với nhóm chứng trong vòng 8 giờ đầu và 24 giờ theo dõi sau mổ so với nhóm chứng không làm TTS.
Hơn nữa, các thuận lợi khác như cải thiện chức năng hô hấp và kiểm soát đau sau mổ tốt hơn. Bệnh nhân có phối hợp với gây tê vùng có ít tác dụng phụ liên quan đến thuốc phiện hơn so với nhóm điều trị bởi morphine chích tĩnh mạch.Nhóm bệnh nhân có kết hợp với TNMC hồi phục chức năng đường ruột sau mổ sớm hơn so với nhóm nhận thuốc giảm đau qua đường tĩnh mạch. Một tổng quan qua đánh giá 16 nghiên cứu so sánh TNMC và giảm đau qua đường tĩnh mạch về việc hồi phục chức năng dạ dày – ruột sau mổ, trong đó 8 nghiên cứu là TNMC ngực với đặt catheter đến T12 nhận thấy chức năng ruột hồi phục sớm hơn ở nhóm TNMC (47) . Việc sử dụng TNMC ngực với bupivacaine và morphine cho phép hồi phục chức năng dạ dày ruột sớm hơn và giảm chi phí nằm viện do rút ngắn thời gian nằm viện hơn so với nhóm bệnh nhân tự kiểm soát đau bằng morphine chích tĩnh mạch (48).
Một nghiên cứu hồi cứu, có nhóm chứng của Levy và cs (49)trên 117 bệnh nhân dưới phẫu thuật sửa chữa thông liên nhĩ, thông liên thất, hoặc tứ chứng Fallot (T4F) . Có 46 bệnh nhân được thực hiện TXC với bupivacaine 0,25% với morphine từ 70 – 110 mg/kg. Tác giả ghi nhận các trường hợp T4F có làm TXC có tỷ lệ cao được rút NKQ trong khoảng 4 giờ sau mổ (65% so với 30%), không có sự khác biệt về thời gian nằm ICU hoặc biến chứng.
TXC để giảm đau cũng được thực hiện để dễ dàng rút NKQ trên bệnh nhân có nguy cơ cao. Heinle và cs (50) báo cáo trên 56 trẻ mổ tim với THNCT, dưới 90 ngày tuổi, tất cả đều được thực hiện TXC với 1 liều duy nhất morphine 50 – 70mg/kg, 45% được rút NKQ ngay tại phòng mổ hoặc 3 giờ sau mổ tại ICU. Như đã biết, việc rút nội khí quản sau mổ phẫu thuật Fontan là cần thiết vì ảnh hưởng của thở máy gây cản trở hồi lưu máu tĩnh mạch về tim. Theo Jaquiss và cs(51) thực hiện TXC với phối hợp bupivacaine và morphine trên 68 bệnh nhân dưới PT Fontan từ lúc bắt đầu cuộc mổ sau khi dẫn mê và kết quả là 85 % bệnh nhân được rút NKQ ngay tại phòng mổ.
Mặc dù kỹ thuật gây tê vùng có những thuận lợi đã được chứng minh nhưng các tác dụng phụ vẫn có thể xảy ra. Biến chứng nghiêm trọng nhất có thể kết hợp với kỹ thuật gây tê như tụt HA, ức chế hô hấp và hình thành máu tụ ngoài màng cứng.
Nguy cơ tụt HA hệ thống do chẹn thần kinh giao cảm sau TNMC, TTS dường như ít xảy ra hơn ở trẻ em. Cho dù mức chẹn giao cảm cao đến T3 – T5 nhưng huyết động vẫn ổn định ngay cả khi không bù thêm thể tích (52).Điều này có thể được giải thích do sự giảm phân bố thần kinh giao cảm cho chi dưới và/hoặc sự non nớt của hệ thống thần kinh giao cảm ở trẻ nhỏ. Hai nghiên cứu gần đây thực hiện TTS cao trên bệnh nhân mổ tim nhưng huyết động vẫn ổn định cho tất cả bệnh nhân này (53).
Bảng 5 : Tăng tác dụng phụ theo liều dùng morphine (54)
|
Liều morphine (µg/kg) |
Thời gian giảm đau (giờ) |
Tần suất tác dụng phụ (%) |
|
< 100 100 – 150 > 150 |
12,1 10,1 11,2 |
0 2,9 5,4 |
Phối hợp thuốc tê nồng độ thấp với nhóm thuốc phiện (morphine hoặc fentanyl) vẫn đảm bảo giảm đau đủ hiệu quả với rất ít tác dụng phụ. Tác dụng phụ thường xảy ra nhất khi TNMC với nhóm thuốc á phiện là ngứa, buồn nôn và ói mữa, an thần và bí tiểu. Glensky và cs (54) ghi nhận rằng việc gia tăng liều thuốc phiện trong TNMC không cải thiện hiệu quả giảm đau nhưng lại gây tăng các tác dụng phụ (bảng 5).
Ức chế hô hấp có thể xảy ra ở trẻ em với TNMC với morphine ở liều trên 0,05 mg/kg (55). Nhiều NC đã cho thấy morphine TNMC thì có hiệu quả giảm đau rất tốt và không gây ức chế hô hấp nếu liều morphine không quá 0,05mg/kg (56,57,58). Nguy cơ ức chế hô hấp tăng với TTS hoặc TNMC với morphine, đặc biệt khi dùng liều cao hơn. Bí tiểu xảy ra ở 50 – 80% trẻ em, dường như thường xảy ra nhất trong 24 giờ đầu sau gây tê, tuy nhiên trong thời gian này, đa số các bệnh nhân sau mổ tim có đặt thông tiểu.
Kỹ thuật chích một liều duy nhất thì hiệu quả và an toàn. Tỷ lệ biến chứng thấp nhất (0,7/1000 TH)(59) so với các kỹ thuật tê trung ương. Tiêm morphine qua ngả xương cùng thì thuận lợi do độ hoà tan trong mỡ thấp và có khuynh hướng lan lên đến các đốt sống ngực (thoracic dermatomes)(60,61), thời gian tác dụng kéo dài hơn, thời gian để đạt được tác dụng chậm hơn, lan rộng hơn và thường có tác dụng an thần và ức chế hô hấp hơn.
Nhóm á phiện ái mở (fentanyl, sufentail), không gây ức chế HH, tác dụng giảm đau ngắn hơn và hiệu quả đạt được khi chích vào khoang ngoài màng cứng không có ích lợi hơn so với chích vào đường tĩnh mạch. Fentanyl không kéo dài thời gian giảm đau hơn khi tiêm vào khoang xương cùng với 1 liều duy nhất, nhưng làm tăng có ý nghĩa các tác dụng phụ như buồn nôn và ói mữa (62).
Chảy máu là vấn đề bàn cải chống lại việc gây tê vùng trong PT tim mạch. Bệnh nhân điều trị lâu ngày với thuốc kháng đông, theo lý thuyết xác định là có mối liên quan giữa kỹ thuật TTS với tổn thương thần kinh(42). Nếu bệnh nhân không điều trị thuốc kháng đông trước mổ, biến chứng máu tụ không có ý nghĩa đã được báo cáo trên bệnh nhân mổ tim.
Báo cáo các trường hợp biến chứng thì rất hiếm. Ho và cs (63) đánh giá tần suất máu tụ là 1/150.000 đến 1/1.500. Nghiên cứu TNMC trên 24.000 trẻ em mổ tim chỉ có 5 biến chứng nghiêm trọng được ghi nhận có thể liên quan đến việc đặt catheter ngoài màng cứng(64). Trong tất cả 5 TH này, xác định khoang ngoài màng cứng bằng kỹ thuật bơm khí. Do đó kết luận rằng việc bơm khí vào khoang NMC gây ra vấn đề này. Từ lâu, qua theo dõi bằng siêu âm người ta ghi nhận có hiện diện của khí trong hệ thống tĩnh mạch khi bơm khí vào khoang ngoài màng cứng. Tuy nhiên không kết luận ngưng thực hiện TNMC mà khuyến cáo nên dùng dung dịch nước muối sinh lý để xác định khoang ngoài màng cứng.
Một nghiên cứu trên 961 trẻ em dưới phẫu thuật tim mạch lồng ngực có đặt catheter ngoài màng cứng qua các ngã xương cùng, thắt lưng và ngực (65), có trường hợp có sử dụng heparine và có trường hợp không sử dụng heparine, bao gồm cả phẫu thuật sửa chữa hẹp eo động mạch chủ (coartation of aorta). Có 7,9% các trường hợp quan sát thấy có máu ở kim chích và catheter trong lúc thực hiện thủ thuật, và 88% của tai biến này xảy ra khi đặt catheter qua ngã xương cùng. Cuộc mổ dường như không bị trì hoãn trong các trường hợp này, nhưng thời gian từ khi đặt catheter cho đến khi chích heparine là 90 phút đối với đặt catheter ngoài màng cứng qua xương cùng và 183 phút với catheter ngoài màng cứng ngực. Không có tai biến thần kinh nào được ghi nhận, bao gồm cả 60 trường hợp mổ sửa chữa hẹp eo động mạch chủ mà trong đó có 3 TH chảy máu khi luồn catheter.
Hammer và cs (7) báo cáo không có tần suất chảy máu trên 50 trẻ em dưới phẫu thuật sửa chửa tim bẩm sinh. Peterson và cs(8) nghiên cứu trên 220 bệnh nhân và ghi nhận có 1 trường hợp chảy máu nhưng không có biến chứng nào. Tại bệnh viện Nhi West Virginia, các thông số tiền cứu thu thập trên các trẻ em mổ tim mạch lồng ngực với gây tê vùng (n=1109) có tần suất chảy máu là 8% khi thực hiện tê (25). Tần suất chảy máu khi làm TNMC ngực thấp hơn so với tê xương cùng. Theo dõi trên bệnh nhân có chảy máu sau 6 năm không có tai biến thần kinh nào xảy ra do việc đặt catheter này. Chảy máu khi đặt cahteter qua xương cùng hoặc thắt lưng ít có di chứng vì tại đây rất ít các cấu trúc sinh tồn có thể bị hư hại. Tuy nhiên, các tác giả khuyến cáo nên thực hiện gây tê vùng ít nhất 1 giờ trước khi cho heparin đối với khoang xương cùng và 3 giờ đối với khoang ngực để có thể giảm thấp nhất nguy cơ khi tình trạng chảy máu xảy ra (7,8). Ở trẻ nhỏ, tiến hành gây tê vùng khi thức tỉnh làm tăng nguy cơ chảy máu hoặc thoát dịch não tuỷ trong quá trình thực hiện. Khoảng cách tối đa từ khi thực hiện gây tê đến khi cho kháng đông càng xa càng tốt và nên cẩn thận kiểm tra tình trạng đông máu bình thường trước mổ. Sự thành công của kỹ thuật này đôi khi cũng có thể bị hạn chế bởi các khiếm khuyết vế cấu trúc.
Ngoài ra cũng phải kể đến tai biến làm thủng màng cứng gây thoát dịch não tuỷ trong quá trình thực hiện TNMC. Theo nghiên cứu của đại học Virginia (1109 bệnh nhân) , tần suất hút dịch não tuỷ là 1% các trường hợp (25). Do đó phải kiểm tra catheter cho dù đặt từ xương cùng trước khi chích thuốc cho tất cả các trường hợp vì liều thuốc phiện TNMC có thể gây ức chế hô hấp nếu chích vào tuỷ sống. Không có trường hợp suy hô hấp nào ghi nhận được trong nhóm nghiên cứu này. Báo cáo của Hammer(7) về việc dùng kỹ thuật TTS trong PT tim mạch lồng ngực ở trẻ em nhận thấy hiệu quả của TTS trong lúc mổ rất tốt tuy nhiên thời gian giảm đau kéo dài sau mổ ngắn hơn so với TNMC.
KẾT LUẬN:
Việc phối hợp TXC với levobupivacaine và morphine với gây mê toàn thân để phẫu thuật sửa chữa tim bẩm sinh ở trẻ em thì an toàn và mang lại nhiều lợi ích trên lâm sàng, cho phép giảm các đáp ứng của cơ thể đối với stress, do đó làm giảm tỷ lệ tử vong và biến chứng. Nó cho phép cải thiện chức năng hô hấp, duy trì huyết động ổn định, kiểm soát đau sau mổ tốt hơn và cho phép rút NKQ sau mổ sớm hơn so với gây mê toàn thân và giảm đau sau mổ với morphine chích tĩnh mạch.
Mặc dù tai biến máu tụ ngoài màng cứng rất hiếm nhưng nếu xảy ra thì nghiêm trọng và vĩnh viễn. Để hạn chế tối đa xảy ra tai biến này nên tôn trọng khoảng cách thời gian từ khi thực hiện thủ thuật chích tê cho đến khi chích heparin ít nhất là 60 phút đối với TXC và phải cẩn thận chọn lựa bệnh nhân có tình trạng đông máu bình thường trước mổ.
TÀI LIỆU THAM KHẢO
1.Rosen KR, Rosen DA: Caudal morphine for control of postoperative pain following open heart surgery in children. Anesthesiology 70: 418 – 421, 1989
2.Searle RD, Benneyy MI. Pain assessment , Anaesthesia and Intensive care Medicine 9:1; 13 – 15; 2007
3.Wong D, Baker C. Pain in children : comparision of assessment scales. Pediatr Nurs 1988; 14: 9 – 17
4.Broadman LM, Rice LH, Hannalah RS. Testing the validity of an objective pain scale for infants and chidrens. Anesthesiology , 1988; 69: A 770
5.Bromage PR, Shibata HR, Willoughby HW. Influence of prolonged epidural blockade on blood sugar and cortisol responses to operation upon the upper part of the abdomen and thorax. Surg Gynecol Obstet 1971: 132: 1051 – 1056.
6.Salomaki TE, Leppsluoto J, Laitinen JO. Epidural versu intravenous fentanyl for reducing hormonal , metabolic, and physiologic responses after thoracotomy . Anesthesiology 1993; 79: 672 – 679.
7.Hammer GB, Ngo K, Macario A. A retrospective examination of regional plus general anesthesia in children undergoing open hert surgery. Anesth Analg 2000; 90: 1020 – 1024.
8.Peterson KL, DeCampli WM, Pike NA, et al. Regional anesthesia in pediatric cardiac surgery. Report of 220 cases. Anesth Analg 2000; 90: 1014 – 1019.
9.Penny DJ, Reddington AN. Doppler echocardiographic evaluation of pulmonary blood flow after the Fontan operation : The role of the lungs. Br Heart J 1991;66: 372 – 374.
10.Weissman C. The metabolic response to stress: An overview response and update. Anesthesiology 1990; 73: 308 – 327.
11.Kehlet H. Surgical stress: the role of pain and analgesia . Br J Anaesth 1989; 63: 189 – 195.
12. Anand KJS, Hansen DD, Hickey PR. Hormonal – metabolic stress responses in neonates undergoing cardiac surgery. Anesthesiology 1990; 73: 661 – 670
13.Rosen DA, Rosen KR, Matheney JM. Maintenance of T3 levels in children undergoing cardiac surgery. Anesthesiology 1997; 87: A 1069.
14.Gruber EM, Laussen PC, Casta A. Stress response in infants undergoing cardiac surgery. A randomized study of fentanyl bolus, fentanyl infusion, and fentanyl- midazolam infusion. Anesth Analg 2001; 92: 882 – 890
15.Wolf AR, Eyres RL, laussen PC. Effect of extradural analgesia on stress responses to abdominal surgery in infants . br J Anesth 1993; 70: 654 – 660.
16.Fenton KN, Heinemann MK, Hickey PR. Inhibition of the fetal stress response improve cardiac outout and gaz exchange after fetal cardiac bypass. J Thorac Cardiovasc Surg 1994; 107: 416 – 1422.
17. Marianeschi SM, Seddio F, McElhinney DB. Fast-track congenital heart operations: A less invasive technique and early extubation . Ann Thorac Surg 2000; 69: 872 – 876
18. Hammer GB: Regional anesthesia for pediatric cardiac surgery. J Cardiothorac Vasc Anesth 13: 210, 1999
19.Rodgers A, Walker N, Schug S; Reduction of postoperative mortality and morbidity with epidural or spinal anesthesia: Results from overview of randomized trials. BMJ 321: 1493 , 2000.
20.Jonathan R, Wilson T: Outcome benefits from epidural anesthesia: true for all group? BMJ. Com.Dec20, 2000. Available at http://www.bmj.com/egi/eletters/321/7275/1493#EL3.
21.Moore CM, Desborough JP, Powell H, et al. Effects of extradural anaesthesia on interleukin-6 and acute phrase response to surgery. Br J Anaesth 72: 272, 1994.
22.Bromage PR, Camposeri EM, Durant PAC. Rostral spread of epidural morphine. Anesthesiology 1982; 56: 431 – 436.
23.Dahlstrom B. Pharmacokinetics and pharmacodynamics of epidural and intrathecal morphine. Int Anesthesiol Clin 1986; 24: 29 – 42.
24.Connotly JE: Prevention of spinal cord complications in aortic surgery. Am J Surg 176: 92, 1998
25.Rosen DA, Rosen KR, Gustafson RA et al. Long-term follow – up in children undergoing cardiothorqacic procedures with epidural anesthesia/analgesia . American Society of Anesthesiologists Annual meeting. A – 1298, 2001 (abstract)
26.Ivani G, Lampugnani E, Torre M, et al: Comparison of ropivacaine with bupivacaine for paediatric caudal block. Br J Anaesth 1998; 81:247-248.
27.Ivani G, Mazzarello G, Lampugnani E, et al: Ropivacaine for central blocks in children. Anaesthesia 1998; 53:74-76.
28.Kohane DS, Sankar WN, Shubina M, et al: Sciatic nerve blockade in infant, adolescent, and adult rats: a comparison of ropivacaine with bupivacaine. Anesthesiology 1998; 89:1199-1208.
29.Plowman AN, Bolsin S, Mather LE: Central nervous system toxicity attributable to epidural ropivacaine hydrochloride. Anaesth Intensive Care 1998; 26:204-206.
30.Lloyd-Thomas AR (1999) Modern concepts of paediatric analgesia. Pharmacol Ther 83: 1 – 20
31. Selander D, Sjovall J, Tucker G: CNS toxicity of ropivacaine. Anaesth Intensive Care 1999; 27:320-321.
32.McClellan KJ, Spencer CM: Levobupivacaine. Drugs 1998; 56:355-362.
33. Bay-Nielsen M, Klarskov B, Bech K, et al: Levobupivacaine vs bupivacaine as infiltration anaesthesia in inguinal herniorrhaphy. Br J Anaesth 1999; 82:280-282.
34. Chalkiadis GA, Anderson BJ, Tay M et al (2005). Pharmacokinetics of levobupivacaine after caudal epidural administration in infants less than 3 months of age. Br j Anaesth 95: 524 – 529.
35. Vricella LA, Dearami JA, Gundry SR. Ultra-fast tract in elective congenital heart surgery. Ann Thorac Surg 2001; 69: 865 – 871
36. Burrow FA, Taylor RH, Hillier SC. Early extubation of the trachea after repair of secundum type atrial septal defects in children. Can J Anaesth 1992; 39: 1041 – 1044.
37.Turley K, Tyndall Turley K et al. Radical outcome methode . A new approach to critical pathways in congenital heart disease. Circulation 1995; 92: II 245 – II 249.
38.Laussen PC, Reid RW, Stene RA. Tracheal extubation of children in the operating after atrial septal defect repair as part of a practice guideline. Anesth Analg 1996; 82: 988 – 993
39. Turley K , Tyndall M, et al (1995). Radical outcome method. A new approach to critical pathways in congenital heart disease. Circulation 92: II 245 – II 249.
40.Penny DJ, Reddington AN (1991) Doppler echocardiographic evaluation of pulmonary blood flow after the Fontan operation : the role of the lungs. Br Heart J 66: 372 – 374.
41. Marianeschi SM, Seddio F, Mcelhinney BD (2000). Fast-track congenital heart operations: a less invasive technique and early intubation . Ann Thorac Surg 69: 872 – 876.
42. Vricella LA, Dearani JA, Gundry SR (2001). Ultra fast-track in elective congenital heart surgery. Ann Thorac Surg 69: 865 – 871.
43.Barash BG, Lescovich F, Katsz JD (1980) Early extubation following pediatric cardiac operation: a viable alternative. Ann Thorac Surg 29: 228 – 233
44. Heard GG, lamberti JJ, Park SM (1985) Early extubation of the trachea after open heart surgery for congenital heart disease. Crit care Med 13: 830 – 832.
45. Shayevitz JR, Merkel S, O’Kelley SW (1996) lumbar epidural morphine infusions for children undergoing cardiac surgery. J Cardiothorac Vasc Anesth 10: 217 – 224.
46.Hammer GB, Drover D, Jackson E, et al (2002). Comparision of remifentanil with or without spinal anesthesia for children undergoing open heart surgery. Anesthesiology 96: A1222
47.Steinbrook RA (1998) Epidural anesthesia and gastrointestinal motility . Anesth Analg 886: 837 – 844.
48.de Leon-Casasola OA, Karabella D, Lema MJ (1996) Bowel function recovery after radical hysterectomies: thoracic epidural bupivacaine – morphine versus intravenous patient-controlled analgesia with morphine – apilot study. J Clin Anesth 8: 87 – 92.
49. Leyvi G, taylor DG, Reich E, et al. (2005) Caudal anesthesia in pediatric cardiqac surgery: does it affect outcome? J Cardiothorac Vasc Anesth 19: 734 – 738.
50. Heinle JS, Diaz LK, Fox LS (1997) Early extubation after cardiac operations in neonates and young infants. J Thorac Cardiovasc Surg 114: 413 – 418
51. Jaquiss RD, Siehr SL, Ghanayem NS et al (2006) Early cavopulmonary anastomosis after Norwood procedure results in excellent Fontan outcome. Ann Thorac Surg 82: 1260 – 1265.
52. Dohi S, Naito H, Takahashi T (1979) Age – related changes in blood pressure and duration of moto block in spinal anesthesia. Anesthesiology 50: 319 – 323.
53. Finkel JC, Boltz MG, Conran AM (1989) Hemodynamic changes during spinal anesthesia in children undergoing open heart surgery. Anesth Analg 86: S400
54. Glenski JA, Warner MA, Dawson B, Kaufman B (1984) Postoperative use of epidurally administered morphine in children and adolescents. Mayo Clinic Proc 59: 530 – 533.
55. Krane EJ, Tyler DC, Jacobson LE (1989) The dose response of caudal morphine in children. Anesthesiology 71: 48 – 52
56. Wolf AR, Hughes D, Hobbs AJ (1991) Combined morphine – bupivacaine caudals for reconstructive penile surgery in children: systemic absorption of morphine and post-operative analgesia. Anaesth Intens Care 19: 17 – 21
57.Shapiro LA, Jedeikin RJ, Shalev D (1984) Epidural morphine analgesia in children. Anesthesiology 61: 210 – 212
58.Krane EJ, Jacobson LE, Lynn AM (1987) Caudal morphine for postoperative analgesia in children : a comparision with caudal bupivacaine and intravenous morphine. Anesth Analg 66: 647 – 653.
59.Broadman LM, Ivani G(1999) Caudal block. Techn Reg Anaesth Pain Manage 3: 150 – 156
60.Bromage PR, Camoresi EM, Durant PAC (1982) Rostral spread of epidural morphine . Anesthesiology 56: 431 – 436
61.Dahlstrom B (1986) Pharmacokinetics and pharmacodynamics of epidural and intrathecal morphine. Int Anesthesiol Clin 24: 29 – 42
62. Bosenberg A (2004) Pediatric regional anesthesia update. Paediatr Anaesth 14: 398 – 402.
63. Ho AM, chung DC, Joynt GM. Neuraxial blockade and hematoma in cardiac surgery: Estimating the risk of a rare adverse event that has not (yet) occurred. Chest 117; 551 – 555, 2000
64. Flandin -Blety C, Barrier G: Accidents following extradural analgesia in children: The results of a retrospective study. Paediatr Anesth 5: 41 – 46, 1995
65. Rosen DA, Rosen KR, Gustafson et al (2001) Longterm follow – up in children undergoing cardiothoracic procedures with epidural anesthesia/analgesia. Anesthesiology 95 A 1298.







