ThS. BSNT. ĐOÀN TUẤN VŨ
Viện Tim Mạch Quốc gia – BV Bạch Mai
Các từ viết tắt
| Từ viết tắt | Ý nghĩa |
| CO | Cung lượng tim |
| CI | Chỉ số tim |
| SV | Thể tích nhát bóp |
| SI | Chỉ số thể tích nhát bóp |
| SVR | Sức cản mạch hệ thống |
| SVRI | Chỉ số sức cản mạch hệ thống |
| ICON | Chỉ số co bóp cơ tim |
| TFC | Thể tích dịch trong lồng ngực |
I. TỔNG QUAN
Phần lớn bệnh nhân tăng huyết áp hiện nay đang được xác định là tăng huyết áp vô căn hay tăng huyết áp nguyên phát (1). Về mặt sinh lý bệnh có nhiều cơ chế có thể gây tăng huyết áp bao gồm việc tăng cung lượng tim, tăng thể tích tuần hoàn và tăng sức cản mạch hệ thống. Mỗi một bệnh nhân có thể có 1 hoặc nhiều cơ chế cùng tác động gây tăng huyết áp (2).
Dưới góc độ huyết động học huyết áp là kết quả của sự tương tác giữa chỉ số cung lượng tim (CI) và chỉ số sức cản mạch hệ thống ( SVRI)(3).
Tiếp cận chẩn đoán cơ chế tăng huyết áp theo huyết động học là cách tiếp cận mới, cho phép chẩn đoán chính xác cơ chế tăng huyết áptừ đó có thể giúp phân loại các thể tăng huyết áp, từ đó có thể giúp lựa chọn chiến lược điều trị hiệu quả theo từng bệnh nhân thay vì lựa chọn thuốc điều trị chủ yếu theo khuyến cáo và kinh nghiệm như hiện nay (1,4,5).
Sự phát triển của các phương pháp thăm dò huyết động không xâm lấn có độ chính xác và tin cậy cao, an toàn và dễ ứng dụng trên thực tế đã cho phép các nhà lâm sàng học có thêm được những công cụ hữu ích để nghiên cứu về huyết động học của bệnh nhân (6,7).
Electrical Cardiometry (EC) là phương pháp thăm dò huyết động dựa trên nguyên lý điện kháng trở sinh học lồng ngực, cho phép đo các chỉ số huyết động với độ chính xác cao so với phương pháp thăm dò huyết động xâm lấn được coi như là tiêu chuẩn vàng hiện nay là PiCCO (8,9).
Dựa trên nguyên lý điện kháng trở sinh học lồng ngực áp dụng phương pháp EC hoặc ICG (Impedance cardiography) đã có một số tác giả nghiên cứu các đặc điểm huyết động học của bệnh nhân Tăng huyết áp và phân loại thành các thể THA khác nhau theo cơ chế huyết động học như : THA thể tăng cung lượng tim, THA tăng sức cản mạch hệ thống, THA có quá tải thể tích hay THA thể kết hợp – vừa tăng cung lượng tim, vừa tăng sức cản mạch hệ thống (3,10).
Các nghiên cứu đã cho thấy điều trị THA dưới hướng dẫn của các thông số huyết động học giúp tăng hiệu quả điều trị gồm: Tăng hiệu quả hạ huyết áp, tăng tỷ lệ đạt huyết áp mục tiêu, giảm chi phí và giúp cá thể hóa thực sự cho từng người bệnh. Một bệnh nhân là một tham số huyết động riêng biệt, dựa vào các tham số đó bác sỹ có thể lựa chọn nhóm thuốc phù hợp, dự đoán liều và theo dõi đáp ứng điều trị (4,5,11).
Thực tế thực hành chúng tôi nhận thấy có một nhóm bệnh nhân tăng huyết áp có các đặc điểm chung về mặt huyết động đó là: Tăng huyết áp, tăng chỉ số sức cản mạch hệ thống, chỉ số cung lượng tim bình thường hoặc giảm,không có tình trạng quá tải thể tích tuần hoàn.
Mô tả các đặc điểm của bệnh nhân tăng huyết áp có tăng SVRI giúp hiểu biết rõ hơn về đặc điểm huyết động của nhóm bệnh nhân hay gặp trên thực tế này, từ đó giúp cá thể hóa điều trị một cách hiệu quả.
Trong khuôn khổ bài báo này chúng tôi tập trung mô tả đặc điểm của nhóm bệnh nhân tăng huyết áp có tăng chỉ số sức cản mạch hệ thống thông qua phân tích huyết động không xâm lấn dựa vào phương pháp EC.
II. PHƯƠNG PHÁP EC LÀ GÌ?
Phương pháp EC là phương pháp thăm dò huyết động không xâm lấn, được phát triển dựa trên nguyên lý đo lường sự thay đổi trở kháng sinh học lồng ngực (Thoracic electrical bioimpedance – TEB) khi van động mạch chủ của tim mở.
Phương pháp này sử dụng 4 điện cực, 2 điện cực gắn ở bên trái hoặc bên phải cổ dọc theo đường đi của động mạch cảnh và 2 điện cực gắn ở vùng mạn sườn trái, dọc theo đường đi của động mạch chủ xuống. Một dòng điện xoay chiều có cường độ thấp và tần số cao đặt qua cặp điện cực bên ngoài về phía ngực và đi qua động mạch chủ lên và động mạch chủ xuống để đo sự thay đổi kháng trở của dòng máu và dịch trong lồng ngực.
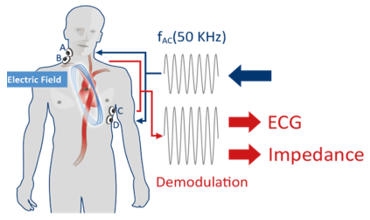
Hình 1: Vị trí mắc điện cực của phương pháp EC
Dòng điện hướng vào động mạch chủ vì máu là chất có đặc tính dẫn điện mạnh nhất trong lồng ngực. Sự thay đổi độ dẫn điện được ghi lại theo từng chu chuyển tim, sự thay đổi quan trọng nhất chính là thời điểm van động chủ mở. EC phân tích sự thay đổi trở kháng lồng ngực ở thời điểm quan trọng nhất này thông qua phát hiện quan trọng:
“Khi van động mạch chủ đóng, các tế bào hồng trong động mạch cầu sắp xếp ngẫu nhiên làm kháng trở lớn hơn, còn khi van động mạch chủ mở, dòng máu từ tâm thất trái của tim làm cho các tế bào hồng cầu sắp xếp song song và theo hàng, dòng điện đi qua tế bào hồng cầu lúc này dễ dàng hơn dẫn đến trở kháng thấp hơn và độ dẫn điện cao hơn”
Nghĩa là khi van động mạch chủ mở, độ dẫn điện là tốt nhất và trở kháng là nhỏ nhất, thông qua sự thay đổi ở thời điểm quan trọng này các thuật toán của EC cho phép vẽ biểu đổi tích phân sự thay đổi trở kháng theo thời gian tương ứng với thời khoảng của chu chuyển tim trên ECG, từ đó tính toán chính xác chỉ số thể tích nhát bóp (SI) và chỉ số cung lượng tim (CI) (8)
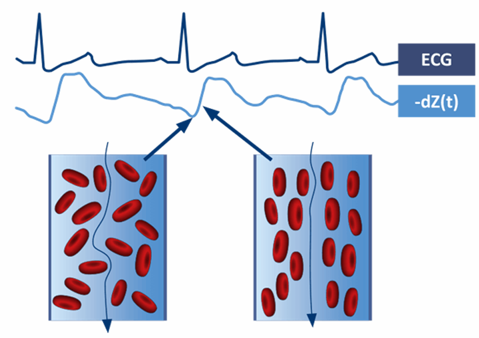
Hình 2: Mô tả nguyên lý của Electrical Cardiometry
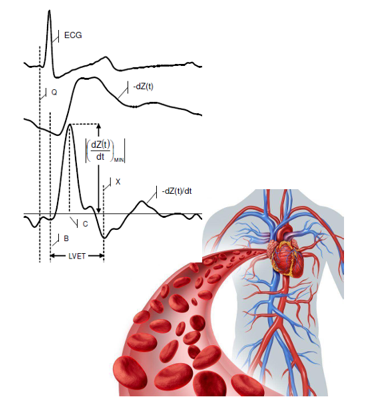
Hình 3: Biến đổi trở kháng sinh học theo thời gian của chu chuyển tim
Các tham số huyết động quan trọng đo lường được gồm: Tần sồ tim, CO, CI, SV, SI, SVR, SVRI, TFC, ICON.
Phương pháp EC đã được chứng minh độ chính xác cao, an toàn khi so sánh với phương pháp PiCCO và được FDA chấp nhận sử dụng trên thực tế (8,9)
III. PHƯƠNG PHÁP VÀ ĐỐI TƯỢNG NGHIÊN CỨU
III.1. Phương pháp nghiên cứu: Tiến cứu, không ngẫu nhiên, không nhóm chứng
III.2. Đối tượng nghiên cứu:
Chọn bệnh nhân phù hợp với tiêu chuẩn và tiến hành phân tích đặc điểm huyết động của bệnh nhân bằng phương pháp EC
III.2.1. Tiêu chuẩn nhận bệnh nhân
- Tăng huyết áp: Huyết áp tâm thu ≥ 140 mmHg và/ hoặc huyết áp tâm trương ≥ 90mmHg
- Trong vòng 48h không dùng thuốc hạ huyết áp nào
- Mức lọc cầu thận: ≥ 45 ml/ phút/ m2 da
- EF trên siêu âm tim ≥ 50%
- Không có hẹp van động mạch chủ
- Không có tình trạng suy tim mất bù, không có dịch màng tim, không có dịch màng phổi
- Thỏa mãn các tiêu chuẩn về huyết động:
- SVRI: ≥ 2400 (dynes·sec·cm-5·m2)
- CI: ≤ 4.0 ( L/min/m2)
- TFC: ≤ 35
III.2.2. Tiêu chuẩn loại trừ
- Đang dùng thuốc hạ huyết áp trong vòng 48h
- Có dịch màng tim và/ hoặc dịch màng phổi
- Không thỏa mãn các tiêu chuẩn về huyết động
- Không đồng ý tham gia vào nghiên cứu
III.3. Phương pháp thu thập dữ liệu
- Huyết áp: Đo bằng máy điện tử Omron, tại Khoa khám bệnh K1 – Bệnh viện Bạch Mai, ở tư thế ngồi, trong trạng thái nghỉ ngơi
- Chiều cao: Cm, làm tròn đến 01 cm
- Cân nặng: Kg làm tròn đến 01 kg
- Siêu âm tim: Tại K1 Bệnh Viện Bạch Mai, được thực hiện bởi bác sỹ chuyên khoa tim mạch- Bệnh Viện Bạch Mai
- Xét nghiệm máu, xét nghiệm nước tiểu: Được tiến hành tại khoa hóa sinh bệnh viện Bạch Mai, labo xét nghiệm đạt chứng chỉ ISO 15189, với các hệ thống máy xét nghiệm hiện đại nhất như: Hệ thống máy xét nghiệm tự động Cobas8000
- Siêu âm động mạch thận: Bác sỹ chẩn đoán hình ảnh Bệnh Viện Bạch Mai
- Thăm dò huyết động không xâm lấn: Đo bằng máy ICON, bằng phương pháp EC, đo ít nhất 02 lần, lấy kết quả của lần đo có chất lượng đo tốt nhất, chỉ báo chất lượng tín hiệu (SQI) ≥ 80 %
III.4. Phương pháp phân tích kết quả
Các số liệu được xử lý bằng phần mềm thống kê y học. Các biến định lượng biểu hiện bằng trung bình ± độ lệch chuẩn, phép so sánh T-test, các biến định tính thể hiện bằng tỷ lệ phần trăm, Sự tương quan giữa hai giá trị được đánh giá bởi hệ số tương quan Pearson (r) và sử dụng mô hình hồi quy tuyến tính với giá trị p< 0.05 được coi là có ý nghĩa thống kê.
IV. KẾT QUẢ
IV.1. Đặc điểm chung của đối tượng nghiên cứu
Có 150 bệnh nhân thỏa mãn các tiêu chí chọn lựa, được đưa vào nghiên cứu theo dõi và phân tích.
- Tuổi trung bình: 52 ± 12
- Giới: Nam/ nữ 7 / 45.3%
- BMI trung bình (kg/m2): 23.9 ± 2.8
- Rối loạn lipid máu: 50.7%
- Đái tháo đường typ II : 15.8%
- Thừa cân (BMI ≥23): 62%
- EF trung bình trên siêu âm tim: 67± 8 %
- Mức lọc cầu thận trung bình (ml/phút/m2 da): 94.4 ±9
- Hẹp động mạch thận : 0%
- Dày thất trái trên siêu âm tim: 28.7%
- Nhịp xoang: 100%
VI.2. Các tham số huyết động:
Bảng 1: Các tham số huyết động
| Tham số EC ( SD) | Chung
N= 150 |
THA độ I
N= 68 |
THA độ II trở lên
N= 82 |
p |
| SBP (mmHg)
|
157.0 (16.2) | 145.4 (7.4) | 166.6 (15.2) | <0.05 |
| DBP (mmHg)
|
98.2 ( 9.9) | 91.6 (4.9) | 103.7 (9.8) | <0.05 |
| MAP (mmHg)
|
117.8 (10.5) | 109.5 (3.9) | 124.6 (9.3) | <0.05 |
| F (ck/phút)
|
84.8 (12.9) | 83.6 (12.7) | 85.9 (13.2) | >0.05 |
| SV (ml)
|
50.5 (9.1) | 51.0 (8.7) | 50.0 (9.5) | >0.05 |
| SI ( ml/m2)
|
30.7 (5.3) |
31.1 (5.2) |
30.3 (5.3) |
>0.05 |
| CO (L/min)
|
4.2 (0.8) | 4.2 (0.8) | 4.3 (0.9) | >0.05 |
| CI (L/min/ m2)
|
2.6 (0.5) | 2.6 (0.5) | 2.6 (0.5) | >0.05 |
| SVR (dynes·sec·cm-5)
|
2251.5( 503.4 | 2079.4(400.3) | 2394.2 (536.8) | <0.05 |
| SVRI (dynes·sec·cm-5·m2)
|
3716.7 ± 888.0 | 3418.2 (721.3) | 3964.2 (939.9) | <0.05 |
| ICON
|
34.9 (11.5) | 36.2 (11.5) | 33.8 (11.4) | >0.05 |
| TFC
|
17.1(3.3) | 17.1(3.5) | 17.1 (3.3) | >0.05 |
IV.3. Mối quan hệ của SVRI và các tham số huyết động khác:
IV.3.1. Mối tương quan giữa SVRI và MAP và SBP
- SVRI nhóm THA có tăng huyết áp độ II trở lên cao hơn có ý nghĩa thống kê với SVRI nhóm THA độ I ( 3964.2 ±939.4 so với 3418.2 ± 721.3 , p< 0.05)
- SVRI nhóm bệnh nhân THA có SBP ≥ 180mmHg cao hơn có ý nghĩa thống kê so với nhóm THA có SBP <160 mmHg (4072.4± 739.2 so với 3578.6±890.4, p<0.05)
- MAP ở bệnh nhân có SVRI rất cao( SVRI ≥4000 dynes·sec·cm-5·m2) cao hơn MAP ở nhóm bệnh nhân có SVRI cao một cách có ý nghĩa thống kê ( 121.2 ± 10.5 so với 116.1 ± 0 , p< 0.05
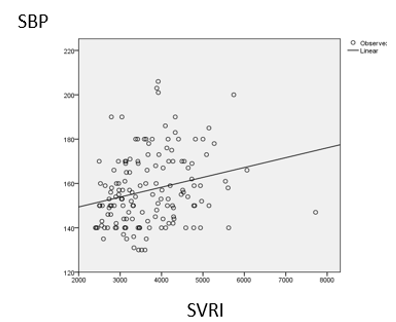
Hình 1: Mối tương quan giữa SVRI và SBP
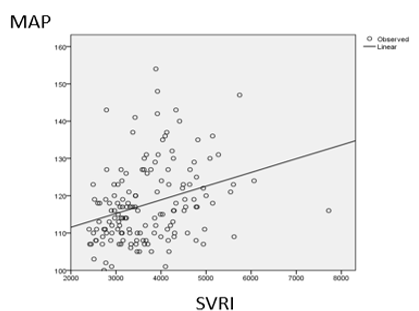
Hình 2: Mối tương quan giữa SVRI và MAP
- Có mối tương quan thuận có ý nghĩa thống kê giữa SVRI và SBP, hệ số tương quan r =0.24 , p<0.05
- Có mối tương quan thuận có ý nghĩa thống kê giữa SVRI và MAP, hệ số tương quan r =0.31, p<0.05
IV.3.2. Mối tương quan giữa SVRI và SI
- Có 80% bệnh nhân có SVRI cao và SI thấp ( SI ≤ 35 ml/min/m2) trong khi chỉ có 20% có SVRI cao và SI bình thường, tỷ lệ bệnh nhân có SVRI cao và SI thấp cao hơn 4 lần so với bệnh nhân SVRI cao và SI bình thường .
- SVRI của nhóm SI thấp cao hơn SVRI của nhóm SI bình thường một cách có ý nghĩa thống kê ( 9 ± 864.8 so với 3030.9 ± 458.3, p< 0.01)
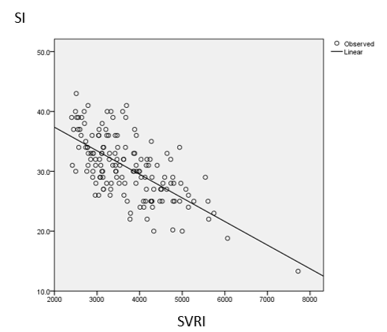
Hình 3: Mối tương quan giữa SVRI và SI
- Có mối tương quan nghịch có ý nghĩa thống kê giữa SVRI và SI , với hệ số tương quan r = – 0.67, p<0.01. Nghĩa là bệnh nhân có SVRI càng cao thì SI càng thấp.
IV.3.3. Mối tương quan giữa SVRI và CI
- SVRI của nhóm CI thấp cao hơn so với SVRI của nhóm CI bình thường một cách có ý nghĩa thống kê (5 ± 756.6 so với 3128.2 ± 451.0, p< 0.001
- Tỷ lệ bệnh nhân SVRI rất cao ở nhóm CI thấp (92.2%) cao hơn có ý nghĩa thống kê với tỷ lệ bệnh nhân có SVRI rất cao ở nhóm CI bình thường (7.8%) với OR = 46.4, p<0.05.
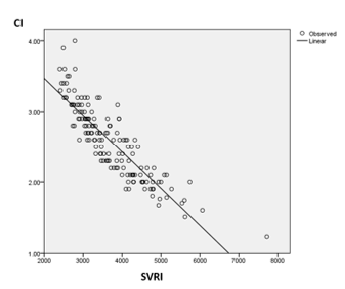
Hình 4: Mối tương quan giữa SVRI và CI
- Có mối tương quan nghịch có ý nghĩa thống kê giữa SVRI và CI , với hệ số tương quan r = – 0.87, p<0.01. Nghĩa là bệnh nhân có SVRI càng cao thì CI càng thấp.
IV.3.4. Mối tương quan giữa SVRI và ICON
- ICON nhóm SVRI rất cao thấp hơn ICON của nhóm SVRI cao một cách có ý nghĩa thống kê ( 25.7 ± 8.0 so với 39.7± 10.0 p< 0.05)
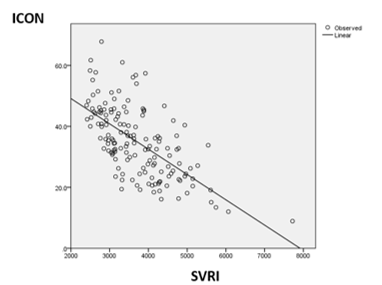
Hình 5: Mối tương quan giữa SVRI và ICON
- SVRI có mối tương quan nghịch với ICON, với hệ số tương quan r = -0.65, p<0.01, SVRI càng tăng thì ICON càng giảm.
IV.3.5. SVRI và TFC
- TFC trung bình là: 17.1(3.3), TFC thấp nhất là 11 và TFC cao nhất là 26.
- Có 98.7% số bệnh nhân có TFC thấp (TFC ≤25) và không có sự khác biệt có ý nghĩa thống kê giữa TFC bệnh nhân THA độ I và TFC bệnh nhân THA độ II trở lên.
- TFC ở nhóm bệnh nhân có SVRI rất cao cao hơn có ý nghĩa thống kê so với TFC nhóm bệnh nhân có SVRI cao (17.5±2 so với 16.3± 3.5), p<0.05. Tuy nhiên không nhận thấy mối tương quan có ý nghĩa thống kê giữa TFC và SVRI.
- Sự giảm chỉ số TFC hay suy rộng ra là sự giảm thể tích tuần hoàn ở bệnh nhân THA có tăng SVRI là một nhận xét rất thú vị, cần nhiều các dữ liệu thực tế hơn để có thể khẳng định và lý giải điều này một cách thỏa đáng. Dưới góc độ huyết động học có thể thấy đây vừa là một cơ chế để bảo vệ tránh quá tải thể tích do việc giảm CI và SI của nhóm bệnh nhân tăng SVRI, nhưng cũng có thể TFC thấp kéo dài là một trong những yếu tố thúc đẩy các phản ứng co mạch làm tăng SVRI trong cơ chế bệnh sinh của nhóm bệnh nhân THA này.
IV.3.6. SVRI và các tham số lâm sàng:
- BMI càng cao thì SVRI càng cao
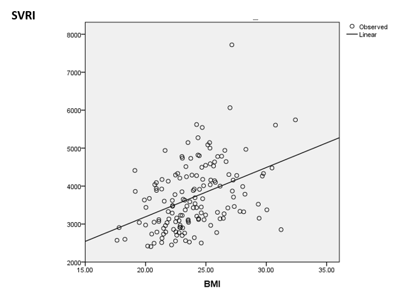
Hình 6: Mối tương quan giữa BMI và SVRI
- Có mối tương quan thuận có ý nghĩa thống kê giữa BMI và SVRI của bệnh nhân, hệ số tương quan r = 0.41, p<0.01. Bệnh nhân có BMI càng cao thì có SVRI càng cao.
- SVRI càng cao thì Micro Albumin Niệu (MAU) càng cao. Có 120 bệnh nhân trên tổng 150 bệnh nhân được xét nghiệm MAU
- MAU trung bình là: 9 (339.3)
- MAU thấp nhất là: 0.9 và MAU cao nhất là 1878.1
|
Bảng 2: MAU ở các nhóm SVRI |
|||||
| Nhóm SVRI | N | Mean | Std. Deviation | p | |
| MAU | SVRI CAO | 80 | 86.0988 | 272.78644 | <0.01 |
| SVRI RẤT CAO | 40 | 202.4400 | 437.31658 | ||
- MAU ở nhóm SVRI rất cao cao hơn có ý nghĩa thống kê so với MAU ở nhóm SVRI cao (lần lượt là 202.4±437.3 và 86.1 ±272.8) , p<0.01.
IV.3.7. Mối tương quan của các tham số huyết động khác độc lập với SVRI và huyết áp
- ICON có mối tương quan đồng biến chặt với SI và CI với hệ số tương quan r lần lượt là 0.92 và 0.66, 0<0.01
- Nhận xét này có ý nghĩa quan trọng, ở bệnh nhân THA tăng SVRI , hậu gánh tăng cao do SVRI cao dẫn đến ICON có xu hướng thấp (điều này được thể hiện rõ qua tương quan nghịch giữa ICON và SVRI), SI và CI cũng có xu hướng giảm do SVRI cao. ICON càng cao, SI và CI càng tốt thể hiện hiệu quả huyết động của hoạt động tống máu của tim phụ thuộc nhiều vào khả năng co bóp độc lập của tim.
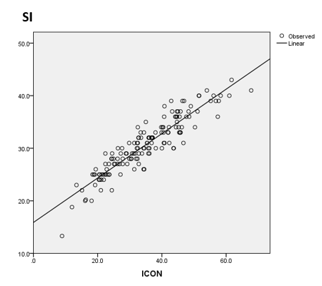
Hình 6: Mối tương quan giữa ICON và SI
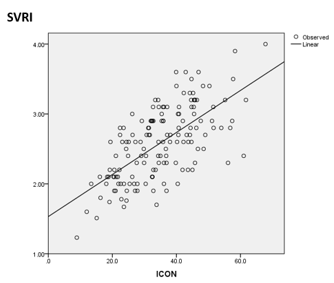
Hình 7: Mối tương quan giữa ICON và CI
V. KẾT LUẬN
Qua phân tích đặc điểm huyết động của 150 bệnh nhân THA có tăng SVRI , lấy SVRI làm trọng tâm từ đó phân tích mối liên quan với các chỉ số huyết động và lâm sàng chúng tôi nhận thấy: Có mối tương quan đồng biến mức độ trung bình giữa SVRI và SBP và MAP với hệ số tương quan r lần lượt là 0.24 và 0.31
Có mối tương quan nghịch biến chặt giữa SVRI và CI, SI và ICON với hệ số tương quan r lần lượt là -0.87 , -0.66 và -0.64.
Phần lớn bệnh nhân có chỉ số TFC thấp ( TFC≤25)
Quan kết luận trên chúng tôi nhận thấy nhóm bệnh nhân THA có tăng SVRI có những đặc điểm huyết động học sau
- Huyết áp tăng
- SVRI tăng
- Cung lượng tim thấp hoặc bình thường
- Chỉ số thể tích nhát bóp thấp hoặc bình thường
- Tình trạng thể tích trong lồng ngực thấp hoặc bình thường
Bảng 3: Đặc điểm huyết động điển hình của một bệnh nhân THA có tăng SVRI

TÀI LIỆU THAM KHẢO
- Mancia G, Kreutz R, Brunström M, Burnier M, Grassi G, Januszewicz A, và c.s. 2023 ESH Guidelines for the management of arterial hypertension The Task Force for the management of arterial hypertension of the European Society of Hypertension: Endorsed by the International Society of Hypertension (ISH) and the European Renal Association (ERA). J Hypertens. 1 Tháng Chạp 2023;41(12):1874–2071.
- Ventura HO, Taler SJ, Strobeck JE. Hypertension as a hemodynamic disease: The role of impedance cardiography in diagnostic, prognostic, and therapeutic decision making. Am J Hypertens. 1 Tháng Hai 2005;18(S2):26S-43S.
- Mahajan S, Gu J, Lu Y, Khera R, Spatz ES, Zhang M, và c.s. Hemodynamic Phenotypes of Hypertension Based on Cardiac Output and Systemic Vascular Resistance. Am J Med. Tháng Tư 2020;133(4):e127–39.
- Ferrario CM, Flack JM, Strobeck JE, Smits G, Peters C. Individualizing hypertension treatment with impedance cardiography: a meta-analysis of published trials. Ther Adv Cardiovasc Dis. 2010 Feb;4(1):5-16. doi: 10.1177/1753944709348236. Epub 2009 Dec 30. PMID: 20042450.
- Ferrario CM, Basile J, Bestermann W, Frohlich E, Houston M, Lackland DT, và c.s. The role of noninvasive hemodynamic monitoring in the evaluation and treatment of hypertension. Ther Adv Cardiovasc Dis. Tháng Chạp 2007;1(2):113–8.
- Pedgaonkar RA, Singh NG, Dhananjaya M, Nagaraja PS, Nagesh KS, Prabhakar V. Comparison of noninvasive cardiac output monitoring by electrical cardiometry with transthoracic echocardiography in postoperative paediatric cardiac surgical patients – A prospective observational study. Ann Card Anaesth. 2023;26(4):380–5.
- Comparing cardiac output measurements using electrical cardiometry versus phase contrast cardiac magnetic resonance imaging – ScienceDirect [Internet]. [cited 1 Tháng Sáu 2024]. Available at: https://www.sciencedirect.com/science/article/abs/pii/S105898132200073X?via%3Dihub
- Electrical CardiometryTM (ECTM) – Method and Technology [Internet]. Osypka Medical. [cited 1 Tháng Sáu 2024]. Available at: https://www.osypkamed.com/technology/noninvasive-hemodynamics/electrical-cardiometry/
- Correlation of Electric Cardiometry and Continuous Thermodilution Cardiac Output Monitoring Systems [Internet]. [cited 1 Tháng Sáu 2024]. Available at: https://www.scirp.org/journal/paperinformation?paperid=47784
- Aristizábal-Ocampo D, Álvarez-Montoya D, Madrid-Muñoz C, Fallon-Giraldo S, Gallo-Villegas J. Hemodynamic profiles of arterial hypertension with ambulatory blood pressure monitoring. Hypertens Res. Tháng Sáu 2023;46(6):1482–92.
- Smith RD, Levy P, Ferrario CM. Value of Noninvasive Hemodynamics to Achieve Blood Pressure Control in Hypertensive Subjects. Hypertension. Tháng Tư 2006;47(4):771–7.







