CÁC BỆNH TIM MẠCH VÀ BỆNH CƠ TIM PHÌ ĐẠI CÓ LIÊN QUAN ĐẾN THỂ THAO ĐƯỢC THẢO LUẬN TẠI HỘI NGHỊ TIM MẠCH HOA KỲ
Phiên họp Khoa học Tim mạch của Trường Cao đẳng Tim mạch Hoa Kỳ trình bày ba nghiên cứu lâm sàng mới nhất được cộng đồng tim mạch thể thao và bệnh cơ tim phì đại đặc biệt quan tâm.
Trong chuyên mục này, chúng tôi cung cấp những điểm nổi bật và ý nghĩa lâm sàng từ những nghiên cứu đó.
1. Nghiên cứu LIVE-HCM
Mục tiêu của nghiên cứu LIVE-HCM, được thực hiện bởi nhóm các bác sĩ, giáo sư đầu ngành tại Hoa Kỳ, đã đánh giá liệu việc tập thể dục có liên quan đến việc tăng nguy cơ rối loạn nhịp thất đe dọa tính mạng và/hoặc tử vong ở những người mắc bệnh cơ tim phì đại hay không.
Nghiên cứu thu hút 1.660 người (59% nam, khoảng 90% người da trắng) trên năm quốc gia. Trong số đó, 1.534 người có kiểu hình bệnh cơ tim phì đại (BCTPĐ) và 126 người có đột biến gen liên quan nhưng không bị phì đại thất trái. Khoảng 77% bệnh nhân trên 25 tuổi, trong khi 9% dưới 18 tuổi và 14% ở trong độ tuổi từ 18 đến 25. Hoạt động thể chất được xác định thông qua Bảng câu hỏi về Thời gian vận động của bang Minnesota, trong đó hoạt động thể chất mạnh được xác định là có ít nhất một hoạt động với tương đương nhiệm vụ trao đổi chất (MET) ít nhất là 6 trong ít nhất 60 giờ mỗi năm (42% nhóm nghiên cứu). Tập thể dục cường độ vừa phải được định nghĩa là tất cả các hoạt động có ít nhất 4 và ít hơn 6 MET trong ít nhất 60 giờ mỗi năm (43%) và các hoạt động ít vận động được xác định là không đáp ứng các tiêu chí cho hoạt động vừa phải hoặc mạnh mẽ (của nhóm nghiên cứu). Mẫu nghiên cứu được theo dõi trong 3 năm và được khảo sát 6 tháng một lần để biết kết quả. Các tiêu chí cuối cùng là ngừng tim được hồi sức, ngất (chắc chắn hoặc có khả năng là rối loạn nhịp tim hoặc không xác định được) và sốc tim được khử rung từ máy khử rung tim cấy ghép được xem xét bởi hai nhà điện sinh lý học.
Kết quả cho thấy các sự kiện xảy ra trên 1.000 người-năm không khác biệt đáng kể giữa những người tập thể dục cường độ không mạnh mẽ và mạnh mẽ (tương ứng là 15,3 sự kiện so với 15,9 sự kiện). Tỷ số nguy cơ (HR) cho tiêu chí cuối tổng hợp không khác biệt đáng kể giữa hai nhóm (HR = 1,01; khoảng tin cậy (KTC)90% 0,68-1,48; P = 0,98), cũng không khác biệt trong phân tích thứ cấp và hậu nghiệm. Tất cả các biến cố xảy ra ở những người có BCTPĐ rõ ràng và không có biến cố nào xảy ra ở những người có đột biến gen nhưng không có phì đại thất trái.
Ý nghĩa lâm sàng: Tập thể dục cường độ mạnh ở những người mắc BCTPĐ, bao gồm các môn thể thao mang tính cạnh tranh, không dẫn đến nguy cơ tử vong, ngừng tim, sốc tim cần khử rung hoặc ngất do rối loạn nhịp tim so với những người tham gia hoạt động thể chất cường độ thấp đến trung bình. Dữ liệu lớn này cung cấp thêm bằng chứng chống lại việc hạn chế phổ biến việc tập thể dục cường độ cao ở bệnh nhân BCTPĐ.
2. Trở lại thi đấu cho các vận động viên cấp độ ưu tú có nguy cơ mắc đột tử do tim
Katherine A. Martinez, sinh viên đại học tại Đại học Loyola, đã trình bày nghiên cứu này với sự phối hợp của giáo sư y khoa Ackerman Aaron Baggish, tại Đại học Lausanne và Gener Dermot Phelan, cựu giám đốc Chương trình Hiệu suất Tim mạch của Bệnh viện Massachusetts, giám đốc y khoa hình ảnh tim mạch, Sanger Atrium Health giám đốc tim mạch thể thao và đồng giám đốc Trung tâm Bệnh cơ tim phì đại tại Viện Tim & Mạch máu, và Matthew W. Martinez, giám đốc Tim mạch Thể thao của Hệ thống Y tế Atlantic tại Trung tâm Y tế Morristown.
Mục tiêu của nghiên cứu hồi cứu là mô tả trải nghiệm và kết quả của các vận động viên chuyên nghiệp và và vận động viên ưu tú tại các trường đại học. Trong đó, những người này có bệnh tim di truyền có nguy cơ tử vong do tim đột ngột (SCD), đã được trải qua đánh giá xét duyệt cho việc trở lại thi đấu tại 4 trung tâm có kinh nghiệm.
Nghiên cứu này bao gồm 76 vận động viên ưu tú (64% đại học Khối 1 và 36% chuyên nghiệp; 28% nữ). Các tình trạng phổ biến nhất là BCTPĐ (53%), hội chứng QT kéo dài (25%) và bệnh cơ tim giãn nở (7%). Năm mươi lăm phần trăm có đột biến gen và 30% vận động viên có gắn máy ICD. Ban đầu, 72% vận động viên bị loại. Trong số 76 vận động viên, có 73 (96%) chọn quay lại thi đấu và 3 vận động viên chọn không quay lại thi đấu. 4 trong số các vận động viên quay lại (5%) vẫn bị đội của họ loại. Có tổng cộng 4 sự kiện về tim mạch không gây tử vong xảy ra ở 3 vận động viên.
Ý nghĩa lâm sàng: Thử nghiệm đa trung tâm mang tính bước ngoặt này là thử nghiệm đầu tiên trong số các vận động viên ưu tú cho thấy tín hiệu an toàn ở những người mắc bệnh tim di truyền sau khi được chuyên gia đánh giá cẩn thận, phân tầng rủi ro và ra quyết định chung cho việc xem xét được quay lại chơi thể thao bao gồm nhóm vận động viên tại trường học và các vận động viên chuyên nghiệp. Các bước tiếp theo sẽ là theo dõi các cá nhân và thêm các bệnh nhân tương tự vào cơ sở dữ liệu để nghiên cứu trong tương lai.
3. Nghiên cứu Master@Heart
Thử nghiệm lâm sàng này được dẫn dắt bởi tiến sĩ bác sĩ Ruben De Bosscher, và tiến sĩ bác sĩ Claessen, cả hai đều đến từ Đại học Leuven, Bỉ. Dựa trên dữ liệu trước đây cho thấy rằng tập thể dục có thể liên quan đến việc tăng gánh nặng mảng bám mạch vành, mục đích của nghiên cứu Master@Heart là đánh giá tác động của việc tham gia các môn thể thao yêu cầu sức bền lâu dài, bên cạnh lối sống lành mạnh, đối với chứng xơ vữa động mạch vành. Nghiên cứu đoàn hệ quan sát, tiến cứu này thu hút 558 người tham gia (tuổi trung bình 55 tuổi), được chia thành ba nhóm: vận động viên sức bền suốt đời, là những người chơi các môn thể thao sức bền trong thời gian dài và/hoặc suốt đời (34%); vận động viên khởi đầu muộn, được định nghĩa là các môn thể thao sức bền bắt đầu sau 30 tuổi (34%); và những người không phải vận động viên khỏe mạnh (32%). Tất cả những người tham gia đều là đàn ông da trắng có nguy cơ tim mạch thấp. Các nhà nghiên cứu đã sử dụng VO2 đỉnh để định lượng độ nhạy.
Tiêu chí chính là sự phổ biến của các mảng xơ vữa động mạch vành (bị vôi hóa, hỗn hợp và không bị vôi hóa) trên CT mạch vành. Các nhà điều tra phát hiện ra rằng các vận động viên khởi nghiệp muộn và suốt đời có chỉ số VO2 đỉnh cao hơn những người không phải vận động viên (suốt đời, 159% giá trị dự đoán [KTC 95% 143-177]; khởi đầu muộn, 155% giá trị dự đoán [KTC 95% 138-169]; những người không phải vận động viên , 122% giá trị dự đoán [KTC 95%, 108-138]). Nghiên cứu cũng phát hiện ra rằng việc tham gia các môn thể thao sức bền suốt đời có liên quan đến việc có mảng bám mạch vành, mảng bám ở phần gần động mạch vành, mảng bám không bị vôi hóa và mảng bám ở phần gần không bị vôi hóa cũng như mảng bám hỗn hợp so với nhóm chứng. Các mảng bám dễ bị tổn thương không phổ biến nhưng lối sống thể thao suốt đời có liên quan đến tỷ lệ mắc bệnh thấp hơn. Điều quan trọng là gánh nặng mảng bám tổng thể thấp.
Ý nghĩa lâm sàng: Nghiên cứu đã xác định gánh nặng mảng bám cao hơn mong đợi ở các vận động viên thể thao sức bền so với những người kiểm soát khỏe mạnh. Không số liệu kết quả cụ thể nào được công bố. Đây là một nghiên cứu tương đối nhỏ so với các bộ dữ liệu lớn hơn nhiều được công bố trước đây cho thấy kết quả được cải thiện khi tập luyện sức bền. Có nhiều yếu tố gây nhiễu có thể ảnh hưởng đến những dữ liệu này với quy mô mẫu nhỏ, chẳng hạn như chế độ ăn uống (hiện tại và quá khứ), việc sử dụng statin trước đó và các yếu tố rủi ro bệnh mạch vành đã biết trước đây hiện đã được kiểm soát. Nó nhấn mạnh rằng chế độ ăn kiêng, quá khứ và hiện tại, và tập thể dục không loại bỏ hoàn toàn nguy cơ mắc bệnh động mạch vành; và cần có các công cụ đánh giá tốt hơn cho những người tập thể dục tích cực.
4. Các thảo luận khác về tim mạch thể thao
Bác sĩ Nathaniel Moulson, trợ lý giáo sư lâm sàng tại Đại học British Columbia, Vancouver, Canada, thảo luận về một trường hợp được trình bày bởi bác sĩ Bradley J. Petek, chuyên gia tim mạch tại Bệnh viện Đa khoa Massachusetts, về việc tăng tín hiệu gadolinium muộn (LGE).
Tăng tín hiệu gadolinium muộn (LGE) dai dẳng trên MRI tim sau một đợt viêm cơ tim thường tạo ra một câu hỏi hóc búa về mặt lâm sàng khi đánh giá một vận động viên để đưa ra quyết định chung về quyết định trở lại thi đấu. Bối cảnh lâm sàng phải được xem xét, bao gồm sự hiện diện của các triệu chứng và bệnh tim mạch tiềm ẩn. Khi đánh giá mô hình LGE trên MRI tim, điều quan trọng cần nhớ là các vận động viên sức bền lớn tuổi được đào tạo chuyên sâu có thể tăng gấp 10 lần tín hiệu galinium muộn ở vị trí tâm thất phải.
COVID-19 đã làm tăng nhóm vận động viên trẻ được đánh giá bằng MRI tim dùng để sàng lọc bệnh viêm cơ tim. Mặc dù viêm cơ tim liên quan đến COVID-19 được báo cáo là hiếm gặp nhưng hai nghiên cứu lớn cho thấy LGE dai dẳng sau viêm cơ tim do COVID-19 không phải là hiếm khi được đánh giá lại khoảng 90 ngày sau khi nhiễm bệnh. Điều thú vị là, khi đánh giá lại, việc bình thường hóa tín hiệu T1 và T2 là phổ biến, cho thấy tình trạng viêm và phù nề đã được giải quyết.
Ý nghĩa lâm sàng của LGE dai dẳng ở các vận động viên không có triệu chứng vẫn chưa được biết rõ. Tuy nhiên, dữ liệu đánh giá các bối cảnh khác của LGE (BCTPĐ, bệnh cơ tim giãn nở, rối loạn nhịp tim) có liên quan đến việc tăng nguy cơ xảy ra các tác dụng phụ. Các hướng dẫn hiện hành còn thận trọng và khuyến cáo các vận động viên bị viêm cơ tim có thể xảy ra hoặc chắc chắn xảy ra không nên tham gia các môn thể thao trong vòng 3 đến 6 tháng. Việc quay lại thi đấu được xem xét ở những người đã giải quyết được chức năng tâm thu thất trái, bình thường hóa các dấu ấn sinh học của tim (troponin và N-terminal pro-B-type natriuretic peptide) và không có bằng chứng về rối loạn nhịp tim có ý nghĩa lâm sàng khi theo dõi ECG lưu động và thử nghiệm trên máy chạy bộ. Vai trò của việc thực hiện lại MRI có hoặc không có LGE dai dẳng để quyết định quay lại hoạt động thể thao là không rõ ràng. Các hướng dẫn hiện tại không cung cấp hướng dẫn rõ ràng về công dụng của MRI tim để xác định độ phân giải LGE ở vận động viên và việc cập nhật các hướng dẫn này đã quá hạn.
Tiến sĩ bác sĩ Ankit Shah, khoa tim mạch thể thao tại Viện Tim & Mạch máu MedStar, giám đốc MedStar Sports & Performance Cardiology và trợ lý giáo sư y khoa tại Trung tâm Y tế Đại học Georgetown, đã thảo luận về một ca do bác sĩ Douglas Darden, nhà điện sinh lý tim tại Thành phố Kansas trình bày Viện Nhịp tim của HCA Midwe Health, về co thắt tâm thất sớm (PVC).
PVC là dấu hiệu phổ biến ở hầu hết các bệnh nhân được theo dõi Holter hoặc đánh giá ECG cấp cứu. Về mặt gen, PVC khá phổ biến của ở các vận động viên. Tuy nhiên, bác sĩ lâm sàng nên xem xét các xét nghiệm bổ sung khi ECG 12 chuyển đạo cho thấy hai PVC ở một vận động viên không có triệu chứng hoặc khi có một PVC có thêm bất thường trên ECG. Khi được đánh giá bằng theo dõi ECG 24 giờ, 2.000 PVC mỗi ngày có liên quan đến khả năng xảy ra bất thường tiềm ẩn cao hơn. Điều quan trọng cần lưu ý là gánh nặng PVC có thể thay đổi hàng ngày. Do đó, việc theo dõi 24 giờ có thể không đưa ra con số chính xác về số lượng PVC thực tế theo thời gian.
Hình thái PVC là một yếu tố quan trọng cần cân nhắc. Darden lưu ý rằng PVC có thể được mô tả là lành tính hoặc đáng lo ngại hơn dựa trên hình thái và khoảng thời gian ghép nối (PVC gần với sóng QRS và sóng T).
Khi đánh giá một vận động viên có số lượng PVC cao, điều quan trọng là bắt đầu với bệnh sử và thăm khám thể chất kỹ lưỡng. Tiền sử gia đình đột tử do tim sẽ thúc đẩy điều tra thêm. Các vận động viên cũng nên được hỏi về việc sử dụng thực phẩm bổ sung, dinh dưỡng cho trẻ em và lượng nước cần thiết. Có thể cần phải hạn chế tập thể dục tạm thời cho đến khi quá trình tập luyện hoàn tất. Các kiểm tra này bao gồm kiểm tra máy chạy bộ tập thể dục, theo dõi ECG cấp cứu và siêu âm tim. Công việc mở rộng có thể bao gồm MRI tim với tiện ích hiếm có là chụp động mạch vành, nghiên cứu điện sinh lý và xét nghiệm di truyền.
Đối với những bệnh nhân được xác định mắc bệnh tim cấu trúc, nên quản lý bệnh cụ thể. Đối với các vận động viên không có bệnh tim cấu trúc, việc quản lý dựa trên sự hiện diện hay vắng mặt của các triệu chứng. Ở một vận động viên không có triệu chứng, việc quay lại thi đấu mà không hạn chế tập luyện có thể hợp lý bằng các kỳ kiểm tra theo dõi nối tiếp. Đối với vận động viên có triệu chứng, có thể xem xét quản lý y tế (thường bằng thuốc chẹn beta hoặc thuốc chẹn kênh canxi) và/hoặc thuốc chống loạn nhịp hoặc thủ thuật cắt bỏ. Hướng dẫn quay lại thi đấu bổ sung để quản lý PVC ở vận động viên được cung cấp hướng dẫn của ACC/Hiệp hội Tim mạch Hoa Kỳ và Hiệp hội Tim mạch Châu Âu.
Tác giả: Bradley S. Lander, Robyn E. Bryde, Matthew W. Martinez
SỬ DỤNG ASPIRIN ĐỂ PHÒNG NGỪA TIÊN PHÁT BỆNH TIM MẠCH – ĐÃ ĐẾN LÚC SUY NGHĨ LẠI CÁCH TIẾP CẬN CỦA CHÚNG TA
Trong những thập kỷ qua, cộng đồng y tế đã chứng kiến sự cải thiện đáng kể về kết quả bệnh tim mạch (BTM). Tuy nhiên, bệnh tim mạch vẫn là nguyên nhân hàng đầu gây bệnh tật và tử vong trên toàn cầu. Chiến lược phòng ngừa phải giải quyết tất cả các khía cạnh trong thói quen sinh hoạt của bệnh nhân, bao gồm dinh dưỡng lành mạnh, hoạt động thể chất, cai thuốc lá và giảm căng thẳng. Khi nguy cơ của một bệnh nhân đủ cao, liệu pháp dùng thuốc thường được coi là làm giảm nguy cơ bệnh tim mạch như một phần của quyết định chung cho quy trình phòng ngừa bệnh tim mạch tối ưu.
Aspirin là nền tảng của liệu pháp kháng tiểu cầu để phòng ngừa thứ phát bệnh tim mạch, nhưng vai trò của nó trong phòng ngừa tiên phát vẫn chưa chắc chắn. Trong nhiều thập kỷ qua, người ta rất quan tâm đến việc xác định những cá nhân mà lợi ích lâm sàng của aspirin trong việc ngăn ngừa cơn đau tim hoặc đột quỵ lần đầu (phòng ngừa tiên phát) vượt quá nguy cơ chảy máu. Các phân tích tổng hợp về các thử nghiệm phòng ngừa tiên phát ban đầu của aspirin cho thấy lợi ích khiêm tốn của aspirin liều thấp trong việc ngăn ngừa cơn đau tim hoặc đột quỵ lần đầu với cái giá phải trả là xuất huyết nặng quá mức. Trên thực tế, số lượng cần điều trị để ngăn ngừa bệnh một biến cố tim mạch có thể so sánh với số lượng cần thiết để gây tổn hại do gây ra 1 biến cố chảy máu nghiêm trọng. Vì vậy, các hướng dẫn ban đầu khuyến cáo chỉ dùng aspirin liều thấp cho những người có nguy cơ mắc bệnh tim mạch cao khi lợi ích vượt quá nguy cơ. Theo thời gian, các thử nghiệm lớn hơn điều tra lợi ích và nguy cơ của aspirin liều thấp được thiết kế ở những người có nguy cơ mắc bệnh tim mạch cao hơn, bao gồm người lớn tuổi, người mắc bệnh tiểu đường và người mắc bệnh tim mạch dưới lâm sàng. Mặc dù tuyển chọn những người có nguy cơ cao hơn, kết quả đều nhất quán: lợi ích lâm sàng của aspirin là không đáng kể và ở hầu hết các cá nhân, lợi ích này được che lấp bởi nguy cơ chảy máu quá mức.
Dựa trên dữ liệu tích lũy, Lực lượng Đặc nhiệm Dịch vụ Phòng ngừa Hoa Kỳ (USPSTF) đã cập nhật các khuyến nghị năm 2016 về việc sử dụng aspirin để phòng ngừa BTM tiên phát. Khuyến nghị USPSTF 2022 gợi ý rằng quyết định bắt đầu sử dụng aspirin liều thấp cho dự phòng tiên phát phòng ngừa bệnh tim mạch ở người lớn từ 40 đến 59 tuổi có nguy cơ bệnh tim mạch trong 10 năm từ 10% trở lên nên là phòng ngừa riêng lẻ (mức C) và khuyến cáo không nên bắt đầu sử dụng aspirin liều thấp để phòng ngừa bệnh tim mạch tiên phát ở người từ 60 tuổi trở lên (mức D). Mặc dù các khuyến nghị mới của USPSTF có một số đặc điểm khác biệt so với các khuyến nghị năm 2016, bao gồm việc thay đổi độ tuổi và cấp độ tuyên bố về việc sử dụng aspirin và tuyên bố rằng không đủ bằng chứng cho thấy việc sử dụng aspirin liều thấp làm giảm tỷ lệ mắc và tử vong do ung thư đại trực tràng, thông điệp và khuyến nghị tổng thể phần lớn nhất quán với việc ra quyết định cá nhân. Cả khuyến nghị năm 2016 và 2021 đều nhắc nhở chúng ta rằng lợi ích lâm sàng của aspirin liều thấp trong phòng ngừa tiên phát là không đáng kể và phải được cân bằng cẩn thận trước nguy cơ xuất huyết nặng đã được biết rõ.
Phù hợp với cách tiếp cận USPSTF các hướng dẫn khác khuyến nghị một quy trình ra quyết định phù hợp giữa bệnh nhân và chuyên gia chăm sóc sức khỏe dựa trên lợi ích tiềm ẩn so với rủi ro. Trường Cao đẳng Tim mạch Hoa Kỳ và Hiệp hội Tim mạch Hoa Kỳ khuyến cáo rằng việc sử dụng aspirin liều thấp (75 đến 100 mg/ngày) có thể được xem xét để phòng ngừa tiên phát bệnh tim mạch do xơ vữa động mạch chọn lọc ở những người trưởng thành từ 40 đến 70 tuổi có nguy cơ bệnh tim mạch cao hơn nhưng không làm tăng nguy cơ chảy máu. Việc sử dụng aspirin liều thấp không được khuyến cáo thường quy để phòng ngừa bệnh tim mạch tiên phát ở người lớn trên 70 tuổi hoặc ở người lớn ở mọi lứa tuổi có nguy cơ chảy máu cao. Hiệp hội Tim mạch Châu Âu gợi ý rằng trong số những người có nguy cơ mắc bệnh tim mạch rất cao, aspirin liều thấp có thể được xem xét để phòng ngừa tiên phát. Học viện Bác sĩ Gia đình Hoa Kỳ ủng hộ khuyến nghị USPSTF năm 2016 về việc sử dụng aspirin.
Cách tiếp cận cá nhân hóa đối với việc sử dụng aspirin cho bệnh nhân có nguy cơ tim mạch cao dựa trên khả năng ước tính chính xác nguy cơ xảy ra các biến cố tim mạch trong tương lai. Trong khi có nhiều công cụ để tính toán nguy cơ xảy ra biến cố tim mạch, những người tính toán nguy cơ có xu hướng đánh giá quá cao nguy cơ đối với quần thể trong đó nguy cơ tim mạch đang giảm. Việc đánh giá nguy cơ tim mạch thậm chí còn phức tạp hơn vì nguy cơ không cố định. Nếu các cá nhân áp dụng lối sống lành mạnh hơn, bỏ hút thuốc hoặc cải thiện mức lipid hoặc huyết áp, nguy cơ mắc bệnh tim mạch trong tương lai sẽ giảm. Cần phải có những cách mới để xác định các nhóm có nguy cơ tim mạch cao hơn việc sử dụng các yếu tố nguy cơ thông thường và các mô hình ước tính hiện tại và đảm bảo điều tra.
Phương pháp tiếp cận y học chính xác hứa hẹn sẽ cải thiện việc xác định những cá nhân có thể hưởng lợi từ việc sử dụng aspirin trong phòng ngừa bệnh tim mạch tiên phát (Hình 1). Điều trị bằng thuốc theo truyền thống được sử dụng để phòng ngừa tiên phát bao gồm liệu pháp hạ lipid bằng statin, liệu pháp hạ huyết áp, liệu pháp hạ đường huyết và điều trị kháng tiểu cầu bằng aspirin. Theo truyền thống, statin được khuyến cáo để phòng ngừa tiên phát BMV ở những người có chỉ số cholesterol trọng lượng phân tử thấp cao, hoặc những mức được xác định là có đủ nguy cơ bệnh tim mạch sau khi thảo luận về nguy cơ giữa bệnh nhân và bác sĩ. Ở những người trưởng thành bị tăng huyết áp, liệu pháp dùng thuốc được sử dụng khi huyết áp đủ cao, với mục tiêu huyết áp được hướng dẫn dựa trên nguy cơ bệnh tim mạch nền. Ngược lại, aspirin không được xem xét ở các cá nhân dựa trên hoạt động tiểu cầu của họ. Tuy nhiên, nếu các bác sĩ lâm sàng có thể xác định được các cá nhân dựa trên hoạt động tăng tiểu cầu của họ (ví dụ: mục tiêu của liệu pháp kháng tiểu cầu) và khả năng cá nhân đó gặp phải biến cố qua trung gian tiểu cầu, thì việc sử dụng liệu pháp kháng tiểu cầu và aspirin để ngăn ngừa cơn đau tim đầu tiên hoặc đột quỵ có thể xảy ra.
Phép đo dẫn truyền ánh sáng là tiêu chuẩn được chấp nhận để đo chức năng tiểu cầu và được các nhà huyết học sử dụng nhất quán để xác định những người có tiểu cầu bị rối loạn chức năng và những người có nguy cơ chảy máu. Trong hai thập kỷ qua, chúng ta đã biết rằng sự kết tập tiểu cầu để đáp ứng với sự kích thích chủ vận dưới mức tối đa có thể xác định một cách có thể tái tạo những cá nhân có kiểu hình tiểu cầu tăng phản ứng. Do chi phí, thời gian và sự phức tạp của việc đo sự kết tập tiểu cầu, đo lường lâm sàng trên quy mô lớn kết tập tiểu cầu vẫn còn nhiều vấn đề và dễ bị nhiễu loạn trong thực tế. Để tránh một số hạn chế này, việc lập hồ sơ phiên mã tiểu cầu ngày càng được khám phá để cung cấp hiểu biết lâm sàng về kiểu hình tiểu cầu của bệnh nhân. Những người có kiểu hình tiểu cầu tăng phản ứng và những người có nguy cơ mắc các bệnh qua trung gian tiểu cầu biểu hiện các mẫu cụ thể của bảng phiên mã tiểu cầu. Công việc đang tiến hành là nghiên cứu dấu hiệu di truyền tiểu cầu để xác định những cá nhân có kiểu hình tiểu cầu tăng phản ứng và những người có nguy cơ mắc các bệnh qua trung gian tiểu cầu. Tôi tin rằng việc hiểu được các mô hình di truyền của tình trạng tăng động tiểu cầu này cuối cùng sẽ hướng dẫn việc lựa chọn các liệu pháp kháng tiểu cầu tối ưu để ngăn ngừa các biến cố tim mạch.
Nghiên cứu trong tương lai về aspirin để phòng ngừa bệnh tim mạch sẽ đòi hỏi những thiết kế mới. Thay vì xác định nguy cơ bệnh tim mạch tổng thể của từng cá nhân bằng cách sử dụng các yếu tố nguy cơ truyền thống (ví dụ: tuổi tác, tăng huyết áp, tiểu đường, tăng lipid máu), kiểu hình tiểu cầu của từng bệnh nhân có thể được xem xét để bắt đầu liệu pháp nhắm mục tiêu tiểu cầu, bao gồm cả aspirin. Bởi vì những người có hoạt động tiểu cầu tăng lên có nguy cơ tim mạch cao hơn và vì aspirin làm giảm hoạt động tiểu cầu, việc đo hoạt động tiểu cầu hoặc bản phiên mã tiểu cầu ở những người không mắc bệnh tim mạch có thể giúp xác định nhóm nguy cơ cao sẽ được hưởng lợi từ liệu pháp dự phòng bằng aspirin. Hơn nữa, nguy cơ chảy máu tăng lên ở những người có hoạt động tiểu cầu thấp. Do đó, sự hiểu biết về kiểu hình tiểu cầu của bệnh nhân có thể làm tăng khả năng mang lại lợi ích với liệu pháp kháng tiểu cầu, đồng thời giảm khả năng gây hại. Hình này nêu bật khung khái niệm được đề xuất về cách nghiên cứu lợi ích và nguy cơ của aspirin ở các cá nhân dựa trên kiểu hình tiểu cầu cơ bản của họ. Các thử nghiệm được thiết kế phù hợp có thể cung cấp bằng chứng rõ ràng để kiểm tra phương pháp này.
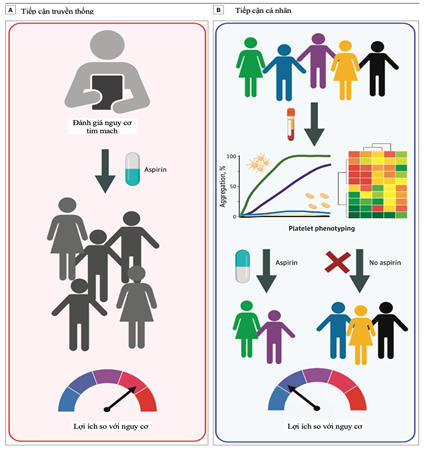
Hình 1. Khung khái niệm nhằm mục tiêu phòng ngừa tiên phát bệnh tim mạch bằng Aspirin bằng cách sử dụng kiểu hình tiểu cầu trong kỷ nguyên y học chính xác







