Bệnh Takayasu là bệnh viêm ở các động mạch có kích thước lớn và vừa gây hẹp, tắc hoặc phình động mạch. Bệnh được Bác Sĩ nhãn khoa người Nhật Bản tên Takayasu mô tả lần đầu tiên năm 1908 trên bệnh nhân nữ, 21 tuổi có phình động mạch võng mạc và không có mạch quay(1).
Nguyên nhân của bệnh chưa được biết rõ, có thể do nhiễm trùng: lao, virus(2), bệnh tự miễn hoặc yếu tố di truyền. Về mô bệnh học, cơ bản gồm hai pha: pha cấp: viêm động mạch ở lớp áo ngoài và giữa với sự thâm nhiễm của tế bào Lympho T và đại thực bào, sau đó, tế bào cơ trơn và fibroblasts thâm nhiễm vào lớp áo trong. Pha mạn tính: tiến triển dầy thành động mạch gây hẹp: lớp áo ngoài xơ hoá, lớp áo giữa bị phá huỷ và tăng sinh của lớp áo trong (3,4).
Biểu hiện lâm sàng của bệnh có thể chia làm 3 giai đoạn: giai đoạn đầu tiên triệu chứng lâm sàng không đặc hiệu như: sốt , giảm cân, nhức đầu, mệt, đổ mồ hôi về đêm… Giai đoạn thứ hai là giai đoạn mạch máu bao gồm triệu chứng của hẹp, tắc hay phình động mạch. Giai đoạn thứ ba là giai đoạn thuyên giảm 1 phần triệu chứng lâm sàng(5), Tuy nhiên, các giai đoạn lâm sàng thường chồng chéo lên nhau và khó phân biệt rõ. Hẹp động mạch thường xảy ra nhất 93%, tắc 57%, dãn 16%, phình 7%(6). Tần xuất bệnh thấp, thường gặp ở phụ nữ trẻ 20-30 tuổi Nhật Bản, Đông nam á, Ấn độ, Mexico; Khoảng 1/3000 ở Nhật Bản, 2.6/1 triệu ở Mỹ(7,8), tỉ lệ nữ/nam: 8-10/1(9) .
Tại Bệnh Viện Tim Mạch Tâm Đức chúng tôi đã chẩn đoán 3 trường hợp Bệnh Takayasu và điều trị can thiệp tổn thương động mạch bằng nong và đặt stent. Sau đây chúng tôi xin báo cáo trường hợp Bệnh Takayasu được điều trị vào năm 2008.
Bệnh nhân nữ sinh năm 1976, khám bệnh viện Tâm Đức vì tăng huyết áp trong thời gian dài, tăng huyết áp của cô ấy được chẩn đoán vào năm 1992 ( 150/90mmHg) và chưa được kiểm soát tốt. Bệnh nhân không có tiểu đường, không rối loạn chuyển hoá lipid máu, không hút thuốc lá, BMI: 21, gia đình khoẻ mạnh, cô ấy sinh được bé gái khoẻ mạnh vào đầu năm 2008. Bệnh nhân có giai đoạn điều trị corticosteroid và thuốc hạ huyết áp( không rõ loaị) ở cơ sở y tế khác, lúc khám bệnh viện Tâm Đức thuốc huyết áp bao gồm: Methyldopa 250 mg 1viên x3, Bisoprolol 5 mg 1,5v, Furosemide 40 mg 0.5vx2, nifedipine 20 mg 1vx2. Thăm khám( bảng 1): huyết áp tay phải 165/100mmHg, táy trái: 150/90mmHg, chân phải: 80/40mmHg, chân trái: 95/60mmHg.
**: Bác sĩ Viện Tim quốc gia Malaysia.
***: Phó giáo sư, tiến sĩ, Giám đốc Y khoa BV Tim Tâm Đức.
Khám lâm sàng: âm thổi tâm thu ở động mạch cảnh, dưới đòn hai bên, động mạch chủ bụng, không có dâu hiệu đi cách hồi, không có đau mỏi hay tê chi trên khi vận động, mạch quay và cánh tay 2 bên rõ, mạch đùi khoeo, mu chân, chày sau 2 bên yếu.
|
|
Trước đặt stent |
Lúc xuất viện |
Sau 2 tháng |
|
Huyết áp tay |
165/90 mmHg |
130/80 mmHg |
120/80 mmHg |
|
Huyết áp chân |
95/60 mmHg |
125/80 mmHg |
110/80 mmHg |
|
Thuốc trị huyết áp |
4 loại |
3 loại |
2 loại |
|
Độ chênh áp qua chỗ hẹp động mạch chủ. |
70 mmHg |
10 mmHg( sau đặt stent) |
|
|
Hở van Động mạch chủ |
3+ |
2+ |
2+ |
|
Creatinnine máu (µmol/l) |
62 |
59 |
59 |
|
CRP (mg/l) |
3.6 |
3.5 |
0.6 |
|
Tốc độ lắng máu (ESR) giờ thứ nhất (mm) |
31 |
38 |
33 |
Xét nghiệm ANA test(_), LE cells(_), không protein niệu. Siêu âm tim cho thấy dầy đồng tâm thất trái, hở van động mạch chủ 3+, phân xuất tống máu:73%. Soi đáy mắt : chưa phát hiện tổn thương mạch máu võng mạc .
Siêu âm Doppler mạch máu: hẹp 30% động mạch cảnh chung phải. Động mạch cảnh chung trái tắc từ lỗ xuất phát , phần sau chỗ tắc có flow ngược xuống từ động mạch cảnh trong và ngoài. Động mạch dưới đòn trái hẹp 50% lỗ xuất phát, phải hẹp 30% lỗ xuất phát. Động mạch thận hai bên không hẹp. Động mạch chủ lên dãn ( d= 40mm), không hẹp trong stent động mạch chủ ngực( sau đặt stent 2 tháng), hẹp 30% động mạch chủ bụng dưới thận. Động mạch chậu hai bên không hẹp, hẹp 50-70% động mạch chày trươc trái.
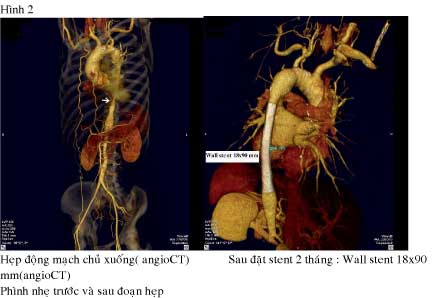
Chụp cắt lớp vi tính động mạch( hình 2): Hẹp khít động mạch chủ xuống dài 80mm, hẹp nhẹ động mạch chủ bụng đoạn chậu, phình và hẹp nhẹ động mạch chủ lên, đoạn đầu động mạch chủ xuống, tắc động mạch cảnh chung trái từ lỗ xuất phát, hẹp nhẹ đoạn đầu động mạch dưới đòn hai bên, không hẹp động mạch thận hai bên, không tổn thương động mạch phổi, hẹp 30% nhánh liên thất trước đoạn đầu.
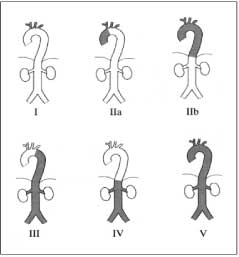
Bệnh nhân được chẩn đoán bệnh Takayasu Type V P(-), C(+) dựa theo tiêu chuẩn của American college of Rheumatology năm 1990(10) (bảng 2) và bảng phân loại tổn thương mạch máu năm 1994 Hội nghị Takayasu ở Tokyo Nhật Bản (11) (bảng 3 , hình 1)
| Tiêu chuẩn | Định nghĩa |
| Tuổi khởi bệnh dưới 40 | Triệu chứng bệnh xuất hiện ở tuổi dưới 40 |
| Triệu chứng cách hồi | Triệu chứng mỏi hoặc đau cơ của 1 hay nhiều chi khi vận động đặt biệt là chi trên. |
| Mạch cánh tay yếu | Yếu mạch của 1 hoặc hai bên cánh tay |
| Khác biệt huyết áp giữa hai tay trên 10 mmHg | Khác biệt huyết áp tâm thu giữa hai cánh tay trên 10 mmHg |
| Am thổi ở động mạch dưới đòn hoặc động mạch chủ | Am thổi ở một hoặc hai bên động mạch dưới đòn hoặc động mạch chủ bụng |
| Tổn thương trên hình ảnh chụp mạch máu | Hẹp hoặc tắc động mạch chủ và nhánh, hoặc động mạch lớn ở chi trên hoặc chi dưới, không phải nguyên nhân xơ vữa, loạn sản xơ, tổn thương thường khu trú hoặc từng đoạn. |
Bảng 3. Phân loại theo tổn thương mạch máu bệnh Takayasu, Takayasu conference 1994(11)
|
Type |
Mạch máu bị tổn thương |
|
I |
Nhánh của cung động mạch chủ |
|
IIa |
Động mạch chủ lên, cung động mạch chủ và nhánh của nó. |
|
IIb |
Động mạch chủ lên, cung động mạch chủ và nhánh của nó, động mạch chủ xuống đoạn ngực. |
|
III |
Động mạch chủ xuống đoạn ngực, bụng và/hoặc động mạch thận. |
|
IV |
Động mạch chủ bụng và/hoặc động mạch thận. |
|
V |
Phối hợp Type IIb và Type IV |
|
Thêm |
Nếu động mạch phổi hoặc động mạch vành bị tổn thương thì thêm C(+) hoặc P(+) |
ch máu bệnh Takayasu năm 1994(11)
Phân loại bệnh Takayasu theo tổn thương mạch máu: năm 1994 Hội nghị Takayasu ở Tokyo Nhật Bản đã đề nghị phân loại tổn thương mạch máu bao gồm 6 nhóm và có hay không tổn thương động mạch vành và động mạch phổi( hình 1, bảng 5)(11) Nhóm tổn thương thường gặp nhất là nhóm V có liên quan đến toàn bộ động mạch chủ và các nhánh lớn của nó trên và dưới cơ hoành.
Tiêu chuẩn chẩn đoán và phân loại bệnh Takayasu đầu tiên được Ishikawa đề nghị vào năm 1978 (12).
Năm 1995 Sharma và cộng sự đưa ra tiêu chuẩn Ishikawa có sửa chửa(13), có đề cập đến một số dấu hiệu lâm sàng như: sốt, đau khớp, sụt cân, tăng huyết áp, tăng tốc độ lắng hồng cầu, thiếu máu.
Một số tác giả khuyên chụp mạch vành ở Bệnh Takayasu vì tỉ lệ tổn thương mạch vành trong Takayasu khoảng 15%(14), chụp mạch máu phổi thường qui trong bệnh Takayasu là không khuyến cáo(15), tuy nhiên, những kỹ thuật không xâm lấn như xạ hình phổi cho thấy bất thường tưới máu phổi ở 2/3 bệnh nhân không triệu chứng(16). Các phương pháp chụp mạch máu khác nhau có những ưu khuyết điểm: Chụp mạch máu xoá nền (DSA) là phương pháp xâm lấn bệnh nhân chịu ảnh hưởng của thuốc cản quang và tia X, cho hình ảnh lòng mạch rất rõ, tuy nhiên, không thấy rõ cấu trúc thành mạch; Chụp mạch máu bằng cắt lớp vi tính( angio CT scanner) và hình ảnh cộng hưởng từ (MRI) cho phép thấy rõ thành mạch máu tuy nhiên đánh giá tổn thương mạch máu nhỏ hạn chế (17,18) . Gần đây, FDG-PET( Positron Emission Tomography using 18-flurodexyglucose) là phương pháp chẩn đoán sớm và theo dõi đáp ứng viêm trong điều trị nhờ xác định mức độ hấp thu FDG ở thành mạch(19,20).
Siêu âm Doppler cũng có vai trò quan trọng trong tầm soát, phát hiện và theo dõi, đặt biệt có thể phân biệt tổn thương thành do xơ vữa và viêm ở động mạch cảnh, dưới đòn (21,22,23,24), hạn chế của siêu âm là khó khảo sát ở bệnh nhân béo phì, hơi ở ruột, thành bụng cứng(25).
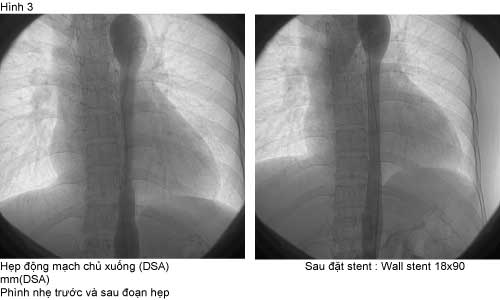
Bệnh nhân chúng tôi được chụp động mạch xoá nền (DSA): Tắc động mạch cảnh chung trái từ lỗ xuất phát. Hẹp khít động mạch chủ xuống đoạn ngực dài 80 mm , chênh áp qua chỗ hẹp 70mmHg, Stent tự mở Wall stent 18×90 mm đặt vào chỗ hẹp qua động mạch đùi phải sau đó nong lại trong stent bằng bóng Powerflex 12x40mm ở 6 atm, độ chênh áp lực sau khi đặt stent 10mmHg. Ngay sau thủ thuật: mạch chi dưới rõ hơn, không còn âm thổi động mạch chủ bụng, huyết áp kiểm soát tốt 130/80 mmHg với 3 loại liều thấp : Bisoprolol 5 mg 1 v, Furosemide 40 mg 0.5vx2, nifedipine 20 mg 1vx2 trong thời gian nằm viện; Vào tháng thứ hai sau đặt stent, huyết áp 110/80 mmHg với 2 loại thuốc: Bisoprolol 2.5mg và Losartan 50 mg( bảng 1).
Chụp CT sau 2 tháng: không thấy tái hẹp trong Stent ( hình 2).
Bệnh nhân tăng huyết áp nặng, kháng trị do hẹp động mạch chủ, sau khi nong và đặt stent động mạch chủ, huyết áp kiểm soát tốt. Chẩn đoán bệnh Takayasu dựa vào tiêu chuẩn của American college of Rheumatology năm 1990 ( Tuổi bệnh nhân 33( dưới 40), âm thổi ở động mạch dưới đòn và động mạch chủ bụng, khác biệt huyết áp hai tay, và hình ảnh chụp mạch máu).
Điều trị bệnh Takayasu chủ yếu bao gồm điều trị bằng thuốc tình trạng viêm, các biến chứng như: tăng huyết áp, huyết khối tắc mạch và điều trị can thiệp tổn thương động mạch: ngoại khoa, can thiệp động mạch qua da.
Corticosteroid là thuốc lựa chọn đầu tiên liều prednisone 0.7-1mg/kg/ngày trong 1-3 tháng, giảm liều dần khi tình trạng viêm thuyên giảm(26), tuy nhiên chỉ có 50% bệnh nhân đáp ứng với điều trị corticosteroid do đó những điều trị khác được đề nghị(27): thuốc gây độc tế bào: cyclophosphamide, azathiprine, methotrexate(28) và mycophenolate mofetil, thuốc ức chế tổng hợp guanine nucleotides, anti-tumor necrosis alpha(29,30,31). Điều trị tăng huyết áp ở bệnh nhân Takayasu có thể gặp khó khăn vì tác dụng phụ giữ nước của corticosteroid hoặc hẹp động mạch thận không thể dùng thuốc ức chế men chuyển.
Điều trị phẫu thuật hẹp, tắc hay phình động mạch là phương pháp đã được chứng minh hiệu quả tuy nhiên, nên thực hiện ở bệnh tình trạng viêm động mạch ổn định vì nguy cơ biến chứng do viêm như: miệng nối thất bại, huyết khối, nhiễm trùng, xuất huyết(32,33,34,35).
Điều trị nong động mạch qua da là phương pháp rất được chú ý trong những năm gần đây vì thủ thuật ít xâm lấn và tránh được những biến chứng so với phẫu thuật, đặc biệt đã có rất nhiều báo cáo về nong và đặt stent động mạch lớn như động mạch chủ(36,37,38,39,40,41). Chúng tôi đã thực hiện nong và đặt stent động mạch chủ ở bệnh nhân này, những kết quả sau thủ thuật và theo dõi sau 2 tháng rất ấn tượng về cải thiện các triệu chứng lâm sàng đặt biệt là giảm huyết áp.
|
1.Triệu chứng toàn thân ( sốt, triệu chứng ở cơ, …) |
|
2.Tăng tốc độ lắng máu (ESR) |
|
3.Triệu chứng thiếu máu hay viêm mạch máu ( cách hồi, đau kiểu mạch máu, giảm hoặc mất mạch, âm thổi) |
|
4.Tổn thương điển hình trên hình ảnh chụp mạch máu |
|
Hai hoặc nhiều hơn các dấu hiệu mới hoặc tiến triển chẩn đoán giai đoạn hoạt động của bệnh. |
Về những tổn thương mạch máu khác ngoài động mạch chủ ở bệnh nhân này: Hẹp động mạch dưới đòn hai bên không có ý nghĩa và bệnh nhân không có triệu chứng đau, tê, mỏi tay khi vận động: không can thiệp. Tắc động mạch cảnh chung trái: tắc hoàn toàn hoặc bán tắc đoạn dài động mạch cảnh là một chống chỉ định can thiệp tái tưới máu (44) trong khi có tuần hoàn từ bên phải qua đa giác Willis.
Kết luận, Đây là trường hợp Bệnh Takayasu có tăng huyết áp nặng và kháng trị kéo dài , hẹp nặng động mạch chủ đoạn ngực. Bệnh nhân được nong và đặt stent động mạch chủ bụng thành công, kết quả sau can thiệp: lâm sàng cải thiện rất tốt đặc biệt huyết áp cải thiện tốt. Nong và đặt stent động mạch chủ bụng là phương pháp an toàn và hiệu quả có thể thay thế phẫu thuật mạch máu.
1. Takayasu.M. A case with unusual changes of the central vessel in the retina. Nippon Ganka Gakkai Zasshi 1908; 12:554-7.
2. Dal Canto AJ, Virgin HW 4th. Animal model of infection-mediated vasculitis. Curr Opin Rhematol 1999, 11:17-23.
3. Numano F. Vasa vasoritis, vasculitis and atherosclerotic. Int J Cardiol 2000, 75( suppl): S1-S8.
4. Kerr GS, Hallahan CW, Giordano J, et al. Takayasu arteritis. Ann Intern Med 1994; 120: 919-29.
5. Inder SJ, Bobryshev YV, Cherian SM, Lord RS, Masuda K, Yutani C. Accumulation of lymphocytes, Dendritic cells, and granulocytes in th aortic wall affected by Takayasus arteritis. Angiology 2000; 51: 565-79.
6. Vanoli M, Daina E, Salvarani C, et al, for the Itaka Study Group. Takayasus arteritis: a study of 104 Italian patients.
7. Nasu T. Takayasus truncoarteritis in japan : Statistical observation of 76 autopsy cases. Pathol Microbiol 1975; 43:140-6.
8. Hall S, Barr W, Lie JT, Stanson AW, Kazmier FZ, Hunder GG. Takayasu arteritis: study of 32 north American patients. Medicine 1985; 64:89-99.
9. Vanoli M, Bacchiani G, Origgi L, Scorza R Takayasus arteritis: a changing disease. J Nephrol 2001; 2001, 14: 497-505.
10. Arend WP, Michel BA, Bloch DA, et al. The american College of Rheumatology 1990 criteria for the classification of Takayasu arteritis. Arthritis Rheum 1990;33:1129-34.
11. Sharma BK, Jain S, Suri S, Numano F, Diagnostic criteria for Takayasus arteritis. Int J Cardiol 1996; 54( Suppl): S141-S147.
12. Ishikawa K. Natural history and classification of occlusive thromboaortopathy(Takayasus arteritis). Circulation 1978; 57:27-35
13. Sharma BK, Siveski-Iliskovic N, Singal PK. Takayasus arteritis may be underdiagnosed in North America. Can J Cardiol 1995;11:311-6.
14. Numano F. Differences in clinical presentation and outcome in different countries for Takayasus arteritis. Curr Opin Rheumatol 1997;9:12-5.
15. Park JH, Han MC, Kim SH, Oh BH, Park YB, Seo JD. Takayasus arteritis: angiographic findings and results of angioplasty. AJR Am J Roentgenol 1989; 153:1069-74.
16. . Lupi E, Sanchez G, Horwitz S, Gutierrez E. Pulmonary artery involvement in Takayasus arteritis. Chest 1975; 67: 69-74.
17. Yamato M, Lecky JW, Hiramatsu K, Kohda E. Takayasu arteritis : radiographic and angiographic findings in 59 patients. Radiology 1986; 161: 329-34
18. Peachell MB, Muller NL. Pulmonary vasculitis. Semin Respir Crit Care Med 2004; 25: 483-9.
19. Andrews J, Al-Nahhas A, Pennell DJ, et al. non-invasive imaging in the diagnosis and management of Takayasus arteritis. Ann Rheum Dis 2004; 63:995-1000.
20. deLeeuw K, Biji M, Jager PL. Additional value of postron emission tomography in diagnosis and follow-up of patients with large vessel vasculitides. Clin Exp Rheumatol2004; 22( Suppl 36): S 21-S26.
21. . Park JH, Chung JW, Lee KW, Park YB, Han MC. CT angiography of Takayasu arteritis: comparison with conventional angiography. J Vasc Interv Radiol 1997; 8: 393-400
22. Tanigawa K, Eguchi K, Kitamura Y, et al. Magnetic resonance imaging detection of aortic and pulmonary artery wall thickening in the acute stage of Takayasu arteritis Improvement of clinical and radiologic findings after steroid therapy. Arthritis Rheum 1992; 35: 476-80.
23. Yamada I, Numano F, Suzuki S. Takayasu arteritis evaluation with MR imaging. Radiology 1993; 188: 89-94
24. Taylor KJ. Arterial vascular ultrasonography. Radiol Clin North Am 1992; 30: 865-78
25. Steinke W, Kloetzsch C, Hennerici M. Carotid artery disease assessed by color Doppler flow imaging: correlation with standard Doppler sonography and angiography. AJR Am J Roentgenol 1990; 154: 1061-8
26. Hoffman GS, Leavitt RY, Kerr GS, Fauci AS. The treatment of Wegeners granulomatosis with glucocorticoids and methotrexate. Arthritis Rheum 1992; 35: 1322-9.
27. Shelhamer JH, Volkman DJ, Parrillo JE, Lawley TJ, Johnston MR, Fauci AS. Takayasus arteritis and its therapy. Ann Intern Med 1985; 103: 121-6.
28. Hoffman GS, Leavitt RY, Kerr, et al. Treatment of glucocorticoid-resistant or relapsing Takayasu arteritis with methotrexate. Arthritis Rheum 1994; 37: 578-82.
29. Diana E, Schieppati A, Remuzzi G. Mycophenolate mofetil for the treatment of Takayasu arteritis: report of three cases. Ann Intern Med 1999; 130: 422-6.
30. Liang P, Hoffman GS. Advances in
the medical and surgical treatment of Takayasu arteritis. Curr Opin Rheumatol 2004;17:16-24.
31. Hoffman GS, Merkel PA, Brasington RD, Lenschow DJ, Liang P. Anti-tumor necrosis factor therapy in patients with difficult to treat Takayasu arteritis. Arthritis Rheum 2004; 50:2296-304.
32. Iwai T, Inoue Y, Matsukura I, Sugano N, Numano F. Surgical technique for management of Takayasu arteritis. Int J Cardiol 2000; 75( suppl): S135-S140.
33. Giordano JM, Leavitt RY, Hoffman J, Fauci AS. Experience with surgical treatment of Takayasu arteritis. Surgical 1991; 109:252-8.
34. Wear FA, Yellin AE, Campen DH, et al: surgical procedure in the management of Takayasu arteritis. J Vasc Surg 1998; 12: 429:39.
35. Miyata T , Sato O, deguchi J, et al . anastomic aneurysms after surgical treatment of Takayasu arteritis: a 40 year experience. J Vasc Surg 1998; 27: 438-45.
36. Sarma BK, Jain S, Bali HK, Jain A, Kumari S. A follow-up of ballon angioplasty and de-novo stenting in Takayasu arteritis. Int J Cardiol 2000; 75( Suppl 1) : S147-S152.
37. Rao SA, Mandalam KR, Rao VR, et al. Takayasu arteritis: initial and long-term follow-up in 16 patients after PTA of the descending thoracic and abdominal aorta. Radiology 1993; 189: 173-9.
38. Takahashi JC, Sakai N, Manaka H, et al. Multiple supra aortic stenting for Takayasu arteritis: extensive revascularization and two years follow-up. Am J nephroradiol 2002; 23:790-3.
39. Bali HK, Jain S, Jain A, Sharma BK, stent supported angioplasty in Takayasu arteritis. Int J Cardiol 1998; 66:S213-S217.
40. Park JH, Han MC, Kim SH, Oh BH, Park JB, Seo JD. Takayasu arteritis: angiographic findings and results of angioplasty. AJR Am J Roentgenol 1989; 153:1069-74.
41. Di Renzo M, Pasqui AL, Pierragalli D, et al. Takayasu arteritis case report of a patient with recurrent subclavial steal syndrome. Heart vessel 2004; 19:94-7.
42. Kerr GS, Hallahan CW, Giordano J, et al. Takayasu arteritis .Ann Intern Med 1994; 120: 919-29
43. Sabbadini MG, Bozzolo E, Baldissera E, Bellone M. Takayasus arteritis: therapeutic strategies. J Nephrol 2001; 14: 525:31.
44. ACCF/SCAI/SVMB/SIR/ASITN 2007 Clinical Expert Consensus Document on Carotid Stenting: A Report of the American College of Cardiology Foundation Task Force on Clinical Expert Consensus Documents. Eric R.Bates et al; JACC Vol.49, No.1, 2007; 151: 126-70.







