BS. NGUYỄN QUAN ĐỨC MINH
PGS.TS. TRẦN KIM SƠN
Trường Đại học Y Dược Cần Thơ
1. Đặt vấn đề
Tăng huyết áp (THA) tiếp tục là một trong những gánh nặng bệnh tật hàng đầu trên toàn cầu, với tỷ lệ kiểm soát huyết áp còn ở mức thấp dù đã có nhiều tiến bộ trong chẩn đoán và điều trị. Theo Tổ chức Y tế Thế giới (WHO) công bố năm 2025, khoảng 33% dân số trưởng thành mắc tăng huyết áp, nhưng chỉ 44% được điều trị và chưa đến 1/4 đạt được mục tiêu kiểm soát huyết áp. Tại Việt Nam, các kết quả từ Chương trình May Measure Month (MMM) từ năm 2017-2025 cho thấy tỷ lệ tăng huyết áp trong cộng đồng duy trì ở mức cao từ khoảng 30–35%, trong đó hơn 50% bệnh nhân chưa đạt được mục tiêu kiểm soát huyết áp, phản ánh rõ khoảng cách giữa khuyến cáo và hiệu quả điều trị trong thực hành lâm sàng.
Quan trọng hơn, Aldosterone thúc đẩy quá trình viêm, stress oxy hóa, rối loạn chức năng nội mô và xơ hóa tim – mạch – thận, từ đó làm tăng độ cứng mạch, phì đại thất trái, tổn thương vi mạch thận và tiến triển bệnh thận mạn, ngay cả khi huyết áp đã được kiểm soát ở mức mục tiêu. Những cơ chế sinh lý bệnh này giải thích vì sao việc ức chế trục mineralocorticoid có thể mang lại lợi ích vượt trội so với hạ huyết áp đơn thuần. Hiện nay, các thuốc đối kháng thụ thể mineralocorticoid (mineralocorticoid receptor antagonists – MRAs) như spironolactone và eplerenone được khuyến cáo là nền tảng trong điều trị tăng huyết áp kháng trị. Tuy nhiên, việc sử dụng các thuốc này còn bị hạn chế bởi nguy cơ tăng kali máu và suy giảm chức năng thận, đặc biệt ở bệnh nhân bệnh thận mạn.
Trong bối cảnh đó, các liệu pháp nhắm aldosterone thế hệ mới, bao gồm các thuốc đối kháng thụ thể mineralocorticoid không steroid và các thuốc ức chế enzyme tổng hợp aldosterone, đang nổi lên như một hướng tiếp cận đầy triển vọng. Trong đó các thuốc ức chế enzyme tổng hợp aldosteron đã có những bằng chứng trong điều trị tăng huyết áp với hiệu quả hạ huyết áp ở nhóm bệnh nhân chưa kiểm soát được huyết áp với 2 thuốc trở lên. Các thuốc này có tiềm năng giảm tổn thương cơ quan đích và cải thiện tính an toàn, mở ra một kỷ nguyên mới trong điều trị tăng huyết áp.
2. Tổng quan về aldosterone và sự hoạt hóa thụ thể mineralocorticoid
Aldosterone, ban đầu được gọi là electrocortin, lần đầu tiên được phân lập và mô tả vào năm 1953 bởi James và Sylvia Tait tại London. Năm 1954, Jerome Conn báo cáo trường hợp đầu tiên cường aldosterone nguyên phát, trong đó các biểu hiện lâm sàng được cải thiện sau phẫu thuật cắt bỏ u tuyến thượng thận tiết aldosterone. Aldosterone là hormone steroid thuộc nhóm mineralocorticoid, được tổng hợp chủ yếu tại lớp cầu (zona glomerulosa) của vỏ thượng thận và đóng vai trò trung tâm trong điều hòa huyết áp, cân bằng natri – kali và thể tích dịch ngoại bào. Sự bài tiết aldosterone chịu sự kiểm soát chủ yếu của hệ renin–angiotensin–aldosterone, trong đó angiotensin II là yếu tố kích thích mạnh nhất, bên cạnh nồng độ kali huyết thanh và, ở mức độ thấp hơn, adrenocorticotropic hormone. Về mặt sinh lý, aldosterone gắn vào thụ thể mineralocorticoid tại ống lượn xa và ống góp của thận, làm tăng tái hấp thu natri và nước thông qua hoạt hóa kênh natri biểu mô và bơm Na⁺/K⁺-ATPase, từ đó góp phần duy trì huyết áp và cân bằng nội môi.
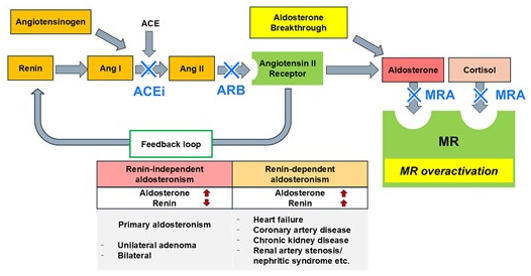
Hình 1. Hoạt hóa aldosterone và thụ thể mineralocorticoid trong tăng huyết áp
Ngày càng có nhiều bằng chứng cho thấy aldosterone và sự hoạt hóa thụ thể mineralocorticoid có vai trò bệnh sinh vượt ra ngoài điều hòa thể tích tuần hoàn. Thụ thể mineralocorticoid được biểu hiện rộng rãi tại các mô ngoài thận như tế bào nội mô, cơ trơn mạch máu, cơ tim và cầu thận. Sự hoạt hóa thụ thể này gây rối loạn chức năng nội mô thông qua giảm sinh khả dụng nitric oxide, tăng stress oxy hóa và thúc đẩy phản ứng viêm, dẫn đến tăng trương lực mạch, tái cấu trúc thành mạch và tăng độ cứng động mạch, từ đó duy trì tình trạng tăng huyết áp kháng trị. Tại thận, sự hoạt hóa quá mức trục aldosterone–thụ thể mineralocorticoid thúc đẩy viêm và xơ hóa thông qua tăng biểu hiện các chất trung gian như plasminogen activator inhibitor-1, transforming growth factor-beta và interleukin-6, gây tổn thương cầu thận và mô kẽ, làm tiến triển bệnh thận mạn độc lập với mức huyết áp. Đáng chú ý, thụ thể mineralocorticoid không chỉ bị hoạt hóa bởi aldosterone mà còn có thể bị kích hoạt bởi cortisol khi chức năng enzyme 11β-hydroxysteroid dehydrogenase-2 suy giảm, cũng như bị tăng biểu hiện và hoạt hóa độc lập với nồng độ aldosterone trong các bệnh lý tim–thận, góp phần giải thích hiện tượng “aldosterone breakthrough” khi điều trị ức chế hệ renin–angiotensin. Như vậy, aldosterone không chỉ là hormone điều hòa huyết áp mà còn là yếu tố trung tâm trong bệnh sinh tim mạch – thận và tăng huyết áp kháng trị, tạo cơ sở cho các chiến lược điều trị nhắm đích aldosterone và thụ thể mineralocorticoid.
3. Các liệu pháp nhắm aldosterone hiện nay
3.1. Thuốc đối kháng thụ thể mineralocorticoid dạng steroid (Steroidal mineralocorticoid receptor antagonist)
Thuốc đối kháng thụ thể mineralocorticoid dạng steroid là nhóm liệu pháp kinh điển nhắm trực tiếp vào trục aldosterone–thụ thể mineralocorticoid và đã được sử dụng rộng rãi trong nhiều thập kỷ. Spironolactone là đại diện tiêu biểu với bằng chứng mạnh mẽ nhất trong điều trị tăng huyết áp kháng trị, không chỉ giúp hạ huyết áp mà còn làm giảm phì đại thất trái và protein niệu, qua đó cải thiện tiên lượng tim mạch – thận. Spironolactone, thuốc đối kháng thụ thể mineralocorticoid đầu tiên, được giới thiệu vào năm 1957 và nhanh chóng chứng minh hiệu quả lâm sàng. Tuy nhiên, các tác dụng không mong muốn liên quan đến đặc tính kháng androgen và progestogen phụ thuộc liều và thời gian sử dụng, như vú to ở nam giới và rối loạn kinh nguyệt ở phụ nữ, đã hạn chế việc sử dụng rộng rãi của thuốc. Nỗ lực phát triển các chất đối kháng chọn lọc hơn dẫn đến sự ra đời của eplerenone vào đầu thế kỷ XXI, với tính chọn lọc cao hơn nhưng hiệu lực hạ huyết áp kém hơn spironolactone. Từ những năm 1990, các thử nghiệm lâm sàng với spironolactone và eplerenone đã khẳng định vai trò trung tâm của aldosterone trong sinh lý bệnh suy tim và cho thấy hiệu quả vượt trội của spironolactone trong điều trị tăng huyết áp kháng trị.
Cơ sở cho các khuyến cáo hiện nay chủ yếu dựa trên thử nghiệm PATHWAY-2, trong đó spironolactone 25–50 mg/ngày làm giảm huyết áp tâm thu trung bình 12,8 mmHg sau 12 tuần, vượt trội so với bisoprolol và doxazosin. Hiệu quả hạ huyết áp rõ rệt hơn ở những bệnh nhân có renin thấp, aldosterone cao và tỷ lệ aldosterone/renin tăng, cho thấy vai trò trung tâm của tăng aldosterone không phụ thuộc renin trong sinh lý bệnh tăng huyết áp kháng trị. Kết quả này được củng cố bởi thử nghiệm HOMAGE trên 527 bệnh nhân có nguy cơ suy tim, trong đó spironolactone làm giảm huyết áp tâm thu 10,3 mmHg sau 9 tháng, với mức giảm lớn hơn ở nhóm có renin thấp (P cho tương tác = 0,041). Tuy nhiên, việc sử dụng spironolactone trên lâm sàng cần được cân nhắc kỹ, đặc biệt ở bệnh nhân có suy giảm chức năng thận. Phần lớn các nghiên cứu khuyến cáo chỉ nên khởi trị thuốc khi mức lọc cầu thận ước tính eGFR > 45 mL/phút/1,73 m² và kali huyết trong giới hạn an toàn, do nguy cơ tăng kali máu và suy giảm chức năng thận tiến triển. Bên cạnh đó, các tác dụng không mong muốn liên quan đến hoạt tính kháng androgen và progestogen, như vú to ở nam giới và rối loạn kinh nguyệt ở phụ nữ, vẫn là những yếu tố hạn chế khả năng dung nạp lâu dài của thuốc.
Eplerenone là thuốc đối kháng thụ thể mineralocorticoid dạng steroid có tính chọn lọc cao hơn spironolactone, do đó ít tác dụng phụ kháng androgen hơn. Tuy hiệu quả hạ huyết áp nhìn chung thấp hơn spironolactone, eplerenone vẫn cho thấy khả năng kiểm soát huyết áp có ý nghĩa trong một số bối cảnh, đặc biệt ở bệnh nhân không dung nạp spironolactone, đồng thời có những bằng chứng cho thấy thuốc có lợi ích trên tái cấu trúc thất trái. Vì vậy, eplerenone được xem là lựa chọn thay thế phù hợp trong điều trị tăng huyết áp kháng trị khi hạn chế về tác dụng phụ hoặc khả năng dung nạp là mối quan tâm chính.
Tổng hợp các bằng chứng hiện có cho thấy các thuốc đối kháng thụ thể mineralocorticoid dạng steroid, đặc biệt là spironolactone, vẫn giữ vai trò nền tảng trong điều trị tăng huyết áp kháng trị. Tuy nhiên, nguy cơ tăng kali máu và suy giảm chức năng thận—đặc biệt ở bệnh nhân bệnh thận mạn—vẫn là những hạn chế quan trọng, ảnh hưởng đến khả năng sử dụng rộng rãi và lâu dài của nhóm thuốc này, đồng thời thúc đẩy nhu cầu phát triển các liệu pháp nhắm đích aldosterone thế hệ mới an toàn và chọn lọc hơn. Đáng chú ý, trong hơn năm thập kỷ qua, chỉ có hai thuốc đối kháng thụ thể mineralocorticoid được đưa vào thực hành lâm sàng, tương phản rõ rệt với sự phát triển nhanh chóng và đa dạng của các liệu pháp tác động lên hệ renin–angiotensin.
3.2. Thuốc đối kháng thụ thể mineralocorticoid không steroid (Non-steroidal mineralocorticoid receptor antagonists)
Sự ra đời của các thuốc đối kháng thụ thể mineralocorticoid không steroid đánh dấu một bước tiến quan trọng trong điều trị các bệnh lý tim mạch – thận liên quan đến aldosterone. Nhóm thuốc này được thiết kế để đối kháng chọn lọc thụ thể mineralocorticoid mà không tác động đáng kể lên các thụ thể hormone steroid khác, từ đó cải thiện tính dung nạp và giảm các tác dụng ngoại ý.
Finerenone là thuốc đại diện nổi bật nhất của nhóm này và đã được chứng minh lợi ích rõ rệt trong các thử nghiệm lâm sàng quy mô lớn. Trong hai thử nghiệm pha III FIDELIO-DKD và FIGARO-DKD, với tổng cộng hơn 13.000 bệnh nhân đái tháo đường typ 2 kèm bệnh thận mạn vốn là nhóm bệnh nhân hay có mắc kèm tăng huyết áp, finerenone làm giảm có ý nghĩa thống kê các biến cố tim mạch chính cũng như làm chậm tiến triển bệnh thận so với giả dược, trên nền điều trị tiêu chuẩn bằng thuốc ức chế hệ renin–angiotensin. Đáng chú ý, các lợi ích này đạt được với tỷ lệ tăng kali máu nặng thấp hơn so với các thuốc đối kháng thụ thể mineralocorticoid dạng steroid, cho thấy hồ sơ an toàn thuận lợi hơn ở nhóm bệnh nhân nguy cơ cao. Tuy nhiên, trên nhóm bệnh nhân tăng huyết áp, finerenone chưa có nghiên cứu đầy đủ để đánh giá hiệu quả và tính an toàn.
Esaxerenone là một thuốc đối kháng thụ thể mineralocorticoid không steroid khác đã được nghiên cứu trong điều trị tăng huyết áp. Các thử nghiệm lâm sàng cho thấy esaxerenone giúp giảm đáng kể huyết áp tâm thu và tâm trương, với mức giảm huyết áp tâm thu có thể lên tới khoảng 15–18 mmHg, đồng thời dung nạp tốt và ít tác dụng phụ về điện giải hơn spironolactone. Ocedurenone là một thuốc khác trong cùng nhóm đang được nghiên cứu, với dữ liệu ban đầu cho thấy hiệu quả hạ huyết áp và tiềm năng bảo vệ tim mạch – thận, dù vẫn cần thêm các nghiên cứu pha III để khẳng định vai trò lâm sàng.
Nhìn chung, các thuốc đối kháng thụ thể mineralocorticoid không steroid mở ra một hướng tiếp cận mới, cho phép ức chế chọn lọc và bền vững con đường bệnh sinh của aldosterone, đồng thời giảm thiểu các hạn chế về an toàn vốn tồn tại với các thuốc dạng steroid, đặc biệt ở bệnh nhân tăng huyết áp và bệnh thận mạn.
3.3. Ức chế tổng hợp aldosterone (Aldosterone Synthase Inhibitors – ASIs)
Trước những hạn chế đã được ghi nhận của spironolactone, nhiều chiến lược điều trị đã hướng tới việc phát triển các thuốc ức chế men tổng hợp aldosterone (aldosterone synthase inhibitors – ASI) nhằm trực tiếp làm giảm nồng độ aldosterone lưu hành. Các liệu pháp hiện nay, bao gồm ức chế hệ RAAS hoặc đối kháng thụ thể mineralocorticoid, chủ yếu làm giảm tác động của aldosterone tại thụ thể nhưng không ngăn được sự tăng bù trừ nồng độ aldosterone trong huyết tương (hiện tượng aldosterone breakthrough). Điều này có ý nghĩa bệnh sinh quan trọng, khi ngày càng nhiều bằng chứng cho thấy aldosterone gây tổn thương tim mạch thông qua các cơ chế ngoài gen (non-genomic) – khởi phát nhanh, không phụ thuộc vào thụ thể mineralocorticoid cổ điển – bao gồm rối loạn chức năng nội mô, viêm và xơ hóa mạch máu. Trong bối cảnh đó, ASI được kỳ vọng mang lại lợi ích toàn diện hơn về mặt sinh lý bệnh bằng cách trực tiếp làm giảm nồng độ aldosterone, từ đó có khả năng ức chế đồng thời cả các tác động qua gen (genomic) và ngoài gen (non-genomic) của hormone này. Tuy nhiên, trở ngại chính là enzyme Aldosterone Synthase tương đồng 93% về cấu trúc với enzyme cần thiết cho quá trình tổng hợp cortisol, 11β-hydroxylase. Hiện có hai ASIs chọn lọc đang được phát triển lâm sàng là lorundrostat và baxdrostat. Một loại thuốc thứ ba, dexfadrostat, đang được phát triển trên lâm sàng trong giai đoạn đầu.
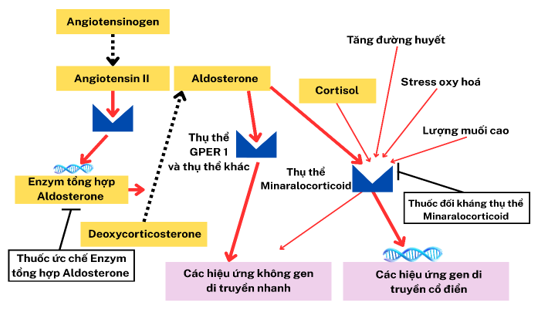
Hình 2. Cơ chế tác động của nhóm thuốc ức chế sản xuất aldosterone
Baxdrostat với mức độ chọn lọc cao là 100:1, đã được báo cáo là làm giảm huyết áp cũng như aldosterone trong huyết thanh và nước tiểu, mà không ảnh hưởng đến nồng độ cortisol. Gần đây, trong hội nghị Tim mạch châu Âu năm 2025 (ESC 2025), đã công bố nghiên cứu BaxHTN. Nghiên cứu BaxHTN là một thử nghiệm lâm sàng pha III, đa trung tâm, ngẫu nhiên, mù đôi, đối chứng giả dược, được tiến hành trên 796 bệnh nhân bị tăng huyết áp không kiểm soát hoặc kháng trị (tức vẫn cao huyết áp dù dùng ≥ 2 thuốc hoặc ≥ 3 thuốc, bao gồm lợi tiểu), tại 214 trung tâm trên toàn cầu, nhằm đánh giá hiệu quả và độ an toàn của Baxdrostat (1 mg hoặc 2 mg/ngày) trên nền điều trị tiêu chuẩn trong 12 tuần. Kết quả cho thấy sau 12 tuần, nhóm dùng Baxdrostat giảm huyết áp tâm thu có ý nghĩa thống kê so với giả dược, giảm 8,7 mmHg với liều 1 mg và 9,8 mmHg với liều 2 mg, điều trị đạt hiệu quả tương tự giữa bệnh nhân không kiểm soát và tăng huyết áp kháng trị. Quan trọng hơn, theo theo dõi huyết áp trung bình 24 giờ, nhóm dùng Baxdrostat 2 mg có mức giảm ấn tượng hơn — khoảng -16,9 mmHg ban ngày và -11,7 mmHg vào ban đêm so với giả dược. Về khía cạnh ý nghĩa lâm sàng, nghiên cứu cho thấy khoảng 40% bệnh nhân dùng Baxdrostat 1 mg hoặc 2 mg đã đạt huyết áp tâm thu dưới 130 mmHg so với chỉ 18,7 % ở nhóm giả dược với OR 2.9 và p<0.0001. Điều đáng lưu ý, hiệu quả của baxdrostat không chỉ trên nhóm tăng huyết áp kháng trị mà ngay cả ở nhòm tăng huyết áp không kiểm soát với 2 thuốc hạ áp. Trong các giai đoạn tiếp theo của thử nghiệm – giai đoạn ngừng thuốc ngẫu nhiên, các bệnh nhân trải qua giai đoạn mở nhãn (open-label), huyết áp tâm thu khi ngồi trung bình của bệnh nhân trong giai đoạn này là 133 mmHg. Trong 8 tuần tiếp theo (tuần thứ 24 đến tuần thứ 32), mức thay đổi huyết áp tâm thu khi ngồi ở nhóm dùng baxdrostat là -3,7 mmHg (khoảng tin cậy 95%, từ -5,5 đến -1,9 mmHg). Ở nhóm dùng giả dược trong cùng giai đoạn này, mức thay đổi huyết áp tâm thu khi ngồi chỉ là +1,4 mmHg (khoảng tin cậy 95%, từ -1,2 đến 4,0 mmHg). Về độ an toàn, tỷ lệ biến cố nghiêm trọng trong 12 tuần đầu là thấp và tương đương giữa các nhóm: 1,9 % ở nhóm 1 mg, 3,4 % ở nhóm 2 mg và 2,7 % ở nhóm giả dược. Tỷ lệ tăng kali máu nghiêm trọng dẫn đến ngừng thuốc là rất thấp (0,8 % với 1 mg và 1,5 % với 2 mg), và chỉ 1 % trong mỗi nhóm có kali huyết > 6 mmol/l. Không có ca suy vỏ thượng thận nào được ghi.
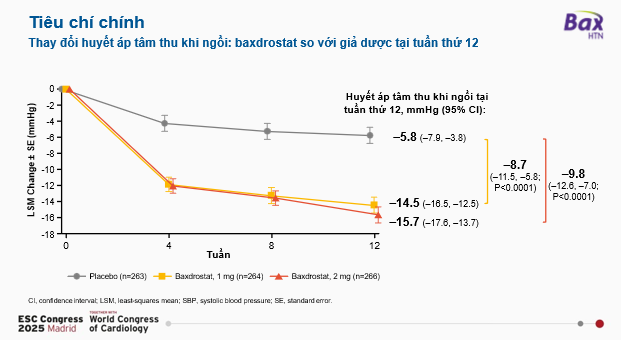
Hình 3: Kết quả chính của nghiên cứu BaxHTN
Bên cạnh nghiên cứu BaxHTN, hai thử nghiệm pha III khác là BaxAsia và Bax24 tiếp tục củng cố hiệu quả của baxdrostat trong điều trị tăng huyết áp kháng trị. Nghiên cứu BaxAsia được thực hiện trên khoảng 300 bệnh nhân chủ yếu là người châu Á, hứa hẹn mang đến hiệu của của baxdrostat cụ thể trên quần thể châu Á – nơi có tỷ lệ nhạy cảm muối và rối loạn điều hòa aldosterone cao hơn. Trong khi đó, nghiên cứu Bax24 đánh giá huyết áp trung bình 24 giờ bằng đo huyết áp lưu động trên 212 bệnh nhân tăng huyết áp kháng trị. Nghiên cứu được công bố tại Hội nghị AHA năm 2025 với kết quả cho thấy, sau 12 tuần, baxdrostat giúp giảm 14 mmHg huyết áp trung bình 24 giờ có ý nghĩa thống kê và hiệu quả vượt trội so với giả dược. Bên cạnh đó, baxdrostat cũng giảm huyết áp ban ngày và ban đêm với mức tương tự cho thấy hiệu quả hạ áp của thuốc ổn định, bền vững. Với hiệu quả như vậy, có trên 70% bệnh nhân trong nhánh sử dụng baxdrostat đạt được huyết áp dưới 130/80 mmHg với OR 15.2, 95% CI (6.6-35.2) so với giả dược và p<0.0001. Các kết quả này cho thấy baxdrostat không chỉ hiệu quả trên huyết áp phòng khám mà còn cải thiện kiểm soát huyết áp suốt 24 giờ, có giá trị thực tiễn cao cho bệnh nhân châu Á, trong đó có Việt Nam.
Về mặt lý thuyết, nhóm thuốc này có thể vượt trội hơn trong việc loại bỏ aldosterone lưu hành trong máu và cải thiện các biến cố tim mạch bất lợi sau đó. Những kết quả này làm cơ sở cho việc thay đổi bổ sung vào các khuyến cáo trong tương lai và mở ra triển vọng cải thiện điều trị tăng huyết áp không kiểm soát/chưa đạt huyết áp mục tiêu với 2 loại thuốc trở lên.
4. Vai trò của các liệu pháp nhắm aldosterone trong các khuyến cáo và hướng dẫn hiện tại
Các hướng dẫn quốc tế về tăng huyết áp thống nhất rằng điều trị tăng huyết áp cần bắt đầu bằng thay đổi lối sống toàn diện (hạn chế muối, hoạt động thể lực, giảm cân, hạn chế rượu), đồng thời dùng thuốc hạ huyết áp tối ưu, phối hợp thuốc sớm ngay từ đầu. Trong trường hợp tăng huyết áp kháng trị — được định nghĩa khi huyết áp vẫn cao dù đã dùng ≥3 thuốc hạ huyết áp khác nhau ở liều tối ưu, gồm ACEi/ARB, chẹn kênh canxi và thuốc lợi tiểu hoặc huyết áp đạt mục tiêu nhưng cần ≥4 thuốc hạ huyết áp khác nhau — thì thuốc đối kháng thụ thể mineralocorticoid (MRA), điển hình là spironolactone, được ưu tiên lựa chọn làm thuốc bổ sung thứ tư trong điều trị. Hệ thống bằng chứng hiện nay cũng nhấn mạnh rằng trước khi thêm thuốc thứ tư, cần loại trừ tăng huyết áp giả kháng trị, các nguyên nhân thứ phát và vấn đề tuân thủ điều trị, đồng thời xem xét đo huyết áp ngoài phòng khám (HBPM hoặc ABPM) để xác định tăng huyết áp “kháng trị thật sự”. Ngoài ra, các hướng dẫn hiện nay đều khuyến nghị sàng lọc cường aldosterone nguyên phát ở các nhóm bệnh nhân có tăng huyết áp mức độ nặng, tăng huyết áp kháng trị, hoặc hạ kali huyết thanh, để giúp định hướng điều trị dựa trên sinh lý bệnh cụ thể Khuyến cáo của ESC 2024, ACC/AHA 2025 đều hướng dẫn trong tăng huyết áp kháng trị, đặc biệt trên bệnh nhân bệnh thận mạn, thường tồn tại tình trạng giữ muối – tăng thể tích dịch do tăng aldosterone tương đối, với bằng chứng mạnh từ thử nghiệm PATHWAY-2 và các tổng quan meta-analyses ủng hộ hiệu quả của spironolactone trong giảm huyết áp ở nhóm bệnh nhân này. Ở bệnh nhân tăng huyết áp kháng trị kèm đái tháo đường típ 2, spironolactone giúp giảm huyết áp và giảm albumin niệu. Các nghiên cứu cho thấy, việc bổ sung spironolactone (25-50mg/ngày) là thuốc thứ tư để điều trị có thể làm giảm huyết áp tại nhà và huyết áp 24 giờ xuống 6,6 đến 8,7mmHg khi so sánh với giả dược ở bệnh nhân tăng huyết áp kháng trị với độ lọc cầu thận eGFR ≥45ml/phút/1,73 m2 da. Mặc dù vậy, nên thận trọng khi sử dụng MRA ở bệnh nhân giảm chức năng thận (eGFR thấp) do nguy cơ tăng kali máu; trong trường hợp này, cần cân nhắc lựa chọn khác hoặc theo dõi chặt kali huyết thanh. Dữ liệu thực hành lâm sàng tại Việt Nam cho thấy tỷ lệ sử dụng thuốc đối kháng thụ thể mineralocorticoid trong điều trị tăng huyết áp còn rất thấp. Trong một nghiên cứu trên 330 bệnh nhân tăng huyết áp, spironolactone chỉ được sử dụng ở 5,4% bệnh nhân tăng huyết áp, thấp hơn nhiều so với bằng chứng và khuyến cáo hiện hành về vai trò của thuốc này, đặc biệt trong tăng huyết áp kháng trị.
Tuy nhiên, 4–40% bệnh nhân không dung nạp spironolactone do tác dụng không mong muốn mang tính kháng androgen (đau vú hoặc nữ hóa tuyến vú ở khoảng 6%, bất lực ở nam, rối loạn kinh nguyệt ở nữ). Hiệu quả và tính an toàn của spironolactone chưa được xác lập hoàn toàn ở bệnh nhân suy thận nặng, và việc phối hợp với thuốc ức chế hệ RAAS tăng nguy cơ tăng kali máu. Vì vậy, khuyến cáo ESC 2024 hướng dẫn spironolactone chỉ nên dùng khi eGFR ≥ 30mL/ph/1,73 m² và kali máu ≤ 4,5mmol/L. Các thuốc kháng aldosterone dạng steroid chống chỉ định nếu eGFR < 30 mL/ph/1,73 m². Cần theo dõi điện giải và chức năng thận sớm sau khởi trị và thường xuyên về sau.
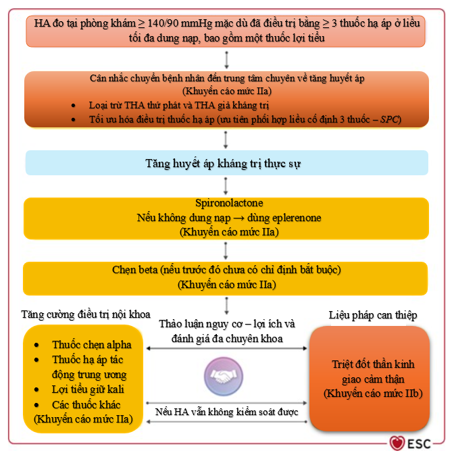 Hình 4. Quản lý tăng huyết áp kháng trị theo ESC 2024
Hình 4. Quản lý tăng huyết áp kháng trị theo ESC 2024
5. Triển vọng trong tương lai
Sau hơn 70 năm kể từ lần phân lập được electrocortin đầu tiên, đã có một khởi đầu mới đầy hứa hẹn cho các liệu pháp nhắm vào aldosterone. Hiện liệu pháp này đang rất có tiềm năng trong việc giúp chúng ta có được các phương pháp điều trị tốt hơn cho những bệnh nhân thừa aldosterone, góp phần vào tình trạng lâm sàng và ảnh hưởng của nó đến kết quả lâm sàng của bệnh nhân, đặc biệt là những người bị tăng huyết áp khó kiểm soát, béo phì, suy tim, bệnh thận mãn tính, và nhiều người mắc bệnh cường aldosterone nguyên phát chưa được chẩn đoán.
Trước hết, sự ra đời và phát triển của các chất đối kháng thụ thể mineralocorticoid không steroid đại diện bởi finerenone, esaxerenone và ocedurenone đã mở ra một kỷ nguyên mới trong việc kiểm soát hoạt hóa aldosterone bền vững với độ chọn lọc cao hơn và hồ sơ an toàn được cải thiện. Các thử nghiệm lâm sàng quy mô lớn như FIDELIO-DKD và FIGARO-DKD đã chứng minh rõ ràng lợi ích tim mạch và thận của finerenone trên nền điều trị chuẩn ở bệnh nhân đái tháo đường kèm bệnh thận mạn, cho thấy non-steroidal MRAs có bằng chứng giúp giảm tiến triển tổn thương cơ quan đích.
Một hướng triển vọng khác là phát triển và tối ưu hóa các chất ức chế tổng hợp aldosterone (aldosterone synthase inhibitors – ASIs). Mặc dù việc đạt được độ chọn lọc hoàn toàn đối với enzyme aldosterone synthase (CYP11β2) mà không ảnh hưởng đến cortisol synthase (CYP11β1) là thách thức lớn do mức độ tương đồng cao về cấu trúc, các ASIs như baxdrostat và lorundrostat đã chứng minh hiệu quả hạ huyết áp trong các thử nghiệm pha III, với tiềm năng giảm aldosterone nguồn gốc ngay từ khâu tổng hợp. Việc triển khai các thử nghiệm pha III đối với nhóm thuốc này dự kiến sẽ mang lại bằng chứng định hướng lâm sàng vững chắc hơn và có thể thay đổi cách tiếp cận điều trị tăng huyết áp trong những năm tới.
Mặc dù các khuyến cáo hiện hành về tăng huyết áp của ESC/ESH và các hội chuyên ngành lớn chưa chính thức đưa các thuốc ức chế tổng hợp aldosterone (aldosterone synthase inhibitors – ASIs) vào phác đồ điều trị thường quy. Trên thực tế, các ASIs thế hệ mới như baxdrostat và lorundrostat đã bước vào các thử nghiệm lâm sàng pha III, trong đó baxdrostat đã chứng minh hiệu quả hạ huyết áp bền vững, ổn định trong các thử nghiệm pha III, bao gồm các tiêu chí huyết áp tại phòng khám, huyết áp 24h, huyết áp ban ngày, huyết áp ban đêm ở nhóm bệnh nhân tăng huyết áp không kiểm soát với 2 loại thuốc hạ huyết áp trở lên. Với kết quả ban đầu cho thấy hiệu quả hạ huyết áp rõ rệt cùng với hồ sơ an toàn chấp nhận được khi sử dụng liều chọn lọc . Với cơ chế tác động trực tiếp lên enzym aldosterone synthase, ASIs cho phép ức chế chọn lọc sự sản xuất aldosterone, qua đó khắc phục những hạn chế của các thuốc đối kháng thụ thể mineralocorticoid, bao gồm hiện tượng “aldosterone breakthrough” và sự hoạt hóa thụ thể mineralocorticoid độc lập với nồng độ aldosterone. Vì vậy, nhóm thuốc này cũng có tiềm năng trong giảm tiến triển tổn thương tim mạch-thận. Thực tế, các nghiên cứu pha 3 của baxdrostat với số lượng bệnh nhân lớn trên các nhóm bệnh nhân khác như tăng huyết áp kèm bệnh thận mạn kèm tăng huyết áp (BaxDuo Arctic, BaxDuo Pacific), bệnh nhân có nguy cơ cao suy tim (BaxDuo Prevent HF), bệnh nhân cường Aldosteron nguyên phát (BaxPA) cũng đang được tiến hành và dự kiến sớm có kết quả trong một vài năm tới. Khi các thử nghiệm pha III này hoàn tất xác nhận được lợi ích lâm sàng bền vững, đặc biệt trên các kết cục tim mạch và thận, đồng thời không ghi nhận ảnh hưởng bất lợi đáng kể lên trục cortisol, ASIs nhiều khả năng sẽ được tích hợp vào các khuyến cáo điều trị tăng huyết áp và một số bệnh lý tim mạch – thận cũng như cường aldosteron nguyên phát trong tương lai.
Trong bối cảnh điều trị toàn diện bệnh tim mạch – thận, chiến lược kết hợp giữa liệu pháp nhắm aldosterone với các thuốc khác có lợi tim mạch như thuốc ức chế kênh đồng vận chuyển natri–glucose type 2 (SGLT2 inhibitors) hay thuốc ức chế thụ thể angiotensin–neprilysin có thể tạo ra hiệu ứng cộng hưởng, đồng thời hạn chế phản hồi bù trừ của hệ renin–angiotensin–aldosterone. Các nghiên cứu tương lai nhằm kiểm chứng tác dụng hiệp đồng này sẽ giúp tối ưu hóa chiến lược điều trị đa cơ chế.
6. Kết luận
Aldosterone và sự hoạt hóa thụ thể mineralocorticoid đóng vai trò trung tâm trong sinh lý bệnh của tăng huyết áp khó kiểm soát bao gồm cả tăng huyết áp kháng trị và nhiều bệnh lý tim mạch – thận, vượt ra ngoài cơ chế điều hòa thể tích tuần hoàn đơn thuần. Các bằng chứng lâm sàng vững chắc và các khuyến cáo hiện tại đã khẳng định thuốc đối kháng thụ thể mineralocorticoid, đặc biệt là spironolactone, là một trụ cột trong điều trị tăng huyết áp kháng trị hiện nay. Đồng thời, sự ra đời của các đối kháng thụ thể mineralocorticoid không steroid và các thuốc ức chế tổng hợp aldosterone thế hệ mới mở ra hướng tiếp cận điều trị nhắm đích sinh lý bệnh chính xác và dung nạp tốt hơn, hứa hẹn có thể áp dụng cho 1 phổ rộng hơn của bệnh nhân tăng huyết áp. Trong tương lai, khi các dữ liệu pha III và kết cục dài hạn được hoàn thiện, các liệu pháp nhắm aldosterone có nhiều tiềm năng được tích hợp sâu hơn vào các khuyến cáo, góp phần cải thiện kiểm soát huyết áp và tiên lượng tim mạch – thận cho những nhóm bệnh nhân nguy cơ cao.
TÀI LIỆU THAM KHẢO
- World Health Organization. Global report on hypertension 2025. WHO. 2025;
- World HO. Global report on hypertension: the race against a silent killer. World Health Organization; 2023.
- Brant LCC, Passaglia LG, Pinto-Filho MM, de Castilho FM, Ribeiro ALP, Nascimento BR. The burden of resistant hypertension across the world. Current Hypertension Reports. 2022;24(3):55-66. Doi.org/10.1007/s11906-022-01173-w
- Brown JM, Siddiqui M, Calhoun DA, Carey RM, Hopkins PN, Williams GH, Vaidya A. The unrecognized prevalence of primary aldosteronism: a cross-sectional study. Ann Intern Med. 2020;173(1):10–20. doi:10.7326/M20-0065.
- Huynh Van M, Nguyen Lan V, Nguyen Vu Quoc H, Tran Kiem H, Nguyen Minh T, Tran Kim S, et al. May Measurement Month 2022: an analysis of blood pressure screening results from Vietnam. Eur Heart J Suppl. 2025;27(Suppl 7):vii104–vii107. doi:10.1093/eurheartjsupp/suaf057.
- Tran SK, Vo CT, Nguyen PM, Bui DT, Tran CM, Ngo TH, Huynh MV. May Measurement Month (MMM) program 2021–2024: Results of a community screening program in Can Tho city, Vietnam. Clin Epidemiol Glob Health. 2026;[ePub]. doi:10.1016/j.cegh.2026.102302.
- Van MH, Nguyen LV, Nguyen HVQ, Tran KH, Nguyen T, Tran KM, Ngo HV, Nguyen TV, Le TV, Cao TS, et al. May Measurement Month 2022: an analysis of blood pressure screening results from Vietnam. Eur Heart J Suppl. 2025;27(Suppl 7):vii104–vii107. doi:10.1093/eurheartjsupp/suaf057.
- Kobayashi M, Pitt B, Ferreira JP, Rossignol P, Girerd N, Zannad F. Aldosterone-targeted therapies: early implementation in resistant hypertension and chronic kidney disease. Eur Heart J. 2025;46(27):2618–2642. doi:10.1093/eurheartj/ehaf225.
- Phạm ST, Đặng YTN, Võ TV, Trần HY, Nguyễn T. Medication use and adherence in patients with hypertension: a prospective study in Vietnam. J Health Sci Med Res. 2023;41(2):956. doi:10.31584/jhsmr.2023956.
- Williams B. A New Dawn for Aldosterone as a Therapeutic Target in Hypertension. 2023;330(12):1138–1139. doi:10.1001/jama.2023.17087
- Jones DW, Ferdinand KC, Taler SJ, et al. 2025 AHA/ACC/AANP/AAPA/ABC/ACCP/ACPM/AGS/AMA/ASPC/NMA/PCNA/SGIM guideline for the prevention, detection, evaluation, and management of high blood pressure in adults: a report of the American College of Cardiology/American Heart Association Joint Committee on Clinical Practice Guidelines. JACC. 2025; org/10.1161/CIR.0000000000001356
- John William Mcevoy, et al. 2024 ESC Guidelines for the management of elevated blood pressure and hypertension: Developed by the task force on the management of elevated blood pressure and hypertension of the European Society of Cardiology (ESC) and endorsed by the European Society of Endocrinology (ESE) and the European Stroke Organisation (ESO). European heart journal. 2024:3912-4018. Doi.org/10.1093/eurheartj/ehae178
- Flack JM, Azizi M, Brown JM, et al. Baxdrostat for uncontrolled and resistant hypertension: rationale and design of the Phase 3 clinical trials BaxHTN, BaxAsia, and Bax24. Hypertension Research. 2025:1-13. Doi.org/10.1038/s41440-025-02297-7
- Ando H. Baxdrostat and the future of aldosterone-targeted therapy. Hypertension Research. 2025:1-2. Doi.org 1038/s41440-025-02415-5







