ThS.BS LÊ THỊ LAN HƯƠNG
PGS.TS.BS PHẠM NGUYỄN VINH
Bệnh viện đa khoa Tâm Anh, TP.HCM
TỔNG QUAN:
Hội chứng May-Thurner (MTS) là một biến thể giải phẫu – tĩnh mạch chậu chung bên trái bị chèn ép bởi động mạch chậu chung bên phải và thân đốt sống thắt lưng1,2 gây ra tình trạng tắc nghẽn. Cơ chế gây bệnh bao gồm các yếu tố sau: (1) tổn thương nội mạc do sự xung động mãn tính từ động mạch đè lên tĩnh mạch gây ra các vi chấn thương lặp đi lặp lại cho thành mạch ; (2) hình thành dải xơ (Spurs) do phản ứng kích thích cơ học dẫn đến hình thành các dải xơ (venous spurs), làm hẹp lòng mạch vĩnh viễn và nguy cơ thành lập huyết khối; (3) nguy cơ tái phát cao do tình trạng tắc nghẽn cơ học này làm tăng nguy cơ tái phát huyết khối tĩnh mạch sâu (DVT) thậm chí đến 73% ngay cả khi bệnh nhân đã được điều trị bằng liệu pháp kháng đông chuẩn2.
Mặc dù tỷ lệ lưu hành của hội chứng May-Thurner trong cộng đồng chưa được xác định chính xác, song các nghiên cứu hình ảnh ghi nhận tình trạng chèn ép này xuất hiện khoảng 22-24% dân số, nhưng chỉ một tỷ lệ nhỏ biểu hiện triệu chứng lâm sàng1. Tuy nhiên, hội chứng May-Thurner chiếm khoảng 18-49% bệnh nhân bị DVT chi dưới trái, đặc biệt phổ biến ở phụ nữ trong độ tuổi sinh sản1. Mặc dù đã được điều trị ban đầu bằng kháng đông đầy đủ, nguy cơ tái phát huyết khối tĩnh mạch sâu vẫn tăng đến 73% do tình trạng chèn ép tĩnh mạch3.
Biểu hiện lâm sàng2
Biểu hiện lâm sàng của hội chứng May-Thurner (MTS) rất đa dạng. Triệu chứng nhập viện thường gặp nhất là huyết khối tĩnh mạch sâu chi dưới trái. Ngoài ra còn có các triệu chứng khác có thể bao gồm: phù, đau chi dưới trái, đau cách hồi tĩnh mạch, loét tĩnh mạch và giãn tĩnh mạch; viêm tĩnh mạch thường hiếm gặp và đôi khi xảy ra. Hội chứng May-Thurner được chia thành ba giai đoạn lâm sàng gồm: (I) chèn ép tĩnh mạch chậu chung trái không có triệu chứng; (II) hình thành gai tĩnh mạch (venous spur) ; và (III) xuất hiện huyết khối tĩnh mạch sâu chi dưới trái. Thực tế lâm sàng, nhiều bệnh nhân sống chung với tình trạng tăng áp lực tĩnh mạch bên trái tiến triển mà không nhận biết được, thường biểu hiện bằng cảm giác căng tức hoặc khó chịu tăng dần khi hoạt động, giảm vào buổi sáng. Một số bệnh nhân mô tả giày bên trái trở nên chật hơn vào cuối ngày, kèm theo sự khác biệt kích thước chi. Khám thực thể có thể ghi nhận tình trạng phù, tăng sắc tố da, giãn mao mạch hoặc loét tĩnh mạch, tuy nhiên do các thay đổi này tiến triển chậm, bệnh nhân thường thích nghi và do đó hội chứng May-Thurner dễ bị bỏ sót, cho đến lúc xuất hiện biến chứng.
Chẩn đoán hình ảnh
Các phương tiện chẩn đoán hình ảnh đóng vai trò hỗ trợ quan trọng trong phát hiện hội chứng May-Thurner 4. Siêu âm là phương tiện không xâm lấn đầu tay, khảo sát tĩnh mạch chủ dưới và tĩnh mạch chậu. Tuy nhiên tĩnh mạch chậu đôi khi khó khảo sát. Thực tế, đa phần bệnh nhân khám vì đau và/hoặc phù chân trái chỉ được siêu âm Doppler chi dưới, vốn có thể không phát hiện huyết khối và đôi khi không khảo sát tĩnh mạch chậu, dẫn đến bỏ sót hội chứng này. Mặc dù siêu âm có thể xác định tính thông thoáng của lòng mạch và phát hiện huyết khối tĩnh mạch chậu, việc chẩn đoán chèn ép tĩnh mạch chậu vẫn còn nhiều kho khăn. Dòng chảy không theo pha ở tĩnh mạch chậu ngoài có thể gợi ý tắc nghẽn hoặc chèn ép phía trên. Một số nghiên cứu gần đây cho thấy vận tốc cao tại tĩnh mạch chậu chung trái là dấu hiệu chỉ điểm của tình trạng chèn ép, tuy nhiên các khảo sát này phụ thuộc nhiều vào kinh nghiệm kỹ thuật viên và thể trạng bệnh nhân5.
Chụp cắt lớp vi tính tĩnh mạch là phương tiện hữu ích giúp xác định trực tiếp chèn ép tĩnh mạch chậu và đồng thời hỗ trợ chẩn đoán phân biệt6. Ba nguyên nhân thường gặp nhất dễ nhầm lẫn với hội chứng May-Thurner là tắc nghẽn tĩnh mạch do hạch bạch huyết liên quan đến bệnh ác tính nền, tụ máu hoặc viêm mô tế bào7. Tuy vậy hạn chế của CT là không kiểm soát được tình trạng thể tích dịch của bệnh nhân tại thời điểm chụp, có thể dẫn đến đánh giá quá mức mức độ chèn ép ở bệnh nhân mất nước.
Tiêu chuẩn vàng trong chẩn đoán hội chứng May-Thurner là chụp tĩnh mạch xâm lấn kết hợp siêu âm nội mạch (intravascular ultrasound – IVUS)8. IVUS từ lâu đã là công cụ hữu ích trong các can thiệp điều trị liên quan đến hệ tuần hoàn vành và ngoại biên. Phân tích hồi cứu của tác giả Forauer và cộng sự trên 16 bệnh nhân chẩn đoán nghi ngờ hội chứng May-Thurner dựa trên CT và đánh giá vai trò của IVUS đối với chiến lược can thiệp nội mạch. Kết quả nghiên cứu cho thấy tắc nghẽn hoàn toàn lòng tĩnh mạch tại vị trí bắt chéo xảy ra ở tất cả bệnh nhân, và 68% bệnh nhân có đoạn hẹp lan đến tĩnh mạch chậu ngoài, đồng thời ghi nhận huyết khối ở 4 trường hợp8. IVUS còn giúp đánh giá huyết khối cấp hay mạn tính, có ý nghĩa lâm sàng quan trọng quyết định thực hiện tiêu sợi huyết trước khi tiến hành các can thiệp tiếp theo.
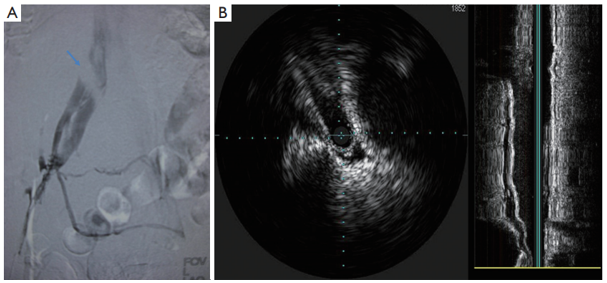
Hình 1: Hội chứng May–Thurner trên chụp tĩnh mạch đồ và siêu âm nội mạch2
(A) Chụp tĩnh mạch xâm lấn chi dưới trái cho thấy động mạch chậu chung phải chèn ép tĩnh mạch chậu chung trái, kèm tuần hoàn bàng hệ; (B) Siêu âm nội mạch xác nhận tình trạng hẹp tĩnh mạch chậu trái.
Ngoài ra, IVUS còn giúp định vị chính xác dây dẫn (guidewire) trong các tình huống tái thông mạch, đặc biệt khi tồn tại nhiều tuần hoàn bàng hệ quanh tĩnh mạch8. IVUS đặc biệt hữu ích trong việc đo diện tích và đường kính lòng tĩnh mạch chậu, những thông số quan trọng giúp lựa chọn kích thước và chiều dài stent phù hợp, từ đó giảm nguy cơ di lệch stent. Cuối cùng, IVUS còn hỗ trợ đặt stent chính xác hơn thông qua việc xác định rõ hợp lưu tĩnh mạch chậu, giúp hạn chế nguy cơ stent che lấp tĩnh mạch chậu chung phải8.
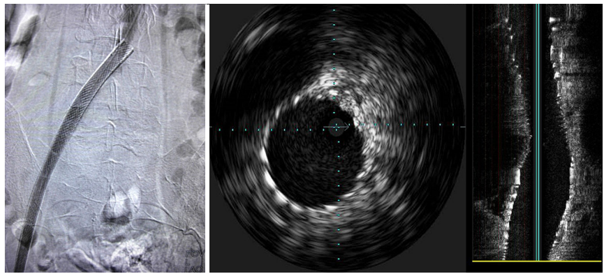
Hình 2: Chụp tĩnh mạch xâm lấn sau đặt stent2
Hình ảnh cho thấy tái thông hoàn toàn tĩnh mạch chậu chung trái; IVUS xác nhận tái thông lòng mạch và stent áp sát tốt.
Đặt stent nội mạch trong hội chứng May–Thurner
Sự tắc nghẽn cơ học, hình thành gai tĩnh mạch và sẹo xơ trong hội chứng May–Thurner (MTS), do đó điều trị nội khoa đơn thuần không phải là phương pháp điều trị hiệu quả. Các chiến lược điều trị tiêu sợi huyết qua catheter và can thiệp stent ngày càng trở nên quan trọng, đặc biệt ở nhóm bệnh nhân trẻ, do mối liên quan chặt chẽ giữa huyết khối tầng chậu – đùi và hội chứng hậu huyết khối (PTS)9,10. Tuy nhiên bằng chứng hiện tại về lợi ích dài hạn trong phòng ngừa hội chứng hậu huyết khối và tái phát DVT vẫn chưa thống nhất. Ở những bệnh nhân có huyết khối cấp, tiêu sợi huyết qua catheter thường được thực hiện trước; sau khi huyết khối được làm tan, stent nội mạch có thể được đặt tại vị trí chèn ép của tĩnh mạch chậu9,10. Các nghiên cứu ban đầu như TORPEDO11 và CaVenT12 cho thấy tiêu sợi huyết qua catheter có thể làm giảm tỷ lệ và mức độ nặng của hội chứng hậu huyết khối, đồng thời cải thiện tỷ lệ tái thông tĩnh mạch. Tuy nhiên, các thử nghiệm quy mô lớn hơn như ATTRACT13 và CAVA14 lại không chứng minh được lợi ích của tiêu sợi huyết qua catheter trong việc giảm hội chứng hậu huyết khối chung, đồng thời ghi nhận nguy cơ chảy máu tăng, đặc biệt trong giai đoạn sớm sau can thiệp. Sự khác biệt này có thể phản ánh tính không đồng nhất của quần thể nghiên cứu, vị trí huyết khối và chiến lược can thiệp được áp dụng.
Bảng 2: So sánh các thử nghiệm lâm sàng đánh giá điều trị nội mạch so với kháng đông đơn thuần trong huyết khối tĩnh mạch sâu
| Nghiên cứu | Năm | Cỡ mẫu | Đối tượng chính | Can thiệp | Kết cục chính về PTS | Nguy cơ chảy máu |
| TORPEDO11 | 2010 | 169 | DVT đoạn gần | Can thiệp nội mạch toàn diện + kháng đông | ↓ PTS & ↓ tái phát VTE | Không tăng |
| CaVenT12 | 2012 | 209 | DVT đoạn gần (tầng đùi, chậu) | CDTL + kháng đông so với kháng đông | ↓ PTS (ARR 14%), ↑ tái thông TM | Tăng |
| ATTRACT13 | 2017 | 692 | DVT đùi–khoeo & chậu – đùi | CDTL/PMT + kháng đông so với kháng đông | Không ↓ PTS chung; ↓ PTS TB–nặng ở tầng chậu – đùi | ↑ nguy cơ chảy máu sớm |
| CAVA14 | 2019 | 184 | DVT chậu – đùi | CDTL tăng cường siêu âm so với kháng đông | Không ↓ PTS chung | Không tăng đáng kể |
| DVT: huyết khối tĩnh mạch sâu; PTS: hội chứng hậu huyết khối; CDTL: tiêu sợi huyết qua catheter; PMT: tiêu sợi huyết phối hợp cơ học – thuốc | ||||||
Hội chứng May-Thurner với tắc nghẽn tầng chậu – đùi, chèn ép tĩnh mạch chậu trái kéo dài dẫn đến ứ trệ dòng chảy và tăng nguy cơ huyết khối tái phát. Các nghiên cứu lâm sàng cho thấy, mặc dù kháng đông điều trị là nền tảng, nguy cơ tái phát DVT ở bệnh nhân hội chứng May-Thurner vẫn tăng đáng kể nếu không giải quyết yếu tố chèn ép nền. Trong bối cảnh này, can thiệp nội mạch kết hợp tiêu sợi huyết và đặt stent tĩnh mạch có cơ sở sinh lý bệnh, không chỉ nhằm tái lập lòng mạch mà còn duy trì dòng chảy lâu dài. Nghiên cứu ATOMIC15 tại Nhật Bản ghi nhận 59 bệnh nhân hội chứng May-Thurner, được điều trị bằng tái thông, đặt stent tĩnh mạch chậu và theo dõi trung bình khoảng 40 tháng. Kết quả ghi nhận tỷ lệ tái phát huyết khối tĩnh mạch sâu chỉ 8%, trong khi hội chứng hậu huyết khối xuất hiện ở 8% bệnh nhân và chủ yếu ở mức độ nhẹ. Tỷ lệ thông suốt stent đạt 84% ở giai đoạn trung hạn và 93% khi tính cả can thiệp thứ phát, với tỷ lệ tắc stent thấp15. Các kết quả từ cơ sở dữ liệu ATOMIC và các nghiên cứu quan sát cho thấy tỷ lệ thông suốt stent cao và tỷ lệ hội chứng hậu huyết khối thấp ở bệnh nhân May–Thurner. Vì thế chiến lược can thiệp nội mạch hội chứng May-Thurner và DVT tầng chậu – đùi nên được xem là chỉ định chọn lọc ưu tiên cho, thay vì áp dụng đại trà cho mọi trường hợp DVT15.
CA LÂM SÀNG MINH HỌA:
Bệnh nhân nữ, 65 tuổi, nhập viện vì phù cẳng chân trái. Bệnh nhân không ghi nhận tiền căn bệnh lý tim mạch trước đây. Cách nhập viện khoảng 3 tuần, bệnh nhân thấy đau cẳng chân trái tăng dần. Cách nhập viện khoảng 1 tuần, bệnh nhân thấy chân trái đau nhiều, hạn chế đi lại, kèm sưng phù chân trái nên nhập viện. Khám ghi nhận, sinh hiệu trong giới hạn bình thường, không sốt: mạch = 80 lần/phút, HA = 130/80 mmHG, nhiệt độ = 36,8oC, nhịp thở = 20 lần/phút, SpO2 = 98%/khí trời. Khám ghi nhận sưng phù chân trái, đường kính chân trái lớn hơn chân phải. Điện tâm đồ trong giới hạn bình thường. Siêu âm tĩnh mạch chi dưới ghi nhận: huyết khối không hoàn toàn giai đoạn cấp – bán cấp các tĩnh mạch sâu và tĩnh mạch nông đùi trái (tĩnh mạch đùi, tĩnh mạch khoeo, tĩnh mạch hiển bé) và huyết khối không hoàn toàn ở đoạn đầu tĩnh mạch chày sau và tĩnh mạch chày trước bên trái.
Hình 3: ECG ghi nhận nhịp xoang 73 lần/phút
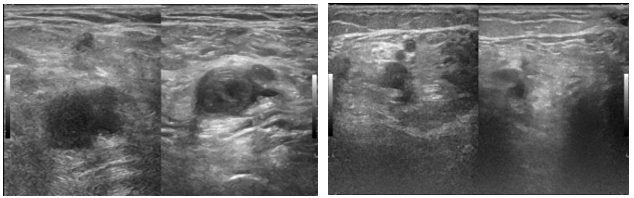
Hình 4: Huyết khối tĩnh mạch đùi – khoeo trái trên siêu âm
Xét nghiệm huyết học và sinh hóa trong giới hạn bình thường: WBC = 8,3k/uL, RBC = 5.1 M/uL, PLT = 233 k/uL, creatinin = 91,6 umol/L. Xét nghiệm đông cầm máu trong giới hạn bình thường với: PT = 13s (104%), aPTT = 26s , INR = 1. Do tình trạng huyết khối chỉ xảy ra ở chân trái, kèm bệnh nhân không có yếu tố nguy cơ gợi ý tăng đông, nên gợi ý nhiều đến hội chứng May – Thurner. Bệnh nhân được chụp CT tĩnh mạch chi dưới gợi ý đến hội chứng này. Kết quả CT như sau: tĩnh mạch chậu chung trái bị chèn ép bởi động mạch chậu chung phải và cột sống, đường kính tại gốc d # 2.3mm -> nghĩ hội chứng May – Thurner. Huyết khối cấp/ bán cấp gây tắc hoàn toàn hệ tĩnh mạch chậu trái. Huyết khối giai đoạn cấp/ bán cấp bán phần hệ tĩnh mạch đùi, khoeo và đoạn gần tĩnh mạch sâu cẳng chân trái. Huyết khối gần hoàn toàn tĩnh mạch cơ bụng chân trái. Huyết khối bán phần tĩnh mạch hiển bé.
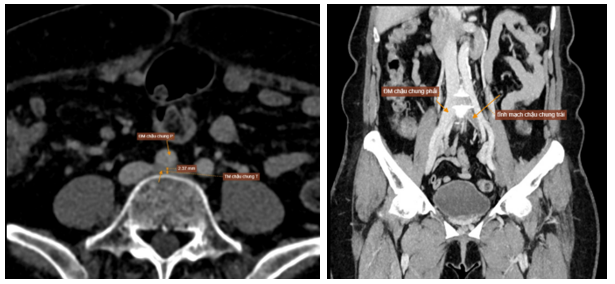
Hình 5: Hội chứng May – Thurner (tĩnh mạch chậu chung trái bị chèn ép bởi động mạch chậu chung phải và cột sống)
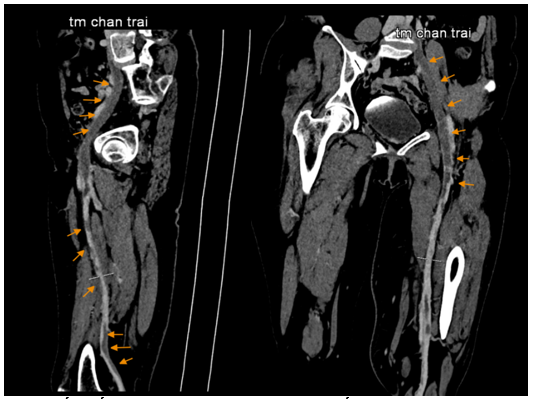 Hình 6: Huyết khối tĩnh mạch chân trái trên chụp cắt lớp vi tính
Hình 6: Huyết khối tĩnh mạch chân trái trên chụp cắt lớp vi tính
Sau nhập viện, bệnh nhân được điều trị với Lovenox 60ml 1 ống x 2 lần/ngày kèm chiến lược chụp và can thiệp tĩnh mạch chân trái. Kết quả chụp DSA ghi nhận: tắc tĩnh mạch chậu ngoài – chậu chung lên lỗ đổ của tĩnh mạch chậu trái vào tĩnh mạch chủ dưới. Huyết khối gây hẹp trung bình – nặng tĩnh mạch đùi trái.
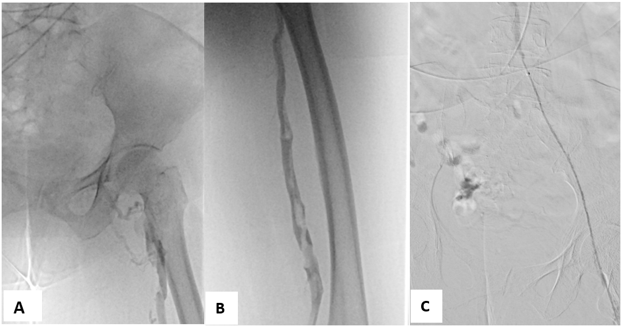
Hình 7: (A+B)Tắc hoàn toàn tĩnh mạch chậu trái kèm huyết khối tĩnh mạch đùi trái. (C) Catheter tiêu sợi huyết tĩnh mạch chậu trái.
Bệnh nhân được can thiệp đặt ống thông tiêu sợi huyết bằng ống Fontain infusion catheter vào đến chỗ đổ của tĩnh mạch chủ dưới. Dùng Alteplase 50mg: bơm Alteplase 11mg vào ống thông, còn 39mg pha NaCl 0.9% đủ 500ml, bơm tiêm điện 8ml/h, kèm truyền Heparin liên tục qua sheath 100 UI/ giờ ( 1ml/h), kèm theo dõi chức năng đông máu mỗi 6 giờ. Sau 24 giờ, bệnh nhân được can thiệp đặt stent tĩnh mạch chậu trái. Sau can thiệp bệnh nhân ổn định, không biến chứng.
Bảng 2: Kết quả theo dõi đông – cầm máu trong khi truyền tiêu sợi huyết qua catheter
| Sau can thiệp | 6h | 12h | 18h | |
| aPTT (s) | 27.1 | 31 | 38.7 | 32.8 |
| Fibrinogen | 2.9 | 1.9 | 1.4 | 1.45 |
Bệnh nhân ổn định sau điều trị 3 ngày, tình trạng chân trái giảm sưng phù, giảm đau và xuất viện uống kháng đông Rivaroxaban 15mg x 2 lần/ ngày. Sau xuất viện 01 tuần, bệnh nhân tái khám, giảm đau chân trái. Siêu âm tĩnh mạc lúc tái khám ghi nhận: tĩnh mạch đùi, khoeo và tĩnh mạch cơ bụng chân trái ấn xẹp hoàn toàn, không huyết khối. Huyết khối bám thành tĩnh mạch đùi chung trái và huyết khối không hoàn toàn và bám thành tĩnh mạch hiển bé.
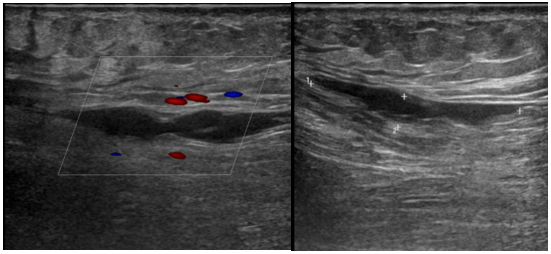
Hình 8: Siêu âm tại thời điểm tái khám
KẾT LUẬN
Hội chứng May-Thurner là một biến thể giải phẫu làm tăng nguy cơ huyết khối tĩnh mạch sâu tầng chậu – đùi và hội chứng hậu huyết khối, ngay cả khi bệnh nhân đã được điều trị kháng đông đầy đủ, nhưng thường bị bỏ sót. Việc nhận diện sớm hội chứng này có vai trò quan trọng trong định hướng điều trị và cải thiện tiên lượng lâu dài. Chẩn đoán hình ảnh đóng vai trò trung tâm trong phát hiện hội chứng May-Thurner, trong đó CT tĩnh mạch mang lại nhiều giá trị. Can thiệp nội mạch chọn lọc, bao gồm tiêu sợi huyết qua catheter và đặt stent tĩnh mạch chậu, cho thấy hiệu quả rõ rệt ở hội chứng này, với tỷ lệ tái phát DVT và hội chứng hậu huyết khối thấp, góp phần cải thiện triệu chứng và chất lượng cuộc sống cho bệnh nhân.
TÀI LIỆU THAM KHẢO
- Mousa AY, AbuRahma AF. May–Thurner syndrome: update and review. Annals of vascular surgery. 2013;27(7):984-995.
- Knuttinen M-G, Naidu S, Oklu R, et al. May-Thurner: diagnosis and endovascular management. Cardiovascular diagnosis
therapy. 2017;7(Suppl 3):S159.
- Mickley V, Schwagierek R, Rilinger N, Görich J, Sunder-Plassmann L. Left iliac venous thrombosis caused by venous spur: treatment with thrombectomy and stent implantation. Journal of vascular surgery. 1998;28(3):492-497.
- Patel NH, Stookey KR, Ketcham DB, Cragg AH. Endovascular management of acute extensive iliofemoral deep venous thrombosis caused by May-Thurner syndrome. Journal of Vascular Interventional Radiology. 2000;11(10):1297-1302.
- Metzger PB, Rossi FH, Kambara AM, et al. Criteria for detecting significant chronic iliac venous obstructions with duplex ultrasound. Journal of Vascular Surgery: Venous Lymphatic Disorders. 2016;4(1):18-27.
- Ibrahim W, Al Safran Z, Hasan H, Zeid WA. Endovascular management of May-Thurner syndrome. Annals of Vascular Diseases. 2012;5(2):217-221.
- Wu W-LM, Tzeng W-S, Wu R-H, et al. Comprehensive MDCT evaluation of patients with suspected May-Thurner syndrome. American journal of roentgenology. 2012;199(5):W638-W645.
- Forauer AR, Gemmete JJ, Dasika NL, Cho KJ, Williams DMJJov, radiology i. Intravascular ultrasound in the diagnosis and treatment of iliac vein compression (May-Thurner) syndrome. 2002;13(5):523-527.
- Meissner MH, Gloviczki P, Comerota AJ, et al. Early thrombus removal strategies for acute deep venous thrombosis: clinical practice guidelines of the Society for Vascular Surgery and the American Venous Forum. Journal of vascular surgery. 2012;55(5):1449-1462.
- Seager M, Busuttil A, Dharmarajah B, Davies A. Editor’s choice–a systematic review of endovenous stenting in chronic venous disease secondary to iliac vein obstruction. European Journal of Vascular Endovascular Surgery. 2016;51(1):100-120.
- Sharifi M, Mehdipour M, Bay C, Smith G, Sharifi J. Endovenous therapy for deep venous thrombosis: the TORPEDO trial. Catheterization Cardiovascular Interventions. 2010;76(3):316-325.
- Enden T, Haig Y, Kløw N-E, et al. Long-term outcome after additional catheter-directed thrombolysis versus standard treatment for acute iliofemoral deep vein thrombosis (the CaVenT study): a randomised controlled trial. The Lancet. 2012;379(9810):31-38.
- Vedantham S, Goldhaber SZ, Julian JA, et al. Pharmacomechanical catheter-directed thrombolysis for deep-vein thrombosis. New England Journal of Medicine. 2017;377(23):2240-2252.
- Notten P, ten Cate-Hoek AJ, Arnoldussen CW, et al. Ultrasound-accelerated catheter-directed thrombolysis versus anticoagulation for the prevention of post-thrombotic syndrome (CAVA): a single-blind, multicentre, randomised trial. The Lancet Haematology. 2020;7(1):e40-e49.
- Funatsu A, Anzai H, Komiyama K, et al. Stent implantation for May–Thurner syndrome with acute deep venous thrombosis: acute and long-term results from the ATOMIC (AcTive stenting for May–Thurner Iliac Compression syndrome) registry. Cardiovascular intervention therapeutics. 2019;34(2):131-138.







