LÊ NGUYỄN THỤY KHƯƠNG
NGUYỄN LÊ THANH NGÂN
Bệnh viện Nhân Dân Gia Định
TÓM TẮT
Đặt vấn đề: Hiện nay, bệnh thận mạn là nguyên nhân tử vong có tốc độ tăng nhanh thứ ba trên toàn cầu và là bệnh không lây nhiễm duy nhất có tỉ lệ tử vong điều chỉnh theo độ tuổi tăng liên tục. Yếu tố nguy cơ hàng đầu dẫn đến bệnh thận mạn đó là đái tháo đường và tăng huyết áp. Trên thực tế, việc phòng ngừa và điều trị bệnh thận mạn vẫn còn nhiều khó khăn. Một số phân tích hồi cứu cho thấy gần 90% người bệnh thận mạn chưa được phát hiện ở giai đoạn 1 hoặc 2, kể cả bệnh thận giai đoạn 3 vẫn còn nhiều bệnh nhân bị bỏ sót chẩn đoán. Tình trạng chậm trễ trong chẩn đoán bệnh thận mạn dẫn đến tăng nguy cơ người bệnh phải điều trị thay thế thận, tăng gánh nặng kinh tế y tế và giảm chất lượng sống. Vì vậy, việc tầm soát, khảo sát các đặc điểm và các yếu tố liên quan đến bệnh thận mạn trên các đối tượng nguy cơ cao là điều vô cùng cần thiết.
Mục tiêu nghiên cứu: Khảo sát đặc điểm và các yếu tố liên quan bệnh thận mạn trong nhóm đối tượng nguy cơ cao.
Phương pháp nghiên cứu: Nghiên cứu cắt ngang, thực hiện trên những bệnh nhân nguy cơ cao mắc bệnh thận mạn tại phòng khám khoa nội tiết thận bệnh viện Nhân dân Gia Định từ tháng 06/2024 đến tháng 09/2024.
Kết quả: 295 bệnh nhân được đưa vào nghiên cứu, có 58,98% người tuổi từ 60 trở lên, tỉ lệ nữ giới chiếm 61,36%. Tỉ lệ bệnh thận mạn khảo sát được dựa vào eGFR < 60 ml/phút và/hoặc UACR ≥ 30 mg/g sau hai lần xét nghiệm là 30,17%. Trong đó, tăng huyết áp và đái tháo đường là các bệnh đồng mắc thường gặp nhất chiếm tỉ lệ lần lượt là 76,95% và 83,05%. Khi đưa vào phân tích hồi quy logistic đa biến , kết quả có 6 yếu tố liên quan đến nguy cơ bệnh thận mạn gồm tuổi ≥ 60 (OR 2,47; 95% CI (1,34 – 4,66); p = 0,004), tăng huyết áp (OR 2,95; 95% CI (1,28 – 7,61); p = 0,016), đái tháo đường típ 2 (OR 3,49; 95% CI (1,18 – 13,0); p = 0,036), tiền sử tổn thương thận cấp (OR 6,43; 95% CI (1,36 – 34,4); p = 0,021), HbA1c ≥ 7% (OR 2,29; 95% CI (1,22 – 4,4); p = 0,011), huyết áp tâm thu ≥ 130 mmHg (OR 2,20; 95% CI (1,23 – 4,04); p = 0,009).
Kết luận: Các yếu tố liên quan đến nguy cơ bệnh thận mạn bao gồm tuổi ≥ 60, tiền căn tăng huyết áp, đái tháo đường típ 2, tổn thương thận cấp, HbA1c ≥ 7% và huyết áp tâm thu ≥ 130 mmHg. Vì vậy, việc tầm soát bệnh thận mạn dựa vào creatinin máu và tỉ lệ albumin/creatinin nước tiểu trong nhóm bệnh nhân nguy cơ cao là điều vô cùng cần thiết.
Từ khóa: bệnh thận mạn, creatinin máu, eGFR, tỉ lệ albumin/creatinin niệu, UACR
Từ viết tắt: OR odd ratio, CI confidence interval, eGFR estimated glomerular filtration rate, UACR urine albumin-creatinine ratio
1. ĐẶT VẤN ĐỀ
Theo định nghĩa của Hội thận học thế giới (KDIGO) 2024, bệnh thận mạn là bất thường về cấu trúc hoặc chức năng thận kéo dài ít nhất 3 tháng, gây ảnh hưởng lên sức khỏe.1 Ước tính có 850 triệu người trên thế giới mắc bệnh thận mạn, đa phần người bệnh ở các quốc gia thu nhập thấp hoặc trung bình – thấp. Dân số già đi và sự gia tăng dân số dẫn đến tỉ lệ mắc bệnh thận mạn ở các nước đang phát triển trong những thập kỷ tới sẽ tăng cao. Ở nước ta, bệnh thận mạn có tỉ lệ lên đến 12% và khuynh hướng gia tăng theo thời gian.2 Bệnh thận mạn để lại gánh nặng lớn, những người bệnh thận giai đoạn cuối cần được điều trị thay thế thận, nhưng theo thống kê chỉ có khoảng 10% bệnh nhân ở các nước thu nhập trung bình – thấp tiếp cận được với điều trị thay thế thận. Hiện nay, bệnh thận mạn là nguyên nhân tử vong có tốc độ tăng nhanh thứ ba trên toàn cầu và là bệnh không lây nhiễm duy nhất có tỉ lệ tử vong điều chỉnh theo độ tuổi tăng liên tục. Đến năm 2040, bệnh thận mạn được dự đoán là nguyên nhân gây tử vong cao thứ 5 trên toàn cầu.3
Những hậu quả của Bệnh thận mạn có thể được ngăn ngừa nếu người bệnh được phát hiện và điều trị sớm. KDIGO 2024 cho rằng quá trình sàng lọc bệnh thận mạn cần được quan tâm thực hiện bởi nhiều nhóm cán bộ y tế, bao gồm tuyến chăm sóc ban đầu và các chuyên khoa như nội tiết, tim mạch, ung thư, thay vì chỉ giới hạn ở các bác sĩ chuyên khoa thận. Khuyến cáo cũng ủng hộ việc phát hiện và điều trị sớm bệnh thận mạn cho những người có nguy cơ cao mắc bệnh.1 Yếu tố nguy cơ hàng đầu dẫn đến bệnh thận mạn đó là đái tháo đường và tăng huyết áp. Có tới 1 trong 3 người đái tháo đường và 1 trong 5 người tăng huyết áp mắc bệnh thận mạn. Bên cạnh việc tập trung vào kiểm soát đường huyết và điều trị bệnh tim mạch, sàng lọc sớm bệnh thận mạn sẽ giúp giảm bớt gánh nặng ngày càng tăng của bệnh lý này. Ngoài ra, những yếu tố nguy cơ khác của bệnh thận mạn có thể kể đến như tiền sử bệnh tim mạch (suy tim, thiếu máu cục bộ,…), thừa cân, béo phì, suy thận cấp, tổn thương thận cấp; sỏi thận, sỏi niệu, phì đại tuyến tiền liệt, mắc bệnh hệ thống. Các xét nghiệm để tầm soát bệnh thận mạn ở đối tượng nguy cơ cao bao gồm độ lọc cầu thận ước tính và albumin niệu.1
Trên thực tế, việc phòng ngừa và điều trị bệnh thận mạn vẫn còn nhiều khó khăn. Một số phân tích hồi cứu cho thấy gần 90% người bệnh thận mạn chưa được phát hiện ở giai đoạn 1 hoặc 2, kể cả bệnh thận giai đoạn 3 vẫn còn nhiều bệnh nhân bị bỏ sót chẩn đoán.4 Tình trạng chậm trễ trong chẩn đoán bệnh thận mạn dẫn đến tăng nguy cơ người bệnh phải điều trị thay thế thận, tăng gánh nặng kinh tế y tế và giảm chất lượng sống. Nhận thấy tính cấp bách của việc phát hiện sớm bệnh thận mạn, khoa Nội tiết – Thận Bệnh viện Nhân Dân Gia Định quyết định thực hiện nghiên cứu “Khảo sát đặc điểm bệnh thận mạn trong nhóm đối tượng nguy cơ cao” tại phòng khám thuộc khoa Nội tiết – Thận cho những người có nguy cơ.
2. ĐỐI TƯỢNG VÀ PHƯƠNG PHÁP NGHIÊN CỨU
2.1 Đối tượng nghiên cứu
Bệnh nhân có nguy cơ cao mắc bệnh thận mạn đến khám và điều trị tại phòng khám nội tiết thận bệnh viện Nhân dân Gia Định, dựa theo các tiêu chuẩn nhận vào và tiêu chuẩn loại trừ sau.
2.1.1 Tiêu chuẩn nhận vào
Lựa chọn đối tượng nguy cơ mắc bệnh thận mạn nếu tiền căn có ít nhất một trong các bệnh lý sau: đái tháo đường, tăng huyết áp, bệnh tim mạch (suy tim, bệnh tim thiếu máu cục bộ…), thừa cân hoặc béo phì, tiền sử tổn thương thận , sỏi thận, sỏi niệu, phì đại tuyến tiền liệt, bệnh hệ thống như lupus, tiền căn gia đình có bệnh thận giai đoạn cuối hoặc bệnh thận di truyền. Bệnh nhân đồng ý tham gia nghiên cứu.
2.1.2 Tiêu chuẩn loại trừ
- Đã được chẩn đoán, điều trị Bệnh thận mạn
- Đã xét nghiệm đo mức lọc cầu thận ước tính theo Creatinin máu (eGFR) và tỉ số Albumin/Creatinin niệu (UACR) trong vòng 6 tháng qua.
- Tham gia vào một nghiên cứu/thử nghiệm lâm sàng bệnh thận khác.
- Không có khả năng di chuyển mà không có sự trợ giúp.
2.2 Phương pháp nghiên cứu
2.2.1 Thiết kế nghiên cứu: cắt ngang mô tả
2.2.2 Cỡ mẫu
Công thức tính cỡ mẫu:
![]()
Trong đó:
- n là cỡ mẫu tối thiểu cần thiết
- Với α = 0,05 thì = 1,96.
- Với = 0,168 là tỉ lệ bệnh thận mạn theo nghiên cứu của Jia-Du Duan và cộng sự năm 2018.5
- Với d = 0,05 là mức sai số biến thiên.
Thay vào công thức ta ước lượng được cỡ mẫu tối thiểu cần thiết là n = 215.
2.2.3 Địa điểm và thời gian nghiên cứu
Nghiên cứu được tiến hành tại phòng khám Nội tiết thận bệnh viện Nhân dân Gia Định. Thời gian nghiên cứu từ tháng 06/2024 đến tháng 09/2024.
2.2.4 Các bước tiến hành
Tất cả bệnh nhân nguy cơ cao mắc bệnh thận mạn đến khám tại phòng khám Nội tiết thận bệnh viện Nhân dân Gia Định từ tháng 06/2024 đến tháng 09/2024 được thu thập dữ liệu dựa trên bảng thu thập số liệu soạn sẵn.
Xét nghiệm các chỉ số: creatinin, Glucose đói, HbA1c trên mẫu máu và albumin, creatinin trên mẫu nước tiểu ngẫu nhiên ở đối tượng nghiên cứu. Các xét nghiệm được thực hiện trên máy xét nghiệm sinh hóa AU680 hãng Beckman Coulter do Mỹ sản xuất.
Các bước tiến hành nghiên cứu:
- Bước 1: Tiếp nhận và phỏng vấn lựa chọn bệnh nhân phù hợp tham gia nghiên cứu dựa trên tiêu chuẩn nhận vào và tiêu chuẩn loạn trừ. Xác nhận sự đồng ý tham gia nghiên cứu.
- Bước 2: Tiến hành xét nghiệm đo mức lọc cầu thận ước tính theo Creatinin máu và tỉ số Albumin/Creatinin niệu.
- Bước 3: Có kết quả xét nghiệm, mời người bệnh để thông báo kết quả, tư vấn.
- Bước 4: Trường hợp kết quả xét nghiệm có bất thường, hướng dẫn người bệnh tái khám để lặp lại xét nghiệm xác định chẩn đoán Bệnh thận mạn.
2.3 Phương pháp xử lí và phân tích số liệu
2.3.1 Phương pháp xử lí số liệu
Số liệu được xử lí và phân tích bằng phần mềm R 4.3.3. Sử dụng phần mềm Microsoft Word 2019, Microsoft Excel 2019 để trình bày kết quả nghiên cứu dưới dạng bảng và biểu đồ.
- Phương pháp phân tích số liệu
Tần số và tỉ lệ phần trăm để mô tả các biến định tính. Giá trị trung bình và độ lệch chuẩn để mô tả các biến định lượng phân phối bình thường. Giá trị trung vị và khoảng tứ phân vị (bách phân vị 25%, 75%) để mô tả các biến định lượng phân phối không bình thường.
Sử dụng kiểm định χ2 (Chi–Square Test) hay kiểm định Fisher’s exact (được sử dụng khi có quá 20% số ô trong bảng có tần số mong đợi nhỏ hơn 5) để xét mối liên hệ giữa 2 biến định tính.
Sử dụng kiểm định t, ANOVA (nếu phân phối bình thường), kiểm định Mann – Whitney, Kruskal – Wallis (nếu phân phối không bình thường) để xét mối liên hệ giữa một biến định tính và một biến định lượng. Sử dụng hồi quy logistic đa biến để xác định các yếu tố liên quan đến nguy cơ bệnh thận mạn
3. KẾT QUẢ
3.1 Đặc điểm chung của mẫu nghiên cứu
Bảng 3.1: Đặc điểm chung của mẫu nghiên cứu (n = 295)
| Đặc điểm | Số lượng (n) | Tỉ lệ (%) | |
| Tuổi (năm) | |||
| Trung bình ± ĐLC | 61 ± 12 | ||
| < 60 | 121 | 41,01 | |
| ≥ 60 | 174 | 58,98 | |
| Giới tính | |||
| Nữ | 181 | 61,36 | |
| Nam | 114 | 38,64 | |
| BMI (kg/m2) | |||
| Trung bình ± ĐLC | 23 ± 3.1 | ||
| < 23 | 146 | 49,49 | |
| ≤ 23 đến < 25 | 78 | 26,44 | |
| ≥ 25 | 71 | 24,07 | |
| Tăng huyết áp | |||
| Không | 68 | 23,05 | |
| Có | 227 | 76,95 | |
| Đái tháo đường típ 2 | |||
| Không | 50 | 16,95 | |
| Có | 245 | 83,05 | |
| Bệnh tim mạch | |||
| Không | 232 | 78,64 | |
| Có | 63 | 21,36 | |
| Tiền sử tổn thương thận cấp | |||
| Không | 285 | 96,61 | |
| Có | 10 | 3,39 | |
| Bệnh lý khác (Sỏi thận/ sỏi niệu, phì đại tiền liệt tuyến, bệnh hệ thống) | |||
| Không | 276 | 93,56 | |
| Có | 19 | 6,44 | |
| HbA1c (%) | |||
| Trung bình ± ĐLC | 7,10 ± 1,55 | ||
| < 7% | 127 | 43,05 | |
| ≥ 7% | 168 | 56,95 | |
| Huyết áp tâm thu (mmHg) | |||
| Trung bình ± ĐLC | 130 ± 14,93 | ||
| < 130 | 135 | 45,76 | |
| ≥ 130 | 160 | 54,24 | |
| eGFR (ml/phút/1,73m2) | |||
| Trung bình ± ĐLC | 79,10 ± 19,07 | ||
| UACR (mg/g) | |||
| Trung bình ± ĐLC | 15 ± 387,51 | ||
ĐLC: độ lệch chuẩn, BMI: Body mass index
3.2 Tỉ lệ bệnh nhân có bệnh thận mạn trong nghiên cứu
Tất cả bệnh nhân tham gia nghiên cứu được xét nghiệm creatinin máu, creatinin niệu và albumin niệu, từ đó tính ra độ lọc cầu thận ước tính (eGFR) và tỉ lệ albumin/creatinin nước tiểu (UACR) đợt một, kết quả có 106 (35,93%) bệnh nhân ghi nhận eGFR < 60 ml/phút và/hoặc UACR ≥ 30 mg/g, trong đó 17,92% bệnh nhân có eGFR < 60 ml/phút/1,73m2 nhưng UACR bình thường, 55,66% bệnh nhân có UACR ≥ 30 mg/g nhưng eGFR bình thường, và 26,42% người vừa giảm eGFR vừa tăng UACR.
Những bệnh nhân có eGFR, UACR bất thường ở lần một thì được xét nghiệm lại eGFR và UACR trong vòng 3 tháng sau. Kết quả ghi nhận 89 bệnh nhân (chiếm 30,17%) có eGFR < 60 ml/phút/1,73m2 và/hoặc UACR ≥ 30 mg/g ở lần xét nghiệm thứ hai, trong đó 17,98% bệnh nhân giảm eGFR < 60 ml/phút/1,73m2 nhưng UACR bình thường, 53,93% bệnh nhân bị tăng UACR ≥ 30 mg/g nhưng eGFR bình thường và 28,09% bệnh nhân vừa có eGFR < 60 ml/phút/1,73m2 và UACR ≥ 30 mg/g.
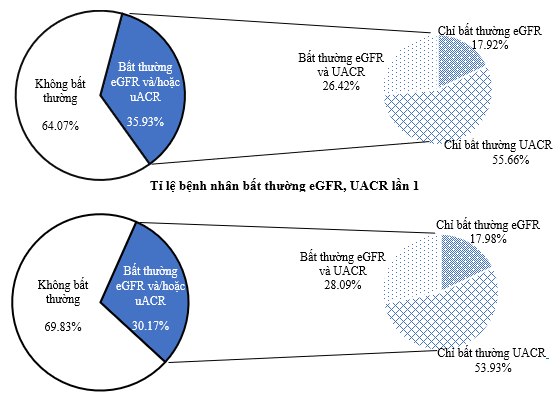
Hình 3.2: Kết quả đánh giá eGFR và UACR lần 1 và lần 2 (n = 295)
Bảng 3.3: Phân độ bệnh thận mạn theo KDIGO 2024 của mẫu nghiên cứu sau 2 lần xét nghiệm
| Phân loại UACR (mg/g) | ||||||
| A1 (< 30) | A2 (30 – 300) | A3 (> 300) | Tổng cộng | |||
| n (%) | n (%) | n (%) | n (%) | |||
| Phân loại eGFR (ml/phút/1.73m2) | G1 | ≥ 90 | 0 | 11 (12,36) | 2 (2,25) | 13 (14,61) |
| G2 | 60 – 89 | 0 | 29 (32,58) | 6 (6,74) | 35 (39,33) | |
| G3a | 45 – 59 | 12 (13,48) | 16 (17,98) | 3 (3,37) | 31 (34,83) | |
| G3b | 30 – 44 | 4 (4,49) | 2 (2,25) | 3 (3,37) | 9 (10,11) | |
| G4 | 15 – 29 | 0 | 1 (1,12) | 0 | 1 (1,12) | |
| Tổng cộng | 16 (17,98) | 59 (66,29) | 14 (15,73) | 89 (100) | ||
3.3 Các yếu tố liên quan đến nguy cơ bệnh thận mạn
Có 10 biến số được đưa vào phân tích hồi quy logistic đa biến, kết quả có 6 yếu tố liên quan đến nguy cơ bệnh thận mạn gồm tuổi, tăng huyết áp, đái tháo đường típ 2, tiền sử tổn thương thận cấp, HbA1c và huyết áp tâm thu.
Bảng 3.4: Phân tích hồi quy logistic đa biến các yếu tố liên quan đến bệnh thận mạn
| Yếu tố | Không có
bệnh thận mạn n (%) |
Có bệnh
thận mạn n (%) |
OR (95% CI) | p |
| Tuổi (năm) | ||||
| < 60 | 99 (33,56) | 107 (36,27) | 1 | |
| ≥ 60 | 22 (7,46) | 67 (22,71) | 2,47 (1,34 – 4,66) | 0,004 |
| Giới tính | ||||
| Nữ | 39 (13,22) | 50 (16,95) | 1 | |
| Nam | 75 (25,42) | 131 (44,41) | 1,65 (0,92 – 2,98) | 0,09 |
| BMI (kg/m2) | ||||
| < 23 | 104 (35,25) | 42 (14,24) | 1 | |
| ≤ 23 đến < 25 | 57 (19,32) | 21 (7,12) | 0,85 (0,42 -1,69) | 0,639 |
| ≥ 25 | 45 (15,25) | 26 (8,81) | 1,37 (0,68 – 2,72) | 0,376 |
| Tăng huyết áp | ||||
| Không | 59 (20,00) | 147 (49,83) | 1 | |
| Có | 9 (3,05) | 80 (27,12) | 2,95 (1,28 – 7,61) | 0,016 |
| Đái tháo đường típ 2 | ||||
| Không | 46 (15,59) | 160 (54,24) | 1 | |
| Có | 4 (1,36) | 85 (28,81) | 3,49 (1,18 – 13,0) | 0,036 |
| Bệnh tim mạch | ||||
| Không | 164 (55,59) | 42 (14,24) | 1 | |
| Có | 68 (23,05) | 21 (7,12) | 1,19 (0.6 – 2,3) | 0,617 |
| Tiền sử tổn thương thận cấp | ||||
| Không | 201 (68,14) | 5 (1,69) | 1 | |
| Có | 84 (28,48) | 5 (1,69) | 6,43 (1,36 – 34,4) | 0,021 |
| Bệnh lý khác (Sỏi thận/ Sỏi niệu, Phì đại tiền liệt tuyến, bệnh hệ thống) | ||||
| Không | 193 (65,42) | 13 (4,41) | 1 | |
| Có | 83 (28,14) | 6 (2,03) | 1,43 (0,42 – 4,72) | 0,559 |
| HbA1c (%) | ||||
| < 7% | 104 (35,25) | 102 (34,58) | 1 | |
| ≥ 7% | 23 (7,79) | 66 (22,37) | 2,29 (1,22 – 4,4) | 0,011 |
| Huyết áp tâm thu (mmHg) | ||||
| < 130 | 107 (36,27) | 99 (33,56) | 1 | |
| ≥ 130 | 28 (9,49) | 61 (20,68) | 2,20 (1,23 – 4,04) | 0,009 |
4. BÀN LUẬN
Về đặc điểm chung của mẫu nghiên cứu, độ tuổi trung bình trong nghiên cứu của chúng tôi là 61 ± 12 tuổi, với 58,98% bệnh nhân từ 60 tuổi trở lên. Trong đó, lệ nữ giới chiếm 61,36%, cao hơn nam giới. Kết quả này phù hợp với nghiên cứu của Jia-Yu Duan và cộng sự thực hiện tại Trung Quốc vào năm 2020, trong đó nhóm bệnh nhân có bệnh thận mạn cũng có độ tuổi trung bình 60,8 tuổi, và tỉ lệ nữ giới chiếm ưu thế.5 Điều này là phù hợp khi nhiều nghiên cứu trên thế giới đã chỉ ra rằng tuổi cao là một trong những yếu tố nguy cơ của bệnh thận mạn. Khi so sánh với nghiên cứu trong nước năm 2023 của Nghia H.Vo và cộng sự, kết quả cũng cho thấy nữ giới có tỉ lệ mắc bệnh thận mạn cao hơn nam giới.6 Nguyên nhân có thể được giải thích là do nữ giới luôn lo lắng và quan tâm đến sức khỏe nhiều hơn nam giới nên có xu hướng tiếp cận dịch vụ y tế sớm hơn. Về bệnh đồng mắc, tăng huyết áp và đái tháo đường là hai bệnh đồng mắc hàng đầu với tỉ lệ lần lượt là 76,95% và 83,05%, khá tương đồng với một nghiên cứu tổng quan hệ thống thực hiện bởi Thaminda Liyanage và cộng sự trên 26 quốc gia và vùng lãnh thổ ở châu Á cũng ghi nhận tăng huyết áp và đái tháo đường là hai bệnh đồng mắc phổ biến ở bệnh nhân bệnh thận mạn.2
Sau hai lần xét nghiệm creatinin máu và tỉ lệ albumin/creatinin niệu (UACR), chúng tôi thu được tỉ lệ bệnh thận mạn trong nghiên cứu là 30,17%, cao hơn so với nghiên cứu tại Việt Nam của Nghia H.Vo và cộng sự là 13,1%.6 Sự khác biệt này là do dân số nghiên cứu khác nhau, nghiên cứu của của chúng tôi thực hiện trên nhóm bệnh nhân nguy cơ cao mắc bệnh thận mạn, còn nghiên cứu của Nghia H.Vo tiến hành trên nhóm dân số chung. Khi so sánh với các nghiên cứu trên thế giới, như nghiên cứu của Mohammed Adem và cộng sự thực hiện tại Ethiopia năm 2020 trên bệnh nhân đái tháo đường, cũng là nhóm dân số có nguy cơ cao mắc bệnh thận mạn, cho thấy tỉ lệ bệnh thận mạn là 31,5% khá tương đồng với tỉ lệ bệnh thận mạn trong nghiên cứu của chúng tôi là 30,17%.7 Một điểm đáng chú ý trong nghiên cứu của chúng tôi là có 53,93% bệnh nhân bệnh thận mạn có UACR ≥ 30 mg/g nhưng eGFR vẫn bình thường, điều này cho thấy tổn thương thận sớm ngay cả khi độ lọc cầu thận chưa suy giảm đáng kể, nhằm nhấn mạnh tầm quan trọng của xét nghiệm UACR giúp phát hiện sớm bệnh thận mạn.
Khi đưa vào phân tích bằng hồi quy logistic đa biến, chúng tôi đã xác định được sáu yếu tố liên quan đến bệnh thận mạn, bao gồm tuổi ≥ 60, tăng huyết áp, đái tháo đường típ 2, tiền căn tổn thương thận cấp, HbA1c ≥ 7% và huyết áp tâm thu ≥ 130 mmHg. Trong nghiên cứu của chúng tôi, tuổi ≥ 60 là yếu tố liên quan có ý nghĩa thống kê (OR 2,47; 95% CI (1,34 – 4,66); p = 0,004), tương tự nghiên cứu của Jia-Yu Duan và cộng sự tại Trung Quốc, trong đó tuổi cao là yếu tố nguy cơ chính dẫn đến suy giảm chức năng thận (OR = 2,31).5 Nguyên nhân là do sự suy giảm chức năng thận theo tuổi và sự tích lũy của các bệnh lý nền như tăng huyết áp,đái tháo đường và các bệnh tim mạch… Bên cạnh đó, tăng huyết áp (OR 2,95; 95% CI (1,28 – 7,61); p = 0,016) và đái tháo đường típ 2 (OR 3,49; 95% CI (1,18 – 13,0); p = 0,036) là hai yếu tố liên quan mạnh mẽ đến bệnh thận mạn. Điều này tương tự với nghiên cứu của Nghia H.Vo và cộng sự trong đó tăng huyết áp (OR = 2,08; 95% CI = 1,50-2,89), đái tháo đường (OR = 1,69; 95% CI = 1,18-2,43) là hai yếu tố quan trọng trong mô hình dự đoán bệnh thận mạn6 và cũng khá phù hợp với các y văn trên thế giới khi tăng huyết áp và đái tháo đường là những nguyên nhân hàng đầu của bệnh thận mạn.1 Huyết áp cao kéo dài gây áp lực lên cầu thận, làm tổn thương mạch máu thận và dẫn đến suy giảm mức lọc cầu thận. Mặt khác, đường huyết tăng cao mạn tính sẽ dẫn đến các stress oxy hóa qua bốn cơ chế sau: tăng chuyển hóa glucose theo con đường polyol, tăng chuyển hóa glucose theo con đường hexosamine, hình thành các sản phẩm cuối cùng của sự glycosyl hóa bậc cao và hoạt hóa con đường diacylglycerol và phospho kinase C trong tế bào. Từ đó dẫn đến tổn thương tế bào nội mô, tăng áp lực, viêm và xơ hóa cầu thận, rối loạn chức năng tế bào ống thận từ đó dẫn đến suy giảm chức năng thận tiến triển. Bên cạnh đó, nghiên cứu của chúng tôi cũng ghi nhận được tiền căn tổn thương thận cấp làm tăng nguy cơ mắc bệnh thận mạn lên gấp 6 lần (OR 6,43; 95% CI (1,36 – 34,4); p = 0,021). Điều này nhằm nhấn mạnh tầm quan trọng của việc phòng ngừa và điều trị kịp thời các đợt tổn thương thận cấp để giảm nguy cơ tiến triển đến bệnh thận mạn. Cuối cùng, HbA1c ≥ 7% (OR 2,29; 95% CI (1,22 – 4,4); p = 0,011) và huyết áp tâm thu ≥ 130 mmHg (OR 2,20; 95% CI (1,23 – 4,04); p = 0,009) là hai yếu tố liên quan đến bệnh thận mạn. Kết quả này khá tương đồng với nghiên cứu của Kim Sui Wan và cộng sự thực hiện năm 2022 tại Malaysia cho thấy việc kiểm soát đường huyết và huyết áp kém là yếu tố nguy cơ độc lập dẫn đến bệnh thận mạn trong tương lai8 và cũng phù hợp với các khuyến cáo của KDIGO 2024 kiểm soát đường huyết và huyết áp đạt mục tiêu để làm chậm tiến triển đến bệnh thận mạn giai đoạn cuối.1
5. KẾT LUẬN
Các yếu tố liên quan đến nguy cơ bệnh thận mạn bao gồm tuổi ≥ 60, tiền căn tăng huyết áp, đái tháo đường típ 2, tổn thương thận cấp, HbA1c ≥ 7% và huyết áp tâm thu ≥ 130 mmHg. Vì vậy, việc tầm soát bệnh thận mạn dựa vào creatinin máu và tỉ lệ albumin/creatinin nước tiểu trong nhóm bệnh nhân nguy cơ cao là điều vô cùng cần thiết.
TÀI LIỆU THAM KHẢO
- KDIGO 2024 Clinical Practice Guideline for the Evaluation and Management of Chronic Kidney Disease. Kidney international. Apr 2024;105(4s):S117-s314. doi:10.1016/j.kint.2023.10.018
- Liyanage T, Toyama T, Hockham C, et al. Prevalence of chronic kidney disease in Asia: a systematic review and analysis. BMJ global health. Jan 2022;7(1)doi:10.1136/bmjgh-2021-007525
- Foreman KJ, Marquez N, Dolgert A, et al. Forecasting life expectancy, years of life lost, and all-cause and cause-specific mortality for 250 causes of death: reference and alternative scenarios for 2016–40 for 195 countries and territories. The Lancet. 2018;392(10159):2052-2090. doi:10.1016/S0140-6736(18)31694-5
- Tangri N, Moriyama T, Schneider MP, et al. Prevalence of undiagnosed stage 3 chronic kidney disease in France, Germany, Italy, Japan and the USA: results from the multinational observational REVEAL-CKD study. BMJ open. May 22 2023;13(5):e067386. doi:10.1136/bmjopen-2022-067386
- Duan JY, Duan GC, Wang CJ, et al. Prevalence and risk factors of chronic kidney disease and diabetic kidney disease in a central Chinese urban population: a cross-sectional survey. BMC nephrology. Apr 3 2020;21(1):115. doi:10.1186/s12882-020-01761-5
- Vo NH, Pham BV, Nguyen NN, Nguyen BT. A Predictive Nomogram for Selective Screening of Chronic Kidney Disease: A Population-Based Study. Canadian journal of kidney health and disease. 2025;12:20543581241309979. doi:10.1177/20543581241309979
- Adem M, Mekonen W, Ausman A, Ahmed M, Yimer A. Prevalence of chronic kidney disease and its associated factors among diabetes mellitus patients in Dessie Referral Hospital, South Wollo, Ethiopia. Scientific reports. 2024/04/22 2024;14(1):9229. doi:10.1038/s41598-024-59184-3
- Wan KS, Hairi NN, Mustapha F, et al. Prevalence of diabetic kidney disease and the associated factors among patients with type 2 diabetes in a multi-ethnic Asian country. Scientific reports. Mar 25 2024;14(1):7074. doi:10.1038/s41598-024-57723-6.







