 Rối loạn cương – RLC (erectile dysfunction) là dạng được nhắc đến và nghiên cứu nhiều nhất trong số các rối loạn tình dục ở nam giới. Theo kết quả điều tra NHANES (National Health and Nutrition Examination Survey) thực hiện ở Hoa Kỳ
Rối loạn cương – RLC (erectile dysfunction) là dạng được nhắc đến và nghiên cứu nhiều nhất trong số các rối loạn tình dục ở nam giới. Theo kết quả điều tra NHANES (National Health and Nutrition Examination Survey) thực hiện ở Hoa Kỳ
Viện Tim TP.HCM
MỐI LIÊN HỆ DỊCH TỄ GIỮA RỐI LOẠN CƯƠNG VỚI BỆNH TIM MẠCH DO XƠ VỮA ĐỘNG MẠCH VÀ ĐÁI THÁO ĐƯỜNG
Rối loạn cương – RLC (erectile dysfunction) là dạng được nhắc đến và nghiên cứu nhiều nhất trong số các rối loạn tình dục ở nam giới. Theo kết quả điều tra NHANES (National Health and Nutrition Examination Survey) thực hiện ở Hoa Kỳ trên 2126 người đàn ông ³ 20 tuổi, tần suất lưu hành RLC là 18,4% 1. Từ tần suất lưu hành này có thể suy ra là có hơn 18 triệu người bị RLC ở Hoa Kỳ 1. Theo ước tính của một số nhà nghiên cứu, trên toàn thế giới hiện có 100-140 triệu người RLC và đến năm 2025 sẽ có khoảng 300 triệu người RLC 2,3.
Các nghiên cứu dịch tễ cho thấy tần suất RLC tăng theo tuổi (52% ở lứa tuổi 40-70 và 70% ở lứa tuổi trên 70), ngoài ra tần suất RLC cũng tăng ở những người có yếu tố nguy cơ tim mạch (tăng huyết áp, hút thuốc, tăng cholesterol, ít vận động thể lực), tiền sử bệnh tim mạch và đái tháo đường (Trong điều tra NHANES tần suất RLC ở người đái tháo đường là 51,3%) 1,4.
Ngày càng có nhiều chứng cứ về mối liên hệ chặt chẽ giữa RLC với nguy cơ bị các biến cố tim mạch nặng, cả trong dân số chung lẫn ở những người bệnh đái tháo đường. Một trong những chứng cứ quan trọng nhất được rút ra từ nghiên cứu Prostate Cancer Prevention Trial, la một thử nghiệm lâm sàng phân nhóm ngẫu nhiên trên 18.882 người đàn ông ³ 55 tuổi, trong đó một nửa được phân cho dùng finasteride 5 mg/ngày và một nửa được phân cho dùng placebo. Nhánh placebo của nghiên cứu gồm 9.457 người được theo dõi trung bình 5 năm (tối đa 7 năm) 5. Trong số 9.457 người này có 8.063 người (85%) không có bệnh tim mạch lúc mới vào nghiên cứu và trong số này 3.816 người (47%) đã có RLC lúc mới vào nghiên cứu. Trong số 4.247 người không có RLC lúc mới vào nghiên cứu, 2.420 người (57%) báo cáo bị RLC mới xuất hiện sau 5 năm. Các tác giả tìm hiểu giá trị dự báo các biến cố tim mạch nặng (nhồi máu cơ tim, tái tưới máu mạch vành, đau thắt ngực, đột quị, cơn thiếu máu não thoáng qua, suy tim, ngưng tim) của RLC mới xuất hiện và RLC mới xuất hiện hoặc đã có từ lúc mới vào nghiên cứu bằng phân tích đa biến với mô hình hồi qui Cox. Kết quả phân tích cho thấy tỉ số nguy cơ bị biến cố tim mạch nặng liên quan với RLC mới xuất hiện là 1,25 (KTC 95%: 1,02-1,53; p = 0,04) và liên quan với RLC mới xuất hiện hoặc đã có từ lúc mới vào nghiên cứu là 1,45 (KTC 95%: 1,25-1,69; p < 0,001). Trên hình 1 là tần suất dồn các biến cố tim mạch nặng kể từ khi bị RLC mới xuất hiện ở những người không có tiền sử bệnh tim mạch. Nghiên cứu này đã chứng minh một cách thuyết phục ý nghĩa dự báo các biến cố tim mạch nặng của RLC trong dân số những người đàn ông ³ 55 tuổi không có tiền sử bệnh tim mạch.
Hình 1 : Tần suất dồn các biến cố tim mạch nặng kể từ khi bị rối loạn cương mới xuất hiện ở những người không có tiền sử bệnh tim mạch (Prostate Cancer Prevention Trial) 5.
Riêng ở những người bệnh đái tháo đường cũng đã có nhiều nghiên cứu chứng minh mối liên hệ chặt chẽ giữa RLC với nguy cơ tim mạch. Một nhóm tác giả người Ý, đứng đầu là Gazzaruso, đã công bố 2 nghiên cứu (một nghiên cứu bệnh-chứng và một nghiên cứu đoàn hệ) cho thấy ở bệnh nhân đái tháo đường týp 2 không triệu chứng RLC có liên quan chặt chẽ với sự hiện diện bệnh mạch vành yên lặng (bệnh mạch vành yên lặng là bệnh mạch vành được xác định bằng chụp mạch vành cản quang nhưng bệnh nhân không có đau thắt ngực) và ở bệnh nhân đái tháo đường týp 2 có bệnh mạch vành yên lặng RLC dự báo các biến cố tim mạch nặng (chết do bệnh mạch vành, đột tử, nhồi máu cơ tim không chết, chết do suy tim, đau thắt ngực không ổn định, tái tưới máu mạch vành, đột quị hoặc cơn thiếu máu não thoáng qua, bệnh động mạch ngoại vi có triệu chứng) 6,7. Mới đây một nhóm tác giả Hong Kong đã công bố một nghiên cứu đoàn hệ trên 2.306 người đàn ông bệnh đái tháo đường týp 2 và không có bệnh tim mạch do xơ vữa động mạch 8. Trong số này 616 người (26,7%) có RLC lúc mới vào nghiên cứu. Sau thời gian theo dõi trung vị là 4 năm có 123 bệnh nhân bị các biến cố mạch vành nặng (nhồi máu cơ tim cấp hoặc chết do nguyên nhân mạch vành). Phân tích đa biến bằng mô hình hồi qui Cox cho thấy RLC là một yếu tố dự báo độc lập các biến cố mạch vành nặng (tỉ số nguy cơ = 1,58; KTC 95%: 1,08-2,30; p = 0,018). Trên hình 2 là tần suất dồn các biến cố mạch vành nặng ở 2 nhóm có và không có RLC lúc mới vào nghiên cứu.
Hình 2 : Tần suất dồn các biến cố mạch vành nặng ở những bệnh nhân đái tháo đường týp 2 có và không có rối loạn cương 8.
CƠ CHẾ HIỆN TƯỢNG CƯƠNG VÀ RỐI LOẠN CƯƠNG
Các thể hang của dương vật được cấu tạo bởi một mạng các tế bào cơ trơn và các xoang hang được bao phủ bên trong bởi tế bào nội mô. Bên ngoài các thể hang là một bao mô liên kết (tunica albuginea). Bình thường các tế bào cơ trơn ở trạng thái
co, do đó các xoang hang có thể tích nhỏ (hình 3A). Dưới tác động của kích thích tình dục, các cơ trơn dãn ra, máu dồn vào các xoang hang làm các xoang này tăng thể tích và ép vào các tĩnh mạch nằm dưới bao mô liên kết. Khi các tĩnh mạch bị ép, máu không thể dẫn lưu ra khỏi các xoang hang và ứ lại trong thể hang gây ra hiện tượng cương (hình 3B) 9.
Để sự dãn cơ trơn xảy ra, cần có sự hiện diện của nitric oxide (NO) được tổng hợp trong các tế bào nội mô. Sau khi được tổng hợp ở nội mô, NO khuếch tán vào tế bào cơ trơn và hoạt hóa guanylyl cyclase, qua đó chuyển GTP thành GMP vòng. Kết quả là protein kinase C được hoạt hóa, lượng calcium nội bào giảm dẫn đến dãn tế bào cơ trơn.
Từ các cơ chế nêu trên có thể thấy tất cả các bệnh lý có rối loạn chức năng nội mô (và giảm tổng hợp NO) đều có thể gây RLC. Không phải ngẫu nhiên khi trong tiếng Anh cả RLC (erectile dysfunction) lẫn rối loạn chức năng nội mô (endothelial dysfunction) đều viết tắt là ED. Rối loạn chức năng nội mô luôn hiện diện trong xơ vữa động mạch và cũng là bước khởi đầu của quá trình sinh xơ vữa 10. Rối loạn chức năng nội mô cũng là một đặc trưng của bệnh đái tháo đường 6,7. Điều này giải thích mối liên hệ chặt chẽ giữa RLC với bệnh tim mạch do xơ vữa động mạch và đái tháo đường được ghi nhận trong các nghiên cứu dịch tễ đã nêu ở phần trước.
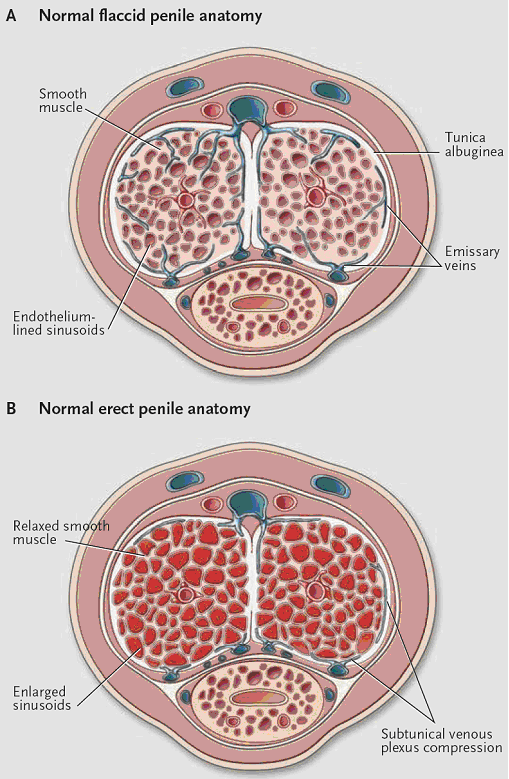
Hình 3 : Cấu trúc dương vật (mặt cắt ngang) ở trạng thái bình thường (A) và trạng thái cương (B) (theo McVary 9).
ĐÁNH GIÁ NGUY CƠ TIM MẠCH Ở NGƯỜI CÓ RỐI LOẠN CƯƠNG
Đánh giá nguy cơ tim mạch ở người có RLC rất cần thiết vì 2 lý do. Lý do thứ nhất là, như đã trình bày trong phần đầu, trong dân số những người đàn ông ³ 55 tuổi không có bệnh tim mạch do xơ vữa động mạch cũng như trong dân số những người bệnh đái tháo đường, những người có RLC có nguy cơ bị các biến cố tim mạch nặng cao hơn đáng kể so với những người không có RLC. Đánh giá nguy cơ tim mạch ở những người có RLC giúp lọc ra những người có nguy cơ tim mạch đặc biệt cao, những người này là đối tượng của việc can thiệp tích cực nhằm phòng ngừa các biến cố tim mạch nặng.
Lý do thứ hai là hiện nay có nhiều biện pháp điều trị RLC hữu hiệu giúp cho nhiều người trước đây không thể hoạt động tình dục có thể hoạt động tình dục trở lại. Ở một số người có bệnh tim mạch không ổn định hoặc mất bù, hoạt động tình dục có thể không an toàn. Việc phân tầng nguy cơ ở những người có nhiều yếu tố nguy cơ hoặc có bệnh tim mạch rất hữu ích, giúp thầy thuốc quyết định là nên điều trị RLC ngay (tức là phục hồi hoạt động tình dục sớm cho bệnh nhân) hay nên hoãn việc điều trị RLC cho đến khi tình trạng tim mạch của bệnh nhân ổn định hơn.
Nghiên cứu của Muller trên 1774 bệnh nhân mới nhập viện vì nhồi máu cơ tim cho thấy nguy cơ nhồi máu cơ tim tăng gấp 2,5 lần trong vòng 2 giờ sau khi hoạt động tình dục 11. Tuy nhiên nếu xét con số tuyệt đối thì nguy cơ này thấp. Theo tính toán của Muller, một người đàn ông Mỹ 50 tuổi không có bệnh tim có xác suất nhồi máu cơ tim nền là 1% mỗi năm. Nếu người này hoạt động tình dục mỗi tuần một lần, xác suất nhồi máu cơ tim chỉ tăng lên thành 1,01% mỗi năm 11.
Điều đáng ngại hơn (vì nhiều khả năng xảy ra hơn) là cơn đau thắt ngực xuất hiện ở người bệnh mạch vành sau hoạt động tình dục. Trong hoạt động tình dục có 2 thành phần cùng có ảnh hưởng trên hệ tim mạch là vận động thể lực (sexual exertion) và sự kích thích tình dục (sexual arousal). Vận động thể lực trong quá trình hoạt động tình dục có mức tiêu thụ năng lượng là 2-3 MET trong giai đoạn trước cực khoái (pre-orgasm) và 3-4 MET trong giai đoạn cực khoái (orgasm) (MET là viết tắt của metabolic equivalent, 1 MET tương đương mức tiêu thụ oxy 3,5 ml/kg/phút) 12. Mức vận động thể lực này rõ ràng là không cao vì cần biết là đi bộ chậm (vận tốc khoảng 5 km/giờ) đã có mức tiêu thụ năng lượng là 3 MET 12. Tuy nhiên khi hoạt động tình dục tần số tim và huyết áp thường tăng nhiều hơn so với khi thực hiện những hoạt động thể lực khác có cùng mức tiêu thụ năng lượng. Lý do là vì ngoài vận động thể lực còn có kích thích tình dục tác động lên hệ tim mạch (Kích thích tình dục kéo theo một sự tăng hoạt tính giao cảm mạnh, làm tần số tim và huyết áp tăng nhiều hơn) 13. Đáp ứng của hệ tim mạch với hoạt động tình dục tương đương với đáp ứng tim mạch khi đi bộ lên 2 tầng lầu, vì vậy nhiều thầy thuốc thực hành cho rằng nếu bệnh nhân không có triệu chứng khi đi bộ lên 2 tầng lầu thì bệnh nhân có thể hoạt động tình dục an toàn được 12,14. Nghiệm pháp gắng sức trên thảm lăn cho phép lượng giá chính xác hơn. Một số nghiên cứu cho thấy nếu bệnh nhân không có triệu chứng, không có thiếu máu cục bộ tim khi gắng sức ở mức 6 MET thì khả năng bệnh nhân bị biến cố tim mạch khi hoạt động tình dục rất thấp 12.
Tháng 6/1999 một nhóm chuyên gia quốc tế đã họp tại Đại học Princeton (Hoa Kỳ) và đưa ra một văn kiện đồng thuận có nội dung chính là những khuyến cáo về điều trị rối loạn tình dục ở người bệnh tim mạch 13. Năm 2006 nhóm chuyên gia này lại đưa ra một bảng hướng dẫn mới cập nhật về rối loạn tình dục và nguy cơ tim mạch, được gọi tắt là hướng dẫn Princeton lần 2 (Princeton II Guidelines) 15. Theo hướng dẫn Princeton lần 2, tất cả những người đàn ông không có triệu chứng của bệnh tim nhưng bị RLC mà không có một nguyên nhân rõ rệt (ví dụ chấn thương) cần được khám để tầm soát bệnh tim mạch và kiểm tra huyết áp, đường huyết, lipid huyết 15. Trước khi quyết định điều trị RLC cho người có yếu tố nguy cơ tim mạch hoặc bệnh tim mạch, người thầy thuốc cần tiến hành việc phân tầng nguy cơ. Hướng dẫn Princeton lần 2 phân thành 3 mức nguy cơ là thấp, trung gian và cao (xem bảng 1) 15. Những người có nguy cơ thấp có thể được điều trị RLC ngay, còn đối với những người có nguy cơ cao việc điều trị RLC cần được hoãn lại cho đến khi tình trạng tim mạch của bệnh nhân ổn định hơn. Riêng đối với những người thuộc nhóm nguy cơ trung gian, thầy thuốc cần khảo sát thêm để sau đó xếp loại lại vào nhóm nguy cơ thấp hoặc nguy cơ cao (Điện tim gắng sức trên thảm lăn rất hữu ích trong những t
rường hợp này). Hướng dẫn này tương đối đơn giản, dễ áp dụng và có thể dùng để tham khảo trong thực hành.
Bảng 1 : Xếp loại mức nguy cơ theo Hướng dẫn Princeton lần 2 15.
|
NGUY CƠ THẤP (cho phép hoạt động tình dục hoặc điều trị RLC) – Người không triệu chứng và có < 3 yếu tố nguy cơ (Yếu tố nguy cơ : tuổi cao, tăng huyết áp, đái tháo đường, hút thuốc, rối loạn lipid máu, ít vận động thể lực, tiền sử gia đình mắc bệnh tim sớm) – Tăng huyết áp được kiểm soát tốt – Đau thắt ngực ổn định nhẹ – Đã được tái tưới máu mạch vành và không có thiếu máu cục bộ tồn lưu đáng kể – Sau nhồi máu cơ tim (> 6-8 tuần), không triệu chứng và không có thiếu máu cục bộ khi làm nghiệm pháp gắng sức – Bệnh van tim nhẹ – Rối loạn chức năng thất trái (NYHA I) |
|
NGUY CƠ CAO (hoãn hoạt động tình dục/điều trị RLC đến khi tình trạng tim mạch ổn định hơn) – Đau thắt ngực không ổn định hoặc kháng trị – Tăng huyết áp không được kiểm soát – Suy tim (NYHA III, IV) – Nhồi máu cơ tim mới (< 2 tuần) – Rối loạn nhịp nguy hiểm – Bệnh cơ tim phì đại tắc nghẽn – Bệnh van tim vừa đến nặng |
|
NGUY CƠ TRUNG GIAN (khảo sát thêm để xếp loại lại vào nhóm nguy cơ thấp hoặc nguy cơ cao) – Không triệu chứng và ≥ 3 yếu tố nguy cơ – Đau thắt ngực ổn định vừa – Nhồi máu cơ tim > 2 tuần và < 6 tuần – Rối loạn chức năng thất trái/suy tim (NYHA II) – Tổn thương xơ vữa động mạch ngoài tim (bệnh động mạch ngoại vi, tiền sử đột quị hoặc cơn thiếu máu não thoáng qua) |
THUỐC ỨC CHẾ PDE5 : ẢNH HƯỞNG ĐỐI VỚI HỆ TIM MẠCH VÀ TƯƠNG TÁC VỚI CÁC THUỐC TIM MẠCH
Các thuốc ức chế PDE5 được dùng để điều trị RLC. Hiện trên thị trường có 3 thuốc đang lưu hành là sildenafil, vardenafil và tadalafil. Các thuốc này ức chế enzym PDE5 (phosphodiesterase 5) là enzym gây thoái gián GMP vòng nên có tác dụng tăng lượng GMP vòng và tạo thuận lợi cho hiện tượng cương xảy ra.
Thuốc ức chế PDE5 được nghiên cứu nhiều nhất là sildenafil. Sildenafil có hiệu quả cao trong điều trị RLC với tỉ lệ điều trị thành công lên đến hơn 80% ở những người có bệnh tim mạch 15. Tadalafil có thời gian bán hủy dài nhất trong số 3 thuốc, có hiệu quả tương tự sildenafil. Vardenafil có cấu trúc hóa học rất giống sildenafil và hiệu quả cũng tương đương sildenafil trong điều trị RLC ở bệnh nhân đái tháo đường 15.
Cả 3 thuốc đều có tác dụng hạ huyết áp vừa phải (mức hạ tối đa là 7-10 mm Hg đối với huyết áp tâm thu và 4-8 mm Hg đối với huyết áp tâm trương) và thoáng qua (tác dụng hạ huyết áp mạnh nhất khoảng 1 giờ sau uống sildenafil và vardenafil và khoảng 2 giờ sau uống tadalafil) 15-17. Tác dụng của các thuốc này trên tần số tim không đáng kể.
Cho đến nay tất cả các thử nghiệm lâm sàng phân nhóm ngẫu nhiên đều cho thấy sildenafil không tăng nguy cơ nhồi máu cơ tim, đột quị hoặc tử vong 15,18. Tổng kết các số liệu lâm sàng với tadalafil cũng cho thấy điều tương tự 19. Vardenafil ít được nghiên cứu hơn so với 2 thuốc còn lại ở người bệnh tim mạch, tuy nhiên một nghiên cứu công bố từ năm 2002 cho thấy vardenafil không làm giảm khả năng gắng sức của những người bệnh đau thắt ngực ổn định 20.
Về tương tác thuốc, cần lưu ý đến sự tương tác giữa các thuốc ức chế PDE5 với các thuốc nhóm nitrate và các thuốc nhóm chẹn thụ thể alpha. Các thuốc ức chế PDE5 ức chế sự thoái gián GMP vòng, trong khi các thuốc nhóm nitrate có tác dụng tăng tổng hợp GMP vòng. Khi dùng 2 nhóm thuốc này chung với nhau, lượng GMP vòng sẽ tăng rất cao và có thể gây tụt huyết áp nguy hiểm (do dãn mạch mạnh). Một câu hỏi đặt ra là : Nếu một người uống thuốc ức chế PDE5, sau đó bị đau thắt ngực thì nên xử trí như thế nào và bao lâu sau mới cho uống thuốc nhóm nitrate được ? Theo hướng dẫn của Trường Môn Tim mạch/Hiệp hội Tim Hoa Kỳ, tất cả các thuốc chống đau thắt ngực khác ngoài nitrate (chẹn bêta, chẹn canxi, morphin) cũng như các biện pháp thở oxy, aspirin và statin đều có thể dùng cho người đã uống thuốc ức chế PDE5 16. Nếu bệnh nhân bị nhồi máu cơ tim cấp sau khi đã uống thuốc ức chế PDE5, chỉ định tái thông động mạch vành bằng thuốc tiêu huyết khối hoặc can thiệp mạch vành qua da cũng không có gì thay đổi 16. Sau khi uống một liều sildenafil hoặc vardenafil, 24 giờ sau bệnh nhân có thể uống nitrate lại. Sau khi uống một liều tadalafil, 48 giờ sau bệnh nhân có thể uống nitrate lại 17. Một câu hỏi nữa đặt ra là : Phải xử trí như thế nào nếu bệnh nhân bị tụt huyết áp do lỡ dùng thuốc nhóm nitrate sau khi đã uống thuốc ức chế PDE5 ? Theo Kloner, nên đặt bệnh nhân ở tư thế đầu thấp, truyền dịch, dùng thuốc chủ vận alpha (gây co mạch) và đặt bóng bơm đối xung trong động mạch chủ nếu cần 17.
Phối hợp thuốc ức chế PDE5 với hầu hết các thuốc điều trị tăng huyết áp là an toàn. Một ngoại lệ là các thuốc chẹn thụ thể alpha thường được dùng để điều trị tăng huyết áp và phì đại tiền liệt tuyến lành tính (như doxazosin, terazosin, tamsulosin). Phối hợp thuốc ức chế PDE5 với thuốc chẹn thụ thể alpha có thể gây tụt huyết áp nặng. Vardenafil và tadalafil chống chỉ định dùng chung với thuốc chẹn alpha, riêng sildenafil thì có thể dùng chung nhưng với liều thấp (25 mg) 15,17.
THUỐC ĐIỀU TRỊ TĂNG HUYẾT ÁP VÀ RỐI LOẠN CƯƠNG
RLC thường gặp ở người bệnh tăng huyết áp. Trong nghiên cứu MMAS (Massachusetts Male Aging Study) tỉ lệ RLC là 9,6% trong dân số chung và 15% ở những người bệnh tăng huyết áp được điều trị 21. Theo kết quả của một điều tra do Giuliano và cộng sự thực hiện trên 3906 người bệnh tăng huyết áp, tỉ lệ RLC lên đến 67% 22. Tần suất lưu hành RLC cao ở người bệnh tăng huyết áp có thể được giải thích bởi tình trạng rối loạn chức năng nội mô rất thường gặp ở những người bệnh tăng huyết áp mạn 10,23.
Nhiều nghiên cứu cho thấy một số thuốc điều trị tăng h
uyết áp có thể gây ra các rối loạn tình dục cho người bệnh nam giới (bảng 2). Các thuốc thường được báo cáo là có thể gây RLC hoặc làm tăng nặng RLC gồm lợi tiểu (nhất là khi dùng với liều cao), chẹn bêta (đặc biệt là chẹn bêta không chọn lọc) và methyldopa 23-25. Trong y văn không có báo cáo về tác dụng phụ trên hoạt động tình dục của các thuốc chẹn canxi, ức chế men chuyển và chẹn thụ thể angiotensin (trừ một nghiên cứu cho thấy verapamil có thể gây RLC 26).
Bảng 2 : Ảnh hưởng của thuốc điều trị tăng huyết áp trên hoạt động tình dục 23.
|
Thuốc |
Giảm libido |
Rối loạn cương |
Rối loạn xuất tinh |
|
Lợi tiểu thiazide |
(+) |
(+) |
(+) |
|
Spironolactone |
(-) |
(+) |
(-) |
|
Chẹn bêta |
(+) |
(+) |
(-) |
|
Chẹn alpha |
(-) |
(+) |
(+) |
|
Methyldopa |
(+) |
(+) |
(+) |
|
Chẹn canxi |
(-) |
(-) (verapamil?) |
(-) |
|
Ức chế men chuyển |
(-) |
(-) |
(-) |
|
Chẹn thụ thể angiotensin |
(-) |
(-) |
(-) |
Ghi chú : (+) có thể gây hoặc tăng nặng ; (-) không gây, không tăng nặng.
Một nghiên cứu được công bố mới đây mang tên DO-IT (DOcumentation of hypertention and metabolic syndrome in patients with Irbesartan Treatment) đã cung cấp thông tin rất đáng quan tâm về tác dụng của thuốc chẹn thụ thể angiotensin irbesartan trên chức năng tình dục 27.
DO-IT được tiến hành ở Đức từ tháng 9/2004 đến tháng 1/2006. Tham gia DO-IT có 1069 người bệnh tăng huyết áp nam giới, tuổi trung bình 59,3 (19-84 tuổi), có hội chứng chuyển hóa. Hội chứng chuyển hóa được định nghĩa là tăng huyết áp kèm ít nhất 2 trong số các yếu tố : vòng eo > 102 cm, TG > 150 mg/dl, HDL < 40 mg/dl, đường huyết lúc đói > 110 mg/dl. Sau khi được tuyển vào nghiên cứu, bệnh nhân được cho dùng irbesartan (150-300 mg/ngày) hoặc irbesartan phối hợp hydrochlorothiazide (150-300 mg + 12,5 mg/ngày) tùy theo quyết định của bác sĩ điều trị trong 6 tháng. Có 11,1% bệnh nhân đã dùng irbesartan hoặc phối hợp irbesartan-hydrochlorothiazide từ trước, 38,5% bệnh nhân được đổi từ những thuốc hạ huyết áp khác sang và 50,4% mới được dùng thuốc hạ huyết áp lần đầu. Chức năng cương, chức năng cực khoái (orgasmic function), sự ham muốn tình dục (sexual desire) và sự hài lòng về hoạt động tình dục (intercourse satisfaction) được đánh giá bằng thang diểm IIEF (International index of erectile function) (điểm IIEF càng cao, chức năng càng tốt).
Sau 6 tháng điều trị, huyết áp của bệnh nhân giảm rõ rệt (huyết áp tâm thu giảm 24 ± 15 mm Hg, p < 0,0001 và huyết áp tâm trương giảm 14 ± 9 mm Hg, p < 0,0001). Bệnh nhân dùng phối hợp irbesartan-hydrochlorothiazide có huyết áp tâm thu giảm nhiều hơn có ý nghĩa so với bệnh nhân dùng irbesartan đơn trị (25 ± 14 mm Hg so với 22 ± 15 mm Hg, p < 0,0001).
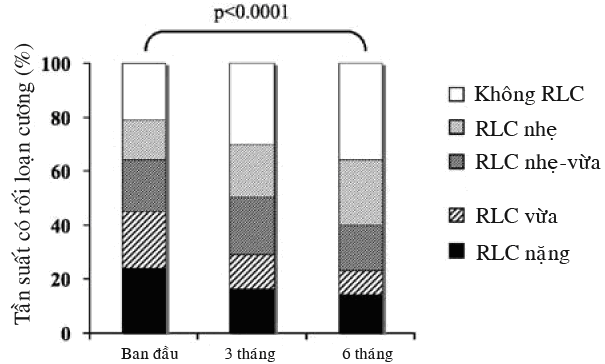
Tần suất RLC nói chung (nhẹ, nhẹ-vừa, vừa và nặng) giảm từ 78,5% ban đầu xuống còn 63,7% sau 6 tháng (p < 0,0001). Mức độ nặng của RLC cũng giảm có ý nghĩa sau 6 tháng (hình 4). Tần suất RLC giảm như nhau ở những người dùng irbesartan đơn trị (từ 74,5% xuống còn 58,3%) và những người dùng phối hợp irbesartan-hydrochlorothiazide (từ 80,9% xuống còn 66,6%). Điểm IIEF tăng 3,9 ± 7,4 ở nhóm irbesartan 150 mg, 3,5 ± 5,7 ở nhóm irbesartan 300 mg, 4,4 ± 7,0 ở nhóm irbesartan 150 mg + hydrochlorothiazide và 4,3 ± 7,2 ở nhóm irbesartan 300 mg + hydrochlorothiazide (khác biệt không có ý nghĩa giữa 4 nhóm).
Lúc mới vào nghiên cứu 80,6% bệnh nhân có ham muốn hoạt động tình dục đều đặn. Sau 6 tháng điều trị tỉ lệ này tăng lên thành 87,8% (p < 0,0001). Điểm IIEF đánh giá chức năng cực khoái và sự hài lòng về hoạt động tình dục cũng tăng lên rõ rệt sau 6 tháng dùng irbesartan hoặc irbesartan phối hợp hydrochlorothiazide. Câu hỏi được đặt ra từ kết quả nghiên cứu này là : Do đâu điều trị bằng irbesartan có hiệu quả cải thiện chức năng cương ở bệnh nhân tăng huyết áp kèm hội chứng chuyển hóa?
Từ lâu y giới đã biết angiotensin II kích thích sự sản sinh các gốc oxy tự do bên trong lớp nội mô mạch máu, các gốc oxy tự do này phá hủy NO và gây rối loạn chức năng nội mô 10. Ngoài ra, angiotensin II được tổng hợp tại chỗ trong các thể hang cũng có tác dụng trực tiếp trên hiện tượng cương, bằng chứng là tiêm angi
otensin II vào trong thể hang gây chấm dứt sự cương tự phát 28. Từ cơ chế này có thể hiểu được vì sao dùng một thuốc ức chế hệ renin-angiotensin để điều trị tăng huyết áp lại có tác dụng thuận lợi trên chức năng cương. Riêng với irbesartan, đã có nhiều báo cáo cho thấy thuốc chẹn thụ thể angiotensin này có tác dụng giảm sự đề kháng insulin, giảm các chỉ điểm của phản ứng viêm trong huyết thanh, qua đó cải thiện chức năng nội mô của người bệnh tăng huyết áp có hội chứng chuyển hóa 29,30.
Hình 4 : Ảnh hưởng của điều trị bằng irbesartan hoặc irbesartan phối hợp hydrochlorothiazide trên tần suất và mức độ rối loạn cương (nghiên cứu DO-IT).
KẾT LUẬN
Trước đây việc chăm sóc bệnh nhân RLC được xem là một lĩnh vực dành riêng cho các bác sĩ nam khoa. Các chứng cứ hiện có cho phép khẳng định RLC có thể là một biểu hiện sớm của bệnh tim mạch do xơ vữa động mạch. Vì lý do đó, trong việc chăm sóc bệnh nhân RLC rất cần thiết có sự tham gia của thầy thuốc tim mạch. Có thể tóm tắt nhiệm vụ của thầy thuốc tim mạch như sau : (1) Tầm soát bệnh tim mạch và các yếu tố nguy cơ tim mạch; (2) Điều trị bệnh tim mạch (nếu có) và kiểm soát các yếu tố nguy cơ ; (3) Tham vấn cho người bệnh cũng như cho đồng nghiệp nam khoa về mức độ an toàn của hoạt động tình dục và việc điều trị RLC tùy theo bệnh trạng.
Khi điều trị cho bệnh nhân nam giới, người thầy thuốc cần lưu ý đến sự tương tác giữa thuốc tim mạch với thuốc mà bệnh nhân có thể dùng để điều trị RLC. Người thầy thuốc cũng cần lưu ý đến tác dụng phụ có thể gặp đối với chức năng tình dục khi dùng các thuốc tim mạch, nhất là thuốc điều trị tăng huyết áp. Vì đây là một vấn đề “khó nói”, việc chủ động hỏi bệnh nhân rất cần thiết, đặc biệt trong những trường hợp bệnh nhân không tuân trị mà không xác định được lý do.
TÀI LIỆU THAM KHẢO
1) Selvin E, Burnett AL, Platz EA. Prevalence and risk factors for erectile dysfunction in the US. Am J Med 2007;120;151-157.
2) NIH Consensus Development Panel on impotence. Impotence. JAMA 1993;270:83-90.
3) Ayta IA, McKinlay JB, Krane RJ. The likely worlwide increase in erectile dysfunction between 1995 and 2025 and some policy consequences. BJU Int 1999;84:50-56.
4) Feldman HA, Johannes CB, Derby CA, et al. Erectile dysfunction and coronary risk factors: Prospective results from the Massachusetts Male Aging Study. Prev Med 2000;30:328-338.
5) Thompson IM, Tangen CM, Goodman PJ, et al. Erectile dysfunction and subsequent cardiovascular disease. JAMA 2005;294:2996-3002.
6) Gazzaruso C, Giordanetti S, De Amici E, et al. Relationship between erectile dysfunction and silent myocardial ischemia in apparently uncomplicated type 2 diabetic patients. Circulation 2004;110:22-26.
7) Gazzaruso C, Solerte SB, Pujia A, et al. Erectile dysfunction as a predictor of cardiovascular events and death in diabetic patients with angiographically proven asymptomatic coronary artery disease. J Am Coll Cardiol 2008;51:2040-2044.
8) Ma RCW, So WY, Yang X, et al. Erectile dysfunction predicts coronary heart disease in type 2 diabetes. J Am Coll Cardiol 2008;51:2045-2050.
9) McVary KT. Erectile dysfunction. N Engl J Med 2007;357:2472-2481.
10) Watts GF, Chew KK, Stuckey BGA. The erectile-endothelial dysfunction nexus: new opportunities for cardiovascular risk prevention. Nat Clin Pract Cardiovasc Med 2007;4:263-273.
11) Muller JE. Triggering myocardial infarction by sexual activity: Low absolute risk and prevention by regular physical exertion. JAMA 1996;275:1405-1409.
12) DeBusk RF. Evaluating the cardiovascular tolerance for sex. Am J Cardiol 2000;86 (suppl):51F-56F.
13) DeBusk R, Drory Y, Goldstein I, et al. Management of sexual dysfunction in patients with cardiovascular disease: recommendations of the Princeton Consensus Panel. Am J Cardiol 2000;86:175-181.
14) Douard H. Coeur et activité sexuelle. Arch Mal Coeur 1999;92:1331-1335.
15) Jackson G, Rosen RC, Kloner RA, Kostis JB. The second Princeton consensus on sexual dysfunction and cardiac risk: New guidelines for sexual medicine. J Sex Med 2006;3:28-36.
16) Cheitlin MD, Hutter AM, Brindis RG, et al. Use of sildenafil (Viagra) in patients with cardiovascular disease. ACC/AHA expert consensus document. Circulation 1999;99:168-177.
17) Kloner RA. Cardiovascular effects of the 3 phosphodiesterase-5 inhibitors approved for the treatment of erectile dysfunction. Circulation 2004;110:3149-3155.
18) Mittleman MA, MacClure M, Glasser DB. Evaluation of acute risk for myocardial infarction in men treated with sildenafil citrate. Am J Cardiol 2005;96:443-446.
19) Jackson G, Kloner RA, Costigan TM, et al. Update on clinical trials of tadalafil demonstrates no increased risk of cardiovascular adverse effects. J Sex Med 2004;1:161-167.
20) Thadani U, Smith W, Nash S, et al. The effect of vardenafil, a potent and highly selective phosphodiesterase-5 inhibitor for the treatment of erectile dysfunction, on the cardiovascular response to exercise in patients with coronary artery disease. J Am Coll Cardiol 2002;40:2006-2012.
21) Feldman HA, Goldstein I, Hatzichristou DG, et al. Impotence and its medical and psychosocial correlates: results of the Massachusetts Male Aging Study. J Urol 1994;151:54-61.
22) Giuliano FA, Leriche A, Jaudinot EO, deGendre AS. Prevalence of erectile dysfunction among 7689 patients with diabetes or hypertension, or both. Urology 2004;64:1196-1201.
23) Fogari R, Zoppi A. Effects of antihypertensive therapy on sexual activity in hypertensive men. Current Hypertension Reports 2002;4:202-210.
24) Khan MA, Morgan RJ, Mikhailidis DP. The choice of antihypertensive drugs in patients with erectile dysfunction. Curr Med Res Opin 2002;18:103-107.
25) Kloner R. Erectile dysfunction and hypertension. Int J Impot Res 2007;19:296-302.
26) King B, Pitchon R, Stern E, et al. Impotence during therapy with verapamil. Arch Intern Med 1983;143:1248-1249.
27) Baumhakel M, Schlimmer N, Bohm M, on behalf of the DO-IT Investigators. Effect of irbesartan on erectile function in patients with hypertension and metabolic syndrome. Int J Impot Res, advance online publication, 3 July 2008.
28) Kifor I, Williams GH, Vickers MA, et al. Tissue angiotensin II as a modulator of erectile function. I. Angiotensin peptide content, secretion and effects in the corpus cavernosum. J Urol 1997;157:1920-1925.
29) Sola S, Mir MQ, Cheema FA, et al. Irbesartan and lipoic acid improve endothelial fucntion and reduce markers of inflammation in the metabolic syndrome: results of the Irbesartan and Lipoic Acid in Endothelial Dysfunction (ISLAND) study.
Circulation 2005;111:343-348.
Navalkar S, Parthasarathy S, Santanam N, Khan BV. Irbesartan, an angiotensin type 1 receptor inhibitor, regulates markers of inflammation in patients with premature atherosclerosis. J Am Coll Cardiol 2001;37:440-444.










