Rối loạn lipid hỗn hợp là một sự kết hợp tăng cholesterol- lipoprotein có tỷ trọng thấp – (LDL-C) với tăng triglyceride và giảm cholesterol –lipoprotein có tỷ trọng cao (HDL- C) và có thể xảy ra trong một số rối loạn di truyền (tăng lipide máu gia đình, rối loạn beta lipoprotein máu gia đình còn được gọi tăng lipoprotein týp III), đái tháo đường, hội chứng chuyển hóa, hoặc dùng thuốc như các tác nhân ức chế miễn dịch hoặc ức chế protease.
PGS TS Trần Văn Huy FACC FESC
Bệnh nhân có rối loạn lipid máu hỗn hợp có sự gia tăng lipoprotein remmant giàu triglyceride bao gồm lipoprotein có tỷ trọng rất thấp (VLDL) và lipoprotein có tỷ trọng trung gian (IDL) cũng như các phân tử LDL nhỏ hạt. Non-HDL-C (cholesterol không HDL) được dùng để chỉ cả những phân tử giàu choletreol và giàu triglyceride, nó được xem như tổng số các cholesterol sinh xơ vữa chứ không chỉ đơn thuần mức LDL-C nghĩa là bao gồm VLDL-C và LDL-C [1]. Non-HDL-C được tính bằng cholesterol toàn phần trừ HDL cholesterol [1,3,5,6].
Hiện nhiều thử nghiệm lâm sàng cho thấy điều trị giảm LDL-C bằng statin đã làm giảm nguy cơ tương đối bệnh tim mạch từ 25-45% [1]. Trong khi đó rối loạn lipid máu sinh xơ vữa hay rối loạn lipid máu hỗn hợp vẫn còn là một rối loạn lipid máu phức tạp và đang còn nhiều thách thức vì chưa có chứng cứ rõ ràng về điều trị có hiệu qủa. Tuy nhiên thực tế ngay khi kiểm soát tốt LDL-C bằng statin liều cao nhưng vẫn còn khoảng gần 60% nguy cơ tim mạch, nên một số nhà khoa học gọi là yếu tố nguy cơ tồn dư mà trong đó vai trò rối loạn lipid sinh xơ vữa do sự mất cân bằng giữa yếu tố sinh xơ vữa apoliporotein giàu triglyceride và yếu tố chống xơ vữa apolipopreotein A-I -lipoprotein như HDL-C nên cần xem xét điều trị tích cực hơn nữa với vai trò mục tiêu non-HDL-C [2,3].
Tuy nhiên theo khuyến cáo ACC/AHA 2013 về tăng cholesterol của Hoa Kỳ (ATP IV) không ghi nhận một thử nghiêm ngẫu nghiên đối chứng (RCT) nào có chứng cứ hiệu qủa điều trị cho mục tiêu LDL-C và non-HDL-C, đặc biệt trong thử nghiệm AIM-HIGH [9] cho thấy kết qủa âm tính nên đã không xem xét về mục tiêu non- HDL-C cho điều trị tăng cholesterol máu. Theo khuyến cáo nầy các rối loạn lipid máu phức tạp chưa được đề cập mà sẽ được xem xét câp nhật trong tương lai [4].
Vậy rối loạn lipid hỗn hợp có cần điều trị không và điều trị như thế nào?.
Theo các khuyến cáo của ATP III [5], Hội Tim Mạch Châu Âu/Hội Xơ Vữa Câu Âu (ESC/EAS) 2011 [3], Hội Nội Tiết Hoa Kỳ (AACE) 2012 [6], Hội Tim Mạch Canada (CCS) [21] đặc biệt khuyến cáo của Hội Xơ Vữa quốc Tế (IAS)2014[1] và mới đây nhất 9/2014 Hội Lipid Quốc Gia Hoa Kỳ (NLA) [22] đều thống nhất cần xem xét điều trị và nhấn mạnh mục tiêu non-HDL- C với các chứng cứ ảnh hưởng lên nguy cơ tim mạch và điều trị rối loạn lipid máu hỗn hợp được đơn giản hóa bằng điều trị đạt mục tiêu non-HDL-C, trong đó IAS và NLA còn xem mục tiêu non –HDL-C như mục tiêu chính và LDL –C như mục tiêu thay thế cho điều trị rối loạn lipid máu (bảng 1, 2) [1,22]. Trong bài báo mới đây của Smith & Grundy khi nói về khuyến cáo ACC/AHA 2013 tăng cholesterolcũng xác nhận “liệu pháp hạ cholesterol” có thể áp dụng cả LDL-C và /hoặc Non-HDL-C [20]. Cho nênhội đồng khuyến cáo của Hội Tim Mạch Việt Nam đồng thuận nên dùng và điều trị mục tiêu non-HDL -C cho các trường hợp rối loạn lipid máu hỗn hợp.
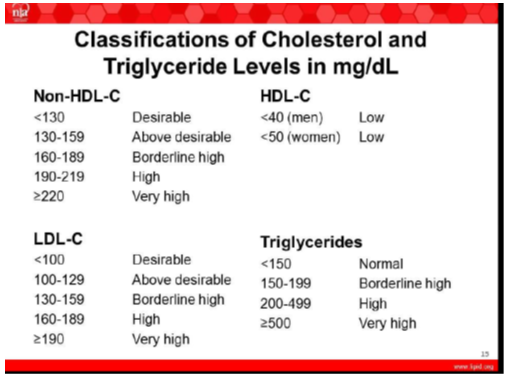
Bảng 1. Phân loại mức cholesterol và triglyceride theo khuyến cáo của Hội Lipid Hoa Kỳ 9/2014 theo mg/dL
Cần dựa vào mục tiêu non HDL-C cho điều trị rối loạn lipid máu hỗn hợp, vì non- HDL-C là bao gồm tất cả các choleterol có hại sinh xơ vữa, non- HDL-C không cần xét nghiệm lúc đói dễ chẩn đoán và đang có bằng chứng nó dự đoán nguy cơ tim mạch mạnh hơn LDL-C. [1]
Những bằng chứng hiện hành cho thấy so với LDL-C, non-HDL-C dự đoán nguy cơ tim mạch bằng hoặc mạnh hơn trong những nhóm bệnh nhân với tăng triglyceride trung bình (200-500mg/dl), đái tháo đường, đề kháng insulin và/ hoặc đã có bệnh tim mạch [6,7]
Mục tiêu điều trị non-HDL-C là trên mục tiêu LDL-C 30mg/dl [1,3,5,6]
Kết qủa của một số phân tích gộp cho thấy có sự gia tăng nguy cơ các biến cố tim mạch với mức tăng non–HDL-C. Các nghiên cứu cho thấy bệnh nhân với mức LDL-C <100mg/dl và non-HDL-C >130mg/dl có sự gia tăng 32% biến cố tim mạch (tỷ số chênh HR: 1.32; 95% CI: 1.17–1.50) so với bệnh nhân có mức LDL-C và non –HDL-C lần lượt <100mg/dl và <130mg/dl (hình 1) [7]. Các kết qủa nghiên cứu cũng cho thấy bệnh nhân điều trị với mức LDL–C đạt tối ưu vẫn gia tăng nguy cơ tim mạch khi mức HDL-C thấp. Hậu phân tích nghiên cứu TNT cho thấy mức HDL-C thấp là gắn với gia tăng nguy cơ tim mạch dù bệnh nhân đã điều trị liều cao atorvastatin
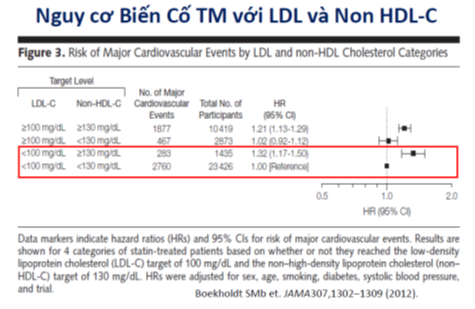
Hình 1. Nguy cơ biến cố tim mạch với LDL –C và Non HDL-C
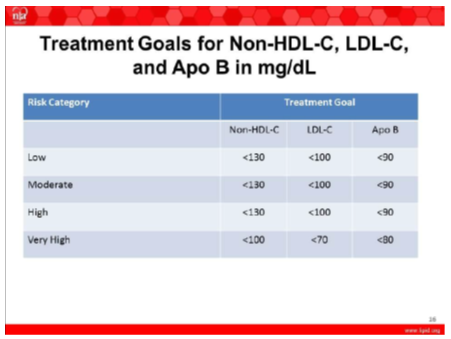
Bảng 2. Mục tiêu điều trị rối loạn lipid theo khuyến cáo Hội Lipid Hoa Kỳ 9/2014
(80mg/ ngày) bao gồm những bệnh nhân có mức LDL-C đạt được <70mg/dl (1.8 mmol/L) [8].
Cho đến nay, điều trị rối loạn lipid máu, statin vẫn là thuốc chọn lựa hàng đầu cho cả mục tiêu LDL–C và non-HDL-C, tuy nhiên khi không đạt mục tiêu hay kết qủa điều trị hạ lipid bằng statin không như kết qủa của khuyến cáo ATP IV hay không dung nạp liều cao cần xem xét phối hợp thuốc đặc biệt ở nhóm bệnh nhân nguy cơ cao mặc dù chứng cứ RCT còn hạn chế IIb C [20].
Hiện có 5 nhóm thuốc có thể phối hợp với statin bao gồm các resin acid mật, ezetimibe, acid nicotinid, fibrates (như fenofibrate) và acid béo n-3. Tuy nhiên chỉ có niacin là được nghiên cứu phối hợp với statin liều cao trong dự phòng thứ phát [1]. Trong nghiên cứu AIM-HIGH và HPS-2 THRIVE phối hợp thêm niacin vào liệu trình statin liều cao đã thất bại là giảm thêm các biến cố tim mạch do xơ vữa, mặc dù phối hợp nầy có cho thấy hiệu qủa giảm xơ vữa đã được chứng minh trước đó nhưng kết cục lâm sàng lại không được chứng minh [1, 9,10]. Đối với phối hợp statin với các resin acide mật hiện chưa có nghiên cứu với liều cao statin [1]. Ezetimide phối hợp với statin liều cao đã được nghiên cứu trong IMPROVE IT, tuy nhiên kết qủa nầy chưa công bố [1, 11]. Nghiên cứu ACCORD về phối hợp fenofibrtae với statin cho thấy không giảm thêm nguy cơ tim mạch ở bệnh nhân đái tháo đường so với một mình statin nhưng cho thấy an toàn [12], tuy nhiên trong phân tích nhánh [13] và các phân tích gộp [14,15] cho thấy phối hợp nầy có hiệu qủa trên các biến cố tim mạch và vi mạch khi có triglyceride cao >204 mg/dl và HDL-C thấp <34mg /dl đã giảm 35% nguy cơ tương đối [14,15]. Đối với phối hợp statin với omega 3 bổ sung thêm không cho thấy có lợi trong dự phòng thứ phát ngoài một nghiên cứu của Nhật Bản JELIS cho thấy thêm acid eicosapentaenoic (EPA) là có lợi [1,16]
Vậy liệu pháp phối hợp thuốc cho những trường hợp rối loạn lipid máu khi không đạt kết qủa LDL-C bằng statin liều cao là giảm >50% (ATP IV) hay tối ưu <70mg/dl (ATP III), hoặc trong rối loạn lipid hỗn hợp điều trị statin liều cao đạt mục tiêu LDL –C nhưng không đạt mục tiêu non-HDL –C với HDL –C thấp và trigylyceride cao sẽ phối hợp thuốc gì có hiệu qủa ?
Trong tăng cholestreol đơn thuần khi liệu pháp statin liều cao không đạt mục tiêu giảm LDL-C >50% hay LDL <70mg/dl đối với bệnh nhân đã có bệnh tim mạch hay thuộc nhóm nguy cơ cao, rất cao thì nên xem xét phối hợp acid mật resin hoặc ezetimde cộng thêm với statin để đạt mục tiêu [1,3].
Trong rối loạn lipid máu hỗn hợp khi dùng statin liều cao giảm >50% LDL –C ban đầu hay đạt mục tiêu LDL-C <70mg/dl (1.8 mmol/L) đối với nhóm bệnh nhân đã có bệnh tim mạch, nguy cơ cao, rất cao nhưng non- HDL-C và triglyceride vẫn còn cao hoặc không đạt các mục tiêu LDL-C và non –HDL-C như các khuyến cáo thì nên xem xét phối hợp statin với fibrate, niacin hay liều cao omega 3 [1,3, 20].
Bảng tóm lược điều trị rối loạn lipid máu hỗn hợp theo khuyến cáo hội Tim Mạch Việt Nam
|
Bảng 1: Khuyến cáo điều trị rối loạn lipid hổn hợp
|
||
|
Khuyến cáo |
Loại |
Mức chứng cứ |
|
Trong rối loạn lipid máu hỗn hợp. Statin vẫn là liệu pháp hàng đầu, khi không đạt mục tiêu LDL-C và non-HDL-C nên xem xét phối hợp thêm thuốc thứ hai |
IIb |
C |
|
Phối hợp statin + fenofibrate có thể ưu tiên xem xét, đặc biệt khi có HDL thấp và TG tăng |
IIb |
B |
|
Phối hợp statin + niacin có thể xem xét nhưng chưa có chứng cứ lâm sàng và chú ý tác dụng phụ bừng mặt không dung nạp |
IIb |
C |
|
Nếu TG vẫn chưa kiểm soát được bằng statin hoặc fenofibrate, có thể cho thêm omega 3 vì nó cho thấy an toàn và dung nạp tốt dù hiệu qủa còn khiêm tốn |
IIb |
C |
Tài liệu tham khảo
1. Grundy SM, Arai H, Barter P, et al. The International Atherosclerosis Society: An International Atherosclerosis Society Position Paper: Global recommendations for the management of dyslipidemia. Full report. Atherosclerosis 2014;232:410–3
2. Fruchart JC et al. Residual macrovascular risk in 2013: what have we learned? Cardiovascular Diabetology 2014, 13:26
3. Reiner Z, Catapano AL, De Backer G, Graham I, Taskinen MR, Wiklund O, Agewall S, Alegria E, Chapman MJ, Durrington P, Erdine S, Halcox J, Hobbs R, Kjekshus J, Filardi PP, Riccardi G, Storey RF, Wood D, ESC Committee for Practice Guidelines (CPG) 2008–2010 and 2010–2012 Committees: ESC/EAS guidelines for the management of dyslipidaemias: the Task Force for the management of dyslipidaemias of the European Society of Cardiology (ESC) and the European Atherosclerosis Society (EAS). Eur Heart J 2011, 32:1769-1818
4. StoneNJ,RobinsonJ,LichtensteinAH,MerzCN,BlumCB,EckelRH,GoldbergAC,GordonD,Levy D, Lloyd- Jones DM, McBrideP, SchwartzJS, SheroST, SmithSCJr, WatsonK, WilsonPW.2013ACC/AHA Guideline on the Treatment of Blood Cholesterol to Reduce Atherosclerotic Cardiovascular Risk in Adults:A Report of the American College of Cardiology/American Heart Association Task Force on Practice. Guidelines.Circulation2013[Epubaheadofprint].
5. National Cholesterol Education Program (NCEP) Expert Panel on Detection, Evaluation, and Treatment of High Blood Cholesterol in Adults (Adult Treatment Panel III). Third report of the National Cholesterol Education Program (NCEP) Expert Panel on Detection, Evaluation, and Treatment of High Blood Cholesterol in Adults (Adult Treatment Panel III) final report. Circulation106,3143–3421 (2002).
6. American Association of Clinical Endocrinologists guidelines for Management of Dyslipidemia and Prevention of Atherosclerosis ..Endocr Pratic 2012 ;18 supl 1
7. Boekholdt SM, Arsenault BJ, Mora S et al. Association of LDL cholesterol, non-HDL cholesterol, and apolipoprotein B levels with risk of cardiovascular events among patients treated with statins: a meta-analysis. JAMA307,1302–1309 (2012).
8. Barter P, Gotto AM, LaRosa JC et al. HDL cholesterol, very low levels of LDL cholesterol, and cardiovascular events. N. Engl. J. Med.357,1301–1310 (2007).
9. Guyton JR, Slee AE, Anderson T, Fleg JL, Goldberg RB, Kashyap ML, Marcovina SM, Nash SD, OBrien KD, Weintraub WS, Xu P, Zhao XQ, Boden WE: Relationship of lipoproteins to cardiovascular events. The AIM-HIGH Trial (Atherothrombosis Intervention in Metabolic Syndrome With Low HDL/High Triglycerides and Impact on Global Health Outcomes). J Am Coll Cardiol 2013, 62:1580-1584.
10. HPS2-THRIVE Collaborative Group: HPS2-THRIVE randomized placebo-controlled trial in 25 673 high-risk patients of ER niacin/laropiprant: trial design, pre-specified muscle and liver outcomes, and reasons for stopping study treatment. Eur Heart J 2013, 34:1279-1291.
11. CannonCP, GiuglianoRP, BlazingMA, etal.IMPROVE-IT InvestigatorsRationale and design of IMPROVE-IT (IMProved Reduction of Outcomes: Vytorin Efficacy International Trial): comparison of ezetimibe/simvastatin versus simvastatin monotherapy on cardiovascular outcomes in patients with acute coronary syndromes. Am Heart J. 2008;156:826–832
12. ACCORD Study Group. GinsbergHN, ElamMB, LovatoLC, etal.Effects of combination lipid therapy in type 2 diabetes mellitus [Erratum in N Engl J Med. 2010;6;362:1748]. N Engl J Med. 2010;362:1563–1574
13. ElamM, LovatoLC, GinsbergH. Role of fibrates in cardiovascular disease prevention, the ACCORD-Lipid perspective. Curr Opin Lipidol. 2011;22:55–61
14. LeeM, SaverJL, TowfighiA, ChowJ, OvbiageleB. Efficacy of fibrates for cardiovascular risk reduction in persons with atherogenic dyslipidemia: a meta-analysis. Atherosclerosis. 2011;217:492–498
15. Sacks FM, Carey VJ, Fruchart JC: Combination lipid therapy in type 2 diabetes. N Engl J Med 2010, 363:692-684
16. Yokoyama M, Origasa H, Matsuzaki M, Matsuzawa Y, Saito Y, Ishikawa Y, Oikawa S, Sasaki J, Hishida H, Itakura H, Kita T, Kitabatake A, Nakaya N, Sakata T, Shimada K, Shirato K, Japan EPA lipid intervention study (JELIS) Investigators: Effects of eicosapentaenoic acid on major coronary events in hypercholesterolaemic patients (JELIS): a randomized open-label, blinded endpoint analysis.Lancet 2007, 369:1090-1098.
17. Rizos EC, Ntzani EE, Bika E, Kostapanos MS, Elisaf MS: Association between omega-3 fatty acid supplementation and risk of major cardiovascular disease events: a systematic review and meta-analysis. JAMA 2012, 308:1024-1033.
18. Raymond C, Cho L, Rocco M, Hazen SL. New cholesterol guidelines: worth the wait? Cleve Clin J Med 2014;81:11–19.
19. Gudzune KA, Monroe AK, Sharma R, Ranasinghe PD, Chelladurai Y, Robinson KA. Effectiveness of Combination Therapy With Statin and Another Lipid-Modifying Agent Compared With Intensified Statin Monotherapy: A Systematic Review. Ann Intern Med 2014. [Epub ahead of print].
20. Smith SC, Grundy SM 2013 ACC/AHA Guideline Recommends Fixed-Dose Strategies Instead of Targeted Goals to Lower Blood Cholesterol. J Am Coll Cardiol 2014;64:601–12
21. Anderson TJ, Gregoire J, Hegele RA, et al. 2012 update of the Canadian Cardiovascular Society guidelines for the diagnosis and treatment ofdyslipidemia for the prevention of cardiovascular disease in the adult. Can J Cardiol 2013;29:151–67.
22. Jacobson TA et al. 2014 National Lipid Association recommendations for patient-centered management of dyslipidemia. Jour Clin Lipid (2014) 8, 473–488







