Hội chứng QT dài (long QT syndrome: LQTS) là một hội chứng được nhận biết trên điện tâm đồ (ECG) có đặc trưng bằng khoảng thời gian QT kéo dài do rối loạn tái cực cơ tim. Hội chứng này có nguy cơ làm tăng lên các loạn nhịp tim nguy hiểm, được biết như xoắn đỉnh (torsades de pointes: TdP)…
TS Phạm Hữu Văn
Hội chứng QT dài (long QT syndrome: LQTS) là một hội chứng được nhận biết trên điện tâm đồ (ECG) có đặc trưng bằng khoảng thời gian QT kéo dài do rối loạn tái cực cơ tim. Hội chứng này có nguy cơ làm tăng lên các loạn nhịp tim nguy hiểm, được biết như xoắn đỉnh (torsades de pointes: TdP)…
CHẨN ĐOÁN
Khoảng QT thường được đo từ khởi đầu của phức bộ QRS đến điểm kết thúc của sóng T ở chuyển đạo II trong 12 chuyển đạo cơ bản. Khoảng QT thay đổi nghịch với tần số nhịp tim, do đó, cần điều chỉnh thời gian QT khi có sự thay đổi tần số. QT điều chỉnh (QTc) có thể được tính toán từ công thức Bazett:
QTc = khoảng QT ÷ căn bậc 2 của khoảng RR (tính bằng sec)
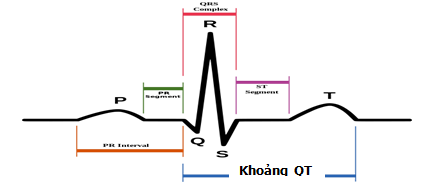

Hình 1. Cách xác định QT trên điện tâm đồ
Giá trị thông thường được tính QTc là ≤ 0,44-0,46 giây (440-460 mili giây). Một QTc hơn 0,44 giây được xem là kéo dài ở nam giới, phạm vi bình thường nói chung được mở rộng để 0,45-0,46 giây ở phụ nữ. Công bố khoa học của AHA / ACC năm 2011 về ngừa xoắn đỉnh ở bệnh viện đề nghị một QTc vượt phân vị thứ 99 cần được xem xét là kéo dài bất thường. Điều này tương ứng với QTc > 470 ms cho nam giới và > 480 ms cho phụ nữ. Một QTc > 500 ms được coi là rất bất thường cho cả nam giới và phụ nữ.
Trong số bệnh nhân LQTS mắc phải, cần được quan tâm nhiều hơn khi sự gia tăng 25% trong QTc so với mức cơ bản, nguy cơ TdP không thay đổi dự đoán với QTc nhưng nguy cơ là lớn nhất khi QTc dài hơn 0.50 giây.
Hạn chế của công thức Bazett là tạo ra giá trị QTc quá dài khi nhịp tim nhanh hơn (đặc biệt vượt quá 85 phút). Một cuộc thảo luận chi tiết trong đó dẫn nên được sử dụng để đo lường, làm thế nào để đo khoảng thời gian, phương pháp điều chỉnh cho những thay đổi với nhịp tim, các giới hạn của mức bình thường và các yếu tố khác được sử dụng trong chẩn đoán đang được các nhà chuyên môn xem xét.
Hội chứng QT dài có thể hoặc di truyền hoặc mặc phải. Với sự phát triển về hiểu biết, cũng như sử dụng phổ biến các thuốc trong lâm sàng, càng ngày người ta càng xác định được nhiều thuốc, không chỉ các thuốc trong điều trị bệnh lý tim mạch, mà các các thuốc không phải tim mạch có thể gây ra QT kéo dài. Việc hiểu rõ các thuốc, cũng như các yếu tố thúc đẩy hội chứng QT dài để có biện pháp dự phòng và điều trị là hết sức quan trong lâm sàng. Do LQTS mắc phải thường do hậu quả điều trị bằng thuốc, hạ kali máu, hoặc giảm magiê máu. Ngoài ra, một số bệnh nhân với LQTS mắc phải có một tiềm ẩn “hình thái không hoàn toàn” (forme fruste) của LQTS bẩm sinh. Các triệu chứng đầu tiên ở các bệnh nhân có LQTS bao gồm hồi hộp, ngất, các cơn co giật và đột tử tim (SCD). Trong chuyên đề này chúng tôi muốn trình bầy về sinh lý bệnh, nguyên nhân, các yếu tố thúc đẩy và điều chỉnh hội chứng QT dài mắc phải.
SINH BỆNH HỌC
Sinh bệnh học của LQTS là một chuyên đề lớn, chúng tôi xin nhắc lại một số điểm cơ bản. Cơ chế được giả định cho các xoắn đỉnh được thúc đẩy do thuốc là do phát triển sau khử cực sớm (early afterdepolarizations) và hoạt động khởi kích (triggered activity) trong tái cực bị kéo dài.
Có sự khác biệt về sinh lý bệnh giữa hình thái LQTS mắc phải và bẩm sinh:
• VT đa hình trong LQTS mắc phải phổ biến nhất được thúc đẩy bằng các khoảng RR ngắn dài. Khoảng thời gian này thường được gây ra bằng nhát bóp thất sớm tiếp theo bằng ngừng bù (compensatory pause) (hình 2.). VT đa hình cũng có thể xảy ra trong sự kết hợp với nhịp tim chậm hoặc các khoảng ngừng thường xuyên; do đó, hình thái LQTS mắc phải đôi khi được gọi là LQTS “phụ thuộc vào các khoảng ngừng”.
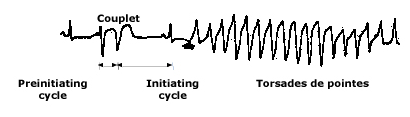
Hình 2.Có khoảng RR ngắn trước khởi đầu do khoảng ghép thất tiếp sau bằng vòng dài khởi đầu tạo ra khoảng nghỉ bù sau khoảng ghép.
(couplet: khoảng ghép. Initiating cycle: vòng khởi đầu)
Sự kết hợp giữa nhịp tim chậm và TdP được thúc đẩy do thuốc chống loạn nhịp được cho là có liên quan tới đặc tính của một số các loại thuốc được gọi là “phụ thuộc sử dụng đảo ngược,” được định nghĩa là sự tương quan nghịch đảo giữa nhịp tim và khoảng thời gian QT. Kết quả là, khoảng thời gian QT giảm khi nhịp tim tăng và kéo dài khi nhịp tim chậm. Điều này giải thích lý do tại sao thuốc gây ra torsades de pointes thường được thấy nhiều hơn với nhịp tim chậm.
Sự phụ thuộc sử dụng đảo ngược có thể được qua trung gian bằng một phần các thay đổi ở nồng độ kali ngoại bào. Hầu như tất cả các loại thuốc tạo ra LQTS hoạt động bằng cách ngăn chặn dòng IKr ra ngoài, qua trung gian bằng kênh kali được mã hóa bằng gen HERG. Mức độ ngăn chặn do thuốc của IKr, các thành phần nhanh của dòng kali tinh lọc bị chậm trễ chịu trách nhiệm cho khử cực pha 3, liên quan một cách đảo nghịch đến cả hai nồng độ kali ngoại bào và tần số tim. Tần số tim thấp hơn gây ra chuyển rời kali ra ngoài tế bào ít hơn trong quá trình tái cực (trước khi tái lập lại bằng bơm Na-K-ATPase), từ đó tái cực ít hơn. Sự giảm xuống được kết hợp trong nồng độ kali ngoại bào làm gia tăng mức độ ức chế IKr được thúc đẩy do thuốc, làm tăng khoảng thời gian QT.
• Trái ngược với sự kết hợp với nhịp chậm và các khoảng ngừng được nhận thấy trong LQTS mắc phải, loạn nhịp tim thường tiếp sau tăng đột ngột giao cảm (adrenergic) (như gắng sức hoặc kích thích) trong một số hình thái của LQTS bẩm sinh, đặc biệt là LQTS type 1 và 2.
Tuy nhiên, những sự khác biệt giữa LQTS mắc phải và bẩm sinh không tuyệt đối. Điều này được minh họa trong một nghiên cứu quan sát 15 bệnh nhân có LQTS bẩm sinh trong đó TdP “phụ thuộc vào khoảng ngưng”, đặc trưng nhiều hơn của hình thái mắc phải đã được ghi nhận ở 14 bệnh nhân.
XOẮN ĐỈNH(torsades de pointes)
Có thể nói Torsades de pointes (TdP) là một hình thái của nhịp nhanh thất đa hình (VT) xuất hiện trong tình huống kéo dài khoảng QT bẩm sinh hay mắc phải gây ra các triệu chứng chủ yếu của LQTS. VT đa hình được định nghĩa là nhịp thất nhanh > 100 nhịp / phút với sự thay đổi thường xuyên trục QRS, hình dạng, hoặc cả hai. Trong trường hợp đặc biệt của TdP, các thay đổi luân phiên theo chu kỳ của trục QRS, hình sin, tiến triển (hinh 3). Các đỉnh của phức hợp QRS dường như “xoay” xung quanh đường đẳng điện của đường ghi; vì thế tên torsades de pointes hay “xoắn đỉnh”.
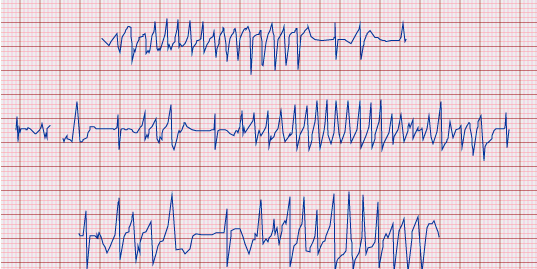
Hình 3. Xoắn đỉnh trên điện tâm đồ bề mặt
Các đặc trưng điển hình của TdP bao gồm một khoảng QT kéo dài đứng trước, đặc biệt ở nhát bóp xoang cuồi cùng ngay trước khởi đầu của rối loạn nhịp, tần số thất 160 đến 250 / phút, các khoảng RR không đều, chu kỳ của trục QRS qua 1800 mỗi 5 đến 20 nhắc bóp. TdP thường tồn tại ngắn và kết thúc một cách tự phát. Tuy nhiên, hầu hết bệnh nhân trải qua nhiều cơn loạn nhịp phức tạp, các cơn này có thể xảy tái lại kế tiếp nhanh chóng, có khả năng suy biến đến rung thất và đột tử.
Xoắn đỉnh do thuốc
Thuốc là nguyên nhân phổ biến của LQTS mắc phải và TdP. Nhiều loại thuốc có liên quan, nhiều thuốc tiếp tục được xác định bổ sung. Các nhóm thuốc chính làm kéo dài khoảng QT gồm (bảng dưới đây):
• Các thuốc chống loạn nhịp
• Một số thuốc kháng histamin không có tác dụng an thần (ví dụ:, terfenadine và astemizole)
• Thuốc kháng sinh nhóm macrolid
• Một số thuốc tác động lên thần kinh (psychotropic)
• Một số thuốc vận động dạ dầy (motility) (ví dụ:, cisapride)
Khó có thể xác định nguy cơ tuyệt đối và tương đối của nhiều loại thuốc liên quan đến QT kéo dài, do các tư liệu chỉ dựa trên các thông báo trường hợp hoặc các nhóm quan sát nhỏ.
Một số loại thuốc đã không còn sử dụng do chúng làm tăng nguy cơ TdP (ví dụ: cisapride, terfenadine, astemizole). Chúng ta có thể cập nhật các thuốc gây kéo dài QT trên trang mạng của Trung tâm Đại học Arizona cho giáo dục và nghiên cứu có địa chỉ www.qtdrugs.org.
Tầm quan trọng của blốc các HERG
Hầu như tất cả các loại thuốc tạo ra LQTS hoạt động bằng cách blốc dòng IKr qua trung gian kênh kali được mã hóa bằng gene HERG. Ngoài ra, một trong những hình thái LQTS bẩm sinh, LQTS type 2, do đột biến trong HERG.
Mối quan hệ giữa mức độ của blốc HERG gây ra do thuốc và nguy cơ loạn nhịp thất và đột tử được mô tả trong một báo cáo từ chương trình giám sát quốc tế về thuốc của Tổ Chức Y Tế thế giới. Đối với 52 thuốc liên quan đến QT kéo dài và TdP, các nhà điều tra so sánh nồng độ huyết tương đạt được trong quá trình sử dụng lâm sàng thông thường. Định nghĩa là nồng độ huyết tương điều trị hiệu quả an toàn (effective free therapeutic plasma concentration: ETCP), đối với nồng độ trong ống nghiệm của các thuốc ức chế 50% các kênh kali (IC50). Tỷ lệ của các giá trị (ETCP/IC50) được coi là thước đo của cửa sổ điều trị / độc. Các kết quả sau đây đã được báo cáo:
• Tỷ lệ ETCP/IC50 phân bố từ 0.00003 cho nifedipine (cho thấy mức độ thuốc nói chung sử dụng lâm sàng đáng kể thấp hơn mức cần thiết để ngăn chặn kênh kali), đến 29.7 cho thioridazine (chỉ ra mức độ thông thường có hoạt động blốc kênh kali đáng kể).
• Tám thuốc có tỷ lệ > 1, bao gồm cisapride, sparfloxacin, quinidine, ibutilide và thioridazine.
• Có mối quan hệ tuyến tính giữa tỷ lệ ETCP/IC50 và các tỷ lệ đã được thông báo về tiêu chí hỗn hợp của ngưng tim, đột tử, xoắn đỉnh, nhịp nhanh thất và rung thất.
Tỷ lệ với các thuốc chuyên biệt
Khó có thể ước tính tỷ lệ TdP do thuốc và có thể cao hơn so với đề nghị qua các ca được chứng minh bằng tư liệu. Khả năng này được minh họa trong một nghiên cứu quan sát 500.000 người ở Hà Lan. Trong nhóm này, 775 trường hợp SCD được xác định trong khoảng thời gian dưới 9 năm và mỗi trường hợp đều được đối chiếu với 10 ca chứng. Những phát hiện sau đây đã được ghi nhận:
• Sử dụng bất kỳ thuốc không phải thuốc tim làm kéo dài QT đều có liên quan đến tăng đáng kể nguy cơ của SCD (nguy cơ có điều chỉnh 2,7), kết hợp với thuốc chống loạn thần có nguy cơ cao nhất (nguy cơ có điều chỉnh 5.0).
• Nguy cơ cao hơn ở phụ nữ và ở người vừa mới bắt đầu thuốc làm kéo dài QT.
• Sử dụng thuốc kéo dài QT trước đó không liên quan SCD (OR 0.9).
Mặc dù những kết quả này cho thấy TdP do thuốc có thể phổ biến hơn trường hợp được gợi ý chứng minh bằng tài liệu, số lượng tuyệt đối biến cố vẫn còn thấp và chiếm một tỷ lệ nhỏ các biến cố SCD (24 của 775 bệnh nhân SCD (3.1%) hiện đang sử dụng thuốc có kéo dài QT).
Tần số tương đối của các nguyên nhân khác nhau do thuốc TdP sẽ thay đổi theo dân số nghiên cứu và các loại thuốc có sẵn (ví dụ, cisapride là không dễ dàng có sẵn tại Hoa Kỳ, nhưng có sẵn ở một số nước khác). Phạm vi các kết quả có thể được minh họa bằng các quan sát sau:
• Trong số 761 trường hợp TdP do thuốc được Trung tâm theo dõi thuốc của tổ chức Y tế Thế giới từ năm 1983 đến năm 1999, các loại thuốc phổ biến nhất là sotalol và cisapride (17 và 13%).
• Khi xem xét 92 bệnh nhân bị TDP do thuốc ở Hoa Kỳ, thuốc chống loạn nhịp gây ra ở 71 (77%).
Trong số các loại thuốc đang sử dụng tại Hoa Kỳ, tỷ lệ TdP cao từ các thuốc chống loạn nhịp, đặc biệt nhóm IA và nhóm III và thuốc hướng thần .
Các thuốc chống loạn nhịp
– Quinidine, thuốc chẹn kênh natri nhóm IA là nguyên nhân gây ra biến chứng thường gặp nhất của TdP do thuốc, tỷ lệ là 0.6 đến 1.5%. Hầu hết các trường hợp xảy ra trong vòng 48 giờ kể từ khi bắt đầu điều trị thuốc, các yếu tố liên quan là hạ kali máu và nhịp tim quá chậm. Tỷ lệ có thể giảm bằng cách chú ý cẩn thận để điều chỉnh hạ kali và magiê trước khi điều trị và ngừng điều trị nếu xuất hiện QT dài ra. Mặc dù quinidine gây ra QT kéo dài và TdP (“ngất quinidine”) thường có liên quan đến liều, những bất thường này có thể là một phản ứng mang tính riêng biệt, xảy ra khi liều thuốc và nồng độ huyết thanh thấp. Có điều này là do ngay cả nồng độ thấp trong huyết thanh của quinidin có thể chặn các kênh HERG. Loạn nhịp bị thúc đẩy có thể dẫn đến tăng tỷ lệ tử vong khi quinidine được sử dụng để duy trì nhịp xoang sau khi sốc điện ở bệnh nhân rung nhĩ.
– Mặc dù TdP xảy ra với disopyramid và procainamide (cũng là nhóm IA), tỷ lệ còn chưa được biết, nhưng có thể thấp hơn so với quinidine. Với liệu pháp procainamide, có khả năng QT kéo dài và TdP kết quả từ các chất chuyển hóa chính của thuốc, N-acetylprocainamide (NAPA), trong đó nhóm III chẹn kênh kali hoạt động và do đó gây ra QT kéo dài. Biến chứng này có thể phổ biến hơn ở những bệnh nhân nhanh chóng chuyển hóa procainamide bằng acetyl hóa (ví dụ, acetylators nhanh ) và có mức độ NAPA cao.
– Sotalol (nhóm III) gây QT kéo dài và TdP ở khoảng 2% đàn ông và 4% phụ nữ trong quá trình điều trị. Không giống như quinidine, những biến chứng này thường có liên quan đến liều lượng và nồng độ trong máu. Kết quả, điều trị sotalol nên được bắt đầu và tăng liều ở nội bệnh viện để dễ dàng theo dõi nhịp tim và đánh giá.
– Dofetilide (nhóm III) có liên quan với TdP trong hai nghiên cứu lớn ở 0,9% bệnh nhân vừa bị nhồi máu cơ tim và rối loạn chức năng thất trái và 3.3% bệnh nhân suy tim. Phần lớn các đợt xảy ra trong ba ngày đầu tiên, thời điểm tăng cao nhất của khoảng QT. Do đó, bệnh nhân phải nhập viện vì ít nhất 3 ngày khởi đầu điều trị dofetilide để có thể dễ dàng theo dõi các chỉ số độ lọc creatinine, theo dõi tim và hồi sức tim.
Thúc đẩy loạn nhịp là phản ứng độc hại phổ biến nhất với ibutilide tĩnh mạch (nhóm III), loạn nhịp tim bao gồm nhịp nhanh thất đa hình tam thời (2,7% bệnh nhân ), nhịp nhanh thất đa hình dai dẳng (1,7%), nhịp nhanh thất đơn hình tạm thời (4,9%) và VT đơn hình dai dẳng (0,2%). Một nghiên cứu cũng tìm thấy mối liên hệ giữa TdP dai dẳng và bệnh sử suy tim hoặc phân suất tống máu thấp. TdP dai dẳng xảy ra ở 5,4% so với 0,8% ở bệnh nhân không có suy tim, tương ứng.
Amiodarone (nhóm III) kéo dài dáng kể QT. Tuy nhiên, trái ngược với các thuốc chống loạn nhịp khác thuộc nhóm III, amiodarone hiếm khi được kết hợp với TdP, trừ khi dùng đồng thời với một thuốc nhóm IA hoặc khi có hạ kali máu. Tỷ lệ ước tính của TdP là ít hơn 1% của tất cả, xem xét 738 bệnh nhân trong nghiên cứu ngẫu nhiên điều trị liều thấp (≤ 400 mg / ngày) trong ít nhất một năm, không có trường hợp TdP. Một số yếu tố góp phần vào sự hiếm có của TdP với amiodarone: thiếu sự phụ thuộc sử dụng đảo ngược, phong tỏa đồng thời các kênh canxi loại L và sự không đồng nhất của tái cực thất ít hơn (QT phân tán ít hơn).
Các thuốc hướng tâm thần(Psychotropic medications)
Haloperidol là chủ đề được Cơ quan Thuốc và Thực phẩm Hoa kỳ (FDA) cảnh báo vào tháng 9/2007, dựa trên quan sát QT kéo dài và TdP ở những bệnh nhân đang sử dụng haloperidol, đặc biệt là khi được tiêm tĩnh mạch hoặc liều cao hơn khuyến cáo. Do việc sử dụng rộng rãi haloperidol và cũng ảnh hưởng gây nhiều tiềm tàng của các yếu tố QT kéo dài khác, tầm quan trọng của các rủi ro liên quan hay do dược phẩm tổng hợp không thể xác định được từ các báo cáo các trường hợp dựa trên tư vấn này. Tuy nhiên, ảnh hưởng trực tiếp giống như các nghiên cứu trong ống nghiệm nhận thấy haloperidol là một chất ức chế hiệu lực cao các kênh HERG, các kênh này bị blốc bằng hầu hết tất cả các thuốc gây LQTS.
FDA nhận thấy, mặc dù các trường hợp QT kéo dài và TdP đã được báo cáo không có các yếu tố ảnh hưởng khác, đặc biệt nên thận trọng trong điều trị bằng haloperidol ở người có các đặc điểm sau:
• Bất thường điện giải (đặc biệt là hạ kali máu hoặc magiê)
• Sử dụng các thuốc khác đã biết kéo dài khoảng QT
• Hội chứng QT dài bẩm sinh
• Bất thường tim tiềm ẩn
• Suy giáp
FDA cũng khuyến cáo theo dõi điện tâm đồ khi tiêm tĩnh mạch haloperidol. Ngoài ra, FDA chỉ chấp thuận cho tiêm bắp, nhưng không sử dụng tiêm tĩnh mạch. Sản phẩm sử dụng tĩnh mạch là phổ biến, tuy nhiên, nó không phải rõ ràng nếu các đường dùng thuốc ảnh hưởng đến nguy cơ QT kéo dài và TdP.
Mặc dù các thuốc chống tâm thần điển hình như haloperidol và thioridazine đã nhận được sự chú ý đặc biệt liên quan đến nguy cơ loạn nhịp tim và đột tử, đó là bằng chứng các số thuốc chống tâm thần không điển hình có thể kéo dài khoảng thời gian QT và gây ra TdP. Ngoài ra, một nghiên cứu hồi cứu lớn cho thấy điều trị bằng thuốc chống loạn thần điển hình và không điển hình được kết hợp với tăng nguy cơ đột tử tương tự ở bệnh nhân rối loạn tâm thần.
Methadone thường tăng khoảng QTc và là nguyên nhân của TdP. mối quan tâm về thúc đẩy loạn nhịp tiềm năng của methadone FDA vào năm 2006 đã cảnh báo sự an toàn cho các thày thuốc lâm sàng, cũng như sự cảnh báo hộp đen của sảng phẩm. Đã có một chuyên đề riêng về vấn đề cũng như các khuyến nghị an toàn cho quy định methadone.
Các thuốc khác
• Cisapride, thuốc này là một trong những nguyên nhân phổ biến nhất gây TdP mắc phải không do các thuốc chống loạn nhịp. Hiệu quả thúc đẩy loạn nhịp của cisapride ở trẻ em được đánh giá tiền cứu ở 35 trẻ em (tuổi trung bình 5,2) bị bệnh trào ngược thực quản. Kéo dài khoảng thời QTc xảy ra ở 11 (31%), 2 người trong số họ (5.7% của toàn bộ nhóm) phát triển thành TdP.
• Erythromycin, trong một báo cáo nhận thấy người sử dụng erythromycin có nguy cơ gia tăng gấp đôi đột tử do tim hơn người không dùng thuốc. Ngoài ra, do erythromycin được hệ thống CYP3A4 chuyển hóa, thuốc ức chế CYP3A4 làm tăng thêm nguy cơ khi sử dụng với erythromycin. Trong một phân tích ở hơn một triệu bệnh nhân trong năm theo dõi dữ liệu, những người sử dụng diltiazem, verapamil, troleandomycin, hoặc thuốc kháng nấm azole (tất cả đều ức chế CYP3A4) đã có một sự gia tăng gấp năm lần đột tử tim khi dùng erythromycin.
• Arsenic trioxide là một loại thuốc mới được sử dụng trong điều trị bệnh nhân mắc bệnh bạch cầu tiền tủy cấp tính và khối u ác tính khác. Nó dường như được liên kết với một tỷ lệ rất cao của QT kéo dài nhưng một tỷ lệ TdP thấp hơn. Trong một báo cáo khởi đầu, tất cả 8 bệnh nhân được điều trị bằng arsenic trioxide đã phát triển QT kéo dài và 4 bệnh nhân phát triển nhịp nhanh thất tạm thời cần điều trị bằng thuốc chống loạn nhịp. Một nguy cơ thấp hơn nhưng vẫn ở mức cao đã được ghi nhận trong một nghiên cứu có mẫu lớn hơn (99 bệnh nhân). Kéo dài thời gian khoảng QT có điều chỉnh đến hơn 0.50 giây xảy ra ở 38 bệnh nhân, nguy cơ tăng ở những bệnh nhân có hạ kali máu và một bệnh nhân hạ kali máu phát triển TdP .
Tỷ lệ cao bất thường QT kéo dài với arsenic trioxide có thể là kết quả của một hiệu quả đơn độc trên dòng kali. Như đã nói ở trên, hầu hết các loại thuốc tạo ra LQTS tác động bằng cách ngăn chặn dòng IKr. Tuy nhiên, arsenic trioxide chặn cả hai IKr và IKs, một hiệu ứng tương tự với những ảnh hưởng kết hợp trên LQT1 và LQT2 di truyền. Hiệu ứng này có thể được giảm nhẹ một chút vì arsenic trioxide cũng kích hoạt IK-ATP, dòng kali bên ngoài.
Từ những nhận xét người ta đã khuyến cáo trên nhãn arsenic troxide, trong quá trình điều trị, nồng độ kali huyết thanh nên được giữ trên 4 meq/L và nồng độ magiê trên 1.8 mg/dL. Ngoài ra, cần ghi ECGs liên tiếp và bệnh nhân cần được nhập viện và đặt theo dõi từ xa nếu khoảng thời gian QT > 0,50 sec hoặc bệnh nhân phát triển hồi hộp hoặc ngất.
Các yếu tố nguy cơ
Mặc dù thuốc gây ra TdP đôi khi được coi là một sự kiện mang tính cách riêng, một số yếu tố nguy cơ đã được xác định. Các bệnh nhân với nhiều yếu tố nguy cơ có thể đối mặt với nguy cơ lớn nhất. Những yếu tố này có thể được phân loại như sau.
Đối với chế độ thuốc:
• Liều cao thuốc hoặc nồng độ thuốc gây QT kéo dài (quinidine là một ngoại lệ); thioridazine, ví dụ, nên được giới hạn liều ≤ 100 mg / ngày.
• Truyền thuốc tĩnh mạch nhanh gây QT kéo dài.
• Sử dụng đồng thời nhiều hơn một loại thuốc có thể kéo dài khoảng QT hoặc sử dụng một loại thuốc kéo dài QT với một thuốc làm chậm chuyển hóa thuốc do ức chế cytochrome P450 ở gan, như erythromycin (còn trực tiếp gây ra QT kéo dài), và cimetidine, ngoài ra, sử dụng đồng thời nước bưởi (grapefruit juice), gây ra ức chế CYP3A4, có thể làm tăng khoảng QT bằng hai có thể do cơ chế: trao đổi chất chậm lại của các loại thuốc khác và ức chế trực tiếp của kênh IKr bằng flavonoid trong nước bưởi.
• Điều trị lợi tiểu có thể là một yếu tố nguy cơ do tương quan của nó với các bất thường điện giải và suy tim hoặc do sự phong tỏa trực tiếp của kali bằng một số thuốc lợi tiểu.
Đối với các bất thường ECG:
• Kéo dài QT cơ bản hoặc sóng T không ổn định
• Sự phát triển QT kéo dài (ví dụ, QTc > 500 ms), sóng T không ổn định, hoặc sóng T thay đổi hình thái (như tái cực của type LQT2: chẽ đôi, có xu hướng dài đỉnh sóng T) trong khi điều trị
• Nhịp tim chậm, như đã nói ở trên, có thể liên quan đến giảm nồng độ kali ngoại bào cục bộ, dẫn đến tăng cường sự ức chế IKr do thuốc.
• Nhịp xoang chậm, blốc tim, blốc tim không hoàn toàn với các đoạn ngưng.
• Phức bộ sớm dẫn đến chu kỳ ngắn dài ngắn.
• Hội chứng QT dài bẩm sinh hoặc đột biến “im lặng” trong gen LQTS.
Đối với các yếu tố chuyển hóa:
• Rối loạn điện giải, đặc biệt hạ kali máu, magiê và hạ canxi ít gặp hơn.
• Suy giảm chức năng gan và hoặc thận
Các yếu tố nguy cơ lâm sàng im lặng:
• LQTS bẩm sinh ẩn khuất (occult, latent)
• Đa hình di truyền (polymorphisms) (dự trữ tái cực bị giảm)
Các yếu tố khác:
• Bệnh tim cơ bản, đặc biệt suy tim, nhồi máu cơ tim và phì đại thất trái
• Vừa mới chuyển nhịp từ rung nhĩ
• Nữ giới
• Cao tuổi
Hầu hết bệnh nhân TdP do thuốc gây ra có một hoặc nhiều yếu tố nguy cơ. Trong một bài đánh giá bao gồm cả 249 bệnh nhân có TdP liên quan đến thuốc không phải thuốc tim, 97% có ít nhất một yếu tố nguy cơ, và 71% có ít nhất hai yếu tố nguy cơ. Các yếu tố nguy cơ gồm nữ giới ở 71%, bệnh sử bệnh tim 41%, đồng thời sử dụng các loại thuốc khác gây kéo dài QT ở 39%, hạ kali máu ở 28%, liều lượng thuốc cao ở 19%, và bệnh sử hội chứng QT dài trước đó ở 18%.
Nữ giới là yếu tố nguy cơ thường gặp nhất của thuốc gây ra TdP. Trong một bài đánh giá 332 bệnh nhân có TdP kết hợp với thuốc tim mạch, 70% là nữ, 71% liên quan đến thuốc không phải tim mạch. Ưu thế nữ giới cho bệnh có triệu chứng cũng được ghi nhận ở các bệnh nhân có hội chứng QT dài bẩm sinh.
So với nam giới, phụ nữ có QTc dài hơn và đáp ứng với thuốc gây blốc IKr mạnh hơn, có khả năng sự phát triển TdP. Điều này có thể qua trung gian bằng ảnh hưởng của steroid nữ trên ức chế kênh ion. Estrogen tăng khả năng QT kéo dài gây ra bằng nhịp tim chậm và sự phát triển của loạn nhịp tim. Ngược lại, nội tiết tố androgen giảm khoảng thời gian QT và làm cho nó ít đáp ứng với thuốc.
Đột biến gen của hội chứng QT dài
Ở một số bệnh nhân, LQTS liên quan đến thuốc xuất hiện trên “hình thái không hoàn toàn” của LQTS bẩm sinh, trong đó một đột biến hoặc đa hình ở một trong những gen của LQTS là không có biểu hiện về mặt lâm sàng cho đến khi bệnh nhân được tiếp xúc với một loại thuốc đặc biệt hoặc yếu tố thúc đẩy khác. Người ta cho rằng có một dư thừa trong các dòng tái cực nên còn được gọi dự trữ tái cực. Điều này có thể giải thích tại sao một đột biến nhất định có liên quan với bệnh lâm sàng chỉ khi có sự tác động, chẳng hạn như một loại thuốc, hạ kali máu, hoặc giảm magiê, được thêm vào. Vấn đề này là một chuyên đề lớn.
Hai quan sát minh họa cho tính khả thi và tầm quan trọng của mối quan hệ được tóm tắt ngắn gọn như sau:
• Một báo cáo đánh giá 9 dòng họ với các trường hợp lẻ tẻ của LQTS; 15 trong tổng số 46 thành viên gia đình (33%) được cảm nhận không mắc bệnh dựa trên các tiêu chí lâm sàng là các mần mống gene. Ở các cá nhân như vậy, đột biến LQTS có thể tạo ra sự thay đổi trong dòng tái cực không đủ để kéo dài khoảng QT trong lúc nghỉ. Tuy nhiên, các mầm mống gene im lặng này và con cái của họ bị ảnh hưởng có thể ở trong nguy cơ bị TdP bất ngờ nếu tiếp xúc với các loại thuốc có thể kéo dài khoảng thời gian QT.
• Các gene LQTS ảnh hưởng đột biến có thể có mặt trong 5% bệnh nhân có TdP bị thúc đẩy do thuốc và đa hình của gene có thể bổ xung vào nguy cơ có thể hiện diện ở 5-10%. Người ta ước tính 1/ 1000 đến 3000 cá thể có thể là mầm bệnh của đột biến LQTS.
Biện pháp phòng ngừa khi sử dụng các thuốc làm kéo dài khoảng QT
Đối với các bệnh nhân được điều trị bằng các thuốc có kết hợp với LQTS, cần thực hiện các kiến nghị sau đây:
– Cần thận trọng khi kê đơn thuốc gây kéo dài khoảng QT ở các bệnh nhân có một trong các nguy cơ đã được kể trên. (xem yếu ‘ tố rủi ro ở trên). Quyết định về việc sử dụng của một loại thuốc làm kéo dài QT nên được dựa trên một phân tích giữa rủi ro – lợi ích cá nhân. Lựa chọn thay thế các thuốc cần được xem xét. Sử dụng nhiều hơn một loại thuốc làm kéo dài QT nên tránh, nếu có thể.
– Cần làm một ECG cơ bản trước khi sử dụng thuốc. Trong quá trình điều trị cũng cần ghi ECG để phát hiện các khoảng QT kéo dài.
– Bệnh nhân được điều trị bằng thuốc gây kéo dài QT nên hướng dẫn để bệnh nhân thông báo ngay lập tức bất kỳ triệu chứng mới gồm đánh trống ngực, ngất hoặc gần ngất. Họ cũng nên báo cáo thay đổi lâm sàng có thể dẫn đến hạ kali máu, chẳng hạn như viêm dạ dày ruột hoặc bắt đầu điều trị thuốc lợi tiểu.
Các nguyên nhân khác gây xoắn đỉnh:
Hạ kali, hạ magiê và hạ canxi
Hạ kali và magiê máu có thể dẫn đến TdP. Những rối loạn này có thể xảy ra cùng với nhau khi hạ magiê trực tiếp gây ra hạ kali máu. Hạ canxi, đơn thuần hoặc được tạo ra do hạ magiê máu là nguyên nhân ít gặp hơn. Nguy cơ phát triển TdP khi có mặt của hạ kali máu và/hoặc hạ magiê máu là lớn nhất ở bệnh nhân dùng thuốc chống loạn nhịp. Điều này được minh họa trong một báo cáo 32 bệnh nhân. Nồng độ thuốc trong huyết thanh trong phạm vi điều trị ở 22 / 26 bệnh nhân. Tuy nhiên, 20 bệnh nhân đã có, hoặc một nguy cơ hoặc kết hợp, kéo dài đường cơ sở của khoảng QT, hạ kali máu, hoặc hạ magiê máu. Trong một loạt 92 bệnh nhân LQTS do thuốc, 27% đã có hạ kali máu hoặc hạ magie máu. Kết quả tương tự đã được ghi nhận trong một báo cáo 24 bệnh nhân với quinidine gây ra LQTS: nồng độ quinidin trong huyết thanh là tốt trong phạm vi điều trị ở một nửa số bệnh nhân và nồng độ kali huyết thanh dưới 4,0 meq / L ở 13 bệnh nhân.
Như đã nói ở trên, hầu như tất cả các loại thuốc gây ra LQTS hoạt động bằng cách ngăn chặn dòng IKr qua trung gian kênh kali được mã hóa bằng gen HERG. Sự gia tăng nguy cơ với hạ kali máu có thể liên quan đến ngăn chặn IKr gia tăng do thuốc. Nguy cơ tự hạ kali máu cũng có thể liên quan đến hoạt động IKr giảm.
Ủng hộ thêm cho tầm quan trọng của hạ magie máu từ lợi ích sử dụng magie trong điều trị cấp thời TdP.
Bệnh tim cấu trúc
Suy tim và phì đại thất trái là những yếu tố nguy cơ phổ biến cho TdP do thuốc. Thuốc chống loạn nhịp và hạ kali máu và / hoặc hạ magie kết hợp với thuốc lợi tiểu đều có thể bổ xung vào thúc đẩy loạn nhịp.
VT đa hình là loạn nhịp tim không phổ biến sau nhồi máu cơ tim (MI) hoặc cơn thiếu máu cục bộ. Khi nó xảy ra, nó thường được kết hợp với một khoảng QT bình thường và có dấu hiệu hoặc triệu chứng của thiếu máu cục bộ cơ tim tái phát.
Tuy nhiên, QTc kéo dài có thể phổ biến trong giai đoạn sớm của thiếu máu cục bộ. Trong nghiên cứu ECG của 74 bệnh nhân trong quá trình nong mạch vành, tất cả các bệnh nhân phát triển QT kéo dài trong thời gian bơm căng bóng. Ngoài ra, một số bệnh nhân bị nhồi máu cơ tim cấp tính (8 trong 434 bệnh nhân liên tiếp) phát triển kéo dài QT một cách tiến triển tối đa vào ngày thứ 3 đến ngày thứ 11 trong giai đoạn lành của nhồi máu. Trong khoảng ba tháng, khoảng QT bình thường ở tất cả, nhưng 2 bệnh nhân được điều trị amiodarone.
Rối loạn nhịp chậm
Như đã đề cập ở trên, khả năng phát triển QT kéo dài và TdP ở bệnh nhân dùng thuốc chống loạn nhịp được tăng lên khi nhịp tim chậm do phụ thuộc sử dụng đảo ngược. Điều còn ít rõ ràng, liệu nhịp chậm đơn độc có gây ra TdP hay không (?). Vấn đề này đã được đề cập trong một báo cáo ở 14 bệnh nhân có blốc nhĩ thất hoàn toàn, 6 trong số bệnh nhân đã có bệnh sử TdP. Hai nhóm không có sự khác biệt liên quan đến tần số nhịp thoát, tuy nhiên, khoảng thời gian QTc dài hơn đáng kể ở người đã trải qua TdP (0,59 so với 0,48 giây). Sau khi cấy máy tạo nhịp tim, khoảng QTc lại một lần nữa dài hơn đáng kể ở những bệnh nhân đã có TdP khi máy tạo nhịp tim đã được lập trình ở tần số 60 nhịp mỗi phút (0,55 đối lại 0,50 giây) hoặc 50 nhịp mỗi phút ( 0,70 đối lại 0,53 giây).
Đột quỵ
QT kéo dài thường thấy ở các bệnh nhân bị đột quỵ. Khi xem xét 150 bệnh nhân bị đột quỵ cấp, QT kéo dài đã có ở 45% toàn bộ bệnh nhân và trong 71% xuất huyết dưới nhện, 64% xuất huyết trong nhu mô (intraparenchymal) và 38% bị đột quỵ thiếu máu cục bộ. Bệnh nhân thỉnh thoảng phát triển TdP, thường liên quan với hạ kali máu.
THEO DÕI LIÊN TỤC
AHA vào năm 2004 đã đưa ra chuẩn thực hành để theo dõi điện tâm đồ ở bệnh viện bao gồm các chỉ dẫn sau đây để theo dõi khoảng QT:
• Khởi đầu một loại thuốc được biết là gây ra TdP
• Quá liều từ các thuốc có khả năng thúc đẩy loạn nhịp
• Khi các loại và số lượng thuốc được dùng ở liều cao hơn có chủ đích, cần theo dõi QT một cách thận trọng ở các trường hợp như vậy.
• Mới khởi phát loạn nhịp chậm
• Hạ kali máu hoặc magie nặng
AHA / ACC năm 2011 công bố khoa học về chiến lược dự phòng TdP gợi ý chứng minh bằng tư liệu khoảng QTc trước và ít nhất mỗi 8 đến 12 giờ sau khi khởi đầu điều trị, tăng liều hoặc quá liều thuốc gây QT. Nếu nhận thấy QTc kéo dài, được khuyến cáo thu thập số liệu thường xuyên hơn.
Thời gian theo dõi QTc phụ thuộc vào thời gian điều trị với các thuốc gây kéo dài QT và nửa đời sống của thuốc.
ĐIỀU CHỈNH
Các biện pháp chung
Bệnh nhân có biểu hiện quá liều các thuốc gây QT dài phải được đánh giá nguy cơ của TdP.
Nền tảng của việc điều chỉnh bệnh nhân LQTS mắc phải là giải quyết các nguyên nhân cơ bản bằng cách xác định và ngăn chặn bất kỳ loại thuốc thúc đẩy và điều chỉnh tích cực bất kỳ rối loạn chuyển hóa, chẳng hạn như hạ kali máu hoặc hạ magiê máu. Như đã nói ở trên, điều chỉnh hạ kali máu có thể đặc biệt quan trọng do nồng độ kali thấp trong huyết thanh tăng cường mức độ ức chế do thuốc của IKr, tăng khoảng QT. Tất cả các loại thuốc kéo dài khoảng QT nên tránh do hình như các thuốc này hoạt động theo một cơ chế chung, ức chế IKr.
QT kéo dài mức độ nhẹ không có TdP hoặc ngất có thể được chấp nhận và theo dõi điều trị ngoại trú khi được kết hợp với điều trị cần thiết với một loại thuốc được biết gây ra QT kéo dài. Các cách thức cụ thể cho việc điều chỉnh như vậy đã không được thiết lập, nhưng người ta đề nghị liên tục theo dõi ECGs và ghi Holter đặc biệt vào các thời điểm thay đổi liều lượng.
Bệnh nhân QT kéo dài có ngất (không có TdP được chứng minh bằng tư liệu) hoặc dấu hiệu điện tâm đồ bất ổn (ngoại vị thất, thay đổi luân phiên sóng T, blốc nhĩ thất hoặc QRS rộng) cần được nhập viện để theo dõi từ xa trong thời gian ngừng các thuốc gây độc (cần có mặt của một máy khử rung tim bên ngoài), và điều trị loạn nhịp tim nếu có chỉ định. Ngoài ra, nếu bệnh nhân có kéo dài QTc rõ rệt (> 500 ms) hoặc tăng QTc ít nhất là 60 ms so với giá trị ban đầu trước dung thuốc.
Điều trị cấp tính TdP
Khử rung bằng điện không đồng bộ ngay lập tức cho bệnh nhân TdP không ổn định về huyết động. Tuy nhiên, ở bệnh nhân còn nhận biết tốt, một thử nghiệm ngắn gọn về điều trị nội khoa có thể được cố gắng trước khi sốc điện. Một số phương pháp điều trị cấp tính có sẵn. Hiệu quả tương đối của các phương thức này đã được đánh giá trong báo cáo 24 bệnh nhân với quinidine gây ra LQTS, 20 người trong số đó đã có TdP. TdP đã được cắt trong tất cả 9 bệnh nhân trải qua tạo nhịp thất ở tần số từ 100 đến 120 nhịp / phút, 5 trong số 6 được điều trị với isoproterenol và chỉ có 7 trong số 14 được điều trị bằng lidocain.
Điều trị cụ thể của loạn nhịp thất trong LQTS mắc phải khác với trong LQTS bẩm sinh một phần là do sự khác biệt sinh lý bệnh giữa hai hình thức. Ví dụ, nhịp tim chậm thường được kết hợp với TdP trong LQTS mắc phải, trong khi catecholamine kích hoạt khởi kích TdP trong một số type LQTS bẩm sinh.
• Tiêm tĩnh mạch magiê sulfate là điều trị trước tiên, hiện có hiệu quả cao cho cả việc điều trị và phòng ngừa tái phát của các nhắt bóp ngoại vị hoặc PdP. Lợi ích xảy ra mà không cần rút ngắn khoảng QT và được nhận thấy ngay cả ở những bệnh nhân có nồng độ magiê huyết thanh bình thường lúc ban đầu.
Cách sử dụng chuẩn gồm một liều 2 gr dung dịch magiê sulfate 50% bolus tĩnh mạch trong 1-2 phút sau đó trong 15 phút lắp lại liều tương tự nếu cần thiết.Một số bệnh nhân cũng nhận được truyền liên tục với tốc độ 3-20 mg / phút. Liều bolus ở trẻ em là 25 đến 50 mg / kg, không có số liệu được công bố liều duy trì tĩnh mạch ở trẻ em.
• Tạo nhịp tạm thời vượt tần số (tâm nhĩ hoặc tâm thất) thường được dành riêng cho bệnh nhân TdP liên quan đến QT dài người không đáp ứng với magiê tĩnh mạch. Tạo nhịp tần số khoảng 100c/p sẽ làm giảm sự phân tán của thời kỳ trơ và sự phát triển hậu khử cực sớm (EADS) và có thể rút ngắn khoảng QT trên ECG bề mặt, đặc biệt là nếu có liên quan đến nhịp tim chậm. Như đã nói ở trên, nhiều thuốc chống loạn nhịp trong nhóm IA và nhóm III gây ra TdP có đặc tính “phụ thuộc sử dụng có thể phục hồi”, trong đó khoảng QT giảm khi nhịp tim tăng và kéo dài khi nhịp tim chậm. Những thay đổi này có thể được qua trung gian một phần là do những thay đổi trong nồng độ kali ngoại bào.
Hiệu quả tạo nhịp vượt tần số được minh họa trong một báo cáo ở 9 bệnh nhân loạn nhịp thất nguy hiểm và LQTS do thuốc. Gia tăng tần số tim tạo ra sức ép ngay lập tức tất cả các loạn nhịp, với sự giảm đi trong khoảng QT tử 0,65 đến 0,50 giây. Các nhận định tương tự được ghi nhận ở các nghiên cứu nhỏ khác.
• Isoproterenol (liều ban đầu 0,05 để 0,1 mcg/kg mỗi phút ở trẻ em và 2 mg/phút ở người lớn, sau đó được chuẩn liều để đạt được nhịp tim 100 nhịp / phút) cũng có thể được sử dụng để tăng tần số xoang và giảm khoảng thời gian QT. Chúng tôi ưu tiên sử dụng máy tạo nhịp tạm thời trong điều trị hầu hết các trường hợp TdP không đáp ứng với magiê. Tuy nhiên, isoproterenol có thể được sử dụng như một biện pháp tạm trước khi tạo nhịp.
• Thuốc chống loạn nhịp nhóm IB, chẳng hạn như lidocaine và phenytoin, rút ngắn thời gian điện thế hoạt động và dựa trên một loạn các trường hợp nhỏ, có thể có hiệu quả trong điều chỉnh cấp thời TdP và rung thất. Hình như chúng hiệu quả ít hơn theo dự đoán so với tạo nhịp hoặc isoproterenol.
• Kiềm hóa huyết tương, qua sử dụng sodium bicarbonate, rất hữu ích khi TdP là do quinidin. Kiềm hóa thúc đẩy phản ứng qua đó làm giảm khả năng hình thái tích lũy hoạt động của thuốc và rút ngắn thời gian QT.
• Truyền kali tĩnh mạch có thể có lợi ở bệnh nhân có nồng độ kali huyết thanh ở mức độ cơ bản bình thường. Lợi ích tiềm năng của kali tĩnh mạch được minh họa trong một báo cáo của 20 bệnh nhân có kali máu bình thường với QT kéo dài do quinidin hoặc suy tim. Sử dụng kali truyền tĩnh mạch (0,5 meq / kg đến tối đa là 40 mEq) tăng nồng độ kali trong huyết tương khoảng 0,7 mEq / L, làm đảo ngược QT kéo dài và QT thay đổi hình thái (U sóng và chẻ đôi sóng T), và giảm QT phân tán. Điều này không chắc chắn, tuy nhiên, nếu liệu pháp này hiệu quả để ngăn chặn hoặc đảo ngược TdP.
Các hướng dẫn của ACC/AHA/ESC
Các hướng dẫn của ACC / AHA / ESC năm 2006 cho việc điều chỉnh loạn nhịp thất và dự phòng SCD nhằm vào điều chỉnh TdP trong tình trạng LQTS mắc phải.
Các hướng dẫn đã nhận định khối lượng bằng chứng ủng hộ các lựa chọn sau đây ở bệnh nhân TdP tái phát:
• Magiê tĩnh mạch
• Tạo nhịp tạm thời
• Isoproterenol
Điều trị bổ sung
Ở những bệnh nhân bị rối loạn ăn uống, phục hồi dinh dưỡng sẽ điều chỉnh kéo dài QT trong thời gian dài (3 đến 18 tháng).
Máy tạo nhịp tim vĩnh viễn có thể cần thiết ở các bệnh nhân thường xuyên có rối loạn nhịp chậm mãn tính (do hội chứng nút xoang bệnh hoặc bloc nhĩ thất), người có TdP phụ thuộc vào nhịp tim chậm hoặc các khoảng ngưng.
Ngoài việc điều trị các nguyên nhân cơ bản, bệnh sử kỹ lưỡng và kiểm tra điện tâm đồ của các thành viên gia đình được khuyến khích do sự kết hợp thường xuyên với LQTS bẩm sinh.
Các bệnh nhân có LQTS mắc phải cần được nâng cao hiểu biết về các thuốc thủ phạm và các thuốc làm kéo dài QT khác (bao gồm các danh sách có thể thấy được trên trang www.qtdrugs.org và các tương tác tiềm tang giữa các thuốc.
KẾT LUẬN
• LQTS mắc phải thường gây ra do điều trị thuốc, hạ kali, và hoặc hạ magiê. Các bệnh nhân bị LQTS mắc phải có nền là “hình thái không hoàn toàn” của LQTS bẩm sinh.
• Torsades de pointes (TdP) hình thái của nhịp nhanh thất đa hình (VT) xuất hiện ở trạng thái QT kéo dài bẩm sinh và mắc phải. TdP thường ngắn và kết thúc một cách tự phát. Tuy nhiên, hầu hết các bệnh nhân trải qua nhiều giai đoạn của chứng loạn nhịp tim và những cơn có thể tái phát liên tiếp nhanh chóng, có khả năng biến thái đến rung thất và đột tử do tim.
• LQTS mắc phải thường đi kèm với nhịp tim chậm và các khoảng ngưng, trái ngược với một số hình thức của LQTS bẩm sinh (đặc biệt là type 1 và 2) (hình 1), trong đó rối loạn nhịp thường theo sau tăng adrenergic tăng đột ngột.
• Các loại thuốc kéo dài khoảng QT bao gồm thuốc chống loạn nhịp (nhóm IA và III), thuốc kháng histamin không giảm đau nhất định (ví dụ, terfenadin và astemizol), thuốc kháng sinh thuộc nhóm macrolid, một số thuốc hướng tâm thần và một thuốc nhu động dạ dày (ví dụ, cisapride)
• Các yếu tố nguy cơ TdP do thuốc bao gồm nồng độ cao (trừ quinidine), đồng thời sử dụng các loại thuốc khác có thể kéo dài khoảng QT hoặc chuyển hóa thuốc chậm do ức chế enzym cytochrome P450, đồng thời uống nước ép bưởi, QT kéo dài giới hạn hoặc sóng T không ổn định, đánh dấu sự phát triển của QT kéo dài hoặc thay đổi sóng T trong khi điều trị, nhịp tim chậm, rối loạn điện giải (đặc biệt là hạ kali máu và magie), suy gan và / hoặc chức năng thận, bệnh tim cơ bản, vừa mới chuyển nhịp cho rung nhĩ và nữ giới.
• Lựa chọn thay thế các thuốc kéo dài QT cần được xem xét ở các bệnh nhân có các yếu tố nguy cơ như nói trên, đặc biệt nếu bệnh nhân đang sử dụng các thuốc làm kéo dài QT.
• Bệnh nhân QT kéo dài có ngất (không có TdP được chứng minh bằng tư liệu) hoặc dấu hiệu điện tâm đồ bất ổn (ngoại vị thất, thay đổi luân phiên sóng T, bloc nhĩ thất hoặc QRS mở rộng ) cần được nhập viện để theo dõi từ xa trong thời gian thu hồi các chất độc hại (với máy khử rung tim thường trực) và điều trị loạn nhịp tim nếu có chỉ định. Ngoài ra, nhập viện và theo dõi trong thời gian ngừng thuốc là gợi ý cho bệnh nhân kéo dài rõ rệt QTc ( > 500 ms ) hoặc tăng QTc ít nhất là 60 ms so với giá trị cơ bản trước dùng thuốc.
• Khử rung bằng điện không đồng bộ tức thời được chỉ định ở bệnh nhân TdP có huyết động không ổn định.
•Trong các bệnh nhân TdP còn tỉnh, người ta đề nghị một thử nghiệm ngắn gọn về điều trị nội khoa:
• Magiê tĩnh mạch là điều trị đầu tay, vì nó có hiệu quả cao cho cả điều trị và phòng ngừa tái phát của nhắt bóp ngoại vị thất liên quan đến QT dài của TdP. Lợi ích được nhìn thấy ngay cả ở những bệnh nhân có nồng độ magiê huyết thanh bình thường,.
• Tạo nhịp vượt tần số tạm thời qua đường tĩnh mạch (tâm nhĩ hoặc tâm thất) khoảng 100 nhịp mỗi phút thường được dành cho những bệnh nhân không đáp ứng với magiê tĩnh mạch.
• Isoproterenol (ban đầu liều 0,05-0,1mg/kg mỗi phút ở trẻ em và 2mg mỗi phút ở người lớn, sau đó tăng liều để đạt được nhịp tim của 100 nhịp đập mỗi phút) có thể được sử dụng như một biện pháp để đạt được nhịp tim 100 nhịp mỗi phút trước khi tạo nhịp.
Một số nguyên nhân đã được thông báo và các khả năng của hội chứng QT dài
|
|
(Schwartz PJ, Priori SG, Spazzolini C, et al. Circulation 2001; 103:89)
Ức chế và thúc đẩy cytochrome P450 3A4 (CYP3A4)
|
|
|
Điều trị torsades de pointes do hội chứng QT dài
|
LQTS mắc phải |
|
Do thuốc |
|
Magnesium sulfate |
|
Isoproterenol |
|
Lidocaine |
|
Phenytoin |
|
Sodium bicarbonate (Cho rối loạn nhịp liên quan đến quinidine) |
|
Không do thuốc |
|
Tạo nhịp tạm thời (Nhĩ hoặc thất) |
|
LQTS bẩm sinh |
|
Thuốc |
|
Beta blockers |
|
Mexiletine |
|
Không dùng thuốc |
|
Tạo nhịp 2 buồng vĩnh viễn |
|
Loại bỏ giao cảm tim trái (Left cardiac sympathetic denervation) (cardiothoracic sympathectomy) |
|
ICD |
Tóm tắt hướng dẫn của ACC/AHA/HRS: Các chỉ định cho tạo nhịp ngăn chặn nhịp nhanh
|
Class I – Có bằng chứng và hoặc đồng thuận chung tạo nhịp có thể được sử dụng để ngăn chặn nhịp nhanh trong các tình huống sau: |
|
• Nhịp nhanh thất phụ thuộc các đoạn ngưng dai dẳng (VT), có hoặc không có QT kéo dài. (Level of Evidence: C) |
|
Class IIa – Khối lượng bằng chứng hoặc sự lựa chọn cho là hữu ích của tạo nhịp để ngăn chặn nhịp nhanh trong các tình huống sau: |
|
• Bệnh nhân nguy cơ cao bị hội chứng QT dài bẩm sinh. (Level of Evidence: C) |
|
Class IIb – Có khối lượng bằng chứng hoặc sự lựa chọn được tính toán ít hơn cho là hữu ích của tạo nhịp để ngăn chặn nhịp nhanh trong các tình huống sau: |
|
• Ngắn chặn rung nhĩ có triệu chứng, trơ với thuốc, tái phát ở bệnh nhân có hội chứng nút xoang bệnh lý từ trước đó. (Level of Evidence: B) |
|
Class III – Có bằng chứng và hoặc sự đồng thuận chung cho tạo nhịp để ngăn chặn nhịp nhanh là không có lợi ở các tình huống sau: |
|
• Hoạt động ngoại vị thất thường xuyên hoặc phức tạp không có VT dai dẳng ở bệnh nhân không có LQTS. (Level of Evidence: C) |
|
• Torsade de pointes VT do các nguyên nhân có thể đảo ngược được. (Level of Evidence: A) |
Tài liệu tham khảo
1. Khan IA. Long QT syndrome: diagnosis and management. Am Heart J 2002; 143:7.
2. Camm AJ, Janse MJ, Roden DM, et al. Congenital and acquired long QT syndrome. Eur Heart J 2000; 21:1232.
3. Haverkamp W, Breithardt G, Camm AJ, et al. The potential for QT prolongation and proarrhythmia by non-antiarrhythmic drugs: clinical and regulatory implications. Report on a policy conference of the European Society of Cardiology. Eur Heart J 2000; 21:1216.
4. Hondeghem LM, Snyders DJ. Class III antiarrhythmic agents have a lot of potential but a long way to go. Reduced effectiveness and dangers of reverse use dependence. Circulation 1990; 81:686.
5. Yang T, Snyders DJ, Roden DM. Ibutilide, a methanesulfonanilide antiarrhythmic, is a potent blocker of the rapidly activating delayed rectifier K+ current (IKr) in AT-1 cells. Concentration-, time-, voltage-, and use-dependent effects. Circulation 1995; 91:1799.
6. Kamiya K, Nishiyama A, Yasui K, et al. Short- and long-term effects of amiodarone on the two components of cardiac delayed rectifier K(+) current. Circulation 2001; 103:1317.
7. Daleau P, Lessard E, Groleau MF, Turgeon J. Erythromycin blocks the rapid component of the delayed rectifier potassium current and lengthens repolarization of guinea pig ventricular myocytes. Circulation 1995; 91:3010.
8. Yap YG, Camm AJ. Drug induced QT prolongation and torsades de pointes. Heart 2003; 89:1363.
9. Coplen SE, Antman EM, Berlin JA, et al. Efficacy and safety of quinidine therapy for maintenance of sinus rhythm after cardioversion. A meta-analysis of randomized control trials. Circulation 1990; 82:1106.
10. Barbey JT, Pezzullo JC, Soignet SL. Effect of arsenic trioxide on QT interval in patients with advanced malignancies. J Clin Oncol 2003; 21:3609.
11. Ohnishi K, Yoshida H, Shigeno K, et al. Prolongation of the QT interval and ventricular tachycardia in patients treated with arsenic trioxide for acute promyelocytic leukemia. Ann Intern Med 2000; 133:881.
12. Unnikrishnan D, Dutcher JP, Varshneya N, et al. Torsades de pointes in 3 patients with leukemia treated with arsenic trioxide. Blood 2001; 97:1514.
13. European Heart Rhythm Association, Heart Rhythm Society, Zipes DP, et al. ACC/AHA/ESC 2006 guidelines for management of patients with ventricular arrhythmias and the prevention of sudden cardiac death: a report of the American College of Cardiology/American Heart Association Task Force and the European Society of Cardiology Committee for Practice Guidelines (Writing Committee to Develop Guidelines for Management of Patients With Ventricular Arrhythmias and the Prevention of Sudden Cardiac Death). J Am Coll Cardiol 2006; 48:e247.
14. Tzivoni D, Banai S, Schuger C, et al. Treatment of torsade de pointes with magnesium sulfate. Circulation 1988; 77:392.







