 Mục tiêu nghiên cứu: Xác định tần suất và đặc điểm hội chứng chuyển hóa (HCCH) theo NCEP ATP III áp dụng ở người châu Á ở bệnh nhân bệnh động mạch vành (ĐMV) và khảo sát mối liên quan giữa HCCH và tình trạng tổn thương ĐMV.
Mục tiêu nghiên cứu: Xác định tần suất và đặc điểm hội chứng chuyển hóa (HCCH) theo NCEP ATP III áp dụng ở người châu Á ở bệnh nhân bệnh động mạch vành (ĐMV) và khảo sát mối liên quan giữa HCCH và tình trạng tổn thương ĐMV.
TÓM TẮT:
Mục tiêu nghiên cứu: Xác định tần suất và đặc điểm hội chứng chuyển hóa (HCCH) theo NCEP ATP III áp dụng ở người châu Á ở bệnh nhân bệnh động mạch vành (ĐMV) và khảo sát mối liên quan giữa HCCH và tình trạng tổn thương ĐMV.
Đối tượng và phương pháp nghiên cứu: nghiên cứu mô tả cắt ngang, thực hiện ở 146 bệnh nhân có ít nhất một nhánh ĐMV hẹp ³ 50% khẩu kính lòng mạch chính.
Kết quả: tỷ lệ HCCH là 57,5%, HCCH thường gặp ở nữ nhiều hơn nam (72,2% so với 52,7%,p=0,04). Thành phần thường gặp nhất trong HCCH theo thứ tự là tăng triglyceride (TG), tăng huyết áp (HA), giảm HDL-C, tăng đường huyết (ĐH) và tăng vòng eo (VE). Bệnh nhân có HCCH có giá trị trung bình VE, HA tâm thu, HA tâm trương, ĐH và TG cao hơn bệnh nhân không có HCCH (p <0,05); và giá trị trung bình HDL-C thấp hơn bệnh nhân không có HCCH (p <0,05). HCCH có 3 thành phần là thường gặp nhất với tỉ lệ 50,0%. Các dạng phối hợp 3 thành phần thường gặp là “tăng HA-tăng ĐH-tăng TG” (23,80%); “tăng VE-tăng HA-tăng TG” (19,04%). Dạng phối hợp 4 thành phần thường gặp là “tăng VE – tăng HA – tăng TG – giảm HDL-C” (29,03%); “tăng VE – tăng HA-tăng ĐH – tăng TG” (25,80%). Bệnh nhân có HCCH có nhiều nhánh (³2 nhánh) ĐMV tổn thương hơn bệnh nhân không có HCCH (p <0,05). Mỗi thành phần trong HCCH đều có liên quan đến tổn thương đa nhánh ĐMV cũng như tổn thương hẹp nặng ĐMV. Số thành phần trong HCCH càng nhiều thì ĐMV tổn thương càng nặng (p <0,05).
Kết luận: HCCH chiếm tỷ lệ 57,5 % ở bệnh nhân bệnh ĐMV. Thành phần thường gặp nhất trong HCCH là tăng TG. Bệnh nhân có HCCH có nhiều nhánh (³2 nhánh) ĐMV tổn thương hơn bệnh nhân không có HCCH. Có mối liên quan giữa HCCH với tổn thương lan rộng và tổn thương hẹp nặng ĐMV.
SUMMARY: Purposes: to estimate the prevalence and characteristic of metabolic syndrome (MS) according to NCEP ATP III applied for Asian population in patients with coronary artery disease and the relationship of this syndrome with the lesion state of coronary artery.
Research designs and methods: cross – sectional descriptive study in 146 patients with 1 or more coronary vessel of ³ 50% diameter stenosis.
Results: the prevalence of MS is 57,5%, this syndrome was more often present in women than men (72,2% vs 52,7%, p = 0,04). Among of them hypertriglyceridemia is characteristic more frequently, then hypertension, low HDL-C, hyperglycemia; abdominal obesity is less frequent. The mean waist circumplex, systolic tension, diastolic tension, glycemia and trglyceride concentration of MS patients are higher than non-MS patients; the mean HDL- cholesterol concentration of MS patients are lower than non-MS patients (p<0,05). The prevalence of MS having 3 components is highest (50%). The combination frequently of 3 components of MS are “hypertension-hyperglycemia-hypertriglycemideima” (23,80%); “high waist circumplex- hypertension- hypertriglycemideima” (19,04%). The combination frequently of 4 components of MS are “high waist circumplex- hypertension- hypertriglycemideima – low HDL-C” (29,03%); “high waist circumplex- hypertension- hyperglycemia-hypertriglycemideima” (25,80%). Patients with the MS were likely to have multiple vessels of coronary artery lesions (73,8% vesus 53,22%; p = 0,009), more severer stenosis of coronary artery lesions (86,90% vesus 69,35%; p = 0,009) than patients without this syndrome. Every component of MS is associated with the extent and stenosis of coronary artery lesion levels. There are more number of component of MS more coronary artery lesion levels.
Conclusions: the MS affects about ½ of patients with coronary artery disease. Among of them hypertriglyceridemia is characteristic more frequently. Patients with the MS were likely to have multiple vessels of coronary artery lesions. There are the correlation between MS and the extent and stenosis of coronary artery lesions.
1. ĐẶT VẤN ĐỀ
Hiện nay, bệnh xơ vữa động mạch trong đó có bệnh động mạch vành (ĐMV) vẫn đang là nguyên nhân tử vong ở những nước công nghiệp. Ở Việt Nam, tỉ lệ mắc bệnh và tỉ lệ tử vong do bệnh ĐMV ngày càng gia tăng, cùng với sự phát triển của đời sống kinh tế xã hội, bệnh ĐMV đã trở thành mối đe dọa thực sự đối với cộng đồng. Phát hiện và điều chỉnh các yếu tố nguy cơ (YTNC) có vai trò quan trọng làm giảm tỷ lệ mắc bệnh và tỷ lệ tử vong do bệnh ĐMV. Một trong những YTNC mới của bệnh ĐMV hiện đang được y giới quan tâm đó là HCCH. Hội chứng chuyển hóa đang tăng nhanh nhất trên toàn thế giới [100]. Sự tăng dịch tễ học của béo phì, và hội chứng chuyển hóa sẽ tăng dịch tễ học mới của bệnh ĐMV, không chỉ ở Mỹ mà trên khắp thế giới [47], [56]. HCCH chiếm tỷ lệ khoảng một nửa ở bệnh nhân bệnh ĐMV [1,2]. Nhieu nghiên cứu nước ngoài nghiên cứu đặc điểm HCCH ở bệnh nhân bệnh ĐMV và ghi nhận HCCH có liên quan với mức độ tổn thương ĐMV [1-5]. Tại Việt Nam, tác giả Trần Diệp Khoa bước đầu ghi nhận tần suất và đặc điểm HCCH ở bệnh nhân bệnh ĐMV và ghi nhận có sự khác biệt về số nhánh ĐMV tổn thương trung bình giữa bệnh nhân có và không có hội chứng này[6]. Tác giả Phạm Tú Quỳnh cũng ghi nhận HCCH có liên quan với mức độ tổn thương lan rộng và hẹp ĐMV. Nhằm góp phần vào các số liệu về HCCH- một YTNC của bệnh ĐMV, chúng tôi tiến hành thực hiện nghiên cứu “hội chứng chuyển hóa ở bệnh nhân bệnh ĐMV”.
2. MỤC TIÊU NGHIÊN CỨU
2.1. Mục tiêu tổng quát: Xác định tần suất và đặc điểm hội chứng chuyển hóa ở bệnh nhân bệnh động mạch vành.
2.2. Mục tiêu chuyên biệt:
1. Xác định tần suất hội chứng chuyển hóa ở bệnh nhân bệnh động mạch vành theo tiêu chuẩn chẩn đoán của NCEP ATP III áp dụng ở người Châu Á.
2. Xác định đặc điểm hội chứng chuyển hóa ở bệnh nhân bệnh động mạch vành:
• Tỉ lệ các thành phần trong hội chứng chuyển hóa.
• Giá trị trung bình các thành phần trong hội chứng chuyển hóa.
• Dạng phối hợp giữa các thành phần trong hội chứng chuyển hóa thường gặp.
3. Khảo sát mối liên quan giữa hội chứng chuyển hóa và tình
trạng tổn thương động mạch vành.
3. PHƯƠNG PHÁP NGHIÊN CỨU
3.1. Thiết kế nghiên cứu: Nghiên cứu mô tả, cắt ngang.
3.2. Đối tượng nghiên cứu:
Tiêu chuẩn chọn bệnh: bệnh nhân có bệnh ĐMV được chẩn đoán dựa vào kết quả chụp mạch vành tại khoa Tim mạch can thiệp Bệnh viện Chợ Rẫy từ tháng 8/2005 đến tháng 6/2006: bệnh nhân có ít nhất một nhánh ĐMV hẹp (³ 50% khẩu kính lòng mạch).
Tiêu chuẩn loại trừ: điều trị rối loạn lipid máu kéo dài (> 4 tuần); có bệnh lý cấp tính; có bệnh cơ tim; suy chức năng thận, suy chức năng gan.
3.3. Cơ mẫu: Công thức tính cỡ mẫu cho một tỷ lệ:
n = Z2 (1 – α/2).(0,5)2/d2
d là ước lượng độ chính xác tuyệt đối. Chọn d bằng 0.1
Z (1 – α/2) = 1,96 → cỡ mẫu tối thiểu là 96 người
3.4. Các tiêu chuẩn chẩn đoán và đánh giá.
Chẩn đoán HCCH theo NCEP ATP III áp dụng ở người Châu Á khi có ≥ 3/5 tiêu chuẩn sau đây: VE ≥ 90 cm đối với nam và ≥ 80 cm đối với nữ, TG ≥ 150 mg/dl, HDL-C < 40 mg/dl đối với nam và < 50 mg/dl đối với nữ, HA ≥ 130/85 mmHg hoặc đang dùng thuốc điều trị THA, ĐH lúc đói ≥ 110 mg/dl hoặc đang dùng thuốc điều trị ĐTĐ. Rối loạn lipid theo NCEP ATP III
Đánh giá tổn thương ĐMV qua chụp mạch [11]:
- Mức độ tổn thương lan rộng ĐMV: số lượng nhánh ĐMV chính bị tổn thương, tổn thương thân chung ĐMV trái được xem là tổn thương 2 nhánh. Phân loại: 1 nhánh (đơn nhánh), ≥ 2 nhánh (đa nhánh).
- Mức độ tổn thương hẹp ĐMV: 50 – 70% khẩu kính lòng mạch (hẹp vừa), ≥ 70% khẩu kính lòng mạch (hẹp nặng).
3.5. Thu thập và xử lý số liệu.
3.5.1. Quá trình thu thập số liệu.
3.5.1.1. Khám bệnh nhân chụp mạch vành.
- Lâm sàng: khai thác tiền sử, bệnh sử, đo HA, đo VE, đo chiều cao, cân nặng.
· Cận lâm sàng: mẫu máu được lấy vào buổi sáng khi nhịn đói ít nhất 12 giờ gồm: công thức máu; tỷ lệ prothrombin; ĐH; bilan lipid (cholesterol, LDL-C, HDL-C, TG); BUN, creatinin; AST, ALT; CK-MB, Troponin I. Đo điện tâm đồ.
3.5.1.2. Chụp động mạch vành: thực hiện trên máy chụp mạch máu kỹ thuật số xoá nền tại phòng thông tim bệnh viện Chợ Rẫy. Kết quả chụp ĐMV được đánh giá thống nhất của 2 bác sỹ chuyên khoa.
3.5.2. Xử lý và phân tích số liệu: Kiểm định sự khác biệt thống kê bằng test student (t-test) với biến số định lượng; test Chi-square với biến số định tính. Dùng kiểm định Chi-square để phân tích sự liên quan giữa dạng thành phần trong HCCH, số thành phần trong HCCH với tình trạng tổn thương ĐMV ở bệnh nhân có HCCH (HCCH(+)) so với nhóm tham chiếu là không có HCCH (HCCH(-)). Sự khác biệt có ý nghĩa thống kê với p<0,05. Xử lý các số liệu bằng phần mềm SPSS for Window 11.5.
4. KẾT QUẢ
Từ 8/2005 đến 6/2006, 146 bệnh nhân được xác định là có ít nhất một nhánh ĐMV hẹp ≥ 50% khẩu kính lòng mạch đủ tiêu chuẩn đưa vào nghiên cứu tại khoa Tim mạch can thiệp Bệnh viện Chợ Rẫy.
4.1. Đặc điểm bệnh nhân bệnh ĐMV
Bảng 1: Đặc điểm các YTNC
|
YTNC |
n=1462 |
|
Tuổi (năm): trung bình(± độ lệch chuẩn) |
59,27 (± 11,77) |
|
Giới: Nam: n(%) |
110 (75,3%) |
|
VE (cm): trung bình(± độ lệch chuẩn) |
83,79 (± 7,58) |
|
Béo phì theo VE: n(%) |
47 (32.2%) |
|
BMI (kg/m2): trung bình(± độ lệch chuẩn) |
22,61 (± 3,28) |
|
Béo phì theo BMI (BMI ≥25): n(%) |
31 (21,3%) |
|
ĐTĐ: n(%) |
66 (45,2%) |
|
THA: n(%) |
97 (66,4%) |
|
Tăng Cholesterol: n(%) |
29 (19,9%) |
|
Tăng LDL-C: n(%) |
19(13,0%) |
|
Giảm HDL-C: n(%) |
91 (62,3%) |
|
Tăng Triglyceride: n(%) |
117 (80,1%) |
4.2. Tỷ lệ và đặc điểm HCCH ở bệnh nhân bệnh ĐMV
Bảng 2. Giá trị trung bình các thành phần trong HCCH
|
Thành phần HCCH
|
HCCH (+), n = 84 (TB ± ĐLC) |
HCCH (-), n = 62 (TB ± ĐLC) |
p |
|
VE (cm) |
86.13 ± 7.21 |
80.54 ± 6.43 |
<0.0001 |
|
HA tâm thu (mmHg) |
129.27 ± 21.59 |
112.69 ± 17.02 |
<0.0001 |
|
HA tâm trương (mmHg) |
77.24 ± 11.18 |
70.90 ± 11.64 |
<0.001 |
|
ĐH (mg/dL) |
138.52 ± 59.71 |
105.10 ± 28.60 |
<0.0001 |
|
TG (mg/dL) |
246.58 ± 87.36 |
200.75 ± 106.81 |
0.004 |
|
HDL-C (mg/dL) |
38.23 ± 9.09 |
42.63 ± 9.92 |
0.004 |
Bệnh nhân có HCCH có giá trị trung bình VE, HA tâm thu, HA tâm trương, ĐH và TG cao hơn bệnh nhân không có HCCH; và giá trị trung bình HDL-C ở bệnh nhân có HCCH thấp hơn bệnh nhân không có HCCH (p<0.05)
4.3. Đặc điểm tổn thương ĐMV ở bệnh nhân có HCCH
Bảng 3. Tỷ lệ tổn thương đa nhánh ĐMV ở bệnh nhân có HCCH
|
|
Tổn thương đơn nhánh (%) |
Tổn thương đa nhánh (%) |
x2 |
p |
|
HCCH(-) (n=62) |
29 (46,78%) |
33 (53,22%) |
6,65 |
0,009 |
|
HCCH(+) (n=84) |
22 (26,20%) |
62 (73,80%) |
Bảng 4. Tỷ lệ tổn thương hẹp nặng ĐMV ở bệnh nhân có HCCH
|
|
Tổn thương hẹp vừa (%) |
Tổn thương hẹp nặng (%) |
x2 |
p |
|
HCCH(-) (n=62) |
19 (30,65%) |
43 (69,35%) |
6,730 |
0,009 |
|
HCCH(+) (n=84) |
11 (13,10%) |
73 (86,90%) |
Bệnh nhân có HCCH có tỷ lệ tổn thương đa nhánh, tổn thương hẹp nặng ĐMV cao hơn so với bệnh nhân không có HCCH (p <0,05).
4.4. Sự liên quan giữa dạng thành phần HCCH với mức độ tổn thương ĐMV.

HCCH(+)-Tăng ĐH(+): Bệnh nhân có HCCH và có thành phần đường huyết trong HCCH. HCCH(+)-THA(+): Bệnh nhân có HCCH và có thành phần huyết áp trong HCCH.
HCCH(+)-Tăng TG(+): Bệnh nhân có HCCH và có thành phần triglyceride trong HCCH. HCCH(+)-Giảm HDL(+): Bệnh nhân có HCCH và có thành phần HDL trong HCCH. HCCH(+)-Tăng VE(+): Bệnh nhân có HCCH và có thành phần vòng eo trong HCCH.
Bệnh nhân có thành phần ĐH và HDL trong HCCH có tỷ lệ tổn thương đa nhánh, tỷ lệ tổn thương hẹp nặng ĐMV cao nhất.
4.5. Sự liên quan giữa số thành phần HCCH với mức độ tổn thương ĐMV.
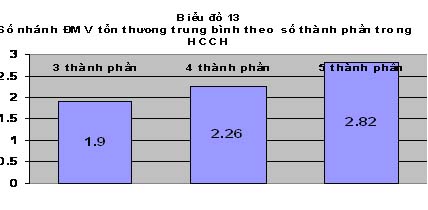
Bệnh nhân có > 3 thành phần trong HCCH có tỷ lệ tổn thương đa nhánh ĐMV, tỷ lệ tổn thương hẹp nặng ĐMV cao hơn so với nhóm 3 thành phần (p<0.05).

5. BÀN LUẬN
5.1. Tỷ lệ và đặc điểm HCCH ở bệnh nhân bệnh ĐMV
Chúng tôi ghi nhận tỷ lệ HCCH theo tiêu chuẩn NCEP ATP III áp dụng cho người Châu Á là 57,5%. Ở các đối tượng có bệnh ĐMV, nhiều nghiên cứu cho thấy HCCH chiếm một tỷ lệ đáng kể. Tỷ lệ HCCH theo NCEP ATP III ở bệnh nhân bệnh ĐMV theo Mehmet Birhan Yilmaz là 49% [5]; Bela C. Solymoss là 51% [4]; Jobien K. Olijhoek là 45%[8], AS. Wierzbicki là 46,5% [12], Zeller M là 46% [13] , Lin RT là 51,8% [14]. Ở Việt Nam, tỷ lệ này theo tác giả Trần Diệp Khoa [9] và Phạm Tú Quỳnh [10] nghiên cứu HCCH ở bệnh nhân bệnh ĐMV được chứng minh qua chụp ĐMV lần lượt là 46,83% và 48,98%.
Khi khảo sát HCCH theo giới, chúng tôi nhận thấy tỷ lệ HCCH ở giới nữ (72,2%) cao hơn giới nam (52,7%) có ý nghĩa thống kê (p = 0,04). Nhiều nghiên cứu HCCH ở bệnh nhân bệnh ĐMV ghi nhận tần suất HCCH ở nữ giới cao hơn nam giới. Birhanyilmaz M (nữ 62,8% nam 43,6%, p=0,003) [5] , Gorter PM (nữ 60% nam 37%) [15], Turhan H (nữ 73% nam 31%) [16], Baltali M (nữ 72,6% nam 39%) [17]. Ở Việt Nam, tác giả Trần Diệp Khoa (nữ 67,57% nam 35,11%, p <0,001 [9], Phạm Tú Quỳnh (nữ 70,34 nam 36,44, p <0,001) [10]. Tuổi trung bình các đối tượng nghiên cứu của chúng tôi là 61,90, nên bệnh nhân nữ hầu hết ở độ tuổi mãn kinh. Tình trạng mãn kinh có liên quan với những thay đổi thể trong cơ thể và sự phân bố mỡ cơ thể. Phụ nữ sau mãn kinh có khuynh hướng tăng cân và biểu hiện tái phân bố mỡ từ dạng béo phần thấp (hình quả lê) sang dạng béo phì thể bụng (béo kiểu nam, hình quả táo). Sự gia tăng và thay đổi phân bố mỡ cơ thể xảy ra sau mãn kinh có liên quan chặt chẽ đến sự thiếu hụt nội tiết tố. Bên cạnh đó, còn có sự thay đổi không thuận lợi trên lipoprotein (tăng TG, giảm HDL-C). Có lẽ những thay đổi này đã làm gia tăng tần suất HCCH ở giới nữ trong nghiên cứu [4],[18].
Chúng tôi nhận thấy tỷ lệ HCCH gia tăng theo BMI từ nhóm BMI 18,5-22,9 kg/m2 là 46,3%, ở nhóm BMI 23-24,9 kg/m2 là 48,6% và cao nhất ở nhóm BMI ≥ 25 kg/m2 là 87,09%. Tương tự nghiên cứu của Trần Diệp Khoa tỷ lệ HCCH ở người có BMI có BMI 18,5-22,9 kg/m2 là 40,45%, ở người có BMI 23-24,9 kg/m2 (quá cân) là 46,30% và ở người có BMI ≥ 25 kg/m2 (béo phì) là 67,44% [9].
Chúng tôi ghi nhận thành phần trong HCCH thường gặp ở bệnh nhân bệnh ĐMV theo thứ tự là tăng TG (96,4%), tăng HA (83,3%), giảm HDL-C (72,6%), tăng ĐH (60,7%), và sau cùng là tăng VE (51,2%). Nói chung, kết quả của chúng tôi có điểm tương đồng trong các nghiên cứu của Christian Spies [19], Solymoss BC [4], Gorter PM [15], Anderson JL [20], Trần Diệp Khoa [9] về thành phần thường gặp trong HCCH là tăng HA, tăng TG và giảm HDL-C. Trong đó thường nhất là tăng HA và tăng TG. Điều này đã được ghi nhận trong cơ chế bệnh sinh của HCCH. Hầu hết các nghiên cứu đều công nhận rằng có sự đề kháng insulin trong HCCH và kháng insulin làm tăng cường giải phóng acid béo tự do vào tuần hoàn từ các mô mỡ. Khi sự kháng insulin được thiết lập, sự giải phóng acid béo tới gan làm tăng quá trình tổng hợp TG. Sự tăng TG là yếu tố quan trọng biểu hiện sự kháng insulin và là một trong những tiêu chuẩn chẩn đoán của HCCH. Ngoài ra, còn có sự rối loạn một loại lipoprotein nữa trong HCCH, đó là sự giảm HDL-C do rối loạn của cholesterol ester trasferase. Vì vậy, sự kết hợp tăng TG và giảm HDL-C có mối liên quan mật thiết đến HCCH [21], [22]. Khi khảo sát tỉ lệ các thành phần trong HCCH theo giới thì chúng tôi nhận thấy tăng VE (nữ 69,2%, nam 43,1%), giảm HDL-C (nữ 84,6%, nam 67,2%) và THA ở nữ nhiều hơn nam, nhưng chỉ có tăng VE là có sự khác biệt có ý nghĩa thống kê giữa 2 giới (với p=0,027). Tăng VE đã được ghi nhận là thành phần thường gặp nhất (30,7%) trong HCCH ở đối tượng là các phụ nữ mãn kinh theo kết quả nghiên cứu của tác giả Châu Ngọc Hoa [23]. Tác giả Savage PD cũng ghi nhận ở bệnh nhân bệnh ĐMV có HCCH thì nữ có tần suất cao hơn nam về béo bụng, THA với p <0,05 [24].
Ngoài ra, chúng tôi và nhiều tác giả đều có điểm chung là bệnh nhân có HCCH có giá trị trung bình VE, HA tâm thu, HA tâm trương, ĐH và TG cao hơn bệnh nhân không có HCCH; và giá trị trung bình HDL-C ở bệnh nhân có HCCH thấp hơn bệnh nhân không có HCCH (p<0.05) và HCCH có 3 thành phần chiếm tỷ lệ cao nhất. Chúng tôi nhận thấy dạng phối hợp 3 thành phần thường gặp là “THA – tăng ĐH – tăng TG” (23,80%), kế đến là “tăng VE – THA – tăng TG” (19,04%) giống kết quả nghiên cứu của Trần Diệp Khoa (27,8% và 16,7%, theo thứ tự), đây là kết quả đáng lưu ý trong điều trị các yếu tố nguy cơ ở bệnh nhân có HCCH; và “tăng VE – tăng TG – giảm HDL-C” (chiếm tỉ lệ 16,66%). Dạng phối hợp 4 thành phần thường gặp là “tăng VE – THA – tăng TG – giảm HDL-C” (29,03%) và “tăng VE – THA – tăng ĐH – tăng TG” (25,80%), dạng phối hợp này cũng là dạng phối hợp thường gặp trong nghiên cứu của Trần Diệp Khoa (với tỉ lệ 45,46%) [9].
5.2. Đặc điểm tổn thương ĐMV ở bệnh nhân có HCCH: Chúng tôi nhận thấy bệnh nhân có HCCH có tổn thương đa nhánh ĐMV, tổn thương hẹp nặng ĐMV cao hơn nhiều so với bệnh nhân không có hội chứng này (p<0,05). Tác giả Trần Diệp Khoa nhận thấy số nhánh ĐMV tổn thương trung bình ở bệnh nhân có HCCH cao hơn so với bệnh nhân không có hội chứng này[9]. Tác giả Phạm Tú Quỳnh cũng ghi nh
ận nguy cơ tổn thương đa nhánh, nguy cơ tổn thương hẹp nặng ĐMV ở bệnh nhân có HCCH cao so với bệnh nhân không có hội chứng này (p = 0,000) [10]. Nhiều tác giả nước ngoài Mehmet Birhan Yilmaz [2], Bela C. Solymoss [4], Jobien K. Olijhoek [8], Wen-Lieng Lee [25], Anil Nigam [26] cũng có các nhận xét tương tự về sự liên quan giữa HCCH và quá trình XVĐM, nhất là tổn thương ĐMV. HCCH đã được chứng minh có vai trò trong quá trình gây XVĐM [27], [28]. Đề kháng insulin được xem là vai trò chủ yếu trong cơ chế bệnh sinh HCCH. Nguyên nhân tổn thương ĐMV thường nặng nề ở các bệnh nhân có HCCH so với bệnh nhân không có HCCH là do sự hiện diện của nhiều YTNC bệnh ĐMV (THA, ĐTĐ, tăng TG, giảm HDL-C…) ở bệnh nhân có hội chứng này [4],[,6],[25],[27],[29].
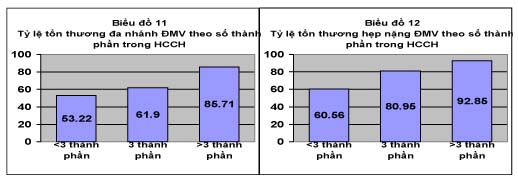
5.3. Sự liên quan giữa dạng thành phần HCCH và mức độ tổn thương ĐMV: Chúng tôi nhận thấy tổn thương đa nhánh ĐMV ơ bệnh nhân có thành phần ĐH, HA, TG, HDL-C, VE trong HCCH chiếm tỉ lệ theo lần lượt là 80,38%; 75,71%; 75,0%; 81,0%; và 73,0% nhiều hơn so với bệnh nhân không có HCCH (53,22%). Sự khác biệt này có ý nghĩa thống kê (p < 0,05) với thành phần ĐH, TG và HDL-C. Tổn thương hẹp nặng ĐMV ở bệnh nhân có thành phần ĐH, thành phần HA, thành phần TG, thành phần HDL-C, thành phần VE trong HCCH chiếm tỉ lệ theo lần lượt là 92,15%; 87,71%; 87,50%; 91,0%; và 84,0% nhiều hơn so với bệnh nhân không có HCCH (60,56%). Sự khác biệt này có ý nghĩa thống kê (p< 0,05) với thành phần ĐH, HA, TG, HDL-C và VE. Trong đó thành phần ĐH trong HCCH có tần suất cao nhất (92,15%). Tương tự nghiên cứu của Phạm Tú Quỳnh tổn thương đa nhánh ĐMV ở bệnh nhân có thành phần ĐH, HA, TG, HDL-C, VE trong HCCH chiếm tỉ lệ theo lần lượt là 76,56%; 72,16%; 73,47%; 70,63%; và 69,72% nhiều hơn so với bệnh nhân không có HCCH (61,50%); tổn thương hẹp nặng ĐMV lần lượt là 89,06%; 86,93%; 86,39%; 87,30%; và 82,57% nhiều hơn so với bệnh nhân không có HCCH (71,00%) [10].
Như vậy, cả hai nghiên cứu của chúng tôi và của tác giả Phạm Tú Quỳnh đầu tiên khảo sát sự liên quan giữa dạng thành phần trong HCCH với mức độ tổn thương ĐMV qua chụp mạch thực hiện tại bệnh viện Chợ Rẫy và bệnh viện Nhân Dân 115, đã cho thấy với mỗi thành phần trong HCCH đều là YTNC cho sự tổn thương lan rộng ĐMV và tổn thương hẹp nặng ĐMV.
5.4. Sự liên quan giữa số thành phần HCCH và mức độ tổn thương ĐMV: chúng tôi ghi nhận số nhánh ĐMV tổn thương trung bình ở bệnh nhân có 3 thành phần, 4 thành phần, 5 thành phần lần lượt là 1,90 ± 0,82; 2,26 ± 0,77; 2,82 ± 0,40 và sự khác biệt có ý nghĩa thống kê (p<0,05). Tổn thương đa nhánh ĐMV chiếm tỉ lệ 85,71% và tổn thương hẹp nặng ĐMV chiếm tỉ lệ 92,85% ở bệnh nhân có >3 thành phần nhiều hơn so với bệnh nhân có 3 thành phần trong HCCH . Sự khác biệt này có ý nghĩa thống kê với p lần lượt là 0,004 và 0,014. Tương tự tác giả Phạm Tú Quỳnh cũng cho thấy tổn thương đa nhánh ĐMV chiếm tỉ lệ 76,40% và tổn thương hẹp nặng ĐMV chiếm tỉ lệ 87,64% ở bệnh nhân có >3 thành phần nhiều hơn so với bệnh nhân có 3 thành phần trong HCCH [10]. Thật vậy, HCCH gồm nhiều thành phần như tăng VE, tăng ĐH, tăng HA, tăng TG, giảm HDL-C. Mỗi thành phần là một YTNC bệnh ĐMV. Số lượng thành phần trong HCCH đóng vai trò quan trọng trong quá trình gây tổn thương XVĐM. Do vậy mà khi càng có nhiều thành phần trong HCCH thì tổn thương ĐMV càng nặng.
6. KẾT LUẬN:
1. HCCH theo tiêu chuẩn chẩn đoán của NCEP ATP III áp dụng cho người Châu Á ở bệnh nhân bệnh ĐMV chiếm tỷ lệ là 57,5%, thường gặp ở giới nữ hơn là giới nam.
2. HCCH ở bệnh nhân bệnh ĐMV có các đặc điểm:
– Thành phần thường gặp nhất trong HCCH theo thứ tự là tăng TG, THA, giảm HDL-C, tăng ĐH và tăng VE. Nữ có tỉ lệ tăng VE nhiều hơn nam (69,2% so với 43,1%, p=0,027), và giảm HDL-C ở nữ nhiều hơn (84,6% so với 67,2%, p=0,009).
– Bệnh nhân có HCCH có giá trị trung bình VE, HA tâm thu, HA tâm trương, ĐH và TG cao hơn bệnh nhân không có HCCH (với p <0,05); và giá trị trung bình HDL-C ở bệnh nhân có HCCH thấp hơn bệnh nhân không có HCCH (với p <0,05).
– HCCH có 3 thành phần là thường gặp nhất với tỉ lệ 50,0%. Dạng phối hợp 3 thành phần thường gặp theo thứ tự là “THA-tăng ĐH-tăng TG” (23,80%); “tăng VE-THA-tăng TG” (19,04%). Dạng phối hợp 4 thành phần thường gặp là “tăng VE – tăng HA – tăng TG – giảm HDL-C” (29,03%) và “tăng VE – tăng HA-tăng ĐH – tăng TG” (25,80%).
3. Bệnh nhân có HCCH có nhiều nhánh ĐMV tổn thương hơn bệnh nhân không có HCCH, tổn thương 3 nhánh ĐMV nhiều hơn có ý nghĩa thống kê (với p <0,05). Mỗi thành phần trong HCCH đều có liên quan đến tổn thương đa nhánh ĐMV cũng như tổn thương nặng ĐMV, trong đó thành phần ĐH và HDL có ảnh hưởng nhiều nhất. Số thành phần trong HCCH càng nhiều thì ĐMV tổn thương càng nặng (với p <0,05).
7. HẠN CHẾ:
Kết quả bilan lipid trong nghiên cứu của chúng tôi ít nhiều bị ảnh hưởng bởi các thuốc điều trị THA, bệnh ĐMV.
TÀI LIỆU THAM KHẢO
[1]. Tanko TB (2005), “Enlarged Waist Combined With Elevated Triglycerides Is a Strong Predictor of Accelerated Atherogenesis and Related Cardiovascular Mortality in Postmenopausal Women, Circulation (1110), pp.1883-1890.
[2]. Foreyt JP (2005), “Need for Lifestyle Intervention: How to Begin”, The American Journal of Cardiology (96), pp.11-14.
[3]. Grundy SM (2002), “Obesity, Metabolic Syndrome, and Coronary Atherosclerosis”, Circulation (105), pp.2696.
[4]. Solymoss BC, Bourassa MG, Lesperance J et al (2003), “Incidence and clinical characteristics of the metabolic syndrome in patients with coronary artery disease”, Coron Arter Dis (14), pp.207 – 212.
[5]. Yilmaz MB, Guray U et al (2005), “Metabolic syndrome is associated with extension of coronary artery disease in patients with non – ST segment elevation acute coronary syndromes”, Coron Arter Dis (16), pp.287 – 292.
[6]. Lanz JR (2006),”Metabolic syndrome and coronary artery disease: is there a gender specific effect?” Int J Cardiol (107), pp.317 – 321.
[7]. Nigam A (2006),”The metabolic syndrome and its components and the long-term risk of death in patients with coronary heart disease”, Am Heart J (151), pp.514 – 521.
[8]. Olijhoek JK (2005),”Presence of the metabolic syndrome does not impair coronary collateral vessel formation in patients with documented coronary artery disease”, Diabetes Care (28), pp.683 – 689.
[9]. Trần Diệp Khoa (2005), “Tần suất và đặc điểm hội chứng chuyển hóa ở bệnh nhân bệnh động mạch vành”, Luận văn Thạc sĩ Y học
[10]. Phạm Tú Quỳnh (2006), Sự liên quan giữa hội chứng chuyển hóa và mức độ tổn thương động mạch vành, Luận văn Thạc sĩ Y học.
[11]. ACC/AHA guidelines for coronary angiography. A report of the
ACC/AHA task force on practice guidelines (committee on coronary angiography), J Am Coll Cardiol (1999), (33), pp.1756 – 1824.
[12]. Wierzbicki AS (2005),”Metabolic syndrome and risk of coronary heart disease in Parkistani cohort”, BMJ (91), pp.1003 – 1007.
[13]. Zeller M, PG Steg, et al and Observatoire des Infarctus de Cote-d’Or Survey Working Group (2005), “Prevalence and impact of metabolic syndrome on hospital outcomes in acute myocardial infarction”, Archives of Internal Medicine 165(10), pp. 1192-1198.
[14]. Lin RT, Lee WJ et al (2004), “Metabolic syndrome and its contribution to coronary artery disease in non-diabetic subjects”, J Formos Med Assoc 103 (4), pp.317-320.
[15]. Gorter PM, Olijhoek JK et al (2004), “Prevalence of the metabolic syndrome in patients with coronary heart disease, cerebrovascular disease, peripheral arterial disease or abdominal aortic aneurysm”, Atherosclerosis 173, pp.363-369.
V.V…








