TS. PHẠM HỮU VĂN
ĐỘT TỬ TIM Ở PHỤ NỮ
Tóm tắt
Phụ nữ có tỷ lệ tử vong do đột tử thấp hơn so với nam giới. Ở 2/3 số phụ nữ tử vong đột ngột, đột tử do tim là biểu hiện lâm sàng đầu tiên của bệnh mạch vành. Phụ nữ sau mãn kinh có gánh nặng dân số lớn nhất về bệnh tim mạch gồm cả SCD. Căn nguyên của SCD ở phụ nữ ít rõ ràng hơn, vì phụ nữ ít được thể hiện trong các nghiên cứu về SCD và trải qua ít biến cố SCD hơn nam giới. Một số nghiên cứu cho thấy bệnh mạch vành có từ trước ít được dự đoán hơn ở phụ nữ và các nguyên nhân khác có nhiều khả năng hơn. Ngoài ra, phụ nữ bị SCD ít có nguy cơ bệnh nền là bệnh mạch vành (CAD) hơn nam giới, điều này cần thiết để xác định các yếu tố nguy cơ khác ngoài CAD hoặc rối loạn chức năng tâm thu. Suy tim với chức năng tâm thu thất trái được bảo tồn, tăng hưng phấn giao cảm có thể được đánh giá bằng phán đoán qua meta-iodobenzylguanidine, trầm cảm và / hoặc sử dụng thuốc chống trầm cảm là những yếu tố nguy cơ phổ biến của SCD ở phụ nữ. Dự đoán và phòng ngừa SCD là một lĩnh vực điều tra tích cực nhưng các hướng dẫn hiện hành về can thiệp phòng ngừa có thể áp dụng cho một phần rất nhỏ dân số có nguy cơ. Chỉ có một tỷ lệ nhỏ phụ nữ tham gia vào các nghiên cứu do các hướng dẫn được xây dựng.
MỞ ĐẦU
Đột tử do tim (SCD) là một vấn đề sức khỏe cộng đồng lớn do tần suất và nhân khẩu học của nó. Khoảng 50% tất cả các SCD là biểu hiện đầu tiên của rối loạn nhịp tim không lường trước được. Mặc dù bệnh tim mạch vành (CHD) là nền tảng của hầu hết các trường hợp SCD, SCD là biểu hiện đầu tiên của CHD đối với đa số nạn nhân, đặc biệt là ở phụ nữ. Tỷ lệ tử vong ở phụ nữ mắc bệnh mạch vành là 1/4 so với nam giới mắc bệnh mạch vành (Mann, Zipes và cộng sự. 2015. Stecker, Vickers và cộng sự, 2006, Albert, Chae và cộng sự. 2003). Việc giảm đáng kể tỷ lệ SCD đòi hỏi phải có biện pháp can thiệp phòng ngừa tiên phát hiệu quả. Tỷ lệ tử vong do bệnh tim đã thực sự gia tăng ở phụ nữ trẻ hơn (<45 tuổi) kể từ năm 2001. Các nghiên cứu cho thấy sau khi bị nhồi máu cơ tim, phụ nữ và nam giới có nguy cơ mắc SCD cao hơn lần lượt từ 4 đến 10 lần (Mann, Zipes và cộng sự. 2015, Deo, Albert, và cộng sự 2012). Người ta cũng quan sát thấy phụ nữ có phần dễ bị nhồi máu cơ tim không được phát hiện hơn nam giới. Phụ nữ có nguy cơ tử vong trong năm đầu tiên sau nhồi máu cao hơn 28% so với nam giới. Kết cục của các bệnh tim mạch (CVD) thay đổi do sự khác biệt về các yếu tố nguy cơ CVD cụ thể ở phụ nữ, các chiến lược điều trị và quản lý để phòng ngừa CVD nguyên phát và thứ phát, cũng như sự khác biệt về sinh lý bệnh trong CVD. Các nghiên cứu về dấu hiệu di truyền dự đoán CVD đã không cung cấp thêm thông tin về việc đánh giá nguy cơ của phụ nữ ngoài các yếu tố nguy cơ truyền thống (Mann, Zipes và cộng sự, 2015, Go và cộng sự, 2014).
DỊCH TỄ HỌC
Tỷ lệ mắc SCD rất khó ước tính vì các con số thay đổi theo hàm số của tỷ lệ bệnh tim mạch vành ở các quốc gia khác nhau. SCD gây ra hơn một nửa số ca tử vong do tim mạch, 15-20% tổng số ca tử vong mỗi năm và là biểu hiện đầu tiên của bệnh tim đối với một tỷ lệ lớn nạn nhân, đặc biệt là ở phụ nữ. Tại Hoa Kỳ (US), CVD đã gây ra tử vong cho 455.000 phụ nữ vào năm 2005. Trong các nghiên cứu tiền cứu gần đây, sử dụng nhiều nguồn ở Hoa Kỳ, Hà Lan, Ireland và Trung Quốc, tỷ lệ SCD dao động từ 50 đến 100 trên 100.000 trong dân số nói chung. Mặc dù cần có nhiều nguồn giám sát để cung cấp ước tính chính xác hơn về tỷ lệ mắc SCD, rõ ràng gánh nặng tổng thể trong dân số vẫn ở mức cao (Albert, Chae và cộng sự. 2003, Deo, Albert và cộng sự. 2012). Tỷ lệ mắc SCD tăng lên theo tuổi bất kể giới tính hay chủng tộc. Tuy nhiên, tỷ lệ SCD ở phụ nữ thấp hơn tỷ lệ bệnh ở nam giới khoảng 20 năm. Ở mọi lứa tuổi, phụ nữ có tỷ lệ SCD thấp hơn nam giới, ngay cả khi đã điều chỉnh các yếu tố nguy cơ CHD. Sự khác biệt này có thể giảm dần theo thời gian. Tuy nhiên, trong một nghiên cứu về tỷ lệ SCD ở phụ nữ sau mãn kinh được nhận thấy là thấp hơn so với ước tính trước đây (Bertoia, 2012). Hai phần ba phụ nữ mắc SCD không có tiền sử bệnh tim so với 50% nam giới. Ngoài ra, trong số những người sống sót sau ngừng tim và bệnh nhân SCD, phụ nữ dường như có tỷ lệ tim bình thường về cấu trúc cao hơn (Deo, Albert và cộng sự. 2012, Chugh, 2009, Kannel, 1998). Ngoài ra còn có sự khác biệt về chủng tộc trong tỷ lệ mắc SCD khi người ta chưa hiểu rõ. Đàn ông và phụ nữ da đen dường như bị ngừng tim khi xuất viện sớm hơn người da trắng vài năm (Becker, 1993).
Sự khác biệt về giới tính trong điện sinh lý tim có ý nghĩa quan trọng về mặt lâm sàng và điều trị cũng ảnh hưởng đến dịch tễ học, biểu hiện và tiên lượng của các rối loạn nhịp tim và đột tử do tim thay đổi. Các cơ chế tiềm ẩn gồm sự khác biệt về kích thước, cấu trúc tim và những cách khác nhau trong đó hormone, thuốc và chất điện giải ảnh hưởng đến các kênh ion tim ở nam giới và phụ nữ (Curtis, 2012). Phụ nữ có nhịp tim lúc nghỉ bắt đầu ở tuổi dậy thì cao hơn nam giới. Họ cũng có khoảng QT dài hơn và có nhiều nguy cơ bị xoắn đỉnh do thuốc hơn (Makkar, 1993). Nhịp nhanh vào lại tại nút nhĩ thất (AV) phổ biến ở phụ nữ gấp đôi so với nam giới. Tuy nhiên, nhịp tim nhanh vào lại AV và hội chứng Wolff-Parkinson-White phổ biến hơn ở nam giới. Phụ nữ bị rung nhĩ có nguy cơ đột quỵ cao hơn và ít có khả năng nhận được kháng đông phòng ngừa và thủ thuật triệt phá (Mann, Zipes, 2015, Albert, McGovern và cộng sự. 1996). Một nghiên cứu tiền cứu dựa trên dân số về ngừng tim ngoài bệnh viện cho thấy phụ nữ thường có biểu hiện như vô tâm thu và hoạt động điện vô mạch, còn nam giới thường bị nhịp nhanh thất và rung thất (Wigginton, 2002). Ngoài ra, phụ nữ, đặc biệt ở lứa tuổi trẻ hơn dường như có tỷ lệ hồi sức thành công và sống sót từ các rối loạn nhịp có thể điều trị bằng shock cao hơn, có thể do tác động thuận lợi của kích thước cơ thể nhỏ hơn và estrogen đối với thành công của quá trình khử rung tim và huyết động sau hồi sức (Myerburg, 2004).
SINH LÝ BỆNH
Bệnh mạch vành là căn nguyên phổ biến nhất của SCD trên thế giới phương Tây, là nguyên nhân của 75% các SCD. Nhồi máu cơ tim cấp, thiếu máu cục bộ không nhồi máu và những thay đổi cấu trúc như hình thành sẹo hoặc giãn tâm thất thứ phát sau nhồi máu trước đó hoặc thiếu máu cục bộ mãn tính có thể là những nguyên nhân dễ đưa đến SCD trong CHD. Trong 5% trường hợp SCD hoặc ngừng tim, không tìm thấy bất thường đáng kể về tim sau khi đánh giá kỹ lưỡng hoặc khi khám nghiệm tử thi (Priori, 1992, Chugh, 2000, Cupples, 1992). Nghiên cứu Framingham phát hiện rõ ràng bệnh mạch vành trước khi tử vong làm tăng đáng kể nguy cơ SCD ở cả hai giới, mặc dù tỷ lệ tử vong ở phụ nữ mắc bệnh mạch vành là 1/4 so với nam giới bị bệnh mạch vành (Kannel, 1998). Suy tim làm tăng nguy cơ SCD gấp 5 lần ở cả hai giới, mặc dù nguy cơ tuyệt đối của SCD ở phụ nữ là 1/3 so với nam giới (Curtis, 2012). Trong một phân tích hồi cứu 355 người sống sót (271 nam, 84 nữ) trong số những người sống sót sau ngừng tim ngoài bệnh viện ở Boston, đã đề cập đến phân suất tống máu thất trái (LVEF) < 40%, là yếu tố dự báo độc lập mạnh nhất về tử suất toàn bộ và do tim ở nam giới, không có ý nghĩa tiến triển tương tự ở nữ. Nghiên cứu này cho thấy nên tiến hành các nghiên cứu phân tích dân số đặc biệt là phụ nữ thay vì tổng hợp dữ liệu từ dân số chủ yếu là nam giới (12). Tỷ lệ về bệnh tim tiềm ẩn ở những phụ nữ sống sót sau ngừng tim ngoài bệnh viện được đưa ra trong Hình 1 (Albert, McGovern và cộng sự, 1996).
BỆNH TIM CẤU TRÚC
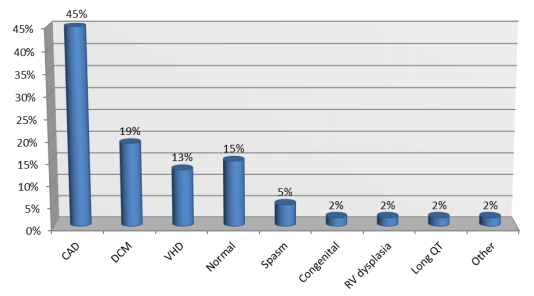
CAD: bệnh mạch vành; DCM: bệnh cơ tim giãn; VHD: bệnh van t im; SPASM: co thắt mạch vành; Congenental: bẩm sinh. RV dysplasia: loạn sản thất phải. Long QT: QT kéo dài. Normal: bình thường. Other: các nguyên nhân khác. (Albert, McGovern và cộng sự. 1996).
Hình 1. Bệnh tim cấu trúc ở những người sống sót sau ngừng tim. Hình ảnh này mô tả tỷ lệ mắc bệnh tim tiềm ẩn ở những phụ nữ sống sót sau những lần ngừng tim ngoài bệnh viện. Tuổi trung bình là 55 ± 17 tuổi.
CÁC YẾU TỐ NGUY CƠ
Các yếu tố nguy cơ CHD có thể thay đổi được đã được chứng minh để dự đoán SCD trong các nhóm thuần tập đa dạng gồm tăng huyết áp, tăng cholesterol máu, tiểu đường, rối loạn chức năng thận, béo phì và hút thuốc. Tiền sử gia đình có CVD sớm ở người thân cấp độ một, trước 55 tuổi ở nam và 65 tuổi ở nữ, làm tăng nguy cơ mắc bệnh CVD (Mann, Zipes, 2015, Deo, Albert và cộng sự. 2012). Các yếu tố nguy cơ thông thường vẫn xuất hiện để dự đoán SCD ở phụ nữ. Trong một nhóm thuần tập với thời gian theo dõi hơn 20 năm, ít nhất một trong các yếu tố nguy cơ CHD đã được báo cáo là 94% và ít nhất 2 yếu tố nguy cơ đã được báo cáo 73% ở phụ nữ đột tử. Hút thuốc, tiểu đường và tăng huyết áp cho thấy mối quan hệ chặt chẽ nhất với SCD. Hút thuốc nhiều và tiền sử nhồi máu cơ tim (MI) của cha mẹ cũng được phát hiện là những yếu tố nguy cơ quan trọng, đặc biệt đối với phụ nữ dưới 60 tuổi (Albert, Chae và cộng sự, 2003). Dữ liệu mâu thuẫn cũng cho thấy ngoại trừ bệnh tiểu đường, bệnh thận và hút thuốc lá, các yếu tố nguy cơ khác dường như không dự đoán được nguy cơ SCD sau khi CHD đã được hình thành (Kannel, 1998, Cupples, 1992). Bên cạnh các yếu tố nguy cơ truyền thống đối với bệnh tim mạch vành, các yếu tố nguy cơ gây đột tử do tim ở phụ nữ sau mãn kinh gồm chủng tộc da đen, nhịp tim cao hơn, tỷ lệ eo-hông cao hơn, số lượng bạch cầu tăng cao và suy tim (Bertoia, 2012). Deo và cộng sự báo cáo cho thấy nhồi máu cơ tim, suy tim, eGFR < 40 ml / phút / 1,73 m2, rung nhĩ, không hoạt động thể lực và bệnh tiểu đường đã cải thiện dự đoán SCD khi sử dụng cùng với LVEF (Deo và cộng sự, 2011). Trong một nghiên cứu khác bao gồm 81.722 phụ nữ Hoa Kỳ, từ Nghiên cứu Sức khỏe Điều dưỡng đã được kiểm tra. Các thói quen sinh hoạt có nguy cơ thấp được xác định gồm không hút thuốc, BMI <25 kg / m2, tập thể dục ≥30 phút / ngày và nằm trong top 40% của Điểm chế độ ăn Địa Trung Hải thay thế, trong đó nhấn mạnh việc ăn nhiều rau, trái cây, quả hạch, các loại đậu, toàn bộ ngũ cốc, cá và uống rượu vừa phải. Nguy cơ tuyệt đối của SCD lần lượt là 22, 17, 18, 13 và 16 trường hợp / 100.000 người- năm với 0, 1, 2, 3 và 4 yếu tố nguy cơ thấp. Người ta đã kết luận tuân thủ lối sống nguy cơ thấp có liên quan đến nguy cơ SCD thấp và có thể là một chiến lược hiệu quả để phòng ngừa SCD trong dân số nói chung (Chiuve, 2011).
Ngoài ra, so với những người hiện còn hút thuốc, ở những phụ nữ không bị bệnh tim mạch vành, nguy cơ SCD thấp hơn đáng kể trong vòng 5 năm sau khi bỏ hút thuốc (tỷ lệ nguy cơ đa biến: 0,47; khoảng tin cậy 95%: 0,24-0,92), và nguy cơ SCD tương tự như vậy những người không bao giờ hút thuốc sau 20 năm kiêng thuốc (Kannel, 1998, Cupples, 1992, AlKhatib, 2016). Đánh giá nguy cơ CV có hệ thống được khuyến nghị như là loại khuyến cáo class IIb, với mức độ bằng chứng C (dữ liệu thu được từ một thử nghiệm lâm sàng ngẫu nhiên đơn lẻ hoặc các nghiên cứu không ngẫu nhiên lớn) ở phụ nữ > 50 tuổi hoặc sau mãn kinh không có các yếu tố nguy cơ CV đã biết. Ngoài ra, mặc dù không có dữ liệu hỗ trợ việc sàng lọc các tác động có lợi đối với các yếu tố nguy cơ CV ở phụ nữ trước khi kê đơn thuốc tránh thai kết hợp, nhưng việc sàng lọc các nhóm cụ thể có công việc khiến họ gặp nguy cơ, ví dụ, tài xế xe buýt và phi công, có thể là hợp lý. Mãn kinh sớm, được định nghĩa tốt hơn là suy buồng trứng nguyên phát, xảy ra khoảng 1% ở phụ nữ ≤ 40 tuổi. Nó đã được báo cáo là có liên quan đến tăng nguy cơ mắc bệnh tim mạch (Piepoli và cộng sự, 2016).
YẾU TỐ CHẾ ĐỘ ĂN UỐNG VÀ LUYỆN TẬP
Trong Nghiên cứu Sức khỏe Điều dưỡng, nguy cơ tương đối của SCD thấp hơn đáng kể ở những phụ nữ thuộc nhóm phần tư sử dụng lượng magiê cao nhất trong chế độ ăn uống. Dữ liệu gần đây từ Nghiên cứu Sức khỏe Điều dưỡng cho thấy những phụ nữ có thói quen ăn uống giống với chế độ ăn Địa Trung Hải nhất có nguy cơ mắc SCD thấp hơn đáng kể (Zarraga, 2006, Chiuve, 2011). Bất chấp những lợi ích lâu dài của việc tập thể dục, ai cũng biết SCD xảy ra với tần suất cao hơn mức trung bình trong hoặc ngay sau khi gắng sức mạnh. Mức độ nguy cơ liên quan đến gắng sức dường như thấp hơn ở phụ nữ khi SCD liên quan đến gắng sức ít phổ biến hơn nhiều (Kohl, 1992, Marijon, 2011).
YẾU TỐ NGUY CƠ TÂM LÝ
Các nghiên cứu dựa trên dân số cho thấy các tác nhân gây căng thẳng tâm lý kéo dài như rối loạn lo âu và trầm cảm cũng có liên quan đến SCD. Lo lắng sợ hãi (phobic) có liên quan trực tiếp đến SCD, nhưng không phải nguy cơ MI không gây tử vong, ở 3 nhóm nam và nữ riêng biệt. Trầm cảm cũng có liên quan đến tăng nguy cơ ngừng tim và SCD ở phụ nữ không mắc bệnh CHD (Whang và cộng sự, 2009). Ngoài ra, nghiên cứu INTERHEART đã chỉ ra một nhóm các yếu tố nguy cơ tâm lý xã hội (tức là thiếu thốn xã hội, căng thẳng trong công việc hoặc trong cuộc sống gia đình và trầm cảm) có liên quan đến việc tăng nguy cơ nhồi máu cơ tim (MI) (RR 3,5 đối với phụ nữ và 2,3 đối với nam giới). Dân số có 40% nguy cơ mắc bệnh ở phụ nữ và 25% ở nam giới (Piepoli và cộng sự, 2016).
CÁC YẾU TỐ DI TRUYỀN
Các biến thể di truyền có liên quan đến CHD cũng có thể là alen nhạy cảm với SCD trong quần thể nói chung. Trong 60 phụ nữ bị SCD, 6 biến thể sai lệch hiếm gặp (10%) được xác định trong gen kênh natri tim (SCN5A). Tần số tổng thể của các biến thể hiếm gặp này trong SCN5A cao hơn đáng kể trong các trường hợp SCD so với trong 733 đối chứng từ cùng một quần thể và những thay đổi nhỏ trong chức năng kênh ion đã được quan sát thấy ở 4 trong số 5 biến thể. Mặc dù không phải là nguyên nhân phổ biến của SCD, dữ liệu cho thấy các đột biến có ý nghĩa về mặt chức năng và các biến thể hiếm gặp trong SCN5A có thể góp phần vào nguy cơ SCD ở những phụ nữ có tỷ lệ bệnh tim cấu trúc thấp hơn (Deo, Albert và cộng sự, 2012, Albert, McGovern và cộng sự. 1996, Albert và cộng sự, 2008). Phần lớn sa van hai lá được cho là lành tính, nhưng có một số đặc điểm nhất định như độ dày của lá, độ dư thừa và đường kính LV tăng dường như có liên quan đến nguy cơ cao hơn, và dữ liệu gần đây cho thấy phụ nữ bị sa hai lá van và ngoại vị thất sớm có thể là nguy cơ đặc biệt. Nhìn chung, dữ liệu về phân tầng nguy cơ SCD và sử dụng ICD thích hợp ở bệnh nhân bệnh van tim là rất có thiếu và cần có các nghiên cứu sâu hơn về phân nhóm bệnh nhân có nguy cơ này (Hayashi và cộng sự, 2015).
Bảng 1. Kết quả về giới trong thử nghiệm lâm sàng cấy máu khử rung tim (10)
| Biến số | ||
| Nghiên cứu | % bao gồm nữ | Tiêu chí với kết quả tỷ lệ nguy cơ |
| AVID | 21 | Tần số tử suất ở nữ 14.4% |
| MADIT | 18 | Tỷ lệ tử vong không phân tầng theo giới tính |
| MADIT II | 16 | Tỷ lệ tử vong là tiêu chí Kết quả điều trị ở phụ nữ: 0,57 (p: 0,132), nam giới: 0,66 (p: 0,011) |
| MUSTT | 10 | Kết quả hậu quả tỷ lệ nguy cơ với liệu pháp được điều trị dưới hướng dẫn của EP ở bệnh nhân tử vong do loạn nhịp tim và ngừng tim không tìm thấy sự khác biệt giữa nam và nữ |
| SCD- HcFT | 23 | Tử vong là tiêu chí cuối cùng
Kết quả ở phụ nữ: 0,96 (0,58-1,61) |
| DEFINITE | 29 | ỷ lệ tử vong là tiêu chí cuối cùng của phụ nữ:> 1,0 |
AVID: Chống loạn nhịp tim đối lại với cấy Máy khử rung tim; CI, khoảng tin cậy; DEFINITE, Máy khử rung tim trong Đánh giá Điều trị Bệnh cơ tim không do thiếu máu cục bộ; EP: điện sinh lý; MADIT, Thử nghiệm cấy máy khử rung tim tự động đa trung tâm; MUSTT, Thử nghiệm nhịp tim nhanh tạm thời đa trung tâm; SCD-HeFT, đột tử do tim trong thử nghiệm suy tim.
QUẢN LÝ VÀ CÁC CHIẾN LƯỢC ĐIỀU TRỊ
Sự khác biệt về giới cũng ảnh hưởng đến chiến lược quản lý và điều trị ở phụ nữ. Cấy máy khử rung tim (ICD) đã được chứng minh là làm giảm tỷ lệ tử vong khi được sử dụng để phòng ngừa SCD cả nguyên phát và thứ phát (Curtis, 2012). Thử nghiệm Chống loạn nhịp so với cấy máy khử rung tim (AVID) đã kiểm tra việc sử dụng ICD để phòng ngừa thứ phát SCD. Mặc dù có sự khác biệt về giới tính trong các đặc điểm cơ bản và rối loạn nhịp tim lâm sàng tại thời điểm nghiên cứu, tỷ lệ tử vong ở phụ nữ (14,4%) và nam giới (15,5%) do ICD là tương tự, so với 24,4% ở nhóm chứng (AVID Investigators, 1997). Thử nghiệm Nhịp tim nhanh tạm thời Đa trung tâm (MUSTT) cho thấy giảm tỷ lệ tử vong bằng liệu pháp được hướng dẫn qua test điện sinh lý ở bệnh nhân bệnh mạch vành, phân suất tống máu ≤40%. Phụ nữ chỉ chiếm 14% trong tổng số dân số nghiên cứu. Trong một phân tích hậu kỳ về bệnh nhân tham gia MUSTT, sự khác biệt về giới tính không ảnh hưởng đến lợi ích của liệu pháp EP có hướng dẫn (Buxton, 1999, Russo và cộng sự. 2004). Thử nghiệm đột tử do tim trong suy tim (SCD-HeFT) đã nghiên cứu việc sử dụng ICD để ngăn ngừa SCD ban đầu ở bệnh nhân suy tim và phân suất tống máu ≤ 35% so với liệu pháp amiodarone hoặc giả dược mà không có thêm phân tầng nguy cơ. Tỷ lệ tử vong ở nam giới giảm có ý nghĩa thống kê nhưng không giảm ở nữ giới (Bardy, 2005). Số lượng phụ nữ tham gia vào các thử nghiệm lâm sàng này ít hơn, có thể giải thích tại sao hiệu quả điều trị giữa các phụ nữ là khác nhau và khó phát hiện hơn. Dữ liệu từ một mẫu người sử dụng Medicare đáp ứng các tiêu chí cấy ICD để phòng ngừa SCD nguyên phát cho thấy chỉ 8,6 / 1000 phụ nữ nhận được ICD so với 32,3 / 1000 nam giới trong vòng 1 năm sau khi được chẩn đoán (Ghanbari và cộng sự, 2009). Kết quả về giới trong các thử nghiệm lâm sàng ICD được đưa ra trong Bảng 1
Một nghiên cứu quan sát trên 13000 bệnh nhân bị suy tim tâm thu (LVEF <30%) đến các bệnh viện tham gia chương trình Get With the Guidelines – HeartFailure của Hiệp hội Tim mạch Hoa Kỳ cho thấy sau khi điều chỉnh các đặc điểm của bệnh nhân và các yếu tố bệnh viện, tỷ lệ điều chỉnh sử dụng ICD là 0,73 đối với nam giới da đen, 0,62 đối với phụ nữ da trắng và 0,56 đối với phụ nữ da đen, so với nam giới da trắng (Hernandez và cộng sự. 2007).
ĐIỀU TRỊ BẰNG CRT
Điều trị tái đồng bộ tim (CRT) cải thiện các triệu chứng và kết cục ở bệnh nhân suy tim tâm thu và rối loạn đồng bộ tâm thất. Kết quả từ nhiều thử nghiệm lâm sàng cho thấy CRT có hiệu quả tương đương, nếu không muốn nói là hơn, ở phụ nữ so với nam giới (Curtis, 2006). Trong một phân tích phân nhóm của thử nghiệm Đánh giá Lâm sàng Ngẫu nhiên Đa trung tâm InSync (MIRACLE), những phụ nữ được điều trị CRT đã cải thiện đáng kể về mặt thống kê trong thời gian nhập viện và tử vong do suy tim đầu tiên so với những phụ nữ không được điều trị bằng CRT (Woo và cộng sự, 2005). Bảng 2 cho thấy kết quả về giới trong các thử nghiệm lâm sàng CRT (Curtis, 2006).
Tỷ lệ bệnh cơ tim thiếu máu cục bộ ở nam giới cao hơn (sẹo có thể không đáp ứng với tạo nhịp) có thể giải thích mức độ lợi ích thấp của liệu pháp. Những khác biệt về giới này vẫn tồn tại ngay cả khi kiểm soát căn nguyên của suy tim (Curtis và cộng sự 2012). Một đăng ký quan sát của Lilli và cộng sự cho thấy giới tính nữ có liên quan độc lập với đáp ứng tốt hơn với CRT, được định nghĩa là mức độ tái cấu trúc phục hồi tâm thất trái được đánh giá qua siêu âm tim giảm thể tích cuối tâm thu thất trái. Các thử nghiệm ngẫu nhiên và các nghiên cứu quan sát phù hợp với tỷ lệ thấp của việc cấy ICD ở bệnh nhân nữ để phòng ngừa tiên phát. Câu hỏi phổ biến là liệu tình huống này là do thiên vị chỉ định hay thiên về từ chối. Phân tích dữ liệu bệnh nhân- mang tính cá thể của 3 thử nghiệm CRT-D ngẫu nhiên lớn thu nhận chủ yếu bệnh nhân suy tim NYHA độ II là những phụ nữ bị LBBB theo tiêu chí điện tâm đồ thông thường thu được lợi ích đáng kể từ CRT-D ở khoảng thời gian QRS ngắn hơn 150 mili giây (cụ thể là ≥130 mili giây), trong khi nam giới có LBBB thông thường thu được lợi ích đáng kể ở QRS 150 mili giây hoặc dài hơn (Zusterzeel và cộng sự, 2014). Phân tích này cho thấy những phụ nữ có LBBB và QRS từ 130 đến 149 mili giây giảm 76% các trường hợp suy tim và tử vong nhờ CRT-D. Một thực tế khác là phụ nữ thường có tâm thất nhỏ hơn và thời gian QRS ngắn hơn nam giới cung cấp lời giải thích về giải phẫu và / hoặc sinh lý cho những phát hiện này (Zusterzeel và cộng sự, 2014).
Bảng 2. Kết quả giời tính trong các nghiên cứu lâm sàng CRT
| Các nghiên cứu CRT | Bến số (% nữ) | Các kết quả |
| MIRACLE | 32% | Phụ nữ có nguy cơ tử vong thấp hơn hoặc phải nhập viện vì HF, Tiêu chí lâm sàng là – NYHA, 6MHWD, QOL |
| Path-CHF | 48% | Tiêu chí: mức tiêu thụ O2 tối đa, 6MHWD Kết quả tỷ lệ nguy cơ: Không phân tầng theo giới tính, |
| MUSTIC | 25% | Tiêu chí: mức tiêu thụ O2 tối đa, 6MHWD Kết quả tỷ lệ nguy cơ:
Không phân tầng theo giới tính, |
| COMPANION | 33% | Tiêu chí: Tử vong hoặc nhập viện vì bất kỳ nguyên nhân nào
Không có sự khác biệt đáng kể về tỷ lệ nguy cơ |
| CARE-HF | 26% | Tiêu chí: Tử vong hoặc nhập viện không có kế hoạch vì biến cố CV nặng
Tỷ lệ nguy cơ kết quả ở phụ nữ: 0,64 (0,42-0,97) |
MIRACLE: Đánh giá Lâm sàng Ngẫu nhiên Đa trung tâm InSync, Path-CHF: Điều trị tạo nhịp cho suy tim ứ huyết, MUSTIC: Kích thích đa điểm trong bệnh cơ tim, COMPANION: So sánh điều trị nội, tạo nhịp độ và khử rung tim, CARE-HF: Ảnh hưởng của đồng bộ hóa tim lên bệnh tật và Tỷ lệ tử vong do Suy tim, CV: Tim mạch, 6MHWD: khoảng cách đi bộ 6 phút, NYHA: Hiệp hội Tim mạch New York, QOL: chất lượng sống.
Tuổi tác có thể ảnh hưởng đến việc lựa chọn bác sĩ cho bệnh nhân cấy ICD. Thật vậy, phụ nữ lớn tuổi hơn trong nhiều thử nghiệm (Russo và cộng sự, 2004, Curtis và cộng sự, 2007). Sự khác biệt về tuổi tác có thể ảnh hưởng đến việc cấy máy, do thiên vị chỉ định ban đầu hoặc bệnh nhân lớn tuổi có thể ít sẵn sàng điều trị ICD hơn (Davis và cộng sự, 2006). Tuy nhiên, lợi ích sống sót từ liệu pháp ICD được chứng minh là có thể so sánh với những bệnh nhân trẻ hơn (Duray và cộng sự, 2005). Theo một phân tích hồi cứu, sự khác biệt về giới tính rõ rệt nhất ở những bệnh nhân ≥ 80 tuổi. Ở nhóm tuổi này, tỷ lệ nam trên nữ là 29 (Lin và cộng sự., 2008). Tuy nhiên đây không phải là lời giải thích duy nhất. Trong cơ quan đăng ký của Canada, phụ nữ vẫn có tỷ lệ cấy thấp, mặc dù tuổi của họ trẻ hơn so với dân số bệnh nhân nam (57 so với 64, p = 0,01) và tuổi của phụ nữ và nam giới là tương tự trong MADIT II (Davis và cộng sự., 2006, Moss và cộng sự, 2002).
Phụ nữ có khả năng tử vong do tim ngoài bệnh viện cao hơn nam giới. Điều này cũng có thể gây hiểu lầm khi đánh giá thấp SCD ở phụ nữ và dẫn đến việc thực hiện các biện pháp phòng ngừa ít hơn (Zheng và cộng sự., 2001). Điều thú vị là phụ nữ có thể từ chối cấy ICD thường xuyên hơn (Wolbrette và cộng sự, 2002). Trong một nghiên cứu xem xét sở thích hỗ trợ và giáo dục của bệnh nhân ICD, có sự khác biệt đáng kể về sở thích giữa các giới tính. Phụ nữ thích một nhóm hỗ trợ, tương tác với y tá thiết bị và ủy viên hội đồng chuyên môn hơn nam giới (Serber và cộng sự., 2009). Điều này cũng có thể quan trọng đối với việc phụ nữ chấp nhận cấy ICD. Phụ nữ có thể tìm cách trao đổi thêm với nhóm y tế và cần thêm thông tin. Hơn nữa trong số những người nhận ICD, phụ nữ dường như điều chỉnh tâm lý kém hơn sau khi cấy ICD. Đặc biệt đối với phụ nữ trẻ, lo lắng sốc, lo lắng về cái chết và các vấn đề về hình ảnh cơ thể được coi là những nguyên nhân quan trọng gây ra tình trạng buồn chán (Bostwick và cộng sự., 2007, Vazquez và cộng sự. 2008).
KẾT LUẬN
Dự báo và phòng ngừa SCD là một lĩnh vực điều tra tích cực, nhưng các hướng dẫn hiện hành về can thiệp phòng ngừa chỉ áp dụng được cho một phần rất nhỏ dân số có nguy cơ và chỉ một tỷ lệ nhỏ phụ nữ tham gia vào các nghiên cứu do các hướng dẫn đã được xây dựng. SCD ở phụ nữ dễ dự đoán với các yếu tố nguy cơ hơn so với ước tính và chấp nhận. Điều chỉnh yếu tố nguy cơ và nỗ lực nhận biết sớm hơn các bệnh tim mạch ở phụ nữ, với nhiều thiết bị phòng ngừa ban đầu và quy trình phòng ngừa thứ phát sẽ làm giảm SCD. Để bảo vệ, ngăn ngừa và điều trị cho cả hai giới, chúng ta phải tiến hành nhiều cách đi hơn để đưa ra các chiến lược quản lý dựa trên bằng chứng.
(Còn nữa)
TÀI LIỆU THAM KHẢO
- Albert, C.M., C.U Chae, F. Grodstein, L.M. Rose, K.M. Rexrode, J.N. Ruskin, M.J. Stampfer, and J.E. Manson. 2003. “Prospective study of sudden cardiac death among women in the United States.” Circulation 107(16):2096-101.
- Albert, C.M., B.A. McGovern, J.B. Newell, and J.N. Ruskin. 1996. “Sex differences in cardiac arrest survivors.” Circulation 93:1170-6.
- Albert, C.M., E.G. Nam, E.B. Rimm, H.W. Jin, R.J. Hajjar, D.J. Hunter, C.A. MacRae, and P.T. Ellinor. 2008. “Cardiac sodium channel gene variants and sudden cardiac death in women.” Circulation 117:16-23.
- Al-Khatib, S.M., C.W. Yancy, P. Solis, L. Becker, E.J. Benjamin, R.G. Carrillo, J.A. Ezekowitz, G.C.Fonarow, B.K. Kantharia, M. Kleinman, G. Nichol, and P.D. Varosy. 2016. “2016 AHA/ACC Clinical Performance and Quality Measures for Prevention of Sudden Cardiac Death: A Report of the American College of Cardiology/American Heart Association Task Force on Performance Measures.” Circulation: Cardiovascular Quality and Outcomes. doi: 10.1161/hcq. 0000000000000022.
- Bardy, G.H., K.L. Lee, D.B. Mark, J.E. Poole, D.L. Packer, R. Boineau, M. Domanski, C. Troutman, J. Anderson, G. Johnson, S.E. McNulty, N. Clapp-Channing, L.D. Davidson-Ray, E.S. Fraulo, D.P. Fishbein, R.M, Luceri, and J.H. Ip. 2005. “Amiodarone or an implantable cardioverter-defibrillator for congestive heart failure.” N. Engl. J. Med. 352:225-37.
- Becker, L.B., B.H. Han, P.M. Meyer, F.A. Wright, K.V. Rhodes, D.W. Smith, and J. Barrett. 1993. “Racial differences in the incidence of cardiac arrest and subsequent survival. The CPR Chicago Project.” N. Engl. J. Med. 329:600-6.
- Bertoia, M.L., M.A. Allison, J.E. Manson, M.S. Freiberg, L.H. Kuller, A.J. Solomon, M.C. Limacher, K.C. Johnson, J.D. Curb, S. Wassertheil-Smoller, and C.B. Eaton. 2012. “Risk factors for sudden cardiac death in post-menopausal women.” JACC 60(25): 2674-82.
- Bostwick, J.M., and C.L. Sola. 2007. “An updated review of implantable cardiover/defibrillators, induced anxiety, and quality of life.” Psychiatr. Clin. North Am. 30:677-88.
- Buxton, A.E., K.L. Lee, J.D. Fisher, M.E. Josephson, E.N. Prystowsky, and G. Hafley. 1999. “A randomized study of the prevention of sudden death in patients with coronary artery disease. Multicenter Unsustained Tachycardia Trial Investigators.” N. Engl. J. Med. 341:1882-90.
- Chiuve, S.E., T.T. Fung, K.M. Rexrode, D. Spiegelman, J.E. Manson, M.J. Stampfer, and C.M. Albert. 2011. “Adherence to a low-risk, healthy lifestyle and risk of sudden cardiac death among women.” JAMA 306(1):62-9. doi:10.1001/jama.2011.907.
- Chiuve, S.E., E.C. Korngold, J.L. Jr Januzzi, M.L. Gantzer, and C.M. Albert. 2011. “Plasma and dietary magnesium and risk of sudden cardiac death in women.” Am. J. Clin. Nutr. 93:253-26.
- Chugh, S.S., K.L. Kelly, and J.L. Titus. 2000. “Sudden cardiac death with apparently normal heart.” Circulation 102:649-54.
- Chugh, S.S., A. Uy-Evanado, C. Teodorescu, K. Reinier, R. Mariani, K. Gunson, and J. Jui. 2009. “Women have a lower prevalence of structural heart disease as a precursor to sudden cardiac arrest: the ORE-SUDS (Oregon Sudden Unexpected Death Study).” J. Am. Coll. Cardiol. 54: 2006-11.
- Cupples, L.A., D.R. Gagnon, and W.B. Kannel. 1992. “Long- and short-term risk of sudden coronary death.” Circulation 85:111-8. Curtis, A.B. 2006. “Are women worldwide under-treated with regard to cardiac resynchronization and sudden death prevention?” J. Interv. Card. Electrophysiol. 17:169-75.
- Curtis, A.B., and D. Narasimha. 2012. “Arrhythmias in women.” Clin. Cardiol. 35(3):166-71.
- Curtis, L.H., S.M. Al- Khatib, A.M. Shea, B.G. Hammill, A.F. Hernandez, and K.A. Schulman. 2007. “Sex differences in the use of implantable cardioverter-defibrillators for primary and secondary prevention of sudden cardiac death.” JAMA 298(13):1517- 24.
- Davis, D.R., A.S.L. Tang, R. Lemery, M.S. Green, M.H. Gollob, and D.H. Birnie. 2006. “Influence of gender on ICD implantation for primary and secondary prevention of sudden cardiac death.” Europace 8:1054-6. Deo, R., and C.M. Albert. 2012. “Epidemiology and Genetics of Sudden Cardiac Death.” Circulation 125: 620-37.
- Deo, R., E. Vittinghoff, F. Lin, Z.H. Tseng, S.B. Hulley, and M.G. Shlipak. 2011. “Risk factor and prediction modeling for sudden cardiac death in women with coronary artery disease.” Arch. Intern. Med. 171:1703-9.
- Duray, G., S. Richter, J. Manegold, C.W. Israel, G. Grönefeld, and S.H. Hohnloser. 2005. “Efficacy and safety of ICD therapy in a population of elderly patients treated with optimal background medication.” J. Interv. Card. Electrophysiol. 14:169-73.
- Ghanbari, H., G. Dalloul, R. Hasan, M. Daccarett, S. Saba, S. David, and C. Machado. 2009. “Effectiveness of implantable cardioverter-defibrillators for the primary prevention of sudden cardiac death in women with advanced heart failure: a metaanalysis of randomized controlled trials.” Arch. Intern. Med. 169:1500-6.
- Go, A.S., D. Mozaffarian, V.L. Roger, E.J. Benjamin, J.D. Berry, M.J. Blaha, S. Dai, E.S. Ford, C.S. Fox, S. Franco, H.J. Fullerton, C. Gillespie, S.M. Hailpern, J.A. Heit, V.J. Howard, M.D. Huffman, S.E. Judd, B.M. Kissela, S.J. Kittner, D.T. Lackland, J.H. Lichtman, L.D. Lisabeth, R.H. Mackey, D.J. Magid, G.M. Marcus, A. Marelli, D.B. Matchar, D.K. McGuire, E.R. 3rd Mohler, C.S. Moy, M.E. Mussolino, R.W. Neumar, G. Nichol, D.K. Pandey, N.P. Paynter, M.J. Reeves, P.D. Sorlie, J. Stein, A. Towfighi, T.N. Turan, S.S. Virani, N.D. Wong, D. Woo, and M.B. Turner: on behalf of the American Heart Association Statistics Committee and Stroke Statistics Subcommittee. 2014. “Heart disease and stroke statistics – 2014 update: A report from the American Heart Association.” Circulation 129:28-292.
- Hayashi, M., W. Shimizu, and C.M. Albert. 2015. “The Spectrum of Epidemiology Underlying Sudden Cardiac Death.” Circulation Research 116:1887-906.
- Hernandez, A.F., G.C. Fonarow, L. Liang, S.M. Al-Khatib, L.H. Curtis, K.A. LaBresh, C.W. Yancy, N.M. Albert, and E.D. Peterson. 2007. “Sex and racial differences in the use of implantable cardioverter-defibrillators among patients hospitalized with heart failure.” JAMA 298:1525-32.
- Kannel, W.B., P.W. Wilson, R.B. D’Agostino, and J. Cobb. 1998. “Sudden coronary death in women.” Am. Heart J. 136:205-12.
- Kohl, H.W. III, K.E. Powell, N.F. Gordon, S.N. Blair, and R.S. Jr Paffenbarger. 1992. “Physical activity, physical fitness, and sudden cardiac death.” Epidemiol. Rev. 14:37-58.
- Lilli, A., G. Ricciardi, M.C. Porciani, A.P. Perini, P. Pieragnoli, N. Musilli, A. Colella, S. Del Pace, A. Michelucci, F.Turreni, M. Sassara, A. Achilli, S.S Barold, and L. Padeletti. 2007. “Cardiac resynchronization therapy: gender related differences in left ventricular reverse remodeling.” Pacing Clin. Electrophysiol. 30:1349-55.
- Lin, G., R.A. Meverden, D.O. Hodge, D.Z. Uslan, D.L. Hayes, and P.A. Brady. 2008. “Age and gender trends in implantable cardioverter defibrillator utilization: A population based study.” J. Interv. Electrophysiol. 22:65-70.
- Makkar, R.R., B.S. Fromm, R.T. Steinman, M.D. Meissner, and M.H. Lehmann. 1993. “Female gender as a risk factor for torsades de pointes associated with cardiovascular drugs.” JAMA 270(21):2590-7.
- Mann, D.L., D.P. Zipes, P. Libby, and R.O. Bonow. 2015. Braunwald’s Heart Disease: A textbook of cardiovascular medicine, 10th edition. Saunders. Marijon, E., M. Tafflet, D.S. Celermajer, F. Dumas, M.C. Perier, H. Mustafic, J.F. Toussaint, M. Desnos, M. Rieu, N. Benameur, J.Y. Le Heuzey, J.P. Empana, and X. Jouven. 2011. “Sports-related sudden death in the general population.” Circulation 124:672-68.
- Moss, A.J., W. Zareba, A.J. Hall, H. Klein, D.J. Wilber, D.S. Cannom, J.P. Daubert, S.L. Higgins, M.W. Brown, and M.L. Andrews. 2002. “Prophylactic implantation of a defibrillator in patients with myocardial infarction and reduced ejection fraction.” N. Engl. J. Med. 346:877-83.
- Myerburg, R.J., A. Interian, J. Simmons et al. 2004. “Sudden cardiac death.” In: Cardiac Electrophysiology: From Cell to Bedside, edited by Zipes DP, 720-31.
- Philadelphia, PA: WB Saunders. Piepoli, M.F., A.W. Hoes, S. Agewall, C. Albus, C. Brotons, A.L. Catapano, M.T. Cooney, U. Corrà, B. Cosyns, C. Deaton, I. Graham, M.S. Hall, F.D. Hobbs, M.L. Løchen, H. Löllgen, P. Marques-Vidal, J. Perk, E. Prescott, J. Redon, D.J. Richter, N. Sattar, Y. Smulders, M. Tiberi, H.B. van der Worp, I. van Dis, and W.M. Verschuren. 2016. “2016 European Guidelines on cardiovascular disease prevention in clinical practice: The Sixth Joint Task Force of the European Society of Cardiology and Other Societies on Cardiovascular Disease Prevention in Clinical Practice (constituted by representatives of 10 societies and by invited experts) Developed with the special contribution of the European Association for Cardiovascular Prevention and Rehabilitation (EACPR).” European Heart Journal 37(29):2315-81. doi: 10.1093/ eurheartj/ehw106.
- Priori, S.G., M. Borggrefe, A.J. Camm, R.N. Hauer, H. Klein, K.H. Kuck, P.J. Schwartz, P. Touboul, and H.J. Wellens. 1992. “Unexplained cardiac arrest. The need for a prospective registry.” Eur. Heart J. 13:1445-6.
- Russo, A.M., N.J. Stamato, M.H. Lehmann, G.E. Hafley, K.L. Lee, K. Pieper, and A.E. Buxton. 2004. “Influence of gender on arrhytmia characteristics and outcome in the Multicenter Unsustained Tachycardia Treatment Trial.” J. Cardiovasc. Electrophysiol. 15:993-8.
- Serber, A.R., N.J. Finch, R.B. Leman, L.J. Sturdivant, T. Barnes, E. Clarke, J. Garry, and M.R. Gold. 2009. “Disparities in preferences for receiving support and education among patients with implantable cardioverter defibrillators.” Pacing Clin. Electrophysiol. 32:383-90.
- Stecker, E.C., C. Vickers, J. Waltz, C. Socoteanu, B.T. John, R. Mariani, J.H McAnulty, K. Gunson, J. Jui, and S.S. Chugh. 2006. “Population-based analysis of sudden cardiac death with and without left ventricular systolic dysfunction: two-year findings from the Oregon sudden unexpected death study.” J. Am. Coll. Cardiol. 47(6):1161-6.
- The Antiarrhythmics versus Implantable Defibrillators (AVID) Investigators. 1997. “A comparison of antiarrhythmic-drug therapy with implantable defibrillators in patients resuscitated from near-fatal ventricular arrhythmias.” N. Engl. J. Med. 337(22):1576- 83.
- Vazquez, L.D., E.A. Kuhl, J.B. Shea, A. Kirkness, J. Lemon, D. Whalley, J.B. Conti, and S.F. Sears. 2008. “Age-specific differences in women with implantable cardioverter defibrillators: An international multi center study.” Pacing Clin. Electrophysiol. 31:1528-34.
- Whang, W., L.D. Kubzansky, I. Kawachi, K.M. Rexrode, C.H. Kroenke, R.J. Glynn, H. Garan, and C.M. Albert. 2009. “Depression and risk of sudden cardiac death and coronary heart disease in women: results from the Nurses’ Health Study.” J. Am. Coll. Cardiol. 53:950-8. Wigginton, J.G., P.E. Pepe, J.P. Bedolla, L.A. DeTamble, and J.M. Atkins. 2002. “Sexrelated differences in the presentation and outcome of out-of-hospital cardiopulmonary arrest: a multiyear, prospective, population-based study.” Crit. Care Med. 30: 131-6.
- Wolbrette, D., G. Naccarelli, A. Curtis, M. Lehmann, and A. Kadish. 2002. “Gender differences in arrhythmias.” Clin. Cardiol. 25:49-56.
- Woo, G.W., S. Petersen-Stejskal, J.W. Johnson, J.B. Conti, J.A. Jr Aranda, and A.B. Curtis. 2005. “Ventricular reverse remodeling and 6-month outcomes in patients receiving cardiac resynchronization therapy: analysis of the MIRACLE Study.” J. Intervent. Card. Elect. 12:107-13.
- Zarraga, I.G., and E.R. Schwarz. 2006. “Impact of dietary patterns and interventions on cardiovascular health.” Circulation 114:961-73.
- Zheng, Z.J., J.B. Croft, W.H. Giles, and G.A. Mensah. 2001. “Sudden cardiac death in the United States, 1989 to 1998.” Circulation 104:2158-63. Zusterzeel, R., K.A. Selzman, W.E. Sanders, D.A. Caños, K.M. O’Callaghan, J.L. Carpenter, I.L. Piña, and D.G. Strauss. 2014. “Cardiac Resynchronization Therapy in WomenUS Food and Drug Administration Meta-analysis of Patient-Level Data.” JAMA Intern. Med. 174(8):1340-8. doi:10.1001/jamainternmed.2014.2717.







