 Bối cảnh Điều trị dự phòng thuyên tắc huyết khối tĩnh mạch với heparin trọng lượng phân tử thấp hoặc heparin không phân đoạn được khuyến nghị trong đột quỵ thiếu máu cục bộ cấp, nhưng không biết chắc phác đồ nào là điều trị tối ưu.
Bối cảnh Điều trị dự phòng thuyên tắc huyết khối tĩnh mạch với heparin trọng lượng phân tử thấp hoặc heparin không phân đoạn được khuyến nghị trong đột quỵ thiếu máu cục bộ cấp, nhưng không biết chắc phác đồ nào là điều trị tối ưu.
Tài liệu do Sanofi-Aventis cung cấp
Tóm tắt
Bối cảnh Điều trị dự phòng thuyên tắc huyết khối tĩnh mạch với heparin trọng lượng phân tử thấp hoặc heparin không phân đoạn được khuyến nghị trong đột quỵ thiếu máu cục bộ cấp, nhưng không biết chắc phác đồ nào là điều trị tối ưu. Nghiên cứu này có mục đích so sánh hiệu quả và độ an toàn của enoxaparin và của heparin không phân đoạn dùng trên bệnh nhân đột quỵ.
Phương pháp 1762 bệnh nhân bị đột quỵ thiếu máu cục bộ cấp không thể tự đi đứng được, trong vòng 48 giờ sau khi có triệu chứng, được phân ngẫu nhiên để dùng Enoxaparin 40 mg tiêm dưới da ngày một lần hoặc dùng heparin không phân đoạn 5000 U tiêm dưới da mỗi 12 giờ trong 10 ngày (dao động từ 6-14 ngày). Bệnh nhân được phân tầng theo điểm số NIHSS (National Institutes of Health Stroke Scale) (đột quỵ nặng #14, đột quỵ nhẹ <14). Kết điểm chính về hiệu quả là phối hợp huyết khối tĩnh mạch sâu có hoặc không có triệu chứng, thuyên tắc phổi có triệu chứng, hoặc thuyên tắc phổi gây tử vong. Các kết điểm chính về độ an toàn xuất huyết trong sọ có triệu chứng, xuất huyết lớn ngoài sọ, và tử vong do mọi nguyên nhân. Nghiên cứu này đã được đăng ký ở ClinicalTrials.gov, số NCT00077805.
Kết quả Trong quần thể đánh giá hiệu quả (tức đã dùng một hay nhiều liều thuốc, có huyết khối tĩnh mạch sâu hoặc thuyên tắc phổi, hoặc xét nghiệm đánh giá thuyên tắc huyết khối tĩnh mạch), enoxaparin (n=666) và heparin không phân đoạn (n=669) được dùng trong 10,5 ngày (ĐLC 3,2). Enoxaparin làm giảm nguy cơ thuyên tắc huyết khối tĩnh mạch được 43% so với heparin không phân đoạn (68 [10%] so với 121 [18%]; nguy cơ tương đối 0,57, KTC 95% 0,44-0,76, p=0,0001; mức khác biệt -7,9%, -11,6 đến -4,2); mức giảm này tỏ ra nhất quán ở bệnh nhân có điểm số NIHSS từ 14 trở lên (26 [16%] so với 52 [30%]; p=0,0036) hoặc dưới 14 (42 [8%] so với 69 [14%]; p=0,0044). Xuất độ xuất huyết mọi loại tương tự nhau giữa enoxaparin (69 [8%]) và heparin không phân đoạn (71 [8%]; p=0,83). Tần suất phối hợp xuất huyết trong sọ có triệu chứng và xuất huyết lớn ngoài sọ nói chung là thấp và khá tương tự nhau giữa hai nhóm: (enoxaparin 11 [1%], heparin không phân đoạn 6 [1%]; p=0,23). Không ghi nhận được sự khác biệt về xuất huyết trong sọ có triệu chứng giữa hai nhóm (theo thứ tự là 4 [1%] so với 6 [1%]; p=0,55); tỉ lệ xuất huyết lớn ngoài sọ ờ nhóm enoxaparin cao hơn so với nhóm heparin không phân đoạn (7 [1%] so với 0; p=0,015).
Kết luận Kết quả của chúng tôi gợi ý rằng đối với bệnh nhân đột quỵ thiếu máu cục bộ cấp, enoxaparin được ưa chuộng hơn heparin không phân đoạn để điều trị dự phòng thuyên tắc huyết khối tĩnh mạch vì có tỉ số lợi ích lâm sàng trên nguy cơ tốt hơn và sự tiện lợi của việc tiêm thuốc mỗi ngày một lần.
Lancet 2007; 369: 1347-55
Mở đầu
Đột quỵ là một vấn đề sức khỏe lớn có tầm quan trọng ngày càng tăng.1 WHO ước tính rằng mỗi năm có 15 triệu người bị đột quỵ, và con số này đang gia tăng.2 Chỉ riêng tại Hoa Kỳ, mỗi năm có 700.000 người bị đột quỵ lần đầu hoặc tái diễn,3 trong đó 88% là đột quỵ thiếu máu cục bộ. Đột quỵ cũng là nguyên nhân thường gặp hàng thứ ba của tử vong và là nguyên nhân hàng đầu gây tàn tật ở người lớn.4,5
Thuyên tắc huyết khối tĩnh mạch là một biến chứng thường gặp, nhưng có thể phòng tránh được, của đột quỵ thiếu máu cục bộ cấp, và kết hợp với tăng tỉ lệ tử vong và biến chứng lâu dài và chi phí chăm sóc sức khỏe to lớn để điều trị.6 Nguy cơ thuyên tắc huyết khối tĩnh mạch ở bệnh nhân từng bị đột quỵ thiếu máu cục bộ cấp gần bằng nguy cơ của bệnh nhân được tiến hành đại phẫu.6 Nếu không điều trị dự phòng thuyên tắc huyết khối tĩnh mạch, có đến 75% số bệnh nhân liệt nửa người sau đột quỵ sẽ bị huyết khối tĩnh mạch sâu và 20% bị thuyên tắc phổi,7,8 vốn có thể gây tử vong ở 1-2% số bệnh nhân đột quỵ thiếu máu cục bộ cấp và gây ra 25% số tử vong sớm sau đột quỵ.9
Lợi ích của điều trị dự phòng đã được nhận thấy ở bệnh nhân đột quỵ thiếu máu cục bộ cấp, và do đó heparin trọng lượng phân tử thấp và heparin không phân đoạn dã được khuyên dùng trong các bản hướng dẫn của các nhóm chuyên gia.10-14 Để chọn được phác dồ điều trị dự phòng thích hợp nhất, thầy thuốc cần quyết định xem phác đồ nào sẽ đạt được mức giảm tối đa nguy cơ thuyên tắc huyết khối tĩnh mạch trong khi vẫn giữa nguy cơ xuất huyết ở mức tối thiểu. Cho đến nay, các nghiên cứu qui mô nhỏ gợi ý rằng heparin trọng lượng phân tử thấp tỏ ra tốt hơn hoặc tương đương với heparin không phân đoạn trong việc đề phòng thuyên tắc huyết khối tĩnh mạch sau đột quỵ thiếu máu cục bộ cấp,15,16 nhưng những nghiên cứu này còn hạn chế về khả năng đánh giá tỉ số lợi ích/nguy cơ của điều trị dự phòng. Một tổng phân tích cho thấy heparin trọng lượng phân tử thấp và các heparinoid làm giảm khoảng hai phần ba nguy cơ huyết khối tĩnh mạch sâu và thuyên tắc phổi có triệu chứng so với giả dược hoặc không điều trị, và làm tăng gấp đôi nguy cơ xuất huyết ngoài sọ.17
|
Tiêu chí loại trừ bệnh nhân
|
|
aPTT = thời gian thromboplastin bán phần hoạt hóa; INR = chỉ số chuẩn hóa quốc tế. NIHSS=National Institutes of Health Stroke Scale. |
Các tổng phân tích về các phác đồ heparin trọng lượng phân tử thấp liều thấp và liều cao và heparin không phân đoạn gợi ý rằng heparin trọng lượng phân tử thấp liều thấp có thể dem lại tỉ số lợi ích/nguy cơ tốt nhất ở bệnh nhân đột quỵ thiếu máu cục bộ cấp do làm giảm nguy cơ huyết khối tĩnh mạch sâu lẫn thuyên tắc phổi mà không làm tăng nguy cơ xuất huyết trong sọ hoặc ngoài sọ.18,19 Tuy nhiên, trong một tổng phân tích, các nhà nghiên cứu cảnh báo chống lại việc rút ra kết luận dựa trên các biến chứng xuất huyết vì số trường hợp tai biến còn ít.18 Mặc dù vậy, các phác đồ điều trị dự phòng được dùng cho bệnh nhân đột quỵ rất khác nhau vì nhiều thấy thuốc vẫn không biếc chắc về điều trị tốt nhất, và cần có số liệu từ các nghiên cứu với số bệnh nhân lớn để giải quyết vấn đề này.
Do vậy, chúng tôi đã thực hiện một nghiên cứu ngẫu nhiên qui mô lớn để so sánh hiệu quả và độ an toàn của heparin trọng lượng phân tử thấp enoxaparin và của heparin không phân đoạn dùng điều trị dự phòng thuyên tắc huyết khối tĩnh mạch ở bệnh nhân đột quỵ thiếu máu cục bộ cấp.
Phương pháp
Bệnh nhân
Bệnh nhân đủ điều kiện để nhận vào là người từ 18 tuổi trở lên, bị đột quỵ thiếu máu cục bộ cấp được khẳng định khi chụp cắt lớp điện toàn (CT) hoặc chụp cộng hưởng từ (MRI) và không thể tự đi đứng được vì suy giảm vận động, với điểm số NIHSS20 (Na tional Institutes of Health Stroke Scale) ≥ 2 đối với chức năng vận động chi dưới. Khởi phát triệu chứng đột quỵ phải xảy ra trong vòng 48 giờ trước khi ngẫu nhiên hóa. Các tiêu chí loại ra được trình bày trong ô đóng hung. Tất cả bệnh nhân đều có văn bản đồng ý tham gia. Nghiên cứu được thực hiện theo Tuyên bố Helsinki và qui chế địa phương. Nghiên cứu được tiến hành với sự chấp thuận của các Ban phê duyệt cơ sở ở tất cả các địa điểm nghiên cứu.
Thiết kế nghiên cứu
Bệnh nhân hợp lệ được phân tầng theo độ nặng của cơn đột quỵ chỉ điểm rồi được phân ngẫu nhiên theo tỉ số 1:1, với blốc hoán vị là 4 trong mỗi một tầng thuộc hai tầng sau: đột quỵ nặng (điểm số NIHSS ≥ 14) và đột quỵ ít nặng (điểm số NIHSS <14). Kế hoạch ngẫu nhiên hóa do nhà tài trợ đề ra được thực hiện tập trung bởi một hệ thống tương tác trả lời tự động độc lập.
Trong vòng 48 giờ sau khi khởi phát triệu chứng đột quỵ, bệnh nhân được dùng enoxaparin 40 mg tiêm dưới da ngày một lần hoặc heparin không phân đoạn 5000 U tiêm dưới da mỗi 12 giờ trong 10 ngày (dao động từ 6-14 ngày). Thuốc nghiên cứu không được làm mù.
Kết điểm chính về hiệu quả là xuất độ dồn của thuyên tắc huyết khối tĩnh mạch được xác chẩn, được định nghĩa là phối hợp huyết khối tĩnh mạch sâu có hoặc không có triệu chứng, hoặc thuyên tắc phổi có triệu chứng hoặc gây tử vong trong thời gian dùng thuốc nghiên cứu (đến ngày 14). Tất cả bệnh nhân có huyết khối tĩnh mạch sâu được khẳng định bằng cách chụp X-quang tĩnh mạch có cản quang hai bên khi kết thúc giai đoạn điều trị, trừ những bệnh nhân không thể thực hiện được phương pháp này thì dùng siêu âm để khẳng định huyết khối tĩnh mạch sâu. Thuyên tắc phổi được khẳng định bằng chụp nhấp nháy tưới máu thông khí (VQ) hoặc chụp CT xoắn lồng ngực, hoặc chụp X-quang mạch máu phổi. Thuyên tắc phổi gây tử vong được khẳng định qua mổ xác. Nếu nghi huyết khối tĩnh mạch sâu ở chi trên hay chi dưới hoặc nghi thuyên tắc phổi trong khi điều trị, thì làm theo một thuật đồ chẩn đoán. Đối với huyết khối tĩnh mạch sâu có triệu chứng, chụp siêu âm nén ép (mode B hoặc duplex) các tĩnh mạch ở chi có tổn thương trong vòng 48 giờ sau khởi phát triệu chứng. Chẩn đoán xác định huyết khối dựa trên sự nhìn thấy trực tiếp cục huyết khối và sự mất khả năng nén ép đoạn tĩnh mạch có tổn thương. Chụp X-quang tĩnh mạch có cản quang được thực hiện theo phương pháp chân dài21 hoặc phương pháp Rabinov & Paulin22 nếu siêu âm không chẩn đoán được.
Nếu nghi thuyên tắc phổi có triệu chứng thì chụp nhấp nháy thông khi phổi (VQ) và đọc kết quả dựa vào các tiêu chuẩn đã công bố trong nghiên cứu PIOPED (Prospective Investigation of Pulmonary Embolism Diagnosis).23 Nếu kết quả gợi ý một xác suất lưng chừ
ng của thuyên tắc phổi hoặc không thể đọc được, cần thăm khám thêm để khẳng định hoặc loại trừ chẩn đoán, tốt nhất là chụp CT xoắn lồng ngực hoặc xạ hình mạch máu phổi, hoặc cả hai, hoặc khảo sát siêu âm nén ép các tĩnh mạch chi dưới hoặc chụp X-quang tĩnh mạch chi dưới hai bên hướng lên, hoặc cả hai. Trong xạ hình tĩnh mạch hai bên hướng lên, nếu phát hiện huyết khối tĩnh mạch sâu ở chi dưới kết hợp với các dấu hiệu gợi ý thuyên tắc phổi thì có thể khẳng định chẩn đoán.
Các kết điểm phụ về hiệu quả là sự xuất hiện thuyên tắc huyết khối tĩnh mạch có triệu chứng được khẳng định một cách khách quan (huyết khối tĩnh mạch sâu hoặc thuyên tắc phổi, hoặc cả hai) sau 30, 60, và 90 ngày kể từ khi ngẫu nhiên hóa; tái phát đột quỵ trong thời gian dùng thuốc nghiên cứu và sau 30, 60, và 90 ngày kể từ khi ngẫu nhiên hóa; sự tiến triển của đột quỵ trong thời gian điều trị được nhận diện bằng sự gia tăng điểm số NIHSS ≥ 4 điểm so với điểm số cao nhất thu được lúc ban đầu hoặc trong thời gian điều trị, do có thêm các vùng não mới bị thiếu máu cục bộ khu biệt; điểm số NIHSS ở ngày 4, 7, 10, và 14 sau khi vào viện, khi kết thúc giai đoạn dùng thuốc nghiên cứu, và khi tái khám sau 30 ngày và 90 ngày; và điểm số trên thang điểm Rankin cải biên khi kết thúc điều trị nghiên cứu và khi tái khám sau 30 và 90 ngày.
Các kết điểm chính về độ an toàn là xuất huyết trong sọ có triệu chứng, xuất huyết lớn ngoài sọ, và tử vong do mọi nguyên nhân tính đến 48 giờ sau khi điều trị. Xuất huyết trong sọ được xác minh bằng chụp CT đầu, chụp MRI não, hoặc mổ xác, và được phân loại dựa trên kết quả hình ảnh học và và triệu chứng lâm sàng của bệnh nhân, như sụ chuyển dạng thành xuất huyết không triệu chứng, chuyển thành xuất huyết có triệu chứng, xuất huyết trong sọ nguyên phát, xuất huyết dưới nhện, hoặc xuất huyết dưới màng cứng hoặc ngoài màng cứng. Xuất huyết lớn ngoài sọ được định nghĩa là xuất huyết rõ ràng dẫn đến tử vong, giảm nồng độ hemoglobin ≥30 g/L, cần truyền ≥2 đơn vị máu, can thiệp phẫu thuật hoặc giải ép trong khoang kín để chặn đứng hoặc kiểm soát tai biến, hoặc là xuất huyết sau màng bụng hoặc trong nhãn cầu. Chảy máu quan trọng trên lâm sàng được định nghĩa hậu nghiệm là một phối hợp của xuất huyết trong sọ có triệu chứng và xuất huyết lớn ngoài sọ.
Các kết điểm phụ về độ an toàn bao gồm xuất huyết nhỏ ngoài sọ, giảm tiểu câu, vá các tai biến bất lợi. xuất huyết nhỏ ngoài sọ được định nghĩa là xuất huyết rõ ràng trên lâm sàng nhưng không hỗi đủ tiêu chí của xuất huyết lớn ngoài sọ, và đi kèm với ít nhất một trong dấu hiệu sau: chảy máu cam kéo dài hơn 5 phút hoặc cần can thiệp, bầm máu hoặc tụ máu có đường kính lớn nhất trên 5 cm, tiểu ra máu không do chấn thương khi thông tiểu, xuất huyết dạ dày-ruột không liên quan với việc đặt ống thông dạ dày, các biến chứng tụ máu hoặc chảy máu ở vết thương không có các đặc điểm của xuất huyết rõ ràng được phân loại là xuất huyết lớn, hoặc xuất huyết dưới kết mạc cần ngưng dùng thuốc nghiên cứu.
Một ban chỉ đạo có trách nhiệm về việc thiết kế nghiên cứu, thay đổi đề cương nghiên cứu, phân định cac tai biến xuất huyết lớn. Một ban xử lý trung ương chịu trách nhiêm xem lại tất cả các hình ảnh, gồm tĩnh mạch đồ, hìn hảnh siêu âm, phim CT và VQ, phim X-quang mạch máu, và một ban theo dõi số liệu an toàn độc lập bảo đảm việc tiến hành nghiên cứu đúng thể thức và thực hiện 4 đợt rà soát lại số liệu an toàn trước khi khóa cơ sở dữ liệu. Trong thời gian nghiên cứu, ban theo dõi số liệu an toàn không khuyến nghị sửa đổi đề cương nghiên cứu.
Phân tích thống kê
Cỡ mẫu được xác định với giả thiết là tần suất thuyên tắc huyết khối tĩnh mạch ở ngày 14 là 20% ở nhóm heparin không phân đoạn và 14% ở nhóm enoxaparin, tức bệnh nhân dùng enoxaparin giảm được 30% nguy cơ tương đối so với bệnh nhân dùng heparin không phân đoạn. Để phát hiện sự khác biệt điều trị ở mức ý nghĩa 5% (hai phía) với độ mạnh 80%, và giả sử rằng tỉ lệ hao hụt là 30%, thì mỗi nhóm điều trị phải có khoảng 880 bệnh nhân (tổng cộng là 1760 người).
|
Bảng 1: Các đặc điểm ban đầu |
||
|
|
Enoxaparin (n=884) |
Heparin không phân đoạn (n=878) |
|
Tuổi (năm) <65 65-75 >75 |
65·9 (12·9) 371 (42%) 312 (35%) 201 (23%) |
66·1 (12·9) 372 (42%) 265 (30%) 241 (27%) |
|
BN nam |
521 (59%) |
473 (54%) |
|
Chỉ số thân khối (kg/m²) ≥30 |
27·0 (5·3) 179 (20%) |
27·0 (5·3) 183 (21%) |
|
Chủng tộc Da trắng Da đen Gốc châu Á Gốc Tây Ban Nha Khác |
523 (59%) 68 (8%) 182 (21%) 73 (8%) 38 (4%) |
523 (60%) 55 (6%) 193 (22%) 68 (8%) 39 (4%) |
|
Điểm số NIHSS <14 ≥14 |
11·3 (5·1) 648 (73%) 236 (27%) |
11·3 (5·1) 626 (71%) 252 (29%) |
|
Vận động chân (điểm số NIHSS) 0 1 2 3 4 |
3 (<1%) 16 (2%) 356 (40%) 316 (36%) 193 (22%) |
0 10 (1%) 381 (43%) 293 (33%) 387 (22%) |
|
Yếu tố nguy cơ TTHKTM Hội chứng ứ trệ tĩnh mạch Giãn tĩnh mạch Tiền sử TTHKTM |
3 (<1%) 19 (2%) 16 (2%) |
11 (1%) 16 (2%) 14 (2%) |
|
Yếu tố nguy cơ đột quỵ Tiểu đường Tiền sử đột quỵ Tăng lipid-máu Tăng huyết áp |
266 (30%) 246 (28%) 70 (8%) 621 (70%) |
270 (31%) 249 (28%) 68 (8%) 637 (73%) |
|
Liệu pháp tan huyết khối đã dùng |
50 (6%) |
58 (7%) |
|
Thuốc kháng tiểu cầu Aspirin Aspirin với dipyridamole Clopidogrel Dipyridamole Ticlopidin Khác |
815 (92%) 767 (87%) 36 (4%) 189 (21%) 40 (5%) 28 (3%) 52 (6%) |
791 (90%) 738 (84%) 45 (5%) 174 (20%) 47 (5%) 28 (3%) 56 (6%) |
|
Số liệu là số tuyệt đối (%) hoặc số trung bình (ĐLC). NIHSS=National Institutes of Health Stroke Scale. TTHKTM=thuyên tắc huyết khối tĩnh mạch |
||
Quần thể đánh giá hiệu quả được qui định trước là tất cả các bệnh nhân được phân lô ngẫu nhiên đã dùng một hoặc nhiều liều thuốc nghiên cứu; có bằng chứng huyết khối tĩnh mạch sâu hoặc thuyên tắc phổi, hoặc cả hai; hoặc có ít nhất một hoặc nhiều lần chụp X-quang tĩnh mạch có cản quang hoặc đánh giá siêu âm tìm thuyên tắc huyết khối tĩnh mạch trong thời gian dùng thuốc nghiên cứu (10 ngày [dao động từ 6-14 ngày]). Việc đánh giá huyết khối tĩnh mạch sâu được phép thực hiện cho đến 72 giờ sau khi kết thúc điều trị; do đó, thời gian đánh giá sau cùng được phép tối đa là đến ngày 17. Kết cục chính còn được phân tích trên quần thể đánh giá hiệu quả tuân thủ đề cương, gồm những bệnh nhân trong tất cả các quần thể đánh giá hiệu quả không vi phạm đề cương nghiên cứu. Quần thể đánh giá an toàn bao gồm tất cả những bệnh nhân đã dùng một hoặc nhiều liều thuốc nghiên cứu.
Phân tích chính về hiệu quả được thực hiện với chỉ số thống kê Cochran-Mantel-Haenszel, trong đó yếu tố phân tầng là nhóm nguy cơ NIHSS lúc ban đầu (nhóm nguy cơ thấp có NIHSS < 14 và nhóm nguy cơ cao có NIHSS ≥ 14). Trong phân tích, sử dụng các số liệu thuyên tắc huyết khối tĩnh mạch được đọ mù. Phép kiểm c² hoặc test chính xác Fisher được dùng cho các so sánh điều trị không hiệu chỉnh. Phân tích thời gian đến khi có tai biến bằng mô hình nguy cơ tỉ lệ Cox được áp dụng cho tử vong do mọi nguyên nhân. Tất cả các phân tích được thực hiện bằng phần mềm thống kê SAS (phiên bản 8.2).
Nghiên cứu này được đăng ký ở ClinicalTrials.gov, số NCT00077805.
Kết quả
Tổng cộng có 1762 bệnh nhân đột quỵ thiếu máu cục bộ cấp được phận lô ngẫu nhiên trong thời gian từ tháng 8/2003 đến tháng 4/2006, tại 200 trung tâm ở 15 nước (Úc, Áo, Brazil, Canada, Colombia, Cộng hòa Czech, Ấn Độ, Ý, Hàn Quốc, Mexico, Ba Lan, Nam Phi, Thổ Nhĩ Kỳ, và Hoa Kỳ). Hình 1 trình bày sơ đồ nghiên cứu. Trong số bệnh nhân được ngẫu nhiên hóa, có 13 người (7 ở nhóm enoxaparin và 6 ở nhóm heparin không phân đoạn) không dùng thuốc nghiên cứu và không được đưa vào quần thể phân tích độ an toàn hoặc hiệu quả. 414 bệnh nhân khác (211 ở nhóm enoxaparin và 203 ở nh
óm heparin không phân đoạn) không được đưa vào quần thể phân tích hiệu quả. Kết cục chính được đánh giá ở 1096 (82%) bệnh nhân bằng tĩnh mạch đồ đơn độc (41% ở mỗi nhóm điều trị), 182 (14%) được đánh giá bằng siêu âm đơn độc (7% ở mỗi nhóm), và 49 (4%) được đánh giá bằng tĩnh mạch đồ và siêu âm (2% ở mỗi nhóm). Thời gian trung bình đến khi chụp tĩnh mạch đồ là 10,5 ngày (ĐLC 3,2) ở mỗi nhóm.
Bảng 1 trình bày các đặc điểm ban đầu. Trong quần thể phân tích hiệu quả, thời gian điều trị dự phòng trung bình là 10,5 ngày(3,2) ở mỗi nhóm điều trị. Thời gian trung bình từ có cơn đột quỵ chỉ điểm đến lúc bắt đầu điều trị dự phòng là 1,2 ngày(0,8) ở nhóm enoxaparin và 1,2 ngày (0,7) ở nhóm heparin không phân đoạn. Hai nhóm có số bệnh nhân tương tự nhau phải dùng aspirin hoặc thuốc ức chế tiểu cầu, hoặc cả hai, trong hơn 6 ngày sau khi ngẫu nhiên hóa (726 [82%] ở nhóm enoxaparin và 698 [80%] ở nhóm heparin không phân đoạn).
Enoxaparin làm giảm có ý nghĩa tần suất thuyên tắc huyết khối tĩnh mạch trong quần thể đánh giá hiệu quả ở ngày 14 so với heparin không phân đoạn (tỉ lệ giảm nguy cơ tương đối [RR] 43%; mức khác biệt -7,9%, KTC 95%: -11,6 đến -4,2; Bảng 2). Kết quả tương tự cũng được nhận thấy ở quần thể tuân thủ đề cương (theo thứ tự là 62 [10%] so với 112 [18%], RR 0,56, 0,42-0,75, p=0,0001; mức khác biệt -8,1%, -12,0 đến -4,2). Tỉ lệ tương đối giảm nguy cơ thuyên tắc huyết khối tĩnh mạch đã nhận thấy với enoxaparin, so với heparin không phân đoạn, được duy trì đến ngày 30 (70 [11%] so với 121 [18%], p<0,0001), ngày 60 (70 [11%] so với 122 [18%], p<0,0001), và ngày 90 (70 [11%] so với 122 [18%], p<0,0001).
Mức giảm nguy cơ thuyên tắc huyết khối tĩnh mạch với enoxaparin, so với heparin không phân đoạn, ở ngày 14 tỏ ra nhất quán với huyết khối tĩnh mạch sâu (giảm 43% RR) và huyết khối tĩnh mạch sâu đoạn gần (53%; Bảng 2). Nguy cơ thuyên tắc phổi giảm không có ý nghĩa được 83% (Bảng 2).
Xuất độ thuyên tắc huyết khối tĩnh mạch có triệu chứng không khác nhau có ý nghĩa giữa nhóm enoxaparin và nhóm heparin không phân đoạn vào ngày 14 (Bảng 2), ngày 30 (1 [0,2%] so với 3 [0,4%], p=0,62), ngày 60 (1 [0,2%] so với 1 [0,2%], p=1,0), và ngày 90 (1 [0,2%] so với 0, p=0,50).
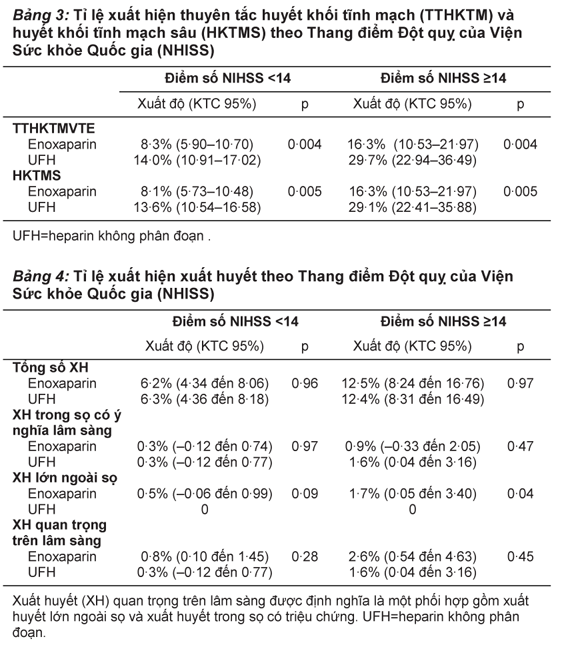
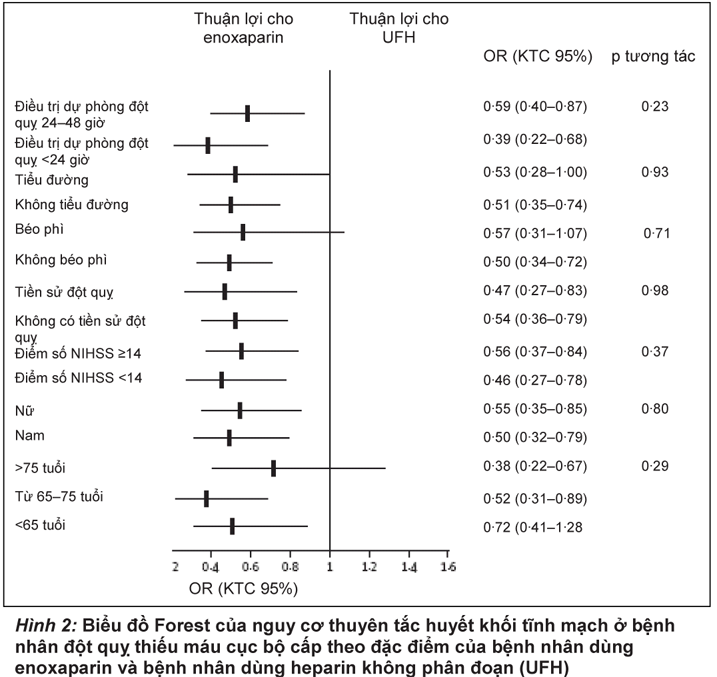
Sự xuất hiện thuyên tắc huyết khối tĩnh mạch trên bệnh nhân có điểm số NIHSS >14 nhiều hơn so với bệnh nhân có điểm số dưới 14 (Bảng 3). So với heparin không phân đoạn, enoxaparin làm giảm tần suất thuyên tắc huyết khối tĩnh mạch ở bệnh nhân có điểm số NIHSS <14 (RR 0,59, KTC 95% 0,41-0,85, p=0,0043; mức khác biệt -5,7%, -9,6 đến -1,8%), và ở bệnh nhân có điểm số NIHSS≥14 (0,55, 0,36-0,83, p=0,0036; mức khác biệt -13,5%, -22,3 đến -4,6; Hình 2). Phân tích hậu nghiệm các phân nhóm chính cho thấy những mức giảm nhất quán của nguy cơ thuyên tắc huyết khối tĩnh mạch khi dùng enoxa-parin so với heparin không phân đoạn (Hình 2).
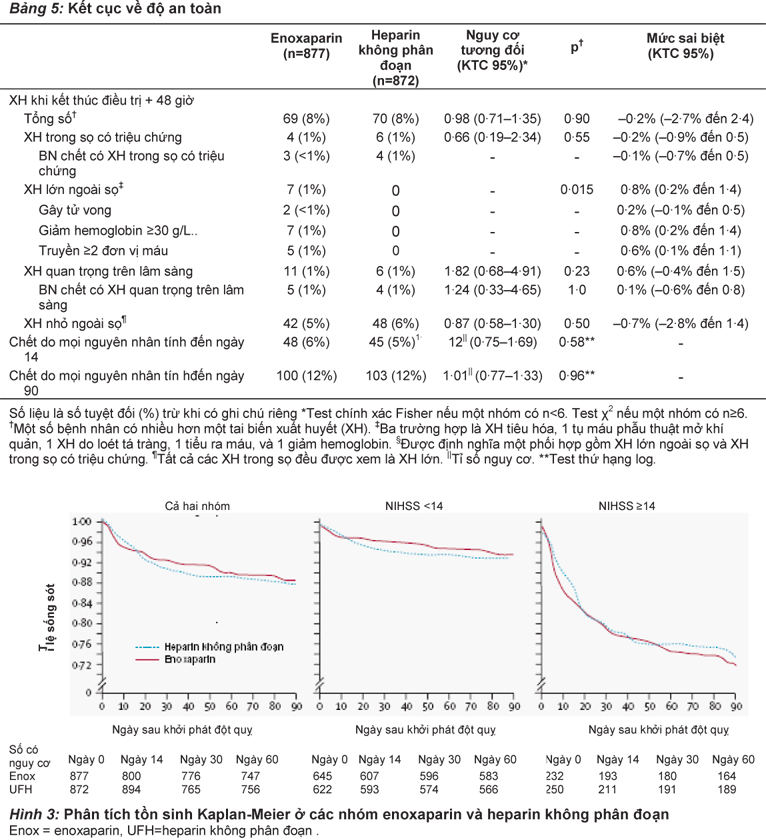
Sự xuất hiện của xuất huyết mọi loại khi kết thúc điều trị cộng thêm 48 giờ sau đó tương tự nhau ở hai nhóm (Bảng 5). Tần suất xuất huyết trong sọ có triệu chứng ở hai nhóm cũng tương tự nhau, và xuất độ xuất huyết lớn ngoài sọ ở nhóm enoxaparin cao hơn nhóm heparin không phân đoạn (Bảng 5). Xuất độ xuất huyết quan trọng trên lâm sàng nói chung là nhỏ và không khác nhau giữa hai nhóm. Không có sự khác biệt giữa hai nhóm về số tử vong hoặc bệnh nhân bị xuất huyết quan trọng về mặt lâm sàng.
Xuất độ xuất huyết mọi loại ờ bệnh nhân có điểm số NIHSS ≥14 cao hơn khoảng gấp đôi so với bệnh nhân có điểm số <14 (Bảng 4). Không có sự khác biệt có ý nghĩa về xuất độ xuất huyết mọi loại hoặc xuất huyết trong sọ có triệu chứng giữa nhóm enoxaparin và nhóm heparin không phân đoạn (Bảng 4). Xuất độ xuất huyết lớn ngoài sọ ở nhóm enoxaparin cao hơn nhóm heparin không phân đoạn. sự khác biệt này có ý nghĩa ở bệnh nhân có điểm số NIHSS ≥ 14 nhưng không có ý nghĩa ở bệnh nhân có điểm số NIHSS <14 (Bảng 4). Xuất độ xuất huyết quan trọng trên lâm sàng tương tự nhau ở hai nhóm enoxaparin và heparin không phân đoạn (Bảng 5).
Tỉ lệ tử vong do mọi nguyên nhân tính dến ngày 14 và ngày 90 không khác nhau ở nhóm enoxaparin và nhóm heparin không phân đoạn (Bảng 5). Phân tích Kaplan-Meier (Hình 3) cho thấy không có sự khác biệt về tỉ lệ sống sót của bệnh nhân dùng enoxaparin hoặc dùng heparin không phân đoạn, hoặc của bệnh nhân có điểm số NIHSS <14 hoặc ≥14.
Tỉ lệ tử vong do những lý do ngoài thuyên tắc huyết khối tĩnh mạch, đột quỵ hoặc xuất huyết, ở nhóm enoxaparin (67 [8%]) tương tự như nhóm heparin không phân đoạn (73 [8%]).
Bàn luận
Chúng tôi đã chứng minh rằng enoxaparin 40mg tiêm dưới da ngày một lần tỏ ra có hiệu quả hơn một cách có ý nghĩa so với heparin không phân đoạn 5000 U stiêm dưới da mỗi 12 giờ để đề phòng thuyên tắc huyết khối tĩnh mạch trên bệnh nhân đột quỵ thiếu máu cục bộ cấp, và nhận thấy nguy cơ huyết khối tĩnh mạch sâu đoạn gần đã giảm một cách nhất quán. Nguy cơ thuyên tắc phổi ở bệnh nhân dùng enoxaparin thấp hơn so với bệnh nhân dùng heparin không phân đoạn, dù rằng sự khác biệt này không có ý nghĩa. Mức độ giảm nguy cơ thuyên tắc huyết khối tĩnh mạch được duy trì ít nhất là đến 90 ngày.
Xuất độ xuất huyết trong sọ có triệu chứng, một biến chứng có tầm quan trọng to lớn đối với thầy thuốc đang điều trị bệnh nhân đột quỵ thiếu máu cục bộ cấp, tương tự nhau giữa hai nhóm. Mặc dù xuất độ xuất huyết lớn ngoài sọ ở nhóm enoxaparin cao hơn một cách có ý nghĩa so với nhóm heparin không phân đoạn, nhưng
những tai biến xuất huyết này, vốn chủ yếu là xuất huyết tiêu hóa, không dẫn đến tăng tỉ lệ tử vong. Chúng tôi cũng đã đánh giá xuất huyết quan trọng về mặt lâm sàng, một kết điểm phối hợp được định nghĩa hậu nghiệm được dùng như một phương thức có ý nghĩa đối với thầy thuốc để cân nhắc thỏa đáng giữa lợi ích và nguy cơ của việc điều trị bệnh nhân đột quỵ thiếu máu cục bộ cấp. Những tie6i chí tương tự đã được sử dụng trong một nghiên cứu về điều trị dự phòng thuyên tắc huyết khối tĩnh mạch.24 Tần suất của xuất huyết quan trọng về mặt kháng sinh tỏ ra thấp và không có sự khác biệt có ý nghĩa giữa hai nhóm.
Tuy xuất độ thuyên tắc huyết khối tĩnh mạch ở nhóm có điểm số NIHSS ≥14 cao khoảng gấp đôi so với bệnh nhân có điểm số <14 (phù hợp với các nghiên cứu trước đây25), nhưng ở cả hai nhóm bệnh nhân đều có tỉ lệ giảm nguy cơ thuyên tắc huyết khối tĩnh mạch tương tự nhau khi dùng enoxaparin so với dùng heparin không phân đoạn. Mức giảm nguy cơ đồng đếu này cũng được nhận thấy ở bệnh nhân bị đột quỵ thiếu máu cục bộ cấp và tiểu đường, béo phì, có tiền sử đột quỵ, tuổi dưới 65, từ 65-75 tuổi, hoặc trên 75 tuổi, và không lệ thuộc vào giới tính. Quan trọng hơn, khởi sự điều trị dự phòng muộn đến 48 giờ sau khi khởi phát đột quỵ cũng không ảnh hưởng đến tỉ lệ giảm nguy cơ thuyên tắc huyết khối với enoxaparin so với heparin không phân đoạn.
Những nghiên cứu trước đây gợi ý rằng heparin trọng lượng phân tử thấp ít ra cũng hữu hiệu bằng, hoặc hữu hiệu hơn heparin không phân đoạn trong việc giảm nguy cơ thuyên tắc huyết khối tĩnh mạch ở bệnh nhân đột quỵ thiếu máu cục bộ cấp.15,16 Số liệu của chúng tôi khẳng định những quan sát bước đầu đã được Hillbom và cộng sự báo cáo.16 Các tác giả này đã so sánh việc điều trị dự phòng thuyên tắc huyết khối tĩnh mạch với enoxaparin 40 mg dùng ngày một lần và heparin không phân đoạn 5000 IU dùng ngày ba lần ở 212 bệnh nhân đột quỵ thiếu máu cục bộ cấp. Trong phân tích hiệu quả (n=148), bệnh nhân được dùng enoxaparin có tỉ lệ tai biến thuyên tắc huyết khối tĩnh mạch ít hơn bệnh nhân dùng heparin không phân đoạn (20% so với 35%, mức khác biệt tuyệt đối 15%, KTC 95% 0,8-29,2, p=0,044). Tuy nhiên, nghiên cứu ấy không được thiết kế để chứng minh enoxaparin tốt hơn heparin không phân đoạn trong việc làm giảm nguy cơ thuyên tắc huyết khối tĩnh mạch. Hơn nữa, cả hai nghiên cứu đều dùng tĩnh mạch đồ để tầm soát huyết khối tĩnh mạch sâu và có thời gian điều trị dự phòng tương tự nhau (6-14 ngày). Tỉ lệ tử vong toàn bộ trong nghiên cứu của Hillbom và cộng sự16 cao hơn tỉ lệ trong nghiên cứu của chúng tôi, có thể phần nào được giải thích bởi sự cải thiện trong công tác chăm sóc bệnh nhân trong những năm gần đây.
Diener và cộng sự15 đã cho thấy tần suất của kết điểm phối hợp gồm huyết khối tĩnh mạch sâu đoạn gần, thuyên tắc phổi, hoặc chết do thuyên tắc huyết khối tĩnh mạch không khác nhau một cách có ý nghĩa ở bệnh nhân đột quỵ thiếu máu cục bộ cấp được dùng certoparin 3000 U ngày một lần so với bệnh nhân dùng eparin không phân đoạn 5000 U ngày ba lần (7% so với 10%, p=0,0011 về sự không thau kém). Tuy nhiên, có một số kháng biệt đáng lưu ý về thiết kế giữa nghiên cứu của chúng tôi và nghiên cứu của Diener và cộng sự.15 Nghiên cứu của Diener không được thiết kế để chứng minh liệu heparin trọng lượng phân tử thấp có tốt hơn heparin không phân đoạn trong việc dự phòng thuyên tắc huyết khối tĩnh mạch hay không, và sử dụng siêu âm duplex hoặc nén ép chứ không chụp X-quang tĩnh mạch để tầm soát huyết khối tĩnh mạch sâu đoạn gần.15 Ngoài ra, cơn đột quỵ chỉ điểm ít nặng hơn (điểm số NIHSS trung bình lúc ban đầu là 8,2-8,8) so với bệnh nhân trong nghiên cứu của chúng tôi (điểm số NIHSS trung bình lúc ban đầu là 11,3), và thời gian điều trị dự phòng dài hơn (12-16 ngày).
Một sự khác biệt có tiềm năng quan trọng giữa nghiên cứu PREVAIL và nhiều nghiên cứu trước đây là sự lựa chọn phác đồ lưu lượng heparin không phân đoạn. Các nghiên cứu trước đây15,16 sử dụng phác đồ heparin không phân đoạn tiêm mỗi ngày ba lần, trong khi chúng tôi chọn phác đồ tiêm ngày hai lần. Sau khi xem lại kỹ càng những công trình đã công bố và vì không có một sự so sánh trực tiếp giữa các phác đồ heparin không phân đoạn dùng ngày hai lần và ba lần hoặc một bản hướng dẫn đồng thuận quốc tế cụ thể, chúng tôi đã chọn phác đồ tiêm ngày hai lần. Quyết định này dựa vào một tổng phân tích cho thấy cả hai phác đồ dùng thuốc đều có hiệu quả trong việc giảm nguy cơ thuyên tắc huyết khối tĩnh mạch so với giả dược hoặc không điều trị dự phòng (giảm 60% nguy cơ với heparin không phân đoạn dùng ngày hai lần và giảm 72% khi dùng ngày ba lần),26 và các nghiên cứu gợi ý rằng heparin không phân đoạn dùng ngày ba lần có đặc tính an toàn ít thuận lợi hơn so với heparin trọng lượng phân tử thấp.27,28
Kết quả của Hillbom16 cũng cho thấy một xu hướng chuyển dạng đột quỵ thiếu máu cục bộ cấp sang xuất huyết ở bệnh nhân dùng heparin không phân đoạn ngày ba lần nhiều hơn so với bệnh nhân dùng enoxaparin. Do đó, thấy thuốc sử dụng các phác đồ điều trị dự phòng khác nhau đối với bệnh nhân đột quỵ, trong đó có phác đồ heparin không phân đoạn tiêm ngày hai lần. Vì nghiên cứu này không so sánh heparin trọng lượng phân tử thấp với heparin không phân đoạn dùng ngày ba lần, nên khó có thể kết luận về mức giảm nguy cơ đối với hiệu quả và độ an toàn của những phác đồ điều trị dự phòng này, mặc dù nguy cơ tương đối của thuyên tắc huyết khối tĩnh mạch có tỉ lệ giảm 43% tương tự nhau giữa nghiên cứu của chúng tôi và nghiên cứu của Hillbom.16 Dựa trên số liệu của chúng tôi, số bệnh nhân cần điều trị để tránh một thuyên tắc huyết khối tĩnh mạch là 13, trong khi số cần thiết để xảy ra xuất huyết quan trọng về mặt lâm sàng là 173, cho thấy một lợi ích lâm sàng thực sự thuận lợi cho enoxaparin trong điều trị dự phòng thuyên tắc huyết khối tĩnh mạch ở bệnh nhân đột quỵ thiếu máu cục bộ cấp. Hơn nữa, mức giảm có ý nghĩa của xuất độ thuyên tắc h
uyết khối tĩnh mạch cũng cho thấy một mức giảm có ý nghĩa về huyết khối tĩnh mạch sâu đoạn gần với enoxaparin so với heparin không phân đoạn. Kết quả này có ý nghĩa lâm sàng quan trọng vì có một sự tương quan dương mạnh mẽ giữa huyết khối tĩnh mạch sâu đoạn gần và nguy cơ thuyên tắc huyết khối tĩnh mạch có triệu chứng.29
Điểm hạn chế trong nghiên cứu của chúng tôi là thiết kế công khai tên thuốc. Một nghiên cứu công khai tên thuốc dễ có sai số hệ thống trong việc công bố những kết điểm tiềm năng. Trong nghiên cứu PREVAIL, kết điểm chính về hiệu quả thuyên tắc huyết khối tĩnh mạch phần lớn là các tai biến không có triệu chứng được đánh giá một cách có hệ thống. Triệu chứng thần kinh diễn biến xấu, vốn bao gồm một sự gia tăng điểm số NIHSS ≥4 điểm, buộc phải đánh giá các xuất huyết trong sọ có triệu chứng có thể xảy ra. Tất cả các kết điểm đều được kết luận bởi một ban phân định trung ương được làm mù. Hơn nữa, như nhiều nghiên cứu tương tự khác, các tai biến huyết khối tĩnh mạch sâu đoạn gần và thuyên tắc phổi có thể chưa được báo cáo đầy đủ, đặc biệt là ở quần thể bệnh nhân có nguy cơ cao này vốn có nhiều chẩn đoán gây nhiễu.
Enoxaparin được ưa chuộng hơn heparin không phân đoạn để dùng điều trị dự phòng thuyên tắc huyết khối tĩnh mạch ở quần thể bệnh nhân nội khoa có nguy cơ cao này vì tỉ số lợi ích lâm sàng/nguy cơ của nó tốt hơn và sự thuận tiện chỉ dùng mỗi ngày một lần.
Tài liệu tham khảo
1 Feigin VL, Lawes CM, Bennett DA, Anderson CS. Stroke epidemiology: a review of population-based studies of incidence, prevalence, and case-fatality in the late 20th century. Lancet Neurol 2003; 2: 43-53.
2 The World Health Organization. The atlas of heart disease and stroke. http://www.who.int/cardiovascular_diseases/en/ cvd_atlas_15_burden_stroke.pdf) (accessed March 1, 2007).
3 Thom T, Haase N, Rosamond W, et al. Heart disease and stroke statistics-2006 update: a report from the American Heart Association Statistics Committee and Stroke Statistics Subcommittee. Circulation 2006: 113: e85-151.
4 Leys D. Atherothrombosis: a major health burden. Cerebrovasc Dis 2001: 11 (suppl 2): 1-4.
5 Johnston KC, Li JY, Lyden PD, et al. Medical and neurological complications of ischemic stroke: experience from the RANTTAS trial. RANTTAS Investigators. Stroke 1998; 29: 447-53.
6 Geerts WH, Pineo GF, Heit JA, et al. Prevention of venous thromboembolism: the Seventh ACCP Conference on Antithrombotic and Thrombolytic Therapy. Chest 2004: 126 (suppl 3): 338S-400S.
7 McCarthy ST, Turner J. Low-dose subcutaneous heparin in the prevention of deep-vein thrombosis and pulmonary emboli following acute stroke. Age Ageing 1986; 15: 84-88.
8 McCarthy ST, Turner JJ, Robertson D, Hawkey CJ, Macey DJ. Low-dose heparin as a prophylaxis against deep-vein thrombosis after acute stroke. Lancet 1977: 310: 800-01.
9 Kelly J, Rudd A, Lewis R, et al. Venous thromboembolism after acute stroke. Stroke 2001; 32: 262-67.
10 Adams HP Jr, Adams RJ, Brott T, et al., for the Stroke Council of the American Stroke Association. Guidelines for the early management of patients with ischemic stroke: a scientifi c statement from the Stroke Council of the American Stroke Association. Stroke 2003; 34: 1056-83.
11 Albers GW, Amarenco P, Easton JD, Sacco RL, Teal P.Antithrombotic and thrombolytic therapy for ischemic stroke: the Seventh ACCP Conference on Antithrombotic and Thrombolytic Therapy. Chest 2004; 126: 483S-512S.
12 Nicolaides AN, Fareed J, Kakkar AK, et al. Prevention and treatment of venous thromboembolism International Consensus Statement (guidelines according to scientifi c evidence). Int Angiol 2006; 25: 101-61.
13 Hack W, Kaste M, Bogousslavsky J, et al. European stroke initiative recommendations for stroke management-update 2003. Cerebrovasc Dis 2003; 16: 311-37.
14 Adams HP Jr, Adams RJ, Brott T, et al. Guidelines for the early management of patients with ischemic stroke: a scientifi c statement from the Stroke Council of the American Stroke Association. Stroke 2003; 34: 1056-83.
15 Diener HC, Ringelstein EB, von Kummer R, et al, for the PROTECT Trial Group. Prophylaxis of thrombotic and embolic events in acute ischemic stroke with the low-molecular-weight heparin certoparin: results of the PROTECT Trial. Stroke 2006; 37: 139-44.
16 Hillbom M, Erila T, Sotaniemi K, Tatlisumak T, Sarna S, Kaste M. Enoxaparin vs heparin for prevention of deep-vein thrombosis in acute ischaemic stroke: a randomized, double-blind study. Acta Neurol Scand 2002; 106: 84-92.
17 Bath PM, Iddenden R, Bath FJ. Low-molecular-weight heparins and heparinoids in acute ischemic stroke: a meta-analysis of randomized controlled trials. Stroke 2000; 31: 1770-78.
18 Counsell C, Sandercock P. Low-molecular-weight heparins or heparinoids versus standard unfractionated heparin for acute ischemic stroke (Cochrane review). Stroke 2002; 33: 1925-26.
19 Kamphuisen PW, Agnelli G. What is the optimal pharmacological prophylaxis for the prevention of deep-vein thrombosis and pulmonary embolism in patients with acute ischemic stroke? Thromb Res 2006; 119: 265-74.
20 Brott T, Adams HP Jr, Olinger CP, et al. Measurements of acute cerebral infarction: a clinical examination scale. Stroke 1989; 20: 864-70.
21 Lensing AW, Buller HR, Prandoni P, et al. Contrast venography, the gold standard for the diagnosis of deep-vein thrombosis: improvement in observer agreement. Thromb Haemost 1992; 67: 8-12.
22 Rabinov K, Paulin S. Roentgen diagnosis of venous thrombosis in the leg. Arch Surg 1972; 104: 134-44.
23 The PIOPED Investigators. Value of the ventilation perfusion scan in acute pulmonary embolism. Results of the prospective investigation of pulmonary embolism diagnosis (PIOPED). JAMA 1990; 263: 2753-59.
24 Raskob GE, Hirsh J. Controversies in timing of the fi rst dose of anticoagulant prophylaxis against venous thrombo-embolism after major orthopedic surgery. Chest 2003; 124: 379S-85S.
25 Kelly J, Rudd A, Lewis RR, Coshall C, Moody A, Hunt BJ. Venous thromboembolism after acute ischemic stroke: a prospective study using magnetic resonance direct thrombus imaging. Stroke 2004; 35: 2320-25.
26 Yalamanchili K, Sukhija R, Sinha N, et al. Effi cacy of unfractionated heparin for thromboembolism prophylaxis in medical patients.Am J Ther 2005; 12: 293-99.
27 Mismetti P, Laporte-Simitsidis S, Tardy B, et al. Prevention of venous thromboembolism in internal medicine with unfractionated or low-molecular-weight heparins: a meta-analysis of randomised clinical trials. Thromb Haemost 2000; 83: 14-9.
28 Alikhan R, Cohen AT. A safety analysis of thromboprophylaxis in acute medical illness. Thromb Haemost 2003; 89: 590-91.
29 Hull RD, Marder VJ, Mah
AF, Biel RK, Brant RF. Quantitative assessment of thrombus burden predicts the outcome of treatment for venous thrombosis: a systematic review. Am J Med 2005; 118: 456-64.