 Cuối năm 2007 Trường Môn Tim mạch Hoa Kỳ phối hợp với Hiệp hội Tim Hoa Kỳ công bố bảng hướng dẫn mới về điều trị nhồi máu cơ tim (NMCT) cấp với ST chênh lên thay thế cho bảng hướng dẫn 2004.
Cuối năm 2007 Trường Môn Tim mạch Hoa Kỳ phối hợp với Hiệp hội Tim Hoa Kỳ công bố bảng hướng dẫn mới về điều trị nhồi máu cơ tim (NMCT) cấp với ST chênh lên thay thế cho bảng hướng dẫn 2004.
Viện Tim TP.HCM
Cuối năm 2007 Trường Môn Tim mạch Hoa Kỳ phối hợp với Hiệp hội Tim Hoa Kỳ công bố bảng hướng dẫn mới về điều trị nhồi máu cơ tim (NMCT) cấp với ST chênh lên thay thế cho bảng hướng dẫn 2004. Trong hướng dẫn mới này có khá nhiều thay đổi so với bảng 2004.
Trước hết, các chuyên gia Hoa Kỳ đã xác định một cách rõ ràng hơn với những mốc thời gian cụ thể chỉ định can thiệp động mạch vành (ĐMV) qua da tiên phát (primary percutaneous coronary intervention) hoặc dùng thuốc tiêu huyết khối : (1) Bệnh nhân NMCT cấp với ST chênh lên nhập một bệnh viện có khả năng can thiệp ĐMV qua da cần được điều trị bằng can thiệp ĐMV qua da tiên phát trong vòng 90 phút kể từ khi tiếp xúc với hệ thống y tế (thời gian tính từ lúc đến bệnh viện nếu bệnh nhân tự đến hoặc tính từ lúc đội cấp cứu tiếp xúc với bệnh nhân nếu bệnh nhân được đưa đến bệnh viện bằng xe cấp cứu) ; (2) Bệnh nhân NMCT cấp với ST chênh lên nhập một bệnh viện không có khả năng can thiệp ĐMV qua da và không thể chuyển đến một trung tâm có thông tim can thiệp để can thiệp ĐMV qua da trong vòng 90 phút kể từ khi tiếp xúc với hệ thống y tế cần được điều trị bằng thuốc tiêu huyết khối trong vòng 30 phút kể từ lúc nhập viện trừ khi bệnh nhân có chống chỉ định dùng thuốc tiêu huyết khối 1.
Chỉ định chọn chiến lược xâm nhập khẩn sau khi truyền thuốc tiêu huyết khối và can thiệp ĐMV qua da cứu vãn (rescue percutaneous coronary intervention) cũng được sửa chữa, bổ sung (xem bảng 1).
Trong vấn đề dùng thuốc có một số thay đổi và bổ sung đáng chú ý. Bổ sung thứ nhất là về việc dùng các thuốc kháng viêm không steroid (bao gồm các thuốc ức chế chọn lọc COX-2) : Bệnh nhân đang dùng các thuốc này trước khi bị NMCT cấp phải ngưng thuốc, và trong suốt thời gian nằm viện bệnh nhân không được dùng các thuốc này để tránh nguy cơ tử vong, NMCT tái phát, tăng huyết áp, suy tim và vỡ tim.
Thay đổi và bổ sung thứ hai là về việc dùng các thuốc chẹn bêta. Thuốc chẹn bêta uống được khuyến cáo bắt đầu trong 24 giờ đầu cho bệnh nhân không có bất cứ tình trạng nào trong số các tình trạng sau : dấu hiệu suy tim, giảm cung lượng tim, nguy cơ choáng tim cao hoặc các chống chỉ định khác (PR > 0,24 giây, bloc nhĩ thất độ II hoặc III, hen phế quản hoặc bệnh phổi tắc nghẽn). Thuốc chẹn bêta tiêm tĩnh mạch có thể được dùng nếu bệnh nhân có tăng huyết áp và không có bất cứ tình trạng nào trong số các tình trạng vừa kể. Nếu trong vòng 24 giờ đầu bệnh nhân có chống chỉ định dùng thuốc thì sau đó nên đánh giá lại để xem xét việc dùng thuốc nhằm mục đích phòng ngừa thứ phát.
Trong hướng dẫn mới, phần được thay đổi và bổ sung nhiều nhất là phần điều trị chống huyết khối (bao gồm điều trị chống đông và điều trị chống tiểu cầu).
Bảng 1 : Chiến lược xâm nhập khẩn (sau khi truyền thuốc tiêu huyết khối) và can thiệp ĐMV qua da cứu vãn.
|
Chỉ định loại I |
Chỉ định loại IIa |
|
Chụp ĐMV với ý định can thiệp ĐMV qua da (hoặc mổ bắc cầu khẩn) được khuyến cáo đối với bệnh nhân đã được điều trị bằng thuốc tiêu huyết khối và có một trong số các tình trạng sau : a. Bệnh nhân dưới 75 tuổi có choáng tim và có thể tái tưới máu được b. Suy tim nặng và/hoặc phù phổi (Killip độ III) c. Rối loạn nhịp thất ảnh hưởng đến huyết động |
1. Chụp ĐMV với ý định can thiệp ĐMV qua da (hoặc mổ bắc cầu khẩn) là hợp lý đối với bệnh nhân ≥ 70 tuổi đã được điều trị bằng thuốc tiêu huyết khối và đang bị choáng tim, với điều kiện là bệnh nhân có thể tái tưới máu được. 2. Việc can thiệp ĐMV qua da cứu vãn là hợp lý đối với bệnh nhân có ít nhất 1 trong các tình trạng sau: a. Bất ổn huyết động hoặc điện học b. Triệu chứng thiếu máu cục bộ dai dẳng 3. Chụp ĐMV với ý định can thiệp ĐMV qua da cứu vãn là hợp lý trong trường hợp điều trị bằng thuốc tiêu huyết khối thất bại (mức chênh ST giảm ít hơn 50% 90 phút sau khi bắt đầu truyền thuốc ở chuyển đạo ECG có ST chênh nhiều nhất ban đầu) và bệnh nhân có một vùng cơ tim từ vừa đến lớn bị đe dọa (NMCT thành trước, NMCT thành dưới kèm thất phải hoặc ST chênh xuống trên các chuyển đạo trước ngực) |
ĐIỀU TRỊ CHỐNG ĐÔNG
Trong năm 2006 có 2 nghiên cứu quan trọng về điều trị chống đông trong NMCT cấp được công bố là OASIS-6 (Organization for the Assessment of Strategies for Ischemic Syndromes – 6) và ExTRACT-TIMI 25 (Enoxaparin and Thrombolysis Reperfusion for Acute Myocardial Infarction Treatment-Thrombolysis in Myocardial Infarction 25) 2,3. Kết quả của 2 nghiên cứu này đã được phản ánh trong hướng dẫn mới về điều trị NMCT cấp.
Theo hướng dẫn mới, bệnh nhân được tái thông ĐMV bằng thuốc tiêu huyết khối cần được điều trị chống đông tối thiểu 48 giờ và tốt hơn hết là trong suốt thời gian nằm viện nhưng không quá 8 ngày (nếu muốn điều trị chống đông kéo dài hơn 48 giờ nên dùng các thuốc ngoài heparin không phân đoạn để tránh nguy cơ giảm tiểu cầu do dùng heparin không phân đoạn kéo dài). Các chế độ điều trị chống đông đối với bệnh nhân được dùng thuốc tiêu huyết khối được nêu trên bảng 2. Phác đồ điều trị chống đông dành cho bệnh nhân được can thiệp ĐMV qua da sau khi đã dùng thuốc chống đông cũng được nêu trên bảng 2.
Đối với bệnh nhân không được tái thông ĐMV (bằng thuốc tiêu huyết khối
hoặc can thiệp ĐMV qua da), điều trị chống đông bằng các thuốc ngoài heparin không phân đoạn được xem là hợp lý. Trong trường hợp này, điều trị chống đông nên kéo dài suốt thời gian nằm viện nhưng không quá 8 ngày. Liều dùng enoxaparin và fondaparinux giống như trên bảng 2.
Bảng 2 : Các chế độ điều trị chống đông.
|
Bệnh nhân được điều trị bằng thuốc tiêu huyết khối |
Bệnh nhân được can thiệp ĐMV qua da sau khi đã dùng thuốc chống đông |
|
a. Heparin KPĐ : Khởi đầu bằng bolus tĩnh mạch 60 đv/kg (tối đa 4000 đv), sau đó truyền tĩnh mạch 12 đv/kg/giờ (tối đa 1000 đv/giờ), sau đó điều chỉnh liều để đạt aPTT = 1,5-2 chứng (khoảng 50-70 giây) (dùng không quá 48 giờ). b. Enoxaparin (với điều kiện creatinin huyết thanh < 2,5 mg/dl đối với nam và < 2,0 mg/dl đối với nữ): Đối với bệnh nhân < 75 tuổi khởi đầu bằng bolus tĩnh mạch 30 mg, 15 phút sau tiêm dưới da 1,0 mg/kg/12 giờ ; Đối với bệnh nhân ≥ 75 tuổi không tiêm bolus tĩnh mạch và dùng liều tiêm dưới da 0,75 mg/kg/12 giờ. Đối với mọi lứa tuổi, nếu độ thanh thải creatinin (theo công thức Cockroft-Gault) < 30 ml/phút, dùng liều tiêm dưới da 1,0 mg/kg/24 giờ (dùng trong suốt thời gian nằm viện, không quá 8 ngày). c. Fondaparinux (với điều kiện creatinin huyết thanh < 3,0 mg/dl) : Khởi đầu bằng bolus tĩnh mạch 2,5 mg, sau đó tiêm dưới da 2,5 mg một lần/ngày (dùng trong suốt thời gian nằm viện, không quá 8 ngày). |
a. Bệnh nhân đã dùng heparin KPĐ : Có thể dùng thêm heparin KPĐ trong thủ thuật nếu cần, tùy vào việc có dùng thuốc đối kháng GP IIb/IIIa phối hợp hay không. Cũng có thể dùng bivalirudin. b. Bệnh nhân đã dùng enoxaparin : Nếu liều tiêm dưới da cuối là trong vòng 8 giờ, không cần tiêm thêm ; Nếu liều tiêm dưới da cuối là 8-12 giờ trước, tiêm tĩnh mạch thêm 0,3 mg/kg. c. Bệnh nhân đã dùng fondaparinux : dùng thêm heparin KPĐ, liều dùng tùy vào việc có dùng thuốc đối kháng GP IIb/IIIa phối hợp hay không. |
Ghi chú : KPĐ = không phân đoạn ; đv = đơn vị.
ĐIỀU TRỊ CHỐNG TIỂU CẦU
Theo hướng dẫn điều trị NMCT cấp với ST chênh lên của Hoa Kỳ năm 2004, liệu pháp kháng tiểu cầu chuẩn là aspirin uống. Clopidogrel chỉ được dùng khi bệnh nhân được thông tim và lên chương trình can thiệp ĐMV qua da hoặc khi bệnh nhân không dung nạp aspirin 4.
2 nghiên cứu lớn COMMIT-CCS 2 (Clopidogrel and Metoprolol in Myocardial Infarction Trial-Second Chinese Cardiac Study) và CLARITY-TIMI 28 (Clopidogrel as Adjunctive Reperfusion Therapy-Thrombolysis in Myocardial Infarction 28) đã có ảnh hưởng quan trọng đối với việc thay đổi các hướng dẫn điều trị chống tiểu cầu trong NMCT cấp với ST chênh lên.
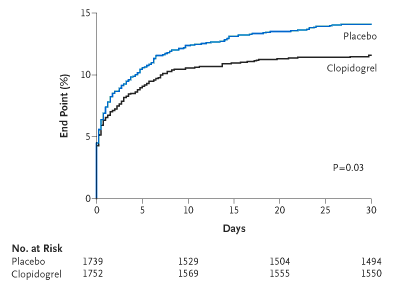
CLARITY-TIMI 28 là một thử nghiệm lâm sàng phân nhóm ngẫu nhiên thực hiện trên 3491 bệnh nhân NMCT cấp (trong vòng 12 giờ đầu) với ST chênh lên, tuổi từ 18 đến 75 (trung bình 57,5), 80% là nam 5. Bệnh nhân được phân ngẫu nhiên cho dùng clopidogrel (liều nạp 300 mg, sau đó 75 mg/ngày) hoặc placebo. Tất cả đều được điều trị bằng một thuốc tiêu huyết khối (31% dùng streptokinase, còn lại dùng các thuốc chọn lọc fibrin), aspirin và có thể thêm heparin nếu cần và được lên chương trình chụp ĐMV 48-192 giờ sau khi bắt đầu thuốc nghiên cứu (clopidogrel hoặc placebo). Tiêu chí đánh giá (TCĐG) chính là phối hợp các biến cố tắc ĐMV thủ phạm (TIMI độ 0-1 trên phim chụp ĐMV), chết và NMCT tái phát trước khi chụp ĐMV. Kết quả CLARITY-TIMI 28 cho thấy tần suất các biến cố thuộc TCĐG chính là 21,7% ở nhóm placebo và 15,0% ở nhóm clopidogrel, có nghĩa là clopidogrel giảm 36% (p < 0,001) nguy cơ. Ngoài ra clopidogrel còn giảm 20% (p = 0,03) nguy cơ bị các biến cố chết do nguyên nhân tim mạch, NMCT tái phát và thiếu máu cục bộ tim tái phát khiến phải tái tưới máu khẩn trong 30 ngày (hình 1). Xét về tính an toàn, clopidogrel không tăng nguy cơ chảy máu nặng và chảy máu trong hộp sọ. Có 136 bệnh nhân sau đó được phẫu thuật bắc cầu nối ĐMV. Ở những người này điều trị bằng clopidogrel cũng không tăng tần suất chảy máu nặng sau mổ.

Hình 1 : Tần suất dồn các biến cố chết do nguyên nhân tim mạch, nhồi máu cơ tim tái phát và thiếu máu cục bộ tim khiến phải tái tưới máu khẩn trong 30 ngày của bệnh nhân dùng placebo (đường trên) và bệnh nhân dùng clopidogrel (đường dưới) (nghiên cứu CLARITY-TIMI 28).
Nghiên cứu COMMIT-CCS 2 là một thử nghiệm lâm sàng lớn được thực hiện tại Trung Quốc 6. Trong nghiên cứu này, những người nhập viện vì nghi NMCT cấp được phân ngẫu nhiên cho dùng clopidogrel 75 mg/ngày hoặc placebo trong vòng 24 giờ sau khi bắt đầu triệu chứng. Điều trị bằng clopidogrel hoặc placebo kéo dài đến khi xuất viện hoặc đủ 4 tuần trong bệnh viện. Tất cả bệnh nhân đều được cho dùng aspirin 162 mg/ngày. Những bệnh nhân lên chương trình can thiệp ĐMV qua da được loại khỏi nghiên cứu vì phối hợp clopidogrel + aspirin được xem là bắt buộc trong trường hợp này. Tổng cộng có 45.852 bệnh nhân được tuyển vào nghiên cứu, 93% bị NMCT cấp với ST chênh lên hoặc bloc nhánh trái mới xuất hiện và 7% bị NMCT cấp không có ST chênh lên trên ECG. Có 54,5% bệnh nhân được điều trị bằng thuốc tiêu huyết khối. 2 TCĐG chính là : (1) phối hợp các biến cố chết, NMCT tái phát và đột quị, và (2) chết do mọi nguyên nhân tính đến khi xuất viện hoặc đến ngày 28 trong bệnh viện. Kết quả COMMIT-CCS 2 cho thấy clopidogrel giảm 9% (p = 0,002) nguy cơ chết, NMCT tái phát hoặc đột quị và giảm 7% (p = 0,03) nguy cơ chết do mọi nguyên nhân. Lợi ích của clopidogrel được thể hiện rất sớm (mức giảm nguy cơ chết, NMCT tái phát và đột quị trong 2 ngày đầu là 11% ; p = 0,014) mặc dù liều nạp clopidogrel không được dùng trong COMMIT-CCS 2. Tần suất chảy máu của 2 nhóm placebo và clopidogrel không khác biệt. Bảng 3 tổng kết các biến cố lâm sàng (kể cả biến cố chảy máu) trong COMMIT-CCS 2.
Kết quả của 2 nghiên cứu CLARITY-TIMI 28 và COMMIT-CCS 2
đã chứng minh lợi ích rất lớn của việc phối hợp thêm clopidogrel với aspirin trong điều trị NMCT cấp với ST chênh lên, bất kể bệnh nhân có được điều trị bằng thuốc tiêu huyết khối hay không.
Bảng 3 : Các biến cố lâm sàng trong COMMIT-CCS 2.
|
|
Nhóm clopidogrel (n = 22.961) |
Nhóm placebo (n = 22.891) |
OR (KTC 95%) |
P |
|
Chết, NMCT tái phát hoặc đột quị |
2121 (9,2%) |
2310 (10,1%) |
0,91 (0,86 – 0,97) |
0,002 |
|
Chết do mọi nguyên nhân |
1726 (7,5%) |
1845 (8,1%) |
0,93 (0,87 – 0,99) |
0,03 |
|
NMCT tái phát |
479 (2,1%) |
553 (2,4%) |
0,86 (0,76 – 0,97) |
0,02 |
|
Đột quị |
217 (0,9) |
250 (1,1%) |
0,86 (0,72 – 1,03) |
0,11 |
|
Chảy máu gây chết |
73 (0,32%) |
74 (0,32%) |
|
0,92 |
|
Chảy máu không chết |
61 (0,27%) |
51 (0,22%) |
|
0,35 |
Xuất phát từ các chứng cứ này, trong hướng dẫn mới các chuyên gia Hoa Kỳ đã xếp loại clopidogrel như một thành phần bắt buộc của liệu pháp chống tiểu cầu. Phối hợp clopidogrel + aspirin được chỉ định không chỉ đối với bệnh nhân được tái thông ĐMV bằng can thiệp qua da mà còn được chỉ định đối với bệnh nhân được tái thông ĐMV bằng thuốc tiêu huyết khối và cả đối với bệnh nhân không được điều trị bằng bất cứ một biện pháp tái thông ĐMV nào (bảng 4).
Trong hướng dẫn mới cũng có nhiều thay đổi và bổ sung về điều trị chống tiểu cầu nhằm mục đích phòng ngừa thứ phát sau khi bệnh nhân xuất viện. Các chuyên gia Hoa Kỳ chú ý đặc biệt đến việc dùng thuốc chống tiểu cầu kéo dài sau khi đặt stent, nhất là stent phủ thuốc. Bảng 5 tóm tắt các hướng dẫn về việc dùng aspirin và clopidogrel nhằm mục đích phòng ngừa thứ phát sau NMCT.
Bảng 4 : Chỉ định dùng clopidogrel trong NMCT cấp với ST chênh lên.
|
Chỉ định loại I |
Chỉ định loại IIa |
|
1. Phối hợp clopidogrel uống 75 mg/ngày với aspirin cho bệnh nhân NMCT cấp với ST chênh lên, dù bệnh nhân được điều trị bằng thuốc tiêu huyết khối hay không được điều trị bằng bất cứ một biện pháp tái thông ĐMV nào. Thời gian dùng clopidogrel tối thiểu là 14 ngày. 2. Nếu bệnh nhân đang dùng clopidogrel được lên chương trình mổ bắc cầu mạch vành, ngưng thuốc ít nhất 5 ngày và tốt hơn hết là 7 ngày trước cuộc mổ trừ khi nguy cơ của việc hoãn cuộc mổ đáng lo ngại hơn nguy cơ chảy máu. |
1. Đối với bệnh nhân dưới 75 tuổi được điều trị bằng thuốc tiêu huyết khối hoặc không được điều trị bằng một biện pháp tái thông ĐMV nào, dùng clopidogrel uống liều nạp 300 mg là hợp lý (Hiện chưa có đủ dữ liệu về việc dùng clopidogrel liều nạp cho bệnh nhân ≥ 75 tuổi). 2. Dùng clopidogrel uống 75 mg/ngày kéo dài (1 năm) là hợp lý đối với bệnh nhân đã bị NMCT cấp với ST chênh lên, dù bệnh nhân được điều trị bằng thuốc tiêu huyết khối hay không được điều trị bằng một biện pháp tái thông ĐMV nào. |
Bảng 5 : Điều trị chống tiểu cầu nhằm mục đích phòng ngừa thứ phát sau NMCT với ST chênh lên.
|
Aspirin |
Clopidogrel |
|
1. Tất cả bệnh nhân NMCT cấp với ST chênh lên được đặt stent ĐMV không có đề kháng aspirin, dị ứng aspirin và nguy cơ chảy máu cao cần được điều trị bằng aspirin 162-325 mg/ngày trong ít nhất 1 tháng nếu là stent thường, 3 tháng nếu là stent phủ sirolimus và 6 tháng nếu là stent phủ paclitaxel. Sau đó aspirin cần được tiếp tục vô thời hạn với liều 75-162 mg/ngày (hướng dẫn loại I). 2. Trong trường hợp bác sĩ điều trị e ngại nguy cơ chảy máu, có thể dùng aspirin với liều thấp hơn (7 |
1. Tất cả bệnh nhân NMCT cấp với ST chênh lên được đặt stent ĐMV phủ thuốc cần được điều trị bằng clopidogrel 75 mg/ngày trong ít nhất 12 tháng nếu bệnh nhân không có nguy cơ chảy máu cao. Nếu bệnh nhân được đặt stent ĐMV thường, nên dùng clopidogrel trong ít nhất 1 tháng và lý tưởng là 12 tháng (trừ khi bệnh nhân có nguy cơ chảy máu cao; khi đó dùng clopidogrel tối thiểu 2 tuần) (hướng dẫn loại I). 2. Tất cả bệnh nhân NMCT cấp với ST chênh lên không được đặt stent ĐMV (điều trị nội khoa đơn thuần hoặc nong ĐMV bằng bóng không dùng stent) cần được điều trị bằng clopidogrel trong ít nhất 14 ngày (hướng dẫn loại I). 3. Điều trị kéo dài (1 năm) bằng clopidogrel uống 75 mg/ngày là hợp lý sau NMCT cấp với ST chênh lên dù bệnh nhân được điều trị bằng thuốc tiêu huyết khối hay không được điều trị bằng một biện pháp tái thông ĐMV nào (hướng dẫn loại IIa). |
TÀI LIỆU THAM KHẢO
1) Antman EM, Anbe DT, Armstrong PW, et al. 2007 Focused Update of the ACC/AHA 2004 Guidelines for the management of patients with ST-elevation myocardial infarction. A report of the American College of Cardiology/American Heart Association Task Force on Practice Guidelines. http://circ.ahajournals.org
2) Antman EM, Morrow DA, McCabe CH, et al. Enoxaparin versus unfractionated heparin with fibrinolysis for ST-elevation myocardial infarction. N Engl J Med 2006;354:1477-1488.
3) Yusuf S, Mehta SR, Chrolavicius S, et al. Effects of fondaparinux on mortality and reinfarction in patients with acute ST-segment elevation myocardial infarction: the OASIS-6 randomized trial. JAMA 2006;295:1519-1530.
4) Antman EM, Anbe DT, Armstrong PW, et al. 2004 ACC/AHA Guidelines for the management of patients with ST-elevation myocardial infarction. A report from the American College of Cardiology/American Heart Association Task Force on Practice Guidelines. www.acc.org
5) Sabatine MS, Cannon CP, Gibson CM, et al, for the CLARITY-TIMI 28 Investigators. Addition of clopidogrel to aspirin and fibrinolytic therapy for myocardial infarction with ST-segment elevation. N Engl J Med 2005;352:1179-1189.
Chen ZM, Jiang LX, Chen YP, et al, for the COMMIT Collaborative Group. Addition of clopidogrel to aspirin in 45.852 patients with acute myocardial infarction : randomised placebo-controlled trial. Lancet 2005;366:1607-1621.







