Ban soạn thảo Phác đồ điều trị
Viện Tim TP. Hồ Chí Minh
- ĐẠI CƯƠNG
1.1. Định nghĩa:
Viêm nội tâm mạc nhiễm khuẩn (VNTMNK) (infective endocarditis) là nhiễm khuẩn màng trong của tim do vi khuẩn hoặc vi nấm, và một số trường hợp hiếm do Chlamydia hay Rickettsia. Nhiễm khuẩn màng trong của động mạch (shunt động – tĩnh mạch, ống động mạch còn tồn tại, hẹp eo động mạch chủ) tuy gọi đúng tên là viêm nội mạc động mạch nhiễm khuẩn (infective endarteritis) nhưng về lâm sàng và bệnh học cũng giống VNTMNK.
1.2. Tần suất mắc bệnh:
– Tần suất mắc bệnh trung bình là 3-6/100.000 người và ở người tiêm chích ma túy là 1.6/100.000 người mỗi năm.
– Tuổi trung bình từ 36-69, tần suất mắc bệnh tăng theo tuổi (5/100.000 người ở độ tuổi dưới 50 tuổi; 15/100.000 người độ tuổi trên 65); tỉ lệ nam/nữ là 2/1; tỉ lệ tử vong trung bình trong bệnh viện là 16% (11-26%).
- CHẨN ĐOÁN: Tại Viện Tim chúng tôi dùng tiêu chuẩn DUKE cải biên.
2.1. Tiêu chuẩn lâm sàng chính:
Cấy máu dương tính:
- Vi khuẩn điển hình gây VNTMNK từ 2 lần cấy máu riêng biệt: liên cầu viridans, streptococcus bovis, vi khuẩn nhóm HACEK, tụ cầu vàng, hoặc enterococcus mắc phải ngoài cộng đồng mà không có một ổ nhiễm nguyên phát, hoặc
- Vi khuẩn có thể gây VNTMNK từ ≥ 2 lần cấy máu cách nhau trên 12 giờ, hoặc từ cả 3 hay đa số trong ≥ 4 lần cấy máu mà lần đầu và lần cuối cách nhau ≥ 1 giờ, hoặc
- 1 lần cấy máu dương tính với Coxiella burnetii hoặc hiệu giá kháng thể IgG kháng pha 1 trên 1/800.
Tổn thương trong tim:
- Tổn thương VNTMNK trên siêu âm tim (nên làm siêu âm tim qua thực quản cho bệnh nhân có van tim nhân tạo, bệnh nhân có dấu hiệu lâm sàng nghi VNTMNK hoặc có biến chứng như áp-xe cạnh van; siêu âm tim qua thành ngực với các bệnh nhân khác).
- Siêu âm tim thấy mảnh sùi di động, áp-xe, đường dò trong tim, thủng lá van hoặc sút một phần van tim nhân tạo mới xuất hiện.
- Sang thương cạnh van được xác nhận bởi MSCT tim.
2.2. Tiêu chuẩn lâm sàng phụ:
- Bệnh tim có nguy cơ hoặc tiêm chích ma túy.
- Sốt kéo dài từ 380 C trở lên.
- Hiện tượng mạch máu: thuyên tắc động mạch, nhồi máu phổi nhiễm khuẩn, phình mạch hình nấm, xuất huyết nội sọ, xuất huyết kết mạc, sang thương Janeway.
- Hiện tượng miễn dịch: viêm cầu thận, nốt Osler, chấm Roth, yếu tố thấp.
- Cấy máu dương tính nhưng không đủ để là tiêu chuẩn chính (ví dụ 1 lần dương tính với tụ cầu coagulase âm) hoặc bằng chứng huyết thanh học của nhiễm khuẩn đang hoạt động bởi vi khuẩn có thể gây VNTMNK.
2.3. Các mức chẩn đoán:
Chẩn đoán xác định (definite infective endocarditis):
- Tiêu chuẩn bệnh học: cấy được vi khuẩn trong sùi/sùi gây tắc mạch/áp-xe trong tim, hoặc khảo sát mô học cho thấy VNTM tiến triển trong sùi/áp-xe trong tim, hoặc
- Phối hợp hai tiêu chuẩn lâm sàng chính, hoặc
- Phối hợp một tiêu chuẩn lâm sàng chính và 3 tiêu chuẩn lâm sàng phụ, hoặc
- Phối hợp năm tiêu chuẩn lâm sàng phụ.
Nghi ngờ VNTMNK (possible infective endocarditis):
- Phối hợp một tiêu chuẩn lâm sàng chính và một tiêu chuẩn lâm sàng phụ, hoặc
- Phối hợp ba tiêu chuẩn lâm sàng phụ
Loại trừ VNTMNK:
- Khẳng định một chẩn đoán khác, hoặc
- Khỏi sau 4 ngày điều trị kháng sinh, hoặc
- Sinh thiết hoặc tử thiết không thấy bằng chứng bệnh, hoặc
- Không đủ tiêu chuẩn chẩn đoán như trên
III. ĐIỀU TRỊ
3.1. Điều trị nội khoa:
Bảng 1: Kháng sinh điều trị theo kinh nghiệm VNTMNK khi chưa có kết quả cấy máu trong trường hợp bệnh nặng cấp tính
| Kháng sinh | Liều và đường dùng | KC | MCC | Ghi chú | |
| Van nguyên gốc mắc phải trong cộng đồng hoặc van nhân tạo trễ (> 12 tháng sau mổ) | |||||
| Ampicillin
phối hợp Oxacillin phối hợp Gentamicin |
12 g/ngày, chia 4-6 lần TM
12 g/ngày, chia 4-6 lần TM
3 mg/kg/ngày, 1 lần TTM/TB |
IIa | C | Bệnh nhân cấy máu âm tính cần được tham vấn với chuyên gia bệnh nhiễm | |
| Vancomycin
phối hợp Gentamicin |
30-60 mg/kg/ngày, chia 2-3 lần
3 mg/kg/ngày, 1 lần TTM/TB |
IIb | C | Dành cho bệnh nhân dị ứng PNC | |
| Van nhân tạo sớm (< 12 tháng) hoặc VNTMNK mắc phải trong bệnh viện và liên quan với chăm sóc y tế | |||||
| Vancomycin
phối hợp Gentamicin phối hợp Rifampin |
30 mg/kg/ngày, chia 2 lần TTM
3 mg/kg/ngày, 1 lần TTM/TB
900-1200 mg TM hoặc uống, chia 2-3 lần/ngày |
IIb | C | Rifampin chỉ được khuyến cáo cho van nhân tạo và bắt đầu 3-5 ngày chậm hơn vancomycin và gentamicin. | |
Bảng 2: Kháng sinh điều trị VNTMNK do streptococci ở miệng và Streptococci bovis
| Kháng sinh | Liều và đường dùng | Thời gian (tuần) | KC | MCC | Các trường hợp đặc biệt | ||||||||
| Những dòng streptococci ở miệng và đường tiêu hoá nhạy với PNC (MIC ≤ 0,125 mg/ L) | |||||||||||||
| Điều trị chuẩn: thời gian 4 tuần | |||||||||||||
| PNC G
hoặc Amoxicilline hoặc ceftriaxone |
12-18 MU/ ngày chia 4-6 lần IV hay PIV liên tục
100-200 mg/ kg/ ngày chia 4-6 lần IV 2g/ ngày IV 1 lần Liều ở trẻ em -PNC G 200 mg/ kg/ ngày chia 4-6 lần -Amox 300 mg/ kg/ ngày chia 4-6 lần -Ceftriaxone 100 mg/ kg/ ngày dùng 1 lần |
4
|
I | B | Thích hợp cho bệnh nhân > 65 tuổi, suy thận, rối loạn chức năng dây thần kinh số VIII, VNTMNK van nhân tạo (PVE) | ||||||||
| 4
|
I | B | |||||||||||
| 4
|
I | B | |||||||||||
|
|
|||||||||||||
| Điều trị chuẩn: thời gian 2 tuần | |||||||||||||
| PNC G
hoặc Amoxicilline
hoặc Ceftriaxone
phối hợp Gentamicin
hoặc Netilmicin
|
12-18 MU/ ngày chia 4-6 lần IV hay PIV liên tục
100-200 mg/ kg/ ngày chia 4-6 lần IV
2g/ ngày IV 1 lần
3 mg/ kg/ ngày IV hoặc IM dùng 1 lần
4-5 mg/ kg/ ngày/ 1 lần IV
Liều ở trẻ em -PNC G 200 mg/ kg/ ngày chia 4-6 lần -Gentamicin 3 mg/ kg/ ngày dùng 1 hoặc chia 3 lần -Ceftriaxone 100 mg/ kg/ ngày dùng 1 lần |
2
|
I | B | Chỉ dùng cho VNTMNK trên van nguyên gốc (NVE) không biến chứng và chức năng thận bình thường
Netilmicin không được dùng rộng rãi ở Châu Âu |
||||||||
| 2 | I | B | |||||||||||
| 2
|
I | B | |||||||||||
| 2 | I | B | |||||||||||
|
2 |
I
|
B
|
|||||||||||
| Dị ứng với beta-lactam | |||||||||||||
| Vancomycin | 30 mg/ kg/ ngày chia 2 lần IV
Trẻ em: 40 mg/ kg/ ngày chia 2-3 lần |
4 | I | C | 6 tuần ở bệnh nhân PVE | ||||||||
| Dòng kháng tương đối với PNC ( MIC 0,25-2 mg/ L) | |||||||||||||
| Điều trị chuẩn | |||||||||||||
| PNC G
hoặc Amoxicilline
hoặc Ceftriaxone
phối hợp Gentamicin |
12-18 MU/ ngày chia 4-6 lần IV hay PIV liên tục
100-200 mg/ kg/ ngày chia 4-6 lần IV
2g/ ngày IV 1 lần
3 mg/ kg/ ngày IV hoặc IM
|
4
4
4
2 |
I
I
I
I |
B
B
B
B |
6 tuần ở bệnh nhân PVE
|
||||||||
| Bệnh nhân dị ứng với beta- lactam | |||||||||||||
| Vancomycin
phối hợp Gentamicin |
30 mg/ kg/ ngày chia 2 lần IV
3 mg/ kg/ ngày IV hoặc IM Trẻ em: liều như trên |
4
2 |
I
I |
C
C |
6 tuần ở bệnh nhân PVE
|
||||||||
Bảng 3: Kháng sinh điều trị VNTMNK do Staphylococcus
| Kháng sinh | Liều và đường dùng | Thời gian (tuần) | KC | MCC | Các trường hợp đặc biệt | ||||||||||
| Van nguyên gốc | |||||||||||||||
| Staphylococcus nhạy methicillin | |||||||||||||||
| Cloxacillin hay oxacillin | 12 g/ ngày chia 4-6 lần IV
Liều ở trẻ em 200-300 mg/ kg/ ngày chia 4-6 lần IV
|
4- 6
|
I
|
B
|
Không khuyến cáo phối hợp gentamicin vì không có lợi mà còn hại thận | ||||||||||
|
|
|||||||||||||||
| Điều trị thay thế
Cotrimoxazole
+ Clindamycin
|
Sulfamethoxazole 4800 mg / ngày, trimethoprime 960 mg / ngày chia 4-6 lần IV 1800 mg IV chia 3 lần/ ngày -Trẻ em Sulfamethoxazole 60mg/ kg/ ngày và Trimethoprim12mg/kg/ ngày chia 2 lần Clindamycin40mg/kg/ ngày chia 3 lần
|
1 IV + 5 uống |
II B |
C |
|||||||||||
|
1 |
IIB |
C |
|||||||||||||
| Bệnh nhân dị ứng với PNC hay Staphylococcus kháng methicillin | |||||||||||||||
| Vancomycin
|
30–60mg/kg/ ngày IV chia 2-3 lần
Liều ở trẻ em 40 mg/ kg/ ngày chia 2-3 lần
|
4-6
|
I | B | Cephalosporin (cefazolin 6g/ngày hoặc cefotaxime 6g/ ngày chia 3 lần được khuyến cáo nếu dị ứng PNC và không có sốc phản vệ nếu tụ cầu nhạy với methi
– Daptomycin tốt hơn vancomycin nếu là du khuẩn huyết MSSA hoặc MRSA có MIC vancomycin > 1mg/L |
||||||||||
|
|
|||||||||||||||
| Điều trị thay thế
-Daptomycin
hoặc Cotrimoxazole
|
10mg/ kg/ ngày IV / 1 lần Trẻ em: 10mg/kg/ ngày IV/ 1 lần
Sulfamethoxazole 4800 mg / ngày, trimethoprime 960 mg / ngày chia 4-6 lần IV
|
||||||||||||||
| 4-6 | II A | C | |||||||||||||
|
1 IV + 5 uống |
II B |
C |
|||||||||||||
|
+ Clindamycin
|
1800 mg IV chia 3 lần/ ngày
|
1 |
II B |
C |
|||||||||||
| Van nhân tạo | |||||||||||||||
| Staphylococcus nhạy methicillin | |||||||||||||||
| Cloxacillin hay oxacillin
phối hợp Rifampicin và
Gentamicin
|
12 g/ ngày chia 4-6 lần IV
900 – 1000 mg IV hay uống chia 2-3 lần/ ngày 3mg/kg/ ngày IV hay IM 1- 2 lần/ ngày Trẻ em: oxacillin liều như trên, Rifampin 20mg/kg/ngày IV hay uống chia 3 lần/ ngày |
≥ 6
≥ 6
2
|
I
I
I
|
B
B
B
|
-Có thể dùng rifampicin sau khi dùng vancomycin và gentamicin 3-5 ngày
-Gentamicin có thể dùng 1 lần/ ngày để giảm độc thận
|
||||||||||
| Bệnh nhân dị ứng với PNC hay Staphylococcus kháng methicillin | |||||||||||||||
| Vancomycin
phối hợp
Rifampicin và
Gentamicin
|
30 mg/ kg/ ngày chia 2 lần IV
900 – 1000 mg IV hay uống chia 2-3 lần/ ngày 3mg/kg/ ngày IV hay IM 1- 2 lần/ ngày Trẻ em: liều như trên |
≥ 6
≥ 6
2 |
I
I
I |
B
B
B |
Cephalosporin (cefazolin 6g/ ngày hoặc cefotaxime 6g/ ngày chia 3 lần được khuyến cáo nếu dị ứng PNC và không có sốc phản vệ nếu tụ cầu còn nhạy methi | ||||||||||
Bảng 4: Kháng sinh điều trị VNTMNK do Enterococcus
| Kháng sinh | Liều và đường dùng | Thời gian (tuần) | KC | MCC | Các trường hợp đặc biệt | ||
| Những dòng nhạy PNC và gentamicin | |||||||
| Amoxicilline
+ Gentamicin |
200 mg/kg/ngày, 4-6 lần TM
3 mg/kg/ngày 1 lần TTM
Liều trẻ em: Amoxicilline: 300 mg/kg/ngày Gentamicin: như trên |
4-6
|
I | B | 6 tuần khi bệnh nhân có triệu chứng > 3 tháng hay van nhân tạo | ||
| 2-6
|
I | B | |||||
| Amoxicilline
+ Ceftriaxone |
200 mg/kg/ngày, 4-6 lần TM
4 g/ngày chia 2 lần TM
Liều trẻ em: Amoxicillin: như trên Ceftriaxone: 100 mg/kg/12 giờ |
6
|
I | B | Phối hợp này dùng để điều trị dòng E. faecalis hoạt động có hay không có HLAR
Không chống được E. faecium thể hoạt động |
||
| 6 | I | B | |||||
| Vancomycin
+ Gentamicin |
30 mg/kg/ngày, chia 2 lần TTM
3 mg/kg/ngày, 1 lần TTM
Liều trẻ em: Vancomycin: 40 mg/kg/ngày chia 2-3 lần Gentamicin: như trên |
6
|
I | C | |||
| 6 | I | C | |||||
Bảng 5: Kháng sinh điều trị VNTMNK cấy máu âm tính
| Tác nhân gây bệnh | Liệu pháp được đề nghị | Kết quả điều trị |
| Brucella spp. | Doxycycline 200 mg/24h
+ Cotrimoxazole (960 mg/24h) + Rifampin (300-600 mg/24h) uống ≥ 3-6 tháng |
Điều trị thành công là khi nồng độ kháng thể < 1:60.
Một số tác giả khuyên phối hợp gentamicin trong 3 tuần đầu. |
| C. burnetii
(gây sốt Q) |
Doxycycline 200 mg/24h
+ Hydroxychloroquine 200-600 mg/24h uống (> 18 tháng) |
Điều trị thành công là khi nồng độ IgG kháng pha I < 1:200 và nồng độ IgA và IgM < 1:50. |
| Bartonella spp. | Doxycycine 100 mg/12h uống 4 tuần + Gentamicin (3 mg/kg) TM trong 2 tuần | Tỉ lệ thành công ≥ 90%. |
| Legionella spp. | Levofloxacin 500 mg/12h TM hoặc uống ≥ 6 tuần hoặc Clarithromycin 500 mg/12h TM 2 tuần, sau đó uống 4 tuần + Rifampin 300-1200 mg/24h | Điều trị tối ưu chưa rõ. |
| Mycoplasma spp. | Levofloxacin 500 mg/12h TM hoặc uống ≥ 6 tháng | Điều trị tối ưu chưa rõ. |
| T. whipplei
(gây bệnh Whipple) |
Doxycycline 200 mg/24h + Hydroxychloroquine 200-600 mg/24h uống ≥ 18 tháng | Điều trị dài hạn, thời gian tối ưu chưa rõ. |
3.2. Điều trị ngoại khoa:
Bảng 6: Chỉ định phẫu thuật trong VNTMNK (ESC, 2015)
| Chỉ định phẫu thuật | Thời điểm | KC |
| A. SUY TIM | ||
| VNTMNK trên van nguyên gốc hoặc van nhân tạo ở vị trí van động mạch chủ hoặc van 2 lá với hở van cấp nặng, tắc nghẽn hoặc dò, gây phù phổi kháng trị hoặc choáng tim | Tối khẩn | I |
| VNTMNK trên van nguyên gốc hoặc van nhân tạo ở vị trí van động mạch chủ hoặc van 2 lá với hở van nặng hoặc tắc nghẽn gây các triệu chứng suy tim hoặc dấu hiệu siêu âm tim của dung nạp huyết động kém (van 2 lá đóng sớm hoặc tăng áp phổi) | Khẩn | I |
| B. NHIỄM KHUẨN KHÔNG KIỂM SOÁT ĐƯỢC | ||
| Nhiễm khuẩn tại chỗ không kiểm soát được (áp-xe, giả phình, dò, sùi tăng kích thước) | Khẩn | I |
| Nhiễm nấm hoặc vi khuẩn đa kháng thuốc | Khẩn/CT | I |
| Cấy máu dương tính dai dẳng dù đã dùng kháng sinh thích hợp | Khẩn | IIa |
| VNTMNK trên van nhân tạo do tụ cầu khuẩn hoặc vi khuẩn Gram âm không phải HACEK | Khẩn/CT | IIa |
| C. NGỪA THUYÊN TẮC | ||
| VNTMNK van động mạch chủ hoặc van 2 lá với sùi lớn (> 10 mm), bệnh nhân bị một hoặc nhiều đợt thuyên tắc mạch mặc dù đã dùng kháng sinh thích hợp | Khẩn | I |
| VNTMNK van động mạch chủ hoặc van 2 lá với sùi lớn (> 10 mm) kèm suy tim, nhiễm khuẩn dai dẳng hoặc áp-xe | Khẩn | I |
| Sùi rất lớn (> 15 mm) | Khẩn | IIb |
Ghi chú: Mổ tối khẩn là mổ trong vòng 24 giờ, mổ khẩn là mổ trong vòng vài ngày, mổ chương trình (CT) là mổ sau khi đã dùng kháng sinh ít nhất 1-2 tuần.
3.3. Xử trí các biến chứng thần kinh của VNTMNK:
Bảng 7: Xử trí biến chứng thần kinh
| Khuyến cáo | KC | MCC |
| Sau khi bị thuyên tắc yên lặng hoặc cơn thiếu máu cục bộ não thoáng qua, nếu có chỉ định phẫu thuật tim thì không cần trì hoãn | I | B |
| Phẫu thuật thần kinh hay điều trị nội mạch được khuyến cáo nếu phình mạch não rất to, to hay vỡ do nhiễm khuẩn | I | C |
| Sau xuất huyết nội sọ nên trì hoãn phẫu thuật hơn 1 tháng | IIa | B |
| Sau đột quị, phẫu thuật được chỉ định khi: suy tim, nhiễm khuẩn không kiểm soát, áp-xe hoặc nguy cơ thuyên tắc cao vẫn tồn tại và nên trì hoãn càng lâu nếu có thể khi bệnh nhân không bị hôn mê và không bị xuất huyết não trên phim chụp CT hoặc MRI sọ não | IIa | B |
| Phình mạch não do nhiễm khuẩn nên được tầm soát khi bệnh nhân VNTMNK có các triệu chứng thần kinh. Chụp mạch với CT hoặc MRI để chẩn đoán. Nếu phương pháp không xâm lấn âm tính và vẫn còn nghi ngờ thì nên chụp mạch quy ước. | IIa | B |
| Phẫu thuật tim ngay không trì hoãn được chỉ định trong vài trường hợp bệnh nhân bị đột quỵ mà không có xuất huyết nội sọ hay tổn thương thần kinh trầm trọng | IIb | B |
| Phẫu thuật tim trì hoãn có thể đến 4 tuần nếu bệnh nhân đột quỵ thiếu máu cục bộ não trầm trọng hoặc xuất huyết não nếu tình trạng huyết động của bệnh nhân ổn định | IIb | B |
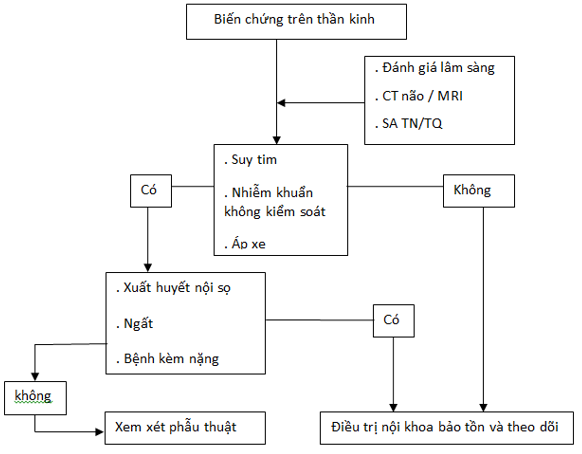
Hình 1: Chiến lược điều trị bệnh nhân VNTMNK có biến chứng thần kinh (SA TN: siêu âm tim qua thành ngực; SA TQ: siêu âm tim qua thực quản).
- SIÊU ÂM TIM TRONG THEO DÕI VNTMNK
Bảng 8: Chỉ định siêu âm tim trong VNTMNK
| Khuyến cáo : Siêu âm tim (SAT) | KC | MCC | |
| A | Chẩn đoán | ||
| 1 | SAT qua thành ngực thực hiện đầu tiên khi nghi VNTMNK | I | B |
| 2 | SAT qua thực quản thực hiện khi nghi VNTMNK cao mà SAT ngực bình thường | I | B |
| 3 | Làm lại SAT qua thành ngực/thực quản trong vòng 7-10 ngày nếu lần đầu âm tính mà vẫn khi nghi ngờ VNTMNK cao | I | B |
| 4 | SAT qua thực quản phải thực hiện cho phần lớn bệnh nhân trưởng thành khi nghi ngờ VNTMNK cao, do độ nhạy và đặc hiệu cao, để chẩn đoán áp xe và đo kích thước sùi | IIa | C |
| 5 | SAT qua thực quản không thực hiện khi SAT qua thành ngực loại trừ rõ và lâm sàng ít nghi ngờ | III | C |
| B | Theo dõi khi đang điều trị nội khoa | ||
| 1 | Làm lại SAT qua thành ngực/thực quản ngay khi xuất hiện biến chứng mới của VNTMNK (âm thổi mới, lấp mạch, sốt kéo dài, suy tim, áp xe, blốc nhĩ thất) | I | B |
| 2 | Làm lại SAT qua thành ngực/thực quản trong quá trình theo dõi VNTMNK không biến chứng để phát hiện các biến chứng yên lặng và theo dõi kích thước sùi. Loại SAT (thành ngực hay thực quản), thời gian tùy thuộc dấu hiệu đầu tiên, loại vi khuẩn, và đáp ứng điều trị ban đầu | IIa | B |
| C | SAT trong khi mổ | ||
| SAT được thực hiện trong lúc mổ cho tất cả các trường hợp VNTMNK cần phẫu thuật | I | C | |
| D | Theo dõi sau chấm dứt điều trị | ||
| SAT qua thành ngực ngay khi chấm dứt điều trị kháng sinh đánh giá chức năng và hình ảnh của van và tim | I | C |
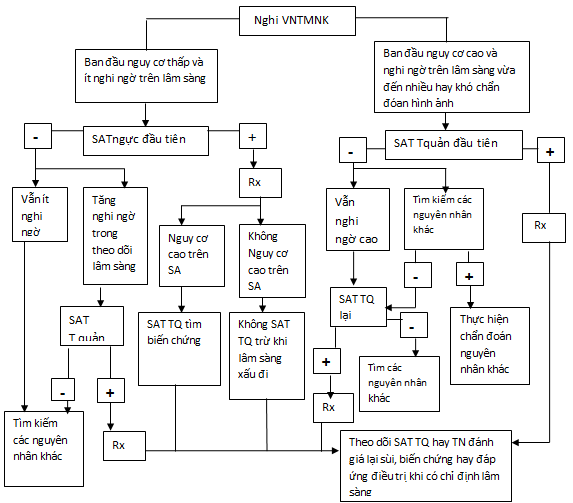
Hình 2: Qui trình siêu âm tim ở bệnh nhân nghi VNTMNK.
- TIÊN LƯỢNG
Bảng 9: Các yếu tố tiên lượng xấu ở bệnh nhân VNTMNK
| Đặc điểm bệnh nhân:
· Tuổi cao · VNTMNK van cơ học · Đái tháo đường · Bệnh phối hợp (suy kiệt, ức chế miễn dịch, bệnh thận hay phổi) |
| Biến chứng VNTMNK trên lâm sàng:
· Suy tim · Suy thận · Vùng nhũn não kích thước lớn · Xuất huyết não · Choáng nhiễm khuẩn |
| Vi khuẩn
· Staphylococcus aureus · Nấm · Trực khuẩn Gram âm không phải HACEK |
| Dấu hiệu trên siêu âm tim:
· Biến chứng quanh vòng van · Hở van tim trái mức độ nặng · EF thất trái thấp · Tăng áp động mạch phổi · Sùi lớn · Rối loạn nặng chức năng van cơ học · Đóng sớm van hai lá và những dấu hiệu khác của tăng áp lực tâm trương |
- PHÒNG BỆNH
6.1. Tăng cường vệ sinh, phòng nhiễm khuẩn huyết:
- Chú trọng vệ sinh răng miệng, tai mũi họng, tiết niệu-sinh dục. Khám bệnh 2 lần/năm.
- Điều trị các ổ nhiễm khuẩn ngay khi xuất hiện triệu chứng lâm sàng.
- Kháng sinh phòng bệnh trước các thủ thuật răng miệng ở bệnh nhân tim có nguy cơ cao.
6.2. Các bệnh tim cần có kháng sinh dự phòng VNTMNK:
- Bệnh nhân mang van tim nhân tạo (bao gồm van đặt qua đường can thiệp) hoặc được sửa van với vật liệu nhân tạo.
- Tiền sử VNTMNK.
- Các bệnh tim bẩm sinh bao gồm:
- Tất cả bệnh tim bẩm sinh tím.
- Mọi loại bệnh tim bẩm sinh đã được sửa chữa với vật liệu nhân tạo, dù đặt qua đường phẫu thuật hay đường can thiệp qua da, cho đến 6 tháng sau phẫu thuật hoặc suốt đời nếu còn shunt tồn lưu hoặc hở van tồn lưu.
* Kháng sinh dự phòng không được khuyến cáo cho các bệnh van tim và các bệnh tim bẩm sinh khác.
6.3. Các thủ thuật cần có kháng sinh dự phòng VNTMNK:
- Thủ thuật răng miệng: Kháng sinh dự phòng chỉ nên xem xét dùng trong những thủ thuật răng có đụng chạm mô nướu hoặc vùng quanh chân răng hoặc gây thủng màng nhày miệng (class IIa, mức chứng cứ C).
- Kháng sinh dự phòng không được khuyến cáo trong chích thuốc tê xuyên qua mô không nhiễm khuẩn, chụp X-quang răng, đặt nẹp chỉnh răng, rụng răng sữa, chấn thương môi hoặc màng nhày miệng (class III, mức chứng cứ C).
- Kháng sinh dự phòng không được khuyến cáo trong:
+ các thủ thuật/phẫu thuật đường hô hấp, kể cả nội soi phế quản, nội soi
thanh quản và đặt nội khí quản (class III, mức chứng cứ C).
+ các thủ thuật nội soi ống tiêu hóa và đường niệu sinh dục, sinh qua
đường âm đạo, sinh mổ hoặc siêu âm tim qua thực quản (class III, C).
+ bất cứ phẫu thuật da và mô mềm nào (class III, C).
6.4. Các chế độ kháng sinh dự phòng VNTMNK:
Thủ thuật răng miệng: chỉ một liều 30-60 phút trước thủ thuật.
Bệnh nhân không dị ứng PNC và ampicillin:
- Đường uống: Amoxicillin 2g (trẻ em: 50 mg/kg).
- Không uống được: Ampicillin 2g TB/TM (trẻ em: 50 mg/kg TB/TM)
Bệnh nhân dị ứng với PNC hoặc ampicillin:
- Đường uống: Clindamycin 600 mg (trẻ em: 20 mg/kg)
- Không uống được: Clindamycin 600mg TB/TM (trẻ em: 20mg/kg, TB/TM)
TÀI LIỆU THAM KHẢO
- Guidelines on prevention, diagnosis and treatment of infective endocarditis. European Society of Cardiology (new version 2009).
- Infective endocarditis: Diagnosis, antimicrobial therapy, and management of complications: a statement for healthcare professionals from the Committee on Rheumatic Fever, Endocarditis, and Kawasaki Disease, Council on Cardiovascular Disease in the Young, and the Councils on Clinical Cardiology, Stroke, and Cardiovascular Surgery and Anesthesia, American Heart Association: endorsed by the Infectious Diseases Society of America. Circulation. 2005;111:e394-434.
- Karchmer AW. Infective Endocarditis. In: Braunwald’s Heart Disease Saunders Elsevier 2012, 9th ed, pp.1540-1558.
- Ramsdale DR, Turner-Stokes L; Advisory Group of the British Cardiac Society Clinical Practice Committee; RCP Clinical Effectiveness and Evaluation Unit. Prophylaxis and treatment of infective endocarditis in adults: a concise guide. Clin Med 2004; 4:545-50.
- 2015 ESC Guidelines for the management of infective endocarditis.







