PHÁC ĐỒ 60 – 2019
BAN BIÊN SOẠN PHÁC ĐỒ ĐIỀU TRỊ
VIỆN TIM TPHCM
- ĐỊNH NGHĨA
Suy tim là một hội chứng lâm sàng phức tạp, là hậu quả của những tổn thương thực thể hay rối loạn chức năng của tim dẫn đến tâm thất không đủ khả năng tiếp nhận máu hoặc tống máu.
Theo phân loại ESC 2016 (được Hội Tim mạch học Việt Nam đưa vào khuyến cáo), suy tim được phân thành:
a- Suy tim với phân suất tống máu (PSTM) giảm (heart failure with reduced ejection fraction – HFrEF) hay còn gọi là suy tim tâm thu.
b- Suy tim với PSTM bảo tồn (heart failure with preserved ejection fraction – HFpEF) hay còn gọi là suy tim tâm trương.
c- Suy tim với PSTM ở khoảng giữa (heart failure with mid-range ejection fraction – HFmrEF).
Bảng 1 tóm tắt các tiêu chuẩn phân loại theo ESC.
Bảng 1: Phân loại suy tim theo ESC 2016.
| Loại suy tim | HFrEF | HFmrEF | HFpEF | |
| Tiêu chuẩn | 1 | Triệu chứng ± dấu hiệu của suy tim | Triệu chứng ± dấu hiệu của suy tim | Triệu chứng ± dấu hiệu của suy tim |
| 2 | PSTM thất trái < 40% | PSTM thất trái 40-49% | PSTM thất trái ≥ 50% | |
| 3 | – | 1. Tăng nồng độ peptide bài Na niệu*
2. Ít nhất một tiêu chuẩn phụ: a. Bệnh tim thực thể (phì đại thất trái và/hoặc lớn nhĩ trái) b. Rối loạn chức năng tâm trương |
1. Tăng nồng độ peptide bài Na niệu*
2. Ít nhất một tiêu chuẩn phụ: a. Bệnh tim thực thể (phì đại thất trái và/hoặc lớn nhĩ trái) b. Rối loạn chức năng tâm trương |
|
*BNP > 35 pg/ml hoặc NT-proBNP > 125 pg/ml.
Tìm ra nguyên nhân suy tim rất quan trọng giúp quyết định hướng điều trị.
– Nguyên nhân nền (underlying cause)
– Nguyên nhân thúc đẩy hay yếu tố làm nặng (precipitating cause)
Bảng 2: Nguyên nhân gây suy tim tâm thu.
| 1. Bệnh động mạch vành
• Nhồi máu cơ tim* • Thiếu máu cục bộ cơ tim* 2. Tăng tải áp lực mạn • Tăng huyết áp* • Bệnh van tim gây tắc nghẽn* 3. Tăng tải thể tích mạn • Bệnh van tim gây hở van • Luồng thông trong tim (trái qua phải) • Luồng thông ngoài tim 4. Bệnh cơ tim dãn không liên quan với thiếu máu cục bộ • Rối loạn di truyền hoặc gia đình • Rối loạn do thâm nhiễm* • Tổn thương do thuốc hoặc nhiễm độc • Bệnh chuyển hóa* • Virus hoặc các tác nhân nhiễm trùng khác 5. Rối loạn nhịp và tần số tim • Rối loạn nhịp chậm mạn tính • Rối loạn nhịp nhanh mạn tính 6. Bệnh tim do phổi • Tâm phế mạn • Bệnh lý mạch máu phổi 7. Các tình trạng cung lượng cao 8. Rối loạn chuyển hóa • Cường giáp • Rối loạn dinh dưỡng (ví dụ: Beriberi) 9. Nhu cầu lưu lượng máu quá mức • Thông động tĩnh mạch hệ thống • Thiếu máu mạn |
* Các trường hợp này còn có thể đưa đến suy tim tâm trương.
Bảng 3: Nguyên nhân suy tim tâm trương.
| 1. Bệnh động mạch vành
2. Tăng huyết áp 3. Hẹp van động mạch chủ 4. Bệnh cơ tim phì đại 5. Bệnh cơ tim hạn chế |
Các nguyên nhân hay yếu tố làm nặng suy tim bao gồm:
– Không tiết chế
– Giảm thuốc điều trị suy tim không đúng
– Nhồi máu cơ tim; thiếu máu cục bộ cơ tim
– Rối loạn nhịp tim (nhanh, chậm)
– Nhiễm khuẩn
– Thiếu máu
– Khởi đầu sử dụng các thuốc có thể làm nặng suy tim: chẹn canxi (verapamil, diltiazem), chẹn bêta, kháng viêm không steroid, thuốc chống loạn nhịp (nhóm I, sotalol)
– Lạm dụng rượu
– Có thai
– Huyết áp tăng cao
– Hở van tim cấp
- PHÂN ĐỘ SUY TIM
ACC/AHA chia quá trình xuất hiện và tiến triển suy tim thành 4 giai đoạn (stage): Giai đoạn A là có nguy cơ mắc suy tim nhưng không bệnh tim thực thể, giai đoạn B là có bệnh tim thực thể nhưng không dấu hiệu/triệu chứng suy tim, giai đoạn C là có bệnh tim thực thể với triệu chứng suy tim và giai đoạn D là suy tim kháng trị (hình 1). Phân độ chức năng suy tim theo Hiệp hội Tim New York – NYHA (bảng 4) được áp dụng trong giai đoạn C và D.
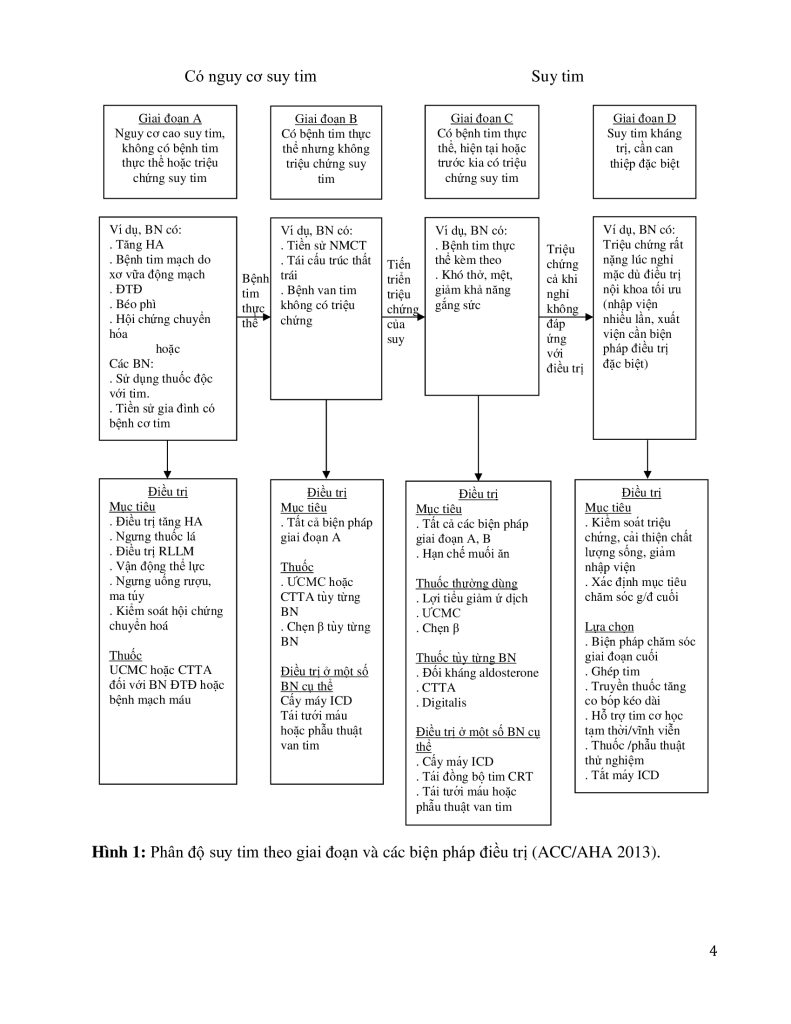
Bảng 4: Phân độ chức năng suy tim theo NYHA.
| Độ I | Không hạn chế – Vận động thể lực thông thường không gây mệt, khó thở hay hồi hộp. |
| Độ II | Hạn chế nhẹ vận động thể lực. Bệnh nhân khỏe khi nghỉ ngơi. Vận động thể lực thông thường dẫn đến mệt, hồi hộp, khó thở. |
| Độ III | Hạn chế nhiều vận động thể lực. Mặc dù bệnh nhân khỏe khi nghỉ ngơi nhưng chỉ cần vận động nhẹ đã có triệu chứng cơ năng. |
| Độ IV | Không vận động thể lực nào mà không gây khó chịu. Triệu chứng cơ năng của suy tim xảy ra ngay cả khi nghỉ ngơi, chỉ một vận động thể lực nhẹ cũng làm triệu chứng cơ năng gia tăng. |
III. CHẨN ĐOÁN SUY TIM
Hỏi bệnh sử và khám thực thể. Các phương tiện cận lâm sàng như siêu âm tim, định lượng BNP hoặc NT-proBNP góp phần xác định chẩn đoán suy tim trong hầu hết các trường hợp. ECG, X-quang ngực và siêu âm tim giúp đánh giá độ nặng và nguyên nhân suy tim.
Bảng 5: Chẩn đoán suy tim theo tiêu chuẩn Framingham.
– Tiêu chuẩn chính:
Cơn khó thở kịch phát về đêm hoặc khó thở phải ngồi
Phồng tĩnh mạch cổ
Ran ở phổi
Phù phổi cấp
Tiếng ngựa phi T3
Áp lực tĩnh mạch hệ thống > 16 cm H2O
Thời gian tuần hoàn ≥ 25 giây
Phản hồi gan – tĩnh mạch cổ dương tính
Bóng tim to trên phim X-quang ngực
Giảm 4,5 kg cân nặng trong 5 ngày đáp ứng với điều trị suy tim
– Tiêu chuẩn phụ:
Phù mắt cá chân 2 bên
Ho về đêm
Khó thở khi gắng sức
Gan to
Tràn dịch màng phổi
Dung tích sống giảm 1/3 so với trị số tối đa
Tim nhanh (> 120/phút)
– Chẩn đoán xác định suy tim: 2 tiêu chuẩn chính hoặc 1 tiêu chuẩn chính kèm 2 tiêu chuẩn phụ
Bảng 6: Vai trò của dấu ấn sinh học (biomarker) trong chẩn đoán suy tim.
| Khuyến cáo | Loại khuyến cáo | Mức chứng cứ |
| Ở bệnh nhân có biểu hiện khó thở, đo nồng độ peptide bài Na niệu (BNP hoặc NT-proBNP) hữu ích trong việc xác định hoặc loại trừ chẩn đoán suy tim. | I | A |
| Khó thở không xuất hiện cấp: NT-proBNP < 125 pg/ml (BNP < 35 pg/ml) giúp loại trừ chẩn đoán.
Khó thở cấp (nhập cấp cứu): NT-proBNP < 300 pg/ml (BNP < 100 pg/ml) giúp loại trừ chẩn đoán. |
||
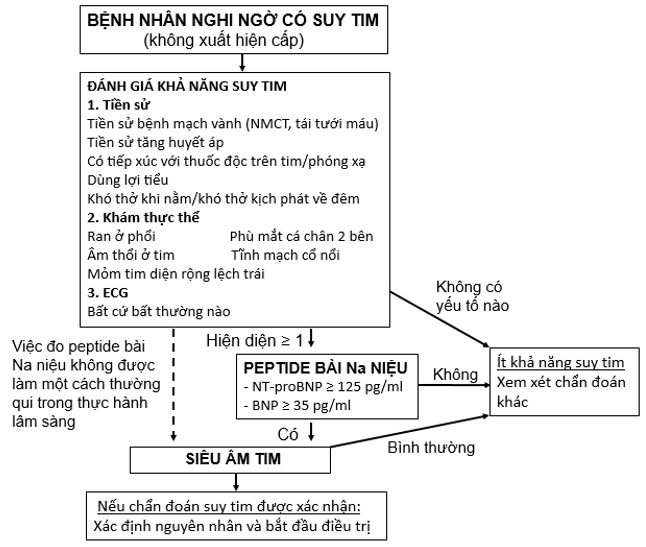
Hình 2: Qui trình chẩn đoán suy tim (không xuất hiện cấp) theo ESC 2016.
Bảng 7: Các thăm dò cận lâm sàng cần thực hiện giúp chẩn đoán, phát hiện yếu tố làm nặng và tiên lượng bệnh nhân suy tim.
- ECG, phim X-quang ngực thẳng, siêu âm tim
- Công thức máu, tổng phân tích nước tiểu; điện giải đồ (bao gồm cả Canxi và Magnesium)
- Đường huyết lúc đói, lipid máu (cholesterol toàn phần, triglyceride, HDL-C, LDL-C)
- Creatinine/huyết thanh (và tính eGFR), men gan, bilirubin, sắt huyết thanh
- TSH, FT4
- BNP hoặc NT-proBNP (giúp chẩn đoán và tiên lượng ở bệnh nhân suy tim mạn lẫn bệnh nhân nhập viện vì suy tim mất bù cấp)
- Đánh giá tưới máu cơ tim bằng hình ảnh (siêu âm tim, cộng hưởng từ, SPECT)
- MSCT động mạch vành có cản quang hoặc chụp động mạch vành qua thông tim
- ĐIỀU TRỊ SUY TIM
Mục tiêu điều trị suy tim là làm giảm triệu chứng, ngăn ngừa nhập viện và kéo dài tuổi thọ.
Điều trị suy tim chia ra 4 mức độ theo giai đoạn A, B, C và D của suy tim:
Điều trị suy tim bao gồm điều trị không dùng thuốc và điều trị bằng thuốc.
Điều trị không dùng thuốc là cơ bản trong mọi giai đoạn của suy tim:
– Hướng dẫn bệnh nhân tự chăm sóc, hiểu biết về bệnh và triệu chứng tăng nặng, hiểu biết về điều trị và tác dụng không mong muốn của thuốc.
– Thay đổi lối sống: giảm cân, ngưng thuốc lá, không uống rượu, giảm muối, vận động thể lực phù hợp, hạn chế nước (suy tim nặng).
4.1. Điều trị suy tim giai đoạn A:
Điều trị các bệnh lý nội khoa hoặc lối sống có nguy cơ cao dẫn đến suy tim bao gồm tăng huyết áp, rối loạn lipid máu, đái tháo đường, rối loạn nhịp nhanh, bệnh lý tuyến giáp (suy giáp hoặc cường giáp), nghiện thuốc, nghiện rượu, nghiện ma túy.
Chỉ định điều trị suy tim giai đoạn A:
Chỉ định loại I:
– Các bệnh nhân có nguy cơ cao suy tim (tăng huyết áp, rối loạn lipid máu, đái tháo đường) cần được điều trị theo đúng các mục tiêu của khuyến cáo liên quan.
– Bệnh nhân có nguy cơ cao suy tim cần được khuyên tránh các chất làm tăng suy tim: thuốc lá, ma túy, lạm dụng rượu bia.
– Kiểm soát nhịp thất hoặc phục hồi nhịp xoang ở bệnh nhân có nhịp nhanh trên thất.
– Điều trị bệnh lý tuyến giáp theo đúng khuyến cáo.
– Thầy thuốc cần chỉ định các thăm dò cận lâm sàng không xâm nhập (ví dụ: đo PSTM thất trái bằng siêu âm tim) trên bệnh nhân có tiền sử gia đình bị bệnh cơ tim hoặc trên người sử dụng dược chất độc cho tim.
Chỉ định loại IIa:
– Ức chế men chuyển có thể hữu ích trong phòng ngừa suy tim trên bệnh nhân có tiền sử bệnh tim mạch do xơ vữa động mạch hoặc đái tháo đường hoặc tăng huyết áp có kèm yếu tố nguy cơ tim mạch khác.
– Chẹn thụ thể angiotensin có thể có hiệu quả tương tự dù mức chứng cứ kém hơn.
4.2. Điều trị suy tim giai đoạn B:
Chỉ định điều trị suy tim giai đoạn B:
Chỉ định loại I:
– Tất cả các biện pháp giai đoạn A cần được áp dụng cho bệnh nhân có tổn thương tim thực thể chưa có triệu chứng cơ năng.
– Chẹn bêta hay ức chế men chuyển dùng cho mọi bệnh nhân sau nhồi máu cơ tim bất kể PSTM hay triệu chứng cơ năng của suy tim.
– Chẹn bêta và ức chế men chuyển dùng cho mọi bệnh nhân giảm PSTM dù không có tiền sử nhồi máu cơ tim và không suy tim.
– Chẹn thụ thể angiotensin dùng cho mọi bệnh nhân sau nhồi máu cơ tim có PSTM giảm dù không suy tim khi các bệnh nhân này không dung nạp ức chế men chuyển.
– Statin nên được dùng cho bệnh nhân sau nhồi máu cơ tim.
– Tái tưới máu mạch vành được chỉ định theo đúng khuyến cáo dù không có triệu chứng suy tim.
– Sửa van hay thay van theo đúng khuyến cáo dù không có triệu chứng suy tim.
Chỉ định loại IIa:
– Ức chế men chuyển hoặc chẹn thụ thể angiotensin có thể có lợi ở bệnh nhân tăng huyết áp kèm phì đại thất trái và không có triệu chứng suy tim.
– Chẹn thụ thể angiotensin có thể có lợi ở bệnh nhân PSTM thấp và không có triệu chứng suy tim, khi bệnh nhân không dung nạp được ức chế men chuyển.
– Cấy máy chuyển nhịp phá rung cho người bệnh cơ tim thiếu máu cục bộ ít nhất 40 ngày sau nhồi máu cơ tim cấp, có PSTM ≤ 30%, NYHA I với điều trị nội khoa tối ưu và có tiên lượng sống trên 1 năm.
– Ivabradine đơn trị hoặc phối hợp với chẹn bêta khi tần số tim ≥ 70 lần/phút dù đã điều trị bằng chẹn bêta.
Chỉ đinh loại IIb:
– Cấy máy chuyển nhịp phá rung cho người không có bệnh cơ tim thiếu máu cục bộ và có PSTM ≤ 30%, NYHA I với điều trị nội khoa tối ưu và có tiên lượng sống > 1 năm.
4.3. Điều trị suy tim giai đoạn C:
Bảng 8 nêu các biện pháp điều trị bệnh nhân suy tim giai đoạn C. Các biện pháp này cần được sử dụng đúng chỉ định và phối hợp cẩn thận để tránh làm tăng nặng suy tim hoặc làm bệnh nhân bỏ điều trị vì tác dụng phụ.
Bảng 8: Điều trị suy tim giai đoạn C.
- Tất cả các biện pháp của giai đoạn A và B
- Lợi tiểu và hạn chế muối: khi có dấu hiệu ứ dịch (chỉ định loại I)
- Chẹn bêta: dùng cho mọi bệnh nhân trừ khi có chống chỉ định (loại I).
- Ivabradine đơn trị/phối hợp chẹn bêta khi nhịp xoang và tần số tim ≥ 70 lần/phút (loại IIa)
- Ức chế men chuyển, chẹn thụ thể angiotensin đơn độc hoặc phối hợp (loại I)
- Digoxin (loại IIa)
- Tránh thuốc chống loạn nhịp, kháng viêm không steroid hay ức chế COX-2, chẹn canxi
- Luyện tập thể lực theo chương trình (loại I)
- Thuốc kháng aldosterone: spironolactone (loại I)
- Liệu pháp tái đồng bộ tim (loại I)
- Cấy máy chuyển nhịp phá rung (loại I)
4.3.1. Điều trị bằng thuốc:
4.3.1.1. Thuốc lợi tiểu:
Thuốc lợi tiểu được dùng để kiểm soát tình trạng quá tải tuần hoàn. Trong quá trình điều trị theo dõi định kỳ điện giải đồ (để phát hiện hạ Na và K máu), urê và creatinin/huyết thanh.
Bảng 9: Các thuốc lợi tiểu dùng trong điều trị suy tim.
| Lợi tiểu | Liều khởi đầu (mg) | Liều thường ngày (mg) |
| Lợi tiểu quaia | ||
| Furosemide | 20-40 | 40-240 |
| Lợi tiểu thiazide/giống thiazideb | ||
| Hydrochlorothiazide | 25 | 12,5-100 |
| Indapamide | 2,5 | 2,5-5 |
a: chỉnh liều thuốc theo tình trạng ứ dịch và cân nặng.
b: không dùng thiazide khi lọc cầu thận < 30 ml/phút/1,73 m2, ngoại trừ khi muốn có tác dụng cộng hưởng với lợi tiểu quai.
4.3.1.2. Thuốc ức chế men chuyển:
Là một nhóm thuốc cơ bản hàng đầu trong điều trị suy tim giai đoạn C.
4.3.1.3. Thuốc chẹn thụ thể angiotensin:
Nếu bệnh nhân không dung nạp thuốc ức chế men chuyển (ho khan): thay bằng thuốc chẹn thụ thể angiotensin.
4.3.1.4. Thuốc chẹn bêta:
Tất cả bệnh nhân suy tim, dù nhẹ hay nặng đều cần sử dụng chẹn bêta nếu không có chống chỉ định. Chỉ khởi đầu dùng chẹn bêta khi tình trạng lâm sàng của bệnh nhân ổn định:
– Không có ứ dịch, không có hạ huyết áp (huyết áp tâm thu < 90 mm Hg)
– Không phải nhập viện vì suy tim tăng nặng, không phải truyền thuốc tăng co bóp/dãn mạch đường TM trong 1 tuần trước
– Đang dùng liều tối ưu một thuốc ức chế men chuyển (chẹn thụ thể angiotensin)
Khởi đầu với liều thấp, tăng dần mỗi 2-4 tuần, đến liều tối đa theo khuyến cáo hoặc đến liều tối đa bệnh nhân dung nạp được.
4.3.1.5. Thuốc đối kháng aldosterone (kháng thụ thể mineralocorticoide):
Ở Việt Nam hiện chỉ có một thuốc đối kháng aldosterone là spironolactone.
Sử dụng spironolactone trong thực hành:
– Không khởi trị khi mức lọc cầu thận < 30 ml/phút/1,73m2 hoặc K máu > 5 mEq/L.
– Liều khởi đầu 12,5 mg/ngày. Liều duy trì 25-50 mg/ngày.
– Theo dõi K máu và chức năng thận 1 và 4 tuần sau khởi trị hoặc tăng liều. Sau đó theo dõi mỗi 6-12 tháng. Nếu K máu tăng trên 5,5 mmol/l hoặc creatinin máu tăng trên 2,5 mg/dl: giảm một nửa liều spironolactone và theo dõi sát các chỉ số này. Nếu K máu tăng trên 6 mmol/l hoặc creatinin máu tăng trên 3,5 mg/dl: ngưng thuốc và đánh giá lại chỉ định dùng.
– Các tương tác thuốc cần lưu ý: viên bổ sung Kali, ức chế men chuyển, chẹn thụ thể angiotensin (tuyệt đối không phối hợp ức chế men chuyển + chẹn thụ thể angiotensin + spironolactone), thuốc kháng viêm không steroid, trimethoprim-sulfamethoxazole, thuốc ức chế mạnh CYP3A4 (ketoconazole, itraconazole, nefazodone, clarithromycin).
4.3.1.6. Thuốc ức chế trực tiếp nút xoang (tác động trên kênh If):
Ivabradine được chỉ định cho bệnh nhân suy tim tâm thu mạn có nhịp xoang và tần số tim ≥ 70/phút dù đã dùng thuốc chẹn bêta đạt liều đích (hoặc liều tối đa dung nạp được).
4.3.1.7. Thuốc ức chế neprilysin và thụ thể angiotensin:
Sacubitril-valsartan là đại diện của một nhóm thuốc mới: ức chế neprilysin và thụ thể angiotensin (angiotensin receptor-neprilysin inhibitor – ARNI). Nếu bệnh nhân suy tim tâm thu mạn vẫn còn triệu chứng và có PSTM ≤ 35% dù đã dùng liều tối ưu thuốc ức chế men chuyển, có chỉ định thay thế thuốc ức chế men chuyển bằng sacubitril-valsartan. Ngưng thuốc ức chế men chuyển ít nhất 36 giờ trước khi bắt đầu sacubitril-valsartan và không phối hợp sacubitril-valsartan với ức chế men chuyển hay chẹn thụ thể angiotensin. Liều khởi đầu sacubitril-valsartan là 100 mg x 2/ngày (50 mg x 2/ngày nếu trước đó bệnh nhân đang dùng ức chế men chuyển liều thấp, eGFR < 60 ml/phút/1,73 m2, suy gan Child-Pugh class B hoặc tuổi ≥ 65). Liều đích sacubitril-valsartan là 200 mg x 2 lần/ngày.
4.3.1.8. Digoxin:
Digoxin không cải thiện tiên lượng của bệnh nhân suy tim. Digoxin được chỉ định cho bệnh nhân suy tim kèm rung nhĩ với đáp ứng thất nhanh nhằm làm chậm đáp ứng thất. Liều digoxin duy trì ở người trưởng thành có chức năng thận bình thường là 0,125 mg/ngày.
Bảng 10: Các thuốc được chứng minh cải thiện tiên lượng của bệnh nhân suy tim.
| Tên thuốc | Liều khởi đầu (mg) | Liều đích (mg) |
| Ức chế men chuyển | ||
| Captopril | 6,25 mg x 3 lần/ngày | 50 mg x 3 lần/ngày |
| Enalapril | 2,5 mg x 2 lần/ngày | 10-20 mg x 2 lần/ngày |
| Lisinopril | 2,5-5,0 mg x 1 lần/ngày | 20-35 mg x 1 lần/ngày |
| Ramipril | 2,5 mg x 1 lần/ngày | 5 mg x 2 lần/ngày |
| Chẹn β | ||
| Bisoprolol | 1,25 mg x 1 lần/ngày | 10 mg x 1 lần/ngày |
| Carvedilol | 3,125 mg x 2 lần/ngày | 25-50 mg x 2 lần/ngày |
| Metoprolol succinate | 12,5 mg x 1 lần/ngày | 200 mg x 1 lần/ngày |
| Nebivolol | 1,25 mg x 1 lần/ngày | 10 mg x 1 lần/ngày |
| Chẹn thụ thể angiotensin | ||
| Candesartan | 4 hoặc 8 mg x 1 lần/ngày | 32 mg x 1 lần/ngày |
| Valsartan | 40 mg x 2 lần/ngày | 160 mg x 2 lần/ngày |
| Losartan | 50 mg x 1 lần/ngày | 150 mg x 1 lần/ngày |
| Đối kháng aldosterone | ||
| Spironolactone | 12,5 mg x 1 lần/ngày | 25-50 mg x 1 lần/ngày |
| Thuốc tác động trên kênh If | ||
| Ivabradine | 2,5 mg x 2 lần/ngày | 7,5 mg x 2 lần/ngày |
| Thuốc nhóm ARNI | ||
| Sacubitril-valsartan | 100 mg x 2 lần/ngày | 200 x 2 lần/ngày |
4.3.2. Điều trị bằng dụng cụ:
Điều trị bằng dụng cụ bao gồm cấy máy chuyển nhịp phá rung (ICD) và tái đồng bộ tim (CRT).
Bảng 11: Khuyến cáo điều trị bằng ICD cho bệnh nhân suy tim.
| Khuyến cáo | Loại |
| PHÒNG NGỪA THỨ PHÁT
ICD được khuyến cáo nhằm giảm nguy cơ đột tử và tử vong do mọi nguyên nhân ở bệnh nhân đã từng bị rối loạn nhịp thất gây bất ổn huyết động và có triển vọng sống hơn 1 năm với tình trạng chức năng tốt. |
I |
| PHÒNG NGỪA TIÊN PHÁT
ICD được khuyến cáo nhằm giảm nguy cơ đột tử và tử vong do mọi nguyên nhân ở những bệnh nhân suy tim có triệu chứng (NYHA II-III) và PSTM ≤ 35% dù đã điều trị nội khoa tối ưu ≥ 3 tháng, với điều kiện bệnh nhân có triển vọng sống hơn 1 năm với tình trạng chức năng tốt, và: – Bệnh tim thiếu máu cục bộ (trừ trường hợp bệnh nhân bị NMCT < 40 ngày) – Bệnh cơ tim dãn nở |
I |
| Bệnh nhân cần được đánh giá kỹ bởi một chuyên gia tim mạch có kinh nghiệm trước khi thay pin máy, lý do là mục tiêu điều trị và nhu cầu cũng như tình trạng lâm sàng của bệnh nhân có thể đã thay đổi so với lúc mới cấy máy. | IIa |
Bảng 12: Khuyến cáo tái đồng bộ tim (CRT) cho bệnh nhân suy tim.
| Khuyến cáo | Loại |
| CRT được khuyến cáo cho bệnh nhân suy tim có triệu chứng, nhịp xoang với QRS ≥ 150 ms và QRS dạng bloc nhánh trái và PSTM ≤ 35% dù đã điều trị nội khoa tối ưu nhằm cải thiện triệu chứng và giảm tử vong-bệnh tật. | I |
| CRT nên được xem xét cho bệnh nhân suy tim có triệu chứng, nhịp xoang với QRS ≥ 150 ms và QRS không có dạng bloc nhánh trái và PSTM ≤ 35% dù đã điều trị nội khoa tối ưu nhằm cải thiện triệu chứng và giảm tử vong-bệnh tật. | IIa |
| CRT được khuyến cáo cho bệnh nhân suy tim có triệu chứng, nhịp xoang với QRS 130-149 ms và QRS dạng bloc nhánh trái và PSTM ≤ 35% dù đã điều trị nội khoa tối ưu nhằm cải thiện triệu chứng và giảm tử vong-bệnh tật. | I |
| CRT nên được xem xét cho bệnh nhân suy tim có triệu chứng, nhịp xoang với QRS 130-149 ms và QRS không có dạng bloc nhánh trái và PSTM ≤ 35% dù đã điều trị nội khoa tối ưu nhằm cải thiện triệu chứng và giảm tử vong-bệnh tật. | IIb |
| CRT thay vì tạo nhịp thất phải được khuyến cáo cho bệnh nhân suy tim tâm thu bất kể độ NYHA có chỉ định tạo nhịp thất và bloc nhĩ thất độ cao nhằm giảm tật bệnh. Khuyến cáo này bao gồm cả bệnh nhân rung nhĩ. | I |
| CRT nên được xem xét ở bệnh nhân có PSTM ≤ 35% NYHA III-IV dù đã điều trị nội khoa tối ưu, nếu bệnh nhân có rung nhĩ và QRS ≥ 130 ms miễn là phải bảo đảm việc kích thích 2 thất hoặc bệnh nhân có hy vọng trở về nhịp xoang. | IIa |
| Bệnh nhân suy tim tâm thu đã được đặt máy tạo nhịp qui ước hoặc máy ICD và sau đó bị suy tim tăng nặng dù đã điều trị nội khoa tối ưu có thể được xem xét nâng cấp máy thành CRT. Điều này không áp dụng cho bệnh nhân suy tim ổn định. | IIb |
4.3.3. Qui trình điều trị suy tim:
Trên hình 3 là qui trình điều trị suy tim tâm thu mạn có triệu chứng theo ESC 2016, đang được áp dụng tại Viện Tim. Các biện pháp thay ức chế men chuyển bằng sacubitril-valsartan, đặt máy CRT và thêm ivabradine không loại trừ lẫn nhau mà có thể phối hợp với nhau.
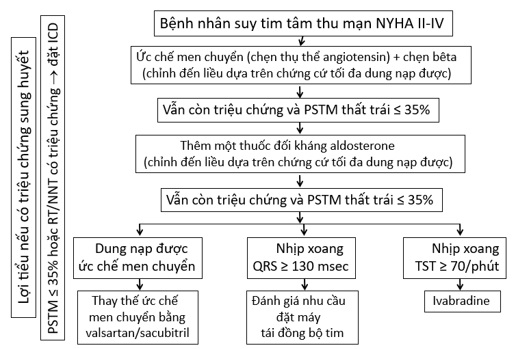
Hình 3: Qui trình điều trị suy tim tâm thu mạn theo ESC 2016.
Ghi chú: PSTM = phân suất tống máu; TST = tần số tim; RT = rung thất; NNT = nhịp nhanh thất; ICD = máy chuyển nhịp phá rung cấy trong người.
4.4. Điều trị suy tim giai đoạn D:
Xem thêm phác đồ 3.
Chỉ định loại I
– Sử dụng lợi tiểu một cách thận trọng để kiểm soát tình trạng ứ dịch.
– Xem xét chuyển bệnh nhân đến nơi có chương trình ghép tim.
– Bệnh nhân suy tim giai đoạn cuối đã được đặt máy ICD: cần biết thông tin về khả năng dừng chế độ phá rung.
Chỉ định loại IIb
– Truyền liên tục thuốc tăng co bóp có thể giảm triệu chứng cơ năng.
- ĐIỀU TRỊ SUY TIM TÂM TRƯƠNG
Các biện pháp điều trị suy tim tâm trương bao gồm:
– Kiểm soát tốt huyết áp tâm thu và huyết áp tâm trương.
– Kiểm soát tốt tần số thất ở bệnh nhân rung nhĩ có suy tim tâm trương.
– Lợi tiểu để chống phù và giảm sung huyết phổi.
– Tái tưới máu mạch vành ở bệnh nhân suy tim tâm trương có kèm bệnh động mạch vành.
Tài liệu tham khảo:
1) Khuyến cáo về chẩn đoán và điều trị suy tim của Hội Tim mạch học Quốc gia Việt Nam. Cập nhật 2017.
2) 2016 ESC Guidelines for the diagnosis and treatment of acute and chronic heart failure. Eur Heart J 2016. DOI:10.1093/eurheartj/ehw128.
3) 2017 ACC/AHA/HFSA Focused Update of the 2013 ACCF/AHA Guideline for the management of heart failure. J Am Coll Cardiol. DOI:10.1016/j.jacc.2017.04.025.







