1. Tổng quan
Stent phủ thuốc thế hệ thứ nhất có lớp Polymer không tiêu gắn thuốc chống tăng sinh nội mạch: Sirolimus hoặc Paclitaxel và kiểm soát sự phóng thích thuốc, thế hệ stent này cho thấy giảm nguy cơ tái hẹp và giảm tái tưới máu mạch đích so với stent không phủ thuốc.
Ths.Bs.Hồ Minh Tuấn
Khoa Tim Mạch Can Thiệp, BV Tim Tâm Đức
Ths.Bs.Lê Cao Vân
Khoa Tim Mạch, BV Đa khoa Quảng Ngãi
Tuy nhiên, huyết khối trong stent là vấn đề bận tâm lớn của stent phủ thuốc ngay khi nó được sử dụng và cần thiết phải dùng chống ngưng tập tiểu cầu kép kéo dài. Các nghiên cứu bệnh học cho thấy: sự chậm nội mạc hóa động mạch vành ở vị trí đặt stent và phản ứng của lớp Polymer là nguyên nhân gây ra huyết khối muộn và rất muộn trong stent. Trong khi đó, stent phủ thuốc thế hệ thứ hai cải tiến lớp Polymer có tính khả dụng sinh học và tự tiêu. Cùng với sự cải thiện về cấu trúc khung stent, chất liệu stent làm cho stent phủ thuốc an toàn hơn so với stent không phủ thuốc. Và những nghiên cứu gần đây về tính an toàn và hiệu quả của loại stent phủ thuốc mới có khung tự tiêu (Bioabsorbable Vascular Stent) cho thấy tiến bộ trong can thiệp mạch vành qua da.
Hình 1. Hình ảnh hệ thống stent mạch vành. A-stent gắn với bóng trước khi đưa vào chỗ mạch vành cần đặt. B-bơm bóng để đặt vào mạch vành. C-Lấy bóng sau khi stent đặt vào mạch vành. D-stent sau khi đặt.
2. Định nghĩa huyết khối trong stent
Một định nghĩa chuẩn hóa thống nhất có vai trò trong việc giải thích và so sánh kết quả các nghiên cứu lâm sàng. Các tổ chức nghiên cứu hàn lâm ở Hoa Kỳ, Châu Âu và Hiệp Hội Nghiên Cứu Hàn Lâm Hoa Kỳ (ARC) đã thống nhất định nghĩa huyết khối trong stent[1](Bảng 1).
|
Bảng 1. Định nghĩa huyết khối trong stent[1] |
|
|
Thời điểm + Cấp: trong vòng 24 giờ sau đặt stent + Bán cấp: từ 24 giờ đến 30 ngày sau đặt stent +Muộn: từ 30 ngày đến 1 năm sau đặt stent + Rất muộn: sau 1 năm từ khi đặt stent |
|
|
Định nghĩa: Huyết khối trong stent
|
1)Xác định: 1a – Huyết khối trong stent xác định trên hình ảnh chụp mạch vành: ở vị trí trong stent hoặc 5mm trước và sau stent và ít nhất 1 trong các tiêu chuẩn sau: + Triệu chứng thiếu máu cơ tim cục bộ lúc nghỉ; + Hình ảnh điện tâm đồ thiếu máu cơ tim cấp; + Tăng hoặc giảm men tim. 1b-Huyết khối trong stent xác định trên mô bệnh học: bằng chứng huyết khối trong stent được xác định trên phẫu tích tử thi hoặc qua khám nghiệm mô huyết khối lấy được từ khi hút huyết khối |
|
2)Có khả năng cao huyết khối trong stent: Định nghĩa lâm sàng:Hoặc +Tử vong không rõ nguyên nhân trong vòng 30 ngày sau đặt stent. Hoặc + Bất kỳ thời điểm nào sau khi đặt stent: bất kỳ nhồi máu cơ tim hay thiếu máu cục bộ cơ tim cấp liên quan đến vùng cơ tim đã đặt stent và không có nguyên nhân rõ ràng khác. |
|
|
3) Có thể huyết khối trong stent: Định nghĩa lâm sàng Bất kỳ tử vong nào không rõ nguyên nhân trong vòng 30 ngày hoặc trong suốt thời gian theo dõi nghiên cứu sau khi đặt stent. |
|
3. Stent phủ thuốc thế hệ thứ nhất
Stent phủ thuốc thế hệ thứ nhất gồm: Cypher (phủ thuốc Sirolimus) và Taxus (phủ thuốc Paclitaxel). Thế hệ stent này được công nhận ở Châu vào 2002 và ở Hoa Kỳ vào năm 2003. Cho đến năm 2006, Hội nghị tim mạch Châu Âu ở Barcelona nổi lên vấn đề tử vong và huyết khối trong stent của stent phủ thuốc thế hệ thứ nhất cao hơn so với stent không phủ thuốc từ nghiên cứu gộp[2,3]. Ngoài ra, những báo cáo về huyết khối trong stent muộn và nhồi máu cơ tim sau khi ngưng kháng kết tập tiểu cầu kép ở bệnh nhân đặt stent phủ thuốc thế hệ thứ nhất[4].
Nghiên cứu về mô bệnh học cho thấy lớp Polymer không tiêu của stent phủ thuốc thế hệ thứ nhất có thể gây viêm mạn, phản ứng quá mẫn muộn, tích tụ sợi fibrin và hậu quả là nội mạc hóa thành mạch kém và gây huyết khối trong stent[5]. Sau đó, nhiều nghiên cứu lâm sàng được thực hiện so sánh stent phủ thuốc thế hệ thứ nhất và stent không phủ thuốc: kết quả cho thấy không khác biệt về tử vong, nhưng tăng nguy cơ huyết khối trong stent muộn ở nhóm stent phủ thuốc thế hệ thứ nhất[6,7,8,9,10,11,12,13,14].
Tuy nhiên, sau đó FDA và các Hiệp Hội quyết định tăng thời gian sử dụng chống ngưng tập tiểu cầu kép từ 3-6 tháng lên 1 năm ở bệnh nhân đặt stent phủ thuốc thế hệ thứ nhất.
4. Stent phủ thuốc thế hệ thứ 2
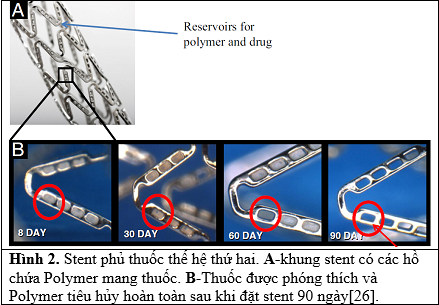
Stent phủ thuốc thế hệ thứ hai có những tiến bộ trong thiết kế: khung stent mỏng hơn (chủ yếu là hợp kim Cobalt Chromium) và lớp Polymer mang thuốc có tính khả dụng sinh học hoặc tự tiêu (Hình 2).
Rất nhiều nghiên cứu lâm sàng và sau đó là phân tích gộp về stent phủ thuốc thế hệ thứ hai:
+Phân tích gộp 13 nghiên cứu ngẫu nhiên của Baber và cộng sự, gồm 17.101 bệnh nhân cho thấy stent phủ thuốc thế hệ thứ hai (khung Cobalt Chromium, phủ thuốc Everolimus) giảm có ý nghĩa huyết khối trong stent và nhồi máu cơ tim so với stent phủ thuốc thế hệ thứ nhất trong thời gian theo dõi 21 tháng [12].
+ Phân tích gộp 5 nghiên cứu ngẫu nhiên của De Waha và cộng sự, gồm 7073 bệnh nhân cho thấy stent phủ thuốc thế hệ thứ hai (khung Cobalt Chromium, phủ thuốc Everolimus) giảm không có ý nghĩa về tử vong, huyết khối trong stent và nhồi máu cơ tim so với stent phủ thuốc thế hệ thứ nhất trong thời gian theo dõi 13,3 tháng, tuy nhiên riêng huyết khối trong stent có xu hướng giảm ở nhóm stent phủ thuốc thế hệ thứ hai [13].
+ Phân tích gộp 11 nghiên cứu ngẫu nhiên của Palmerini và cộng sự, gồm 16775 bệnh nhân cho thấy stent phủ thuốc thế hệ thứ hai (khung Cobalt Chromium, phủ thuốc Everolimus) giảm có ý nghĩa huyết khối trong stent sớm và muộn so với stent phủ thuốc thế hệ thứ nhất trong thời gian theo dõi 2 năm [14].
+ Nghiên cứu Endeavor II[15] so sánh stent phủ thuốc thế hệ thứ hai và stent không phủ thuốc, Nghiên cứu Endeavor III[16] so sánh stent phủ thuốc thế hệ thứ hai và stent phủ thuốc thế hệ thứ nhất (phủ paclitaxel), Nghiên cứu Endeavor IV[17] so sánh stent phủ thuốc thế hệ thứ hai và stent phủ thuốc thế hệ thứ nhất ( phủ sirolimus). Kết quả cho thấy giảm tỉ lệ tử vong và nhồi máu cơ tim ở nhóm stent phủ thuốc thế hệ thứ hai.
+ Nghiên cứu PROTECT so sánh stent phủ thuốc thế hệ thứ hai (phủ thuốc Zotarolimus) so với stent phủ thuốc thế hệ thứ nhất gồm 8800 bệnh nhân. Kết quả cho thấy huyết khối rất muộn trong stent cao hơn ở stent phủ thuốc thế hệ thứ nhất so với stent phủ thuốc thế hệ thứ hai (1,1% so với 0,3%, p<0,001) ở thời điểm theo dõi 1 năm và 3 năm[18].
+ Phân tích gộp 49 nghiên cứu ngẫu nhiên của Palmerini và cộng sự, gồm 50844 bệnh nhân cho thấy stent phủ thuốc thế hệ thứ hai (khung Cobalt Chromium, phủ thuốc Everolimus) giảm có ý nghĩa huyết khối trong stent sớm và muộn so với stent không phủ thuốc trong thời gian theo dõi 30 ngày và 1 năm[19].
+ Phân tích gộp 77 nghiên cứu ngẫu nhiên của Bangalore và cộng sự, gồm 117762 bệnh nhân cho thấy stent phủ thuốc thế hệ thứ hai (khung Cobalt Chromium, phủ thuốc Everolimus) giảm có ý nghĩa huyết khối trong stent sớm và muộn so với stent không phủ thuốc và các stent phủ thuốc khác[20].
5. Cơ chế chính của stent phủ thuốc thế hệ thứ hai giảm huyết khối trong stent
Những nghiên cứu trên động vật và người cho thấy: lớp Polymaer không tự tiêu có thể là nguyên nhân kích thích gây phản ứng quá mẫn, viêm muộn, tích tụ fibrin kéo dài gây nên sự giảm nội mạc hóa thành động mạch vành và gây ra huyết khối muộn trong stent[5].
Vấn đề stent phủ thuốc thế hệ thứ hai (khung Cobalt Chromium, thuốc Everolimus) giảm có ý nghĩa huyết khối trong stent cả sớm và muộn so với stent không phủ thuốc và các stent phủ thuốc khác[20], cho thấy kết quả dự phòng huyết trong stent có thể từ hợp kim cấu tạo stent, cấu trúc stent, khung stent mỏng hơn, đặc tính lớp Polymer huỳnh quang, loại thuốc chống tăng sinh nội mạc, liều và thời gian phóng thích[21].
Quan niệm stent phủ thuốc an toàn hơn so với stent không phủ thuốc theo nghiên cứu của Kolandaivelu và cộng sự[22] cho thấy lớp Polymer huỳnh quang làm giảm huyết khối và ngưng kết tiểu cầu so với stent không phủ thuốc.
6. Stent phủ thuốc có khung tự tiêu (Bioresorbable Vascular Scaffold )
Khung stent như một giá đỡ chống lại hiện tượng co lại của mạch vành sau khi đặt stent. Tuy nhiên, những stent trước đây là khung kim loại sẽ tồn tại vĩnh viễn trong mạch vành, vì vậy một khung stent tự tiêu sẽ là sự mong đợi của cộng đồng Bác Sĩ tim mạch và can thiệp vì nó sẽ trả lại mạch vành tự nhiên sau khi làm giá đỡ tạm thời cho đến khi mạch vành được nội mạc hóa hoàn toàn.
Vì vậy stent tự tiêu ra đời, nó sẽ tự tiêu hoàn toàn trong một thời gian sau đặt stent và mạch vành trở lại bình thường với các đặc điểm sinh học của nó như: tính co dãn, tái cấu trúc mạch vành, hết cản trở nhánh bên sau khi tự tiêu, khung mềm mại làm dòng máu mạch vành dễ lưu thông ở nơi gập góc, giảm hiện tượng phản ứng của mạch máu ở bờ đầu và bờ cuối của stent[23].
Stent tự tiêu được sử dụng trên thị trường hiện nay là ABSORB, được đồng ý sử dụng bởi hiệp hội sức khỏe Châu Âu CE Mark vào năm 2011 và có cấu trúc cơ bản như sau (Hình 3):
+ Khung stent được làm từ chất liệu Poly L-Lactide có thể tự tiêu
+ Phủ thuốc chống tăng sinh nội mạc Everolimus gắn Polymer tự tiêu
+ Đầu stent có điểm kim loại Platinium để có thể nhìn thấy trên màng huỳnh quang.
Quá trình tự tiêu của khung stent qua 4 giai đoạn: khung Polymer ái nước, sau đó thủy phân Polymer để giảm trọng lượng phân tử, tạo thành chuỗi vô định hình gắn kết với các tinh thể, hòa tan các monomer qua chu trình Krebs cuối cùng tạo thành Cacbon dioxide và nước. Nghiên cứu hình ảnh học, mô học và sắc ký sau khi đặt stent tự tiêu cho thấy: 28 ngày sau khi đặt stent trên hình ảnh OCT cho thấy 82% khung stent trong hộp đen, 18% trong hộp trắng có nội mạc bao quanh; Thời điểm 2 năm: trên hình ảnh sắc ký khung stent chỉ là các phân tử proteoglycan; Thời điểm 4 năm: trên hình ảnh OCT cho thấy các hộp đã ở dạng hòa tan, trên mô học chỉ là những điểm mô liên kết[23].
Nghiên cứu ngẫu nhiên ABSORB II [24] gồm 501 bệnh nhân từ 10/2011-06/2013 trong đó: 335 bệnh nhân được đặt stent có khung tự tiêu (BVS) và 166 bệnh nhân đặt stent phủ thuốc thế hệ thứ hai (khung Cobalt Chromium, phủ thuốc Everolimus), ở thời điểm theo dõi 1 năm: biến cố tim mạch chính ở 2 nhóm tương đương nhau, tuy nhiên có 3 trường hợp huyết khối trong stent ở nhóm stent có khung tự tiêu và không có trường hợp huyết khối trong stent ở nhóm bệnh nhân đặt stent phủ thuốc thế hệ thứ hai (khung Cobalt Chromium, phủ thuốc Everolimus).
Nghiên cứu sổ bộ GHOST-EU registry, từ 11/2011-01/2014, gồm 1189 bệnh nhân được đặt stent phủ thuốc có khung tự tiêu (BVS) ở 10 trung tâm của Châu Âu cho thấy tỉ lệ huyết khối trong stent cộng dồn ở thời điểm 30 ngày là 1,5% và 6 tháng là 2,1%[25].

7. Kết luận
So với stent phủ thuốc thế hệ thứ nhất, stent phủ thuốc thế hệ thứ hai tăng tính an toàn, giảm tỉ lệ huyết khối trong stent cũng như các biến cố tim mạch khác. Stent phủ thuốc có khung tự tiêu cho thấy kết quả lâm sàng tương đương stent phủ thuốc thế hệ thứ hai trong các nghiên cứu ban đầu, chờ đợi kết quả hứa hẹn trong những nghiên cứu lâm sàng lớn hơn đang thực hiện.
Tài liệu tham khảo
1. Cutlip DE, Windecker S, Mehran R, et al. Clinical end points in coronary stent trials: a case for standardized definitions. Circulation 2007;115:2344–51
2. Westphal S. Concerns prompt some hospitals to pare use of drug coated stents. Wall Street Journal June 22, 2006.
3. Camenzind E, Steg PG, Wijns W. Stent thrombosis late after implantation of first-generation drug-eluting stents: a cause for concern. Circulation 2007;115:1440–55
4. Eisenstein EL, Anstrom KJ, Kong DF, et al. Clopidogrel use and longterm clinical outcomes after drug-eluting stent implantation. JAMA 2007;297:159–68
5. Finn AV, Nakazawa G, Joner M, et al. Vascular responses to drug eluting stents: importance of delayed healing. Arterioscler Thromb Vasc Biol 2007;27:1500–10.
6. Bossi I, Klersy C, Black AJ, et al. In-stent restenosis: long-term outcome and predictors of subsequent target lesion revascularization after repeat balloon angioplasty. J Am Coll Cardiol 2000;35:1569–76.
7. Popma JJ, Weiner B, Cowley MJ, Simonton C, McCormick D, Feldman T. FDA advisory panel on the safety and efficacy of drug eluting stents: summary of findings and recommendations. J Interv Cardiol 2007;20:425–46.
8. Ellis SG, Colombo A, Grube E, et al. Incidence, timing, and correlates of stent thrombosis with the polymeric paclitaxel drug-eluting stent: a TAXUS II, IV, V, and VI meta-analysis of 3,445 patients followed for up to 3 years. J Am Coll Cardiol 2007;49:1043–51.
9. Kastrati A, Mehilli J, Pache J, et al. Analysis of 14 trials comparing sirolimus-eluting stents with bare-metal stents. N Engl J Med 2007; 356:1030–9.
10. Kolandaivelu K, Swaminathan R, Gibson WJ, et al. Stent thrombogenicity early in high-risk interventional settings is driven by stent design and deployment and protected by polymer-drug coatings.Circulation 2011;123:1400–9.
11. Stone GW, Moses JW, Ellis SG, et al. Safety and efficacy of sirolimus and paclitaxel-eluting coronary stents.NEngl JMed 2007;356:998–1008.
12. Baber U, Mehran R, Sharma SK, et al. Impact of the everolimus eluting stent on stent thrombosis: a meta-analysis of 13 randomized trials. J Am Coll Cardiol 2011;58:1569–77
13. de Waha A, Dibra A, Byrne RA, et al. Everolimus-eluting versus sirolimus-eluting stents: a meta-analysis of randomized trials. Circ Cardiovasc Interv 2011;4:371–7.
14. Palmerini T, Kirtane AJ, Serruys PW, et al. Stent thrombosis with everolimus-eluting stents: meta-analysis of comparative randomized controlled trials. Circ Cardiovasc Interv 2012;5:357–64.
15. Fajadet J, Wijns W, Laarman GJ, et al. Randomized, double-blind, multicenter study of the Endeavor zotarolimus-eluting phosphorylcholine- encapsulated stent for treatment of native coronary artery lesions: clinical and angiographic results of the ENDEAVOR II trial. Circulation 2006;114:798–806.
16. Kandzari DE, Mauri L, Popma JJ, et al. Late-term clinical outcomes with zotarolimus- and sirolimus-eluting stents. 5-year follow-up of the ENDEAVOR III (A Randomized Controlled Trial of the Medtronic Endeavor Drug [ABT-578] Eluting Coronary Stent System Versus the Cypher Sirolimus-Eluting Coronary Stent System in De Novo Native Coronary Artery Lesions). J Am Coll Cardiol Intv 2011;4:543–50.
17. Leon MB, Nikolsky E, Cutlip DE, et al. Improved late clinical safety with zotarolimus-eluting stents compared with paclitaxel-eluting stents in patients with de novo coronary lesions: 3-year follow-up from the ENDEAVOR IV (Randomized Comparison of Zotarolimus- and Paclitaxel-Eluting Stents in Patients With Coronary Artery Disease) trial. J Am Coll Cardiol Intv 2010;3:1043–50.
18. Camenzind E, Wijns W, Mauri L, et al. Stent thrombosis and major clinical events at 3 years after zotarolimus-eluting or sirolimus-eluting coronary stent implantation: a randomised, multicentre, open-label, controlled trial. Lancet 2012;380:1396–405.
19. Palmerini T, Biondi-Zoccai G, Della Riva D, et al. Stent thrombosis with drug-eluting and bare-metal stents: evidence from a comprehensive network meta-analysis. Lancet 2012;379:1393–402.
20. Bangalore S, Kumar S, Fusaro M, et al. Short- and long-term outcomes with drug-eluting and bare-metal coronary stents: a mixed-treatment comparison analysis of 117 762 patient-years of follow-up from randomized trials. Circulation 2012;125:2873–91
21. Chin-Quee SL, Hsu SH, Nguyen-Ehrenreich KL, et al. Endothelial cell recovery, acute thrombogenicity, and monocyte adhesion and activation on fluorinated copolymer and phosphorylcholine polymer stent coatings. Biomaterials 2009;31:648–57.
22. Kolandaivelu K, Swaminathan R, Gibson WJ, et al. Stent thrombogenicity early in high-risk interventional settings is driven by stent design and deployment and protected by polymer-drug coatings. Circulation 2011;123:1400–9.
23. Bill D. Gogas et al. The ABSORB Bioresorbable Vascular Scaffold: An Evolution or Revolution in Interventional Cardiology?, Hellenic J Cardiol 2012; 53: 301-309
24. Serruys PW et al. A bioresorbable everolimus-eluting scaffold versus a metallic everolimus-eluting stent for ischaemic heart disease caused by de-novo native coronary artery lesions (ABSORB II): An interim 1-year analysis of clinical and procedural secondary outcomes from a randomised controlled trial.Lancet2014.
25. Capodanno D et al. Percutaneous coronary intervention with everolimus-eluting bioresorbable vascular scaffolds in routine clinical practice: early and midterm outcomes from the European multicentre GHOST-EU registry.Eurointervention2014.
26. Scot Garg, MB, CHB, Patrick W. Serruys, MD, PHD. Coronary Stents Looking Forward; Journal of the American College of Cardiology; Vol. 56, No. 10 Suppl S, 2010







