Bệnh án: Bệnh nhân nam, 65 tuổi, nghề nghiệp: hưu trí, nhập viện vì nặng ngực sau xương ức. Triệu chứng nặng ngực này đã được ghi nhận trong khoảng 1 tháng trước đó, xuất hiện khi đi vệ sinh hay đôi khi xuất hiện cả khi đang nghỉ ngơi.
PGS. TS. Nguyễn Văn Trí
Chủ nhiệm Bộ Môn Lão Khoa – ĐH Y Dược Tp HCM
Bệnh án: Bệnh nhân nam, 65 tuổi, nghề nghiệp: hưu trí, nhập viện vì nặng ngực sau xương ức. Triệu chứng nặng ngực này đã được ghi nhận trong khoảng 1 tháng trước đó, xuất hiện khi đi vệ sinh hay đôi khi xuất hiện cả khi đang nghỉ ngơi. Thời gian nặng ngực kéo dài khoảng 30′, không lan, không tư thế giảm đau. Không đi kèm ho, sốt hay khó thở. Bệnh nhân đã được chẩn đoán mắc đái tháo đường týp 2 cách nhập viện 5 năm nhưng điều trị không đều. Bệnh nhân đã từng bị tai biến mạch máu não cách nhập viện 3 năm. Không hút thuốc lá nhưng lại ít vận động thể lực. Khám lúc nhập viện: tỉnh, tiếp xúc tốt, mạch đều 66 lần/phút, huyết áp: 150/80mmHg, thân nhiệt: 370C, cân nặng: 65kg, BMI: 23,9 kg/m2, vòng bụng 89cm, ngoài ra không phát hiện gì bất thường. Kết quả các xét nghiệm cận lâm sàng không thấy có bất thường về công thức máu, đông máu, độ thanh thải creatinine ước lượng, ion đồ, tuy nhiên có rối loạn về lipid máu bao gồm tăng cholesterol toàn phần (180mg/dl) và LDL-cholesterol (112mg/dl), đường huyết đói 150mg/dl với HbA1c là 8,9%. X quang ngực không ghi nhận bất thường nhưng trên điện tâm đồ có sự xuất hiện của sóng Q sâu và rộng ở các chuyển đạo DII, DIII, aVF chứng tỏ có nhồi máu cơ tim cũ thành dưới . Siêu âm tim không thấy có vận động bất thường của thành thất và EF là 64%. Chẩn đoán ban đầu: Đau thắt ngực ổn định CCS III-IV; nhồi máu cơ tim cũ thành dưới; tăng huyết áp; đái tháo đường týp 2; rối loạn lipid máu.
Vấn đề của bệnh nhân này bao gồm: nam giới, 65 tuổi, có đa yếu tố nguy cơ tim mạch bao gồm tiền sử nhồi máu cơ tim, đột quỵ, tăng huyết áp và đái tháo đường chưa được kiểm soát kèm rối loạn lipid máu
Để phòng ngừa các biến cố tim mạch, tiếp cận điều trị nào là thích hợp cho bệnh nhân này? Việc chọn lựa thuốc ức chế men chuyển nên dựa trên cơ sở nào?
A. VẤN ĐỀ LÂM SÀNG: BỆNH TIM MẠCH VÀ NGUY CƠ TIM MẠCH
Bệnh tim mạch bao gồm đau thắt ngực không ổn định, nhồi máu cơ tim, đột quỵ và tử vong do bệnh tim mạch là nguyên nhân hàng đầu gây tử vong trên phạm vi toàn thế giới không chỉ ở các nước phát triển mà còn ở các nước đang phát triển. Vấn đề cáng đặc biệt nghiêm trọng hơn ở người cao tuổi do cấu trúc và chức năng cơ thể đã lão hoá đi kèm với đa bệnh tật. Ở các nước đang phát triển, tỷ lệ tử vong do bệnh tim mạch đang ngày càng gia tăng tạo ra gánh nặng kinh tế xã hội và làm gia tăng chi phí chăm sóc sức khỏe(1,2,3). Tại Châu Âu, bệnh tim mạch chiếm 40% các trường hợp tử vong và 30% các trường hợp chết trẻ (tử vong trước 65 tuổi), cứ 1 trong số 8 người nam và 1 trong số 17 người nữ trong dân số Châu Âu chết sớm trước 65 tuổi do bệnh tim mạch(4). Kể từ những năm 1900, bệnh tim mạch gây ra tử vong nhiều hơn bất kỳ nguyên nhân tử vong chính nào ở Hoa Kỳ, bệnh tim mạch là nguyên nhân tử vong của 35,3% trong tất cả trường hợp tử vong trong năm 2005 hay cứ mỗi 2,8 ca tử vong thì có 1 ca là do bệnh tim mạch(5). Người ta cũng nhận thấy nếu mọi thể bệnh của bệnh tim mạch được loại trừ thì tuổi thọ có thể kéo dài thêm được 7 năm(6).
Dữ liệu của Tổ chức thế giới cho thấy, các nước có thu nhập thấp và trung bình đang ở trong giai đoạn có tốc độ gia tăng cao nhất tỷ lệ mắc các bệnh tim mạch trong giai đoạn những năm 2000 của thế kỷ 21, trong lúc ở các nước đã phát triển đỉnh cao nhất này đã qua từ những thập niên 80 và 90 của thế kỷ 20 (hình 1). Nhóm người có độ tuổi trong khoảng 35-64 có tỷ lệ mắc bệnh tim mạch cao nhất (khoảng 62%) (6)
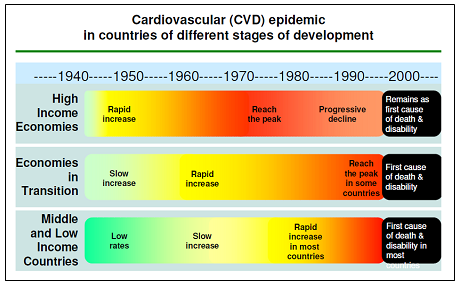
Hình 1: các giai đoạn phát triển của bệnh tim mạch ở các quốc gia khác nhau
Cơ sở sinh lý bệnh của bệnh tim mạch là hiện tượng xơ vữa mạch. Mãng xơ vữa hình thành theo thời gian và thường bắt đầu tạo ra triệu chứng ở tuổi trung niên. Mãng xơ vữa không ổn định khi nứt vỡ tạo ra huyết khối và gây ra các biến cố tim mạch. Đột quỵ và nhồi máu cơ tim là các biến cố xảy ra không thể dự đoán trước được nhưng lại có thể dẫn đến tử vong. Do đó, trong thực hành lâm sàng việc truy tìm, phân tầng và can thiệp sớm các yếu tố nguy cơ dẫn đến biến cố tim mạch cần được đặt ra cho không chỉ các bác sĩ chuyên khoa như tim mạch, lão khoa, can thiệp mà cả cho các bác sĩ nội khoa tổng quát, bác sĩ làm việc tại các phòng khám, bác sĩ gia đình. Chương trình giáo dục cộng đồng cùng các hướng dẫn chi tiết của hội chuyên khoa giúp làm giảm nhẹ gánh nặng do bệnh tim mạch, qua đó làm giảm gánh nặng chăm sóc y tế
Yếu tố nguy cơ tim mạch:
Theo định nghĩa của tự điển y khoa Stedmans, yếu tố nguy cơ là một đặc điểm thống kê gắn liền với nguy cơ gia tăng của tử vong hay tật bệnh, mặc dù không cần thiết phải có mối quan hệ nhân quả. Các nghiên cứu đáng tin cậy đã xác định được các yếu tố nguy cơ tim mạch chính như sau:
Yếu tố nguy cơ thay đổi được bao gồm: tăng huyết áp, rối loạn lipid máu (như tăng cholesterol toàn phần, giảm HDL, tăng LDL-c), hút thuốc lá, đái tháo đường
Các yếu tố nguy cơ không thay đổi được bao gồm: tuổi tác, giới tính, tiền sử gia đình mặc bệnh tim mạch sớm, tiền sử cá nhân mắc các biến cố tim mạch như đột quỵ hay nhồi máu cơ tim hoặc bệnh động mạch ngoại biên.
Can thiệp vào các yếu tố nguy cơ như thay đổi lối sống (tiết thực, tăng cường vận động…) và dùng thuốc giúp làm giảm thiểu nguy cơ bị các biến cố tim mạch.
Mặc dù bệnh tim mạch tiến triển thầm lặng trong thời gian dài cho đến khi xuất hiện biến cố, nhưng thời gian này cũng đủ để có các biện pháp can thiệp sớm nhằm ngăn chặn biến cố tim mạch. Nghiên cứu Framingham với gần 8.000 người lúc đầu chưa có biểu hiện nào của bệnh tim mạch cho thấy nguy cơ suốt đời phát triển thành các biểu hiện lâm sàng của bệnh tim mạch (đau thắt ngực, nhồi máu cơ tim, suy vành hay tử vong do bệnh mạch vành) ở tuổi 40 là 48,6% ở nam và 31,7% ở nữ, đến năm 70 tuổi, tỷ lệ này là 34,9% ở nam và 24,2% ở nữ(7). Các dữ liệu trong nước từ các nghiên cứu sổ bộ cũng cho thấy tỷ lệ cao yếu tố nguy cơ tim mạch trên bệnh nhân Việt nam. Nghiên cứu I-SEARCH (International Survey Evaluating microAlbuminuria Routinely by Cardiologists in patients with Hypertension) ghi nhận có: 70% bệnh nhân có kèm tăng triglycerid máu, 65% tăng cholesterol toàn phần, 36% giảm HDL-c, 22% tăng LDL-c, 22% béo phì trung tâm, 13% có đái tháo đường, có 30% bệnh nhân có từ 2 yếu tố nguy cơ tim mạch trở lên ngoài tăng huyết áp(8).
Các yếu tố nguy cơ tim mạch chính:
1. Tăng huyết áp: yếu tố nguy cơ này có mối liên hệ mạnh với tử vong tim mạch, đột quỵ và nhồi máu cơ tim. Người có tăng huyết áp ở bất kỳ mức độ có nguy cơ bệnh tim mạch tăng gấp 2 lần so với người không tăng huyết áp (OR= 1,7, p=0,024)(10). Mỗi mức tăng số huyết tâm thu thêm 20mmHg và huyết áp tâm trương thêm 10mmHg làm tăng nguy cơ gặp các biến cố tim mạch lên gấp 2 kể từ mức lý tưởng là 125mmHg/75mmHg. Kiểm soát tốt huyết áp giúp làm giảm các nguy cơ tim mạch: mỗi 2mmHg giảm huyết áp tâm thu trung bình giúp làm giảm 10% tử vong do đột quỵ và 7% tử vong do bệnh mạch vành. Kết quả điều tra dịch tễ về tăng huyết áp do Gs Nguyễn Lân Việt và cs tiến hành năm 2008 cho thấy tần suất phát hiện mắc tăng huyết áp trong công đồng dân cư trên 25 tuổi là 25,1% (báo cáo tại HN TMH toàn quốc lần 12, 2010)(11). Tỷ lệ này đã tăng gấp 2 kể từ lần khảo sát năm 1992 (GS Trần Đỗ Trinh và cs 1992).
2. Hút thuốc: làm tăng nguy cơ mắc bệnh mạch vành gấp 2-4 lần và tăng 7 lần nguy cơ mắc bệnh động mạch ngoại biên so với người không hút thuốc ở cả nam lẫn nữ (12). Hút thuốc lá làm tăng các yếu tố viêm, gây rối loạn chức năng tế bào nội mô, gây stress ôxy hóa, thúc đẩy sự kết tập tiểu cầu. Hút thuốc đang là vấn nạn lớn cho các nước phát triển vì tỷ lệ người hút thuốc đang tăng, tuổi bắt đầu hút thuốc trẻ lại trong khi các chương trình hạn chế hút thuốc trong cộng đồng chưa mang lại kết quả rõ rệt. Theo WHO, đến năm 2020 sẽ có khoảng 100 triệu người ở các quốc gia phát triển tử vong vì hút thuốc và đến năm 2030 là 180 triệu người. Số lượng điếu thuốc hút có liên quan chặt chẽ với tỷ lệ mắc các bệnh lý tim mạch.
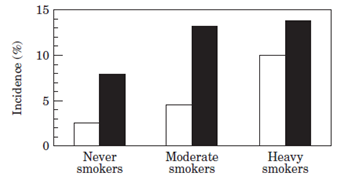
Hình 2: tỷ suất mới mắc bệnh động mạch ngoại biên (¨) và bệnh mạch vành (n) ở bệnh nhân không bao giờ hút thuốc (gói-năm =0), hút vừa (0 < gói-năm< 25) và hút nhiều (gói-năm >25)
3. Rối loạn lipid máu: là yếu tố nguy cơ độc lập đối với bệnh tim mạch. Có một mối liên hệ mạnh, độc lập, liên tục và tăng dần, bất kể giới tính và ở bất kỳ nhóm tuổi nào giữa nồng độ cholesterol toàn phần, LDL-c với nguy cơ gặp biến cố bệnh mạch vành (hình 3). Tăng 1% nồng độ LDL-c làm tăng 2-3% nguy cơ mắc bệnh mạch vành(13).
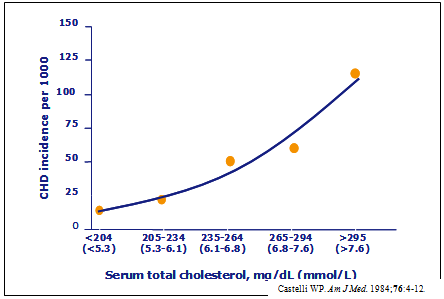
Hình 3: liên hệ giữa bệnh tim do mạch vành (CHD= coronary heart disease) và nguy cơ tim mạch
4. Đái tháo đường: được xem là tương đương với bệnh tim mạch do nguy cơ gặp các biến cố tim mạch ở nhóm bệnh nhân này là tương đương với nguy cơ bệnh nhân đã gặp biến cố tim mạch như nhồi máu cơ tim (hình 4). Cũng như các nước khác trong vùng Đông Nam Á, tỷ lệ mắc đái tháo đường, nhất là týp 2, ở Việt nam đang gia tăng rõ rệt .
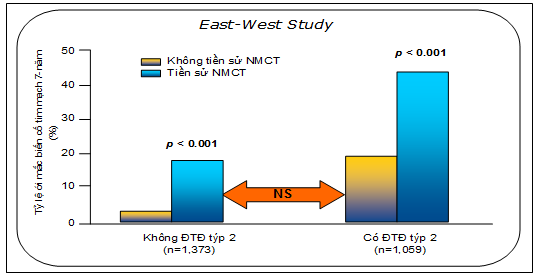
Hình 4: nguy cơ mắc biến cố tim mạch trên bệnh nhân đái tháo đường
Tử vong trong bệnh viện do hội chứng mạch vành cấp ở bệnh nhân đái tháo đường cao gấp 2 lần so với bệnh nhân không đái tháo đường. Nếu bệnh nhân sống sót sau nhồi máu cơ tim thì tỷ lệ tử vong của họ cũng cao hơn người không đái tháo đường. Người bệnh đái tháo đường có tỷ lệ mắc thêm các yếu tố nguy cơ tim mạch khác cao gấp 4 lần. Nếu họ có 3 yếu tố nguy cơ thì tỷ lệ mắc bệnh mạch vành tăng gấp 3 lần. Các yếu tố nguy cơ tim mạch hay gặp trên bệnh nhân đái tháo đường bao gồm rối loạn lipid máu nhất là tăng triglyceride máu kèm giảm HDL-c và tăng LDL-c, tăng huyết áp (70-90% bệnh nhân đái tháo đường týp 2), hội chứng chuyển hóa (béo phì bụng hay tăng BMI, tăng insulin, bất dung nạp glucose, rối loạn lipid máu…)(14,15). Khi bệnh nhân có thêm hút thuốc là thì nguy cơ mắc bệnh động mạch ngoại biên và nhồi máu cơ tim tăng rất mạnh .
Nguy cơ bệnh tim mạch và đa yếu tố nguy cơ:
Càng có nhiều yếu tố nguy cơ đi kèm thì xác suất mắc các biến cố tim mạch gia tăng đôi khi theo cấp số nhân (hình 5). Do đó, trong thực hành lâm sàng việc đánh giá tổng thể các yếu tố nguy cơ tim mạch cần được đặt ra hơn là chỉ chú trọng đến các yếu tố nguy cơ tim mạch quan trọng như đái tháo đường hay tăng huyết áp.
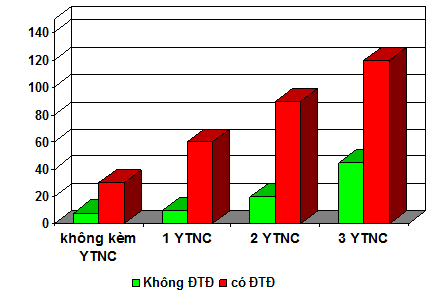
Hình 5: Số tử vong tim mạch tính trên 10.000 người-năm hiệu chỉnh theo số các yếu tố nguy cơ (tăng cholesterol, hút thuốc lá, tăng huyết áp). Ghi chú: ĐTĐ: đái tháo đường, YTNC: yếu tố nguy cơ).
Các hướng dẫn dự phòng nguyên phát và thứ phát bệnh lý tim mạch của Trường Môn Tim Mạch/Hội Tim Hoa Kỳ (ACC/AHA) (17)cũng như của Hội Tim Mạch Học Châu Âu (ESC)(18) đều nhấn mạnh việc thu thập đầy đủ thông tin về các biến cố tim mạch bệnh nhân đang có trên đối tượng đến khám >40 tuổi, có các dấu hiệu gợi ý như tăng huyết áp, béo phì bụng hay tăng BMI hay có tiền sử gia đình mắc bệnh tim mạch sớm. Tuy nhiên, trong lúc ACC/AHA sử dụng mô hình đánh giá nguy cơ dựa trên nghiên cứu Framingham và chỉ giúp dự đoán nguy cơ tim mạch do bệnh mạch vành thì mô hình của ESC dựa trên SCORE chart (hình 7) giúp dự đoán tử vong của bệnh tim mạch nói chung trong vòng 10 năm. Mô hình của ESC dường như gần gũi với tiếp cận của Hội Tim Mạch Việt Nam trong đó nhấn mạnh xem xét tổng hòa các yếu tố nguy cơ ảnh hưởng lên bệnh tim mạch, nhất là ảnh hưởng lên đột quỵ vốn có tỷ lệ mắc cao hơn bệnh mạch vành là đặc điểm khác biệt giữa Việt nam và quốc gia Phương Tây, từ đó đi đến một tiếp cận toàn diện cho bệnh nhân.
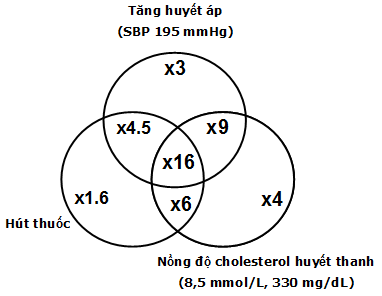
Hình 6: đa yếu tố nguy cơ tim mạch và nguy cơ bệnh tim mạch (16)
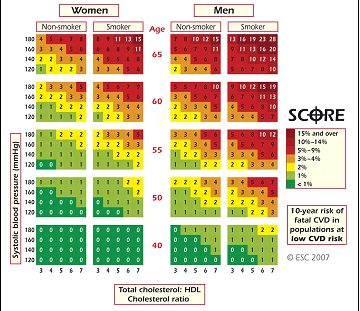
Hình 7: mô hình đánh giá nguy cơ tử vong do bệnh tim mạch trong vòng 10 năm. SCORE chart
B. VAI TRÒ CỦA HỆ RENIN-ANGIOTENSIN-ALDOSTERONE (RAAS)- CÁC BẰNG CHỨNG LÂM SÀNG
1. Hệ RAA và biến cố tim mạch:
Men chuyển angiotensin (ACE) là một peptidase màng tế bào, đóng vai trò như là một men ngoại bào do vị trí thủy phân angiontensin là ở ngoài tế bào. ACE chuyền angiotensin I (Ang I) bên trong octapeptide hoạt hóa thành angiotensin lI (Ang II). ACE phân bố 90% ở các mô, gọi là hoạt tính ACE mô, và 10% lưu hành trong tuần hoàn. (19,20) Tác động của men chuyển tạo ra AngI ở tuần hoàn chỉ ngắn hạn trong khi tác động tại mô quan trọng hơn do kéo dài và ảnh hưởng lên nhiều chức năng của cơ thể đặc biệt là chức năng nội mô. Tất cả các thuốc ức chế men chuyển đều ức chế ACE ở tuần hoàn nhưng chỉ có một số ít ức chế hoạt tính ACE mô như ramipril, perindopril, có lẽ điều này giúp giải thích vì sao không phải tất cả các thuốc thuộc nhóm này đều có hiệu quả như nhau trong làm giảm các biến cố tim mạch(21). Hình 8 mô tả tác động phức tạp của hệ RAA trên sự phát triển bệnh lý mạch máu.
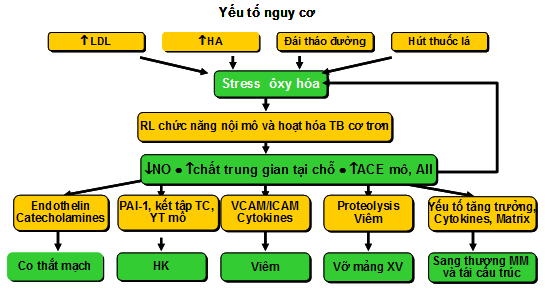
Hình 8: tác động của Angiotensin II trên phát triển bệnh lý mạch máu
2. Bằng chứng về hiệu quả của ức chế men chuyển trên dự phòng các biến cố tim mạch:
Việc hiểu biết cơ chế tác động của hệ RAA và angiotensin II trên bệnh lý mạch máu là nền tảng đề tiến hành các nghiên cứu quan trọng nhằm đánh giá hiệu quả và độ an toàn của thuốc ức chế men chuyển (UCMC) trong dự phòng các biến cố tim mạch quan trọng. Các nghiên cứu đầu tiên cho thấy, UCMC làm giảm tử vong, nhập viện do suy tim, nhồi máu cơ tim trên bệnh nhân suy tim trái hay có phân xuất tống máu thất trái thấp. Lợi ích này là độc lập với tác dụng hạ áp của thuốc .Có 3 nghiên cứu lớn đáng chú ý của ức chế men chuyển trên bệnh nhân có bệnh lý tim mạch nhưng chưa có suy tim hay rối loạn chức năng thất trái, đó là các nghiên cứu HOPE (Heart Outcomes Prevention Evaluation), EUROPA (European trial on Reduction Of cardiac events with Perindopril among patients with stable coronary Artery disease) và PEACE (Prevention of Events with Angiotensin-Converting-Enzyme inhibition trial).
Nghiên cứu HOPE(22):
Nghiên cứu nhằm đánh giá liệu Ramipril, một thuốc ức chế men chuyển, có giúp dự phòng các biến cố tim mạch do xơ vữa mạch hay không. Có 9.297 bệnh nhân trên 55 tuổi bao gồm: 1. hoặc là đã có biến cố tim mạch như tiền sử nhồi máu cơ tim, đột quỵ hay bệnh động mạch ngoại biên đã được chẩn đoán 2. hoặc là có bệnh đái tháo đường nhưng phải kèm ít nhất một yếu tố nguy cơ tim mạch khác như tăng huyết áp, rối loạn lipid máu, tiểu albumin vi lượng, hút thuốc theo dõi trong khoảng thời gian trung bình là 4,5 năm. Đối tượng nhận bệnh của HOPE như vậy là gồm các bệnh nhân có nguy cơ cao. Tiêu chí chính là gộp các tiêu chí “cứng” bao gồm: nhồi máu cơ tim, đột quỵ và tử vong tim mạch. Kết quả cho thấy Ramipril dùng đến liều 10mg, giúp làm giảm có ý nghĩa thống kê 22% tiêu chí chính so với nhóm dùng giả dược (hình 9). Lợi ích là vượt trội giữa nhóm dùng Ramipril so với nhóm dùng giả dược là rất rõ rệt nên nghiên cứu được yêu cầu kết thúc sớm trước thời hạn do việc kéo dài đủ thời gian dự định ban đầu có thể gây bất lợi cho nhóm dùng giả dược. Đáng chú ý là từng tiêu chí thành phần trong gộp các tiêu chí chính đều giảm có ý nghĩa thống kê với p<0,01, đặc biệt là giảm tử vong tim mạch. Ngoài ra, Ramipril còn làm giảm có ý nghĩa thống kê tử vong do mọi nguyên nhân 16%, tỷ lệ phải tái thông mạch máu 15%, suy tim 23%, ngừng tim 37%, đau thắt ngực nặng hơn lên 11% và biến chứng do đái tháo đường 16%. Ramipril còn làm giảm tỷ lệ đái tháo đường mới mắc có ý nghĩa thống kê. Lợi ích của nhóm dùng Ramipril là độc lập với tác dụng hạ áp của thuốc.
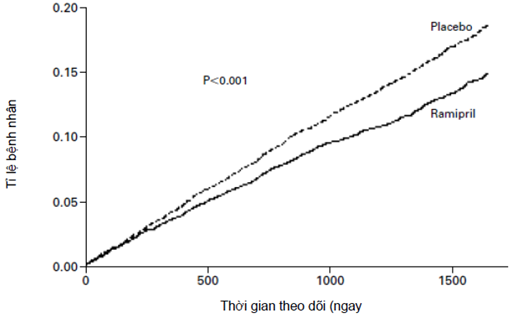
Hình 9: Các ước lượng Kaplan-Meier gộp các tiêu chí chính gồm nhồi máu cơ tim, đột quỵ hay tử vong tim mạch ở nhóm ramipril và nhóm giả dược trong nghiên cứu HOPE. Nguy cơ tương đối của gộp các kết cục ở nhóm ramipril so với nhóm giả dược là 0,78 (KTC 95%: 0,70 đến 0,86).
Có điều rất lý thú là song song với nghiên cứu HOPE một nghiên cứu nhỏ có tên là SECURE, thu nhận bệnh nhân từ nghiên cứu HOPE để đánh giá mức độ thoái triển độ dày lớp áo trong thành mạch cảnh theo thời gian nhằm khẳng định lợi ích lâm sàng có song hành với sự thoái triển mảng xơ vữa hay không. Kết quả nghiên cứu này khẳng định có sự giảm theo thời gian độ dày thành mạch cảnh theo thời gian có ý nghĩa thống kê đi cùng với cải thiện các tiêu chí chính trong nghiên cứu HOPE.
Bảng 1: độ đốc tiến triển của số đo bề dày thành động mạch cảnh bằng siêu âm trong nghiên cứu SECURE

Ngoài ra nghiên cứu MICRO-HOPE cũng là một nhánh của nghiên cứu HOPE còn đánh giá tiến triển của bệnh thận trên bệnh nhân đái tháo đường có hay không có tiều albumin vi lượng lúc ban đầu . Kết quả của MICRO-HOPE khẳng định ramipril có khả năng làm chậm tiến triển bệnh thận đái tháo đường hoặc sự xuất hiện của tiểu albumin vi lượng bên cạnh tác dụng bảo vệ tim mạch như thấy trong nghiên cứu HOPE(23). Các cơ chế giải thích tác dụng có lợi này của thuốc ức chế men chuyền bao gồm: cải thiện nhạy cảm insulin của mô bằng cách làm tăng sự bắt giữ glucose tại cơ vân bởi chất vận chuyển glucose 4 (GLUT 4) và thúc đẩy sự chuyển vị chất này ra sát màng tế bào, hoạt hóa bradikynin làm tăng dòng máu vi tuần hoàn đến tế bào, làm hạn chế tác động giảm kali máu của insulin nên làm giảm kích thích tiết insulin do glucose.
Kết thúc nghiên cứu HOPE sau thời gian theo dõi 4,5 năm, có khoảng 60% bệnh nhân được tiếp tục theo dõi tiếp trong 2,5 năm (HOPE-TOO) nhưng nhóm dùng giả dược lúc này đã được dùng ramipril. Kết quả cho thấy lợi ích của nhóm dùng ramipril lúc đầu vẫn được duy trì so với nhóm dùng giả dược lúc ban đầu(24). Kết quả này gợi ý rằng, nên dùng ức chế men chuyền càng sớm thì càng có lợi cho bệnh nhân. Có thể nói HOPE là nghiên cứu nền tảng và lần đầu tiên chứng minh rằng một thuốc ức chế men chuyển có thể dự phòng nguyên phát (trên bệnh nhân đái tháo đường kèm một yếu tố nguy cơ tim mạch) lẫn dự phòng thứ phát (bệnh nhân đã bị biến cố tim mạch) trên tử vong, nhồi máu cơ tim, đột quỵ ở bệnh nhân có nguy cơ tim mạch cao với độ dung nạp tốt. Nghiên cứu chứng minh lợi ích của ức chế men chuyển trên dãi rộng các bệnh nhân với nhiều nguy cơ tim mạch khác nhau
Nghiên cứu EUROPA(25):
Nghiên cứu thu nhận 13.655 bệnh nhân trên 18 tuổi có bằng chứng của bệnh tim do mạch vành mà không bị suy tim. Thời gian theo dõi trung bình là 4,2 năm với tiêu chí chính là gộp các tiêu chí tử vong, nhồi máu cơ tim hay ngừng tim. Kết quả cho thấy nhóm dùng perindopril làm giảm nguy cơ tương đối trên tiêu chí chính 20% có ýýý ý nghĩa thống kê, lợi ích này chủ yếu là do giảm tái phát nhồi máu cơ tim hơn là do giảm tử vong do bệnh tim mạch. Khác với nghiên cứu HOPE, EUROPA thu nhận nhóm bệnh nhân có mức nguy cơ tương đối thấp hơn (tử vong ở nhóm giả dược là 12% so với 7% nhóm perindopril sau 4 năm) trong lúc tỷ lệ gặp các biến cố mỗi năm của HOPE là 40-80% cao hơn trong nghiên cứu EUROPA, đó là do EUROPA không thu nhận bệnh nhân có tiền sử đột quỵ hay đái tháo đường kèm yếu tố nguy cơ khác như HOPE.
Nghiên cứu PEACE(26):
Thu nhận 8.290 bệnh nhân có bệnh tim do thiếu máu cục bộ nhưng chưa có suy tim chia ngẫu nhiên dùng trandolapril hoặc giả dược. Tiêu chí chính là gộp các tiêu chí tử vong tim mạch, nhồi máu cơ tim hay tái thông mạch vành đã không có sự khác biệt giữa nhóm dùng trandolapril và giả dược sau thời gian theo dõi trung bình 4,8 năm.
Dagenais và cs(27) thực hiện một phân tích gộp kết quả của 3 nghiên cứu trên và nhận thấy ức chế men chuyển làm giảm tử vong do mọi nguyên nhân, tử vong tim mạch, nhồi máu cơ tim và đột quỵ có ý ýnghĩa ý thống kê so với giả dược.
Khuyến cáo của ACC/AHA lẫn ESC trên dự phòng thứ phát biến cố tim mạch đều nhấn mạnh sử dụng sớm và không hạn định thời gian các thuốc ức chế men chuyển với mức độ khuyến cáo cao nhất (I, A).
C. BỆNH ÁN: XỬ TRÍ LÚC NHẬP VIỆN VÀ XUẤT VIỆN- KẾT LUẬN:
Bệnh nhân có nhiều yếu tố nguy cơ tim mạch cùng một lúc: cao tuổi (65 tuổi), tăng huyết áp, đái tháo đường kèm rối loạn lipid máu, đột quỵ và nhồi máu cơ tim cũ. Phân tầng nguy cơ theo EURO-SCORE cho thấy bệnh nhân thuộc nhóm nguy cơ cao tử vong do biến cố tim mạch (>15% trong 10 năm). Mục tiêu xử trí không chỉ giải quyết vấn đề thiếu máu cục bộ mạch vành hiện đang có triệu chứng mà còn nhắm đến dự phòng lâu dài các biến cố tim mạch tái xuất hiện trong tương lai, cải thiện chất lượng cuộc sống cho bệnh nhân. Các đích điều trị cụ thể bao gồm: huyết áp <130/80 mmHg, LDL-c < 70 mmol/L; non-HDL < 100mmol/L, HbA1c < 7%
Bệnh nhân được chụp mạch vành và xác định chỗ hẹp do xơ vữa mạch và huyết khối ở nhánh liên thất trước của động mạch vành trái. Bệnh nhân được can thiệp bằng đặt stent mạch vành ở vị trí hẹp sau đó được xuất viện với trạng thái ổn định cùng với thuốc sử dụng lúc xuất viện bao gồm: ASA 81 mg x 1 lần/ngày, clopidogrel 75mg/1 lần ngày, atorvastatin 20mg/ngày, bisoprolol 5mg/ngày, isosorbid mononitrate 60mg/ngày, Metformin 500mg kết hợp glibenclamide 2,5mg x 2 lần/ngày. Bác sĩ điều trị quyết định dùng Ramipril với liều đích là 10mg do kết quả của nghiên cứu HOPE trên bệnh nhân có nguy cơ cao với nhiều yếu tố kết hợp. Tình trạng lúc xuất viện ổn định, không còn đau ngực. Bệnh nhân được khuyến cáo tăng cường vận động thề lực bằng đi bộ mỗi ngày ít nhất 30, hạn chế ăn muối và chất béo trong thực phẩm, tăng cường ăn rau xanh và trái cây. Kiểm tra đường huyết và huyết áp tại nhà và tái khám để đánh giá lại nguy cơ.
Kết luận: Bệnh tim mạch là nguyên nhân hàng đầu gây tử vong nhất là ở người cao tuổi nhưng lại có thể dự phòng được. ýCần đẩy mạnh việc phân loại nguy cơ tim mạch để phát hiện sớm và có hướng xử trí phù hợp nhằm ngăn ngừa tử vong và thương tật cho bệnh nhân trong tương lai. Ức chế men chuyển có nhiều bằng chứng mạnh, vững chắc trong phòng ngừa biến cố tim mạch bất kể mức độ nguy cơ của bệnh nhân. Chọn lựa thuốc dự phòng biến cố tim mạch cần dựa trên bằng chứng có được từ các nghiên cứu lâm sàng đáng tin cậy là việc cần được thực hành thường xuyên trên lâm sàng.
Tài liệu tham khảo:
1. WHO (World Health Organization). TheWorld Health Report 2008: Reducing Risks,Promoting Healthy Life. Geneva: World Health Organization; 2008.
2. Olshansky ST, Ault AB. The fourth stage of the epidemiologic transition: the age of delayed degenerative diseases. Milbank Memorial Fund Q. 1986;64:355–391.
3. Howson CP, Reddy KS, Ryan TJ, Bale JR.Control of Cardiovascular Diseases in Developing Countries: Research, Development, and Institutional Strengthening. Washington, DC: National Academy Press; 1998.
4. C.D. Mathers, D. Loncar, Projections of global mortality and burden of disease from 2002 to 2030, PLoS Med. 3 (11) (2006) e442
5. Richard C, Pasternack. Task force #1- Identification of coronary heart disease risk: is there a detection gap? JACC 2003, vol 41, No1, 1863-11874.
6. Majid Ezzati. Selected major risk factors and global and regional burden of
Disease. Lancet 2002; 360: 1347–60
7. Ralph B. DAgostino. General Cardiovascular Risk Profile for Use in Primary Care: The Framingham Heart Study. Circulation 2008;117;743-753
8. Prospective Studies Collaboration. Blood cholesterol and vascular mortality by age, sex, and blood pressure: a meta-analysis of individual data from 61 prospective studies with 55,000 vascular deaths. Lancet 2007; 370: 1829–39
9. Michael Bo¨hm. Association of cardiovascular risk factors with microalbuminuria in hypertensive individuals:the i-SEARCH global study. Journal of Hypertension 2007, 25:2317–2324.
10. Greenland P. Improving coronary heart disease risk assessment in asymptomatic people: role of tradiational risk factors and noninvasive cardiovascualr test. Circulation 2001;104:1863-7
11. Nguyễn Lân Việt và cs. Kết quả điều tra dịch tễ tăng huyết áp tại 8 tỉnh và thành phố Việt nam (2008). Báo cáo tại Đại Hội Tim Mạch Học Việt nam lần thứ
12. J. F. Price. Edinburgh Artery Study. Relationship between smoking and cardiovascular risk factors in the development of peripheral arterial disease and coronary artery disease. European Heart Journal (1999) 20, 344–353.
13. Castelli WP. Epidemiology of coronary heart disease: the Framingham study. Am J Med. 1984; 76:4-12.
14. Haffner SM et al. Mortality from Coronary Heart Disease in Subjects with Type 2 Diabetes and in Nondiabetic Subjects with and without Prior Myocardial Infarction. N Engl J Med 1998;339:229-34)
15. Stamler J. Diabetes, other risk factors, and 12-yr cardiovascular mortality for men screened in the Multiple Risk Factor Intervention Trial MRFIT, Diabetes Care 1993;2:434
16. Poulter N. Coronary heart disease is a multifactorial disease. Am J Hypertens. 1999;12:92S-95S
17. Philip Greenland. 2010 ACCF/AHA Guideline for Assessment of Cardiovascular Risk in Asymptomatic Adults: A Report of the American College of Cardiology Foundation/American Heart Association Task Force on Practice Guidelines. Circulation 2010;122;e584-e636
18. Ian Graham. European guideline on cardiovascular disease prevention in clinical practice. European Journal of cardiovascular prevention and rehabilitation 2007, vol.14 (suppl 2):S1-S113
19. Dzau VJ. Tissue Angiotensin and Pathobiology of Vascular Disease. Hypertension. 2001;37:1047–1052
20. Oparil S, Haber E. The renin-angiotensin system. N Engl J Med. 1974; 291:381– 401/446–457.
21. Li Fang. Effect of Ramipril on Endothelial Dysfunction in Patients with Essential Hypertension. Clin Drug Invest 2002; 22 (7): 449-453
22. Yusuf S, Sleight P, Pogue J, Bosch J, Davies R, Dagenais G. Effects of an angiotensin-converting enzyme inhibitor, ramipril, on cardiovascular events in high-risk patients: the Heart Outcomes Prevention Evaluation Study Investigators N Engl J Med. 2000;342:145–153.
23. Hertzel C Gerstein. Effects of ramipril on cardiovascular and microvascular outcomes in people with diabetes mellitus: results of the HOPE study and MICRO-HOPE substudy. Lancet 2000; 355: 253–59
24. Jackie Bosch. Long-Term Effects of Ramipril on Cardiovascular Events and on Diabetes Results of the HOPE Study Extension. Circulation. 2005;112:1339-1346.
25. Fox KM, Henderson JR, Bertrand ME, Ferrari R, Remme WJ, Simoons ML. The European trial on reduction of cardiac events with perindopril in stable coronary artery disease (EUROPA). Eur Heart J. 1998;29(suppl J):J52–J55
26. The PEACE Trial Investigators. Angiotensin-converting-enzyme inhibition in stable coronary artery disease. N Engl J Med 2004; 351: 2058–68.
27. Gilles R Dagenais. Angiotensin-converting-enzyme inhibitors in stable vascular disease without left ventricular systolic dysfunction or heart failure: a combined analysis of three trials. Lancet 2006; 368: 581–88.







