ThS.BS. NGUYỄN MINH QUÂN
Khoa Nội thận – Lọc máu, Bệnh viện Thống Nhất
TÓM TẮT
Bệnh thận mạn là một trong những bệnh không lây nhiễm phổ biến nhất trên toàn thế giới, hiện ước tính ảnh hưởng tới 1 trong 10 người, tương đương khoảng 800 triệu người1,2,3,4. Bệnh nhân mắc BTM có nguy cơ cao gặp biến chứng tim-thận nghiêm trọng, thường dẫn tới nhập viện, gây gánh nặng rất lớn cho hệ thống chăm sóc sức khỏe¹,⁵,⁶.
Gần đây, các thử nghiệm lâm sàng ở bệnh nhân BTM đã cho thấy nhóm thuốc ức chế kênh đồng vận chuyển natri – glucose 2 (SGLT2i) giúp giảm nguy cơ biến chứng tim – thận, làm chậm tiến triển BTM, giảm suy tim và tử vong, bất kể tình trạng mắc bệnh đái tháo đường 8,13.
Sự ra đời của SGLT2i đã mang lại hy vọng lớn cho bệnh nhân BTM, dù có hay không mắc đái tháo đường. Dapagliflozin là SGLT2i đầu tiên được chấp thuận sử dụng cho bệnh nhân BTM, có hoặc không mắc đái tháo đường típ 2 11,17,18. Các nghiên cứu lâm sàng như DAPA-CKD và OPTIMISE-CKD đã chứng minh hiệu quả vượt trội của Dapagliflozin trong bảo vệ thận, cải thiện tim mạch và giảm tỷ lệ tử vong trên nhiều nhóm bệnh nhân.
Cụ thể, Dapagliflozin cho thấy lợi ích nhất quán ở mọi lứa tuổi, kể cả người cao tuổi, với hồ sơ an toàn tốt và không làm tăng nguy cơ biến cố bất lợi. Ở bệnh nhân BTM do viêm cầu thận IgA, thuốc giúp làm chậm tiến triển suy giảm chức năng thận và cải thiện tiên lượng. Đáng chú ý, hiệu quả của Dapagliflozin không chỉ giới hạn ở bệnh nhân có albumin niệu cao (uACR > 200 mg/g trong DAPA-CKD) mà còn mở rộng sang nhóm có albumin niệu thấp (uACR < 200 mg/g trong OPTIMISE-CKD). Kết quả cho thấy khả năng bảo vệ thận và làm chậm tốc độ giảm mức lọc cầu thận (MLCT) của Dapagliflozin 10 mg là tương tự ở cả nhóm uACR cao và thấp, khẳng định tác dụng bảo vệ độc lập với mức độ albumin niệu.
Những kết quả này phù hợp với khuyến cáo KDIGO 2024 và Bộ Y tế Việt Nam, khuyến nghị sử dụng SGLT2i cho bệnh nhân BTM có hoặc không đái tháo đường khi MLCT ≥ 20 mL/phút/1,73 m². Điều này nhấn mạnh tầm quan trọng của việc áp dụng sớm Dapagliflozin để tối ưu hóa lợi ích bảo vệ thận và tim mạch. Các nghiên cứu tiếp theo đang được tiến hành, hứa hẹn mở rộng thêm chỉ định của SGLT2i trong tương lai.
Từ khóa: bệnh thận mạn, eGFR, uACR, SGLT2i, dapagliflozin.
I. Mở đầu
Bệnh thận mạn (BTM) là một trong những bệnh không lây nhiễm phổ biến nhất trên toàn thế giới, ước tính ảnh hưởng tới 1 trong 10 người, tương đương khoảng 800 triệu người 1,2,3,4. Người bệnh BTM có nguy cơ cao gặp các biến chứng tim – thận nghiêm trọng, chẳng hạn như nhập viện do tiến triển BTM hoặc suy tim, gây gánh nặng lớn cho hệ thống chăm sóc sức khỏe 1,5,6. Đáng chú ý, các biến chứng tim – thận đã được ghi nhận là vấn đề lâm sàng nổi bật hơn so với các bệnh tim mạch do xơ vữa động mạch 1,7.
Gần đây, các thử nghiệm lâm sàng ở bệnh nhân BTM cho thấy thuốc ức chế kênh đồng vận chuyển natri – glucose 2 (SGLT2i) giúp giảm nguy cơ biến chứng tim – thận, làm chậm tiến triển BTM, giảm tỷ lệ suy tim và tử vong, bất kể tình trạng đái tháo đường 8,13.
Cơ chế tác động của SGLT2i bao gồm:
- Khôi phục phản xạ cầu – ống thận, giảm tăng lọc cầu thận (hyperfiltration) và áp lực nội cầu; tăng sản xuất adenosine, co tiểu động mạch đến về mức sinh lý (do ở bệnh nhân BTM thường có giãn tiểu động mạch đến và tăng áp lực lọc cầu thận).
- Giảm stress tái hấp thu glucose, giúp bảo tồn oxy và tăng sản xuất erythropoietin; lợi niệu và natri niệu giúp hạ huyết áp, bảo tồn thể tích tuần hoàn; tăng thải acid uric.
Trong đó, nghiên cứu DAPA-CKD chứng minh dapagliflozin giảm 39% nguy cơ biến cố chính (giảm ≥ 50 % eGFR, tiến triển đến suy thận giai đoạn cuối, tử vong do tim mạch hoặc nguyên nhân thận) và là thuốc đầu tiên chứng minh giảm 31 % tử vong do mọi nguyên nhân ở bệnh nhân BTM có hoặc không mắc đái tháo đường 11.
II. Vai trò của dapagliflozin trong điều trị BTM ở các phổ bệnh nhân khác nhau
1. Dữ liệu từ phân tích của nghiên cứu DAPA-CKD trên bệnh nhân BTM ở các nhóm tuổi khác nhau
Phân tích từ nghiên cứu DAPA-CKD đã đánh giá hiệu quả và hồ sơ an toàn của dapagliflozin có đồng nhất hay không giữa các nhóm tuổi khác nhau 14
Thiết kế nghiên cứu: DAPA-CKD là một thử nghiệm lâm sàng đa trung tâm, mù đôi, có đối chứng giả dược. Các bản thảo trước đây đã công bố thiết kế thử nghiệm, đặc điểm ban đầu, kết quả chính cũng như các phân tích phân tầng theo tình trạng đái tháo đường, tiền sử bệnh tim mạch và một số đặc điểm lâm sàng khác. Nghiên cứu tuyển chọn 4.304 bệnh nhân BTM (eGFR 25–75 mL/phút/1,73 m²; uACR 200–5.000 mg/g), có hoặc không mắc đái tháo đường. Thời gian theo dõi trung bình là 2,4 năm.
Đặc điểm dân số nghiên cứu theo nhóm tuổi: Độ tuổi dao động từ 18 đến 93 tuổi, gồm: < 50 tuổi: 671 bệnh nhân (15,6%); 50–59 tuổi: 935 (21,7%); 60–69 tuổi: 1.501 (34,9%); 70–79 tuổi: 999 (23,2%); ≥ 80 tuổi: 198 (4,6%).
Kết quả chính:
- Tác dụng của dapagliflozin trên tiêu chí chính (giảm liên tục ≥ 50% eGFR, suy thận giai đoạn cuối, tử vong do tim mạch hoặc nguyên nhân thận) và các tiêu chí phụ (kết cục tổng hợp tại thận, kết cục tim mạch, tử vong do mọi nguyên nhân) đều đồng nhất giữa các nhóm tuổi.
- Tính an toàn theo nhóm tuổi: Các biến cố bất lợi nghiêm trọng và biến cố bất lợi được quan tâm đặc biệt thường gặp hơn ở bệnh nhân cao tuổi, nhưng tỷ lệ này thấp hơn ở nhóm dapagliflozin so với nhóm giả dược (633 so với 729 trường hợp).
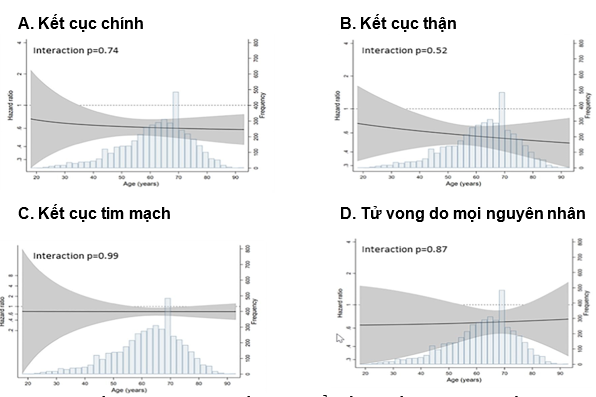
Hình: Mối tương quan giữa điều trị và tuổi đối với kết cục chính và kết cục phụ
Kết luận: Mặc dù nguy cơ tuyệt đối (biến cố tim mạch hoặc tử vong) tăng theo tuổi, lợi ích tương đối của dapagliflozin vẫn nhất quán ở mọi nhóm tuổi. Thuốc làm giảm nguy cơ tử vong, biến cố tim mạch và tiến triển BTM ở cả bệnh nhân cao tuổi (70–79 và ≥ 80 tuổi). Tỷ lệ biến cố bất lợi ở nhóm dapagliflozin không khác biệt đáng kể so với giả dược ở bệnh nhân cao tuổi.
2. Dữ liệu từ phân tích của nghiên cứu DAPA-CKD trên bệnh nhân bệnh thận IgA16
Bệnh thận immunoglobulin A (IgA) là một dạng thường gặp của viêm cầu thận. Mặc dù đã áp dụng điều trị bằng thuốc ức chế hệ renin–angiotensin–aldosterone và thuốc ức chế miễn dịch, bệnh vẫn có xu hướng tiến triển đến suy thận. Trong thử nghiệm DAPA-CKD, dapagliflozin đã chứng minh hiệu quả giảm nguy cơ tiến triển đến suy thận và kéo dài thời gian sống ở bệnh nhân BTM có hoặc không mắc đái tháo đường típ 2, bao gồm cả bệnh nhân mắc bệnh thận IgA 16.
Kết quả: Trong số 270 bệnh nhân mắc bệnh thận IgA (254 [94%] được xác nhận bằng sinh thiết thận), 137 người được phân ngẫu nhiên vào nhóm dapagliflozin và 133 người vào nhóm giả dược, theo dõi với thời gian trung vị 2,1 năm. Độ tuổi trung bình là 51,2 tuổi; eGFR trung bình: 43,8 mL/phút/1,73 m²; uACR trung bình: 900 mg/g. Tiêu chí chính là tổng hợp các biến cố gồm: giảm eGFR kéo dài ≥ 50%, suy thận giai đoạn cuối, tử vong do tim mạch hoặc tử vong do nguyên nhân thận. Biến cố chính xảy ra ở 6 bệnh nhân (4%) nhóm dapagliflozin và 20 bệnh nhân (15%) nhóm giả dược (HR: 0,29; KTC 95%: 0,12–0,73). Tốc độ giảm eGFR trung bình lần lượt là –3,5 và –4,7 mL/phút/1,73 m²/năm ở hai nhóm. Dapagliflozin giúp giảm uACR 26,3% so với giả dược. Tỷ lệ biến cố bất lợi dẫn đến ngừng thuốc nghiên cứu tương tự giữa hai nhóm; các biến cố bất lợi nghiêm trọng ít gặp hơn ở nhóm dapagliflozin.
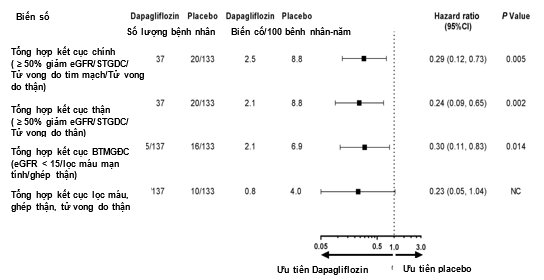
Kết cục chính giữa nhóm sử dụng dapagliflozin và giả dược
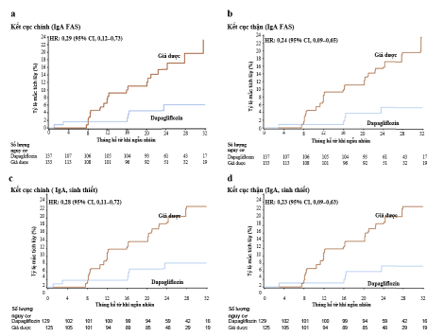
Đường cong tỷ lệ mắc tích lũy trong bệnh thận IgA đối với (a) kết cục chính, (b) kết cục thận, (c) kết cục chính ở bệnh nhân mắc bệnh thận IgA được xác nhận bằng sinh thiết và (d) kết cục thận ở bệnh nhân bị bệnh thận IgA được xác nhận bằng sinh thiết.
(CI: khoảng tin cậy; FAS: bộ phân tích đầy đủ)
Kết luận: DAPA-CKD là thử nghiệm lâm sàng đầu tiên của thuốc ức chế SGLT2 bao gồm cả bệnh nhân bệnh thận IgA, đánh giá hiệu quả của dapagliflozin trong việc làm giảm tiến triển bệnh thận mạn và biến cố tim–thận. Ở phân nhóm này, dapagliflozin làm chậm tốc độ suy giảm eGFR (khác biệt 1,2 mL/phút/1,73 m²/năm) và giảm 71% nguy cơ tương đối của kết cục chính so với giả dược (HR: 0,29; KTC 95%: 0,12–0,73).
3. Dữ liệu từ phân tích của nghiên cứu OPTIMISE-CKD trên bệnh nhân BTM có uACR < 200 mg/g
OPTIMISE-CKD17
OPTIMISE-CKD¹⁷ được thiết kế nhằm so sánh tốc độ giảm độ lọc cầu thận ước tính (eGFR), độ dốc eGFR và các kết cục tử vong do tim–thận hoặc mọi nguyên nhân ở bệnh nhân BTM có hoặc không mắc đái tháo đường típ 2, khi điều trị dapagliflozin 10 mg. Phân tích tập trung vào so sánh hai nhóm có mức albumin niệu/creatinin niệu (uACR) thấp (30–200 mg/g) và cao (>200 mg/g).
Thiết kế nghiên cứu: Đây là một nghiên cứu quan sát mô tả, sử dụng dữ liệu thế giới thực từ một cơ sở dữ liệu uy tín tại Hoa Kỳ. Bệnh nhân BTM không mắc đái tháo đường típ 2 được đưa vào phân tích chính và phân nhóm theo uACR ban đầu: “uACR thấp” (30–200 mg/g) và “uACR cao” (>200 mg/g). Ngưỡng 200 mg/g được lựa chọn dựa trên định nghĩa uACR cao và tiêu chí bao gồm trong các thử nghiệm lâm sàng trước đó¹¹ ¹⁵. Ngoài ra, nhóm bệnh nhân có uACR bình thường hoặc tăng nhẹ (0–29 mg/g) cũng được phân tích. Các tiêu chí đánh giá bao gồm quỹ đạo/độ dốc eGFR, biến chứng tim–thận và tỷ lệ tử vong do mọi nguyên nhân.
Kết quả: Tổng cộng, 1480 bệnh nhân được đưa vào phân tích, gồm 796 bệnh nhân nhóm uACR thấp và 684 bệnh nhân nhóm uACR cao. Tuổi trung bình lần lượt là 75 và 74 tuổi; tỷ lệ nữ tương ứng là 42% và 39%. Sau khi khởi trị dapagliflozin, cả hai nhóm đều ghi nhận sự giảm eGFR thoáng qua khoảng 3 mL/phút/1,73 m² ở giai đoạn đầu, tiếp theo là giai đoạn bảo tồn eGFR trong suốt thời gian theo dõi.
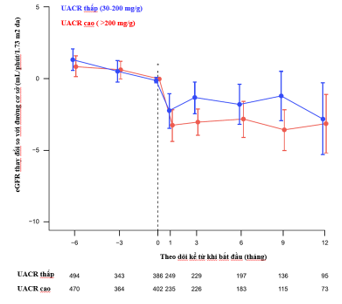
Thay đổi eGFR so với ban đầu theo thời gian sau khi bắt đầu dapagliflozin ở bệnh nhân BTM không mắc đái tháo đường típ 2 tại Hoa Kỳ trong giai đoạn 2021–2023 (sau khi được phê duyệt). *Bắt đầu dapagliflozin liều 10 mg.
Độ dốc eGFR [khoảng tin cậy 95% (CI)] ở nhóm bệnh nhân có uACR thấp là 0,79 mL/phút/1,73 m²/năm (–0,59 đến 2,56) và tương tự ở nhóm bệnh nhân có uACR cao là 0,40 mL/phút/1,73 m²/năm (–0,46 đến 1,38).
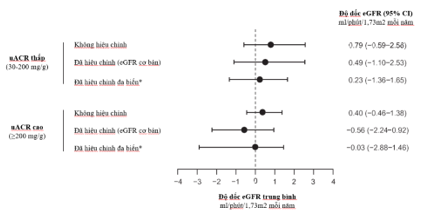
Độ dốc eGFR ở bệnh nhân BTM không mắc đái tháo đường típ 2 khi khởi trị dapagliflozin tại Hoa Kỳ giai đoạn 2021–2023 (sau khi được phê duyệt).
*Đã điều chỉnh theo eGFR ban đầu, tuổi, giới tính, tình trạng suy tim và tỷ lệ sử dụng thuốc ức chế hệ renin–angiotensin (RASi).
Nguy cơ biến cố tim–thận và tỷ lệ tử vong do mọi nguyên nhân tương tự nhau giữa các nhóm. Tỷ lệ nguy cơ đã điều chỉnh lần lượt là 0,89 (95% CI: 0,66–1,19) đối với biến cố tim–thận và 1,10 (95% CI: 0,63–1,92) đối với tử vong do mọi nguyên nhân. Kết quả cũng nhất quán ở phân nhóm có uACR bình thường hoặc tăng nhẹ.
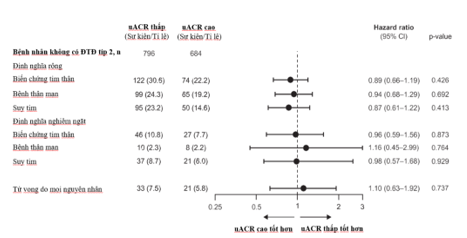
Nguy cơ nhập viện do biến cố tim–thận và tử vong do mọi nguyên nhân sau khi khởi trị dapagliflozin ở bệnh nhân BTM không mắc đái tháo đường típ 2 tại Hoa Kỳ giai đoạn 2021–2023 (sau khi được phê duyệt).
Kết quả đã được điều chỉnh theo tuổi, giới tính, tiền sử nhồi máu cơ tim, đột quỵ, bệnh động mạch ngoại biên, rung nhĩ, suy tim và tỷ lệ sử dụng thuốc ức chế hệ renin–angiotensin (RASi).
Kết luận:
Phân tích cho thấy độ dốc eGFR ở cả hai nhóm bệnh nhân uACR thấp và cao là tương tự, phản ánh hiệu quả bảo vệ thận nhất quán của dapagliflozin ở các mức độ albumin niệu khác nhau. Nguy cơ biến cố tim mạch và tử vong do mọi nguyên nhân ở nhóm uACR cao (đã được chứng minh hiệu quả trong các thử nghiệm lâm sàng) cũng tương tự như nhóm uACR thấp, cho thấy lợi ích đồng đều của dapagliflozin trong bảo vệ tim–thận và giảm tử vong.
Ngoài ra, kết quả cho thấy quỹ đạo eGFR, độ dốc eGFR và nguy cơ biến cố tim–thận không thay đổi khi mở rộng tiêu chí tuyển chọn sang bệnh nhân có uACR bình thường hoặc tăng nhẹ.
Những kết quả này khẳng định rằng điều trị dapagliflozin ở bệnh nhân BTM, bất kể có hay không mắc đái tháo đường và ở mọi mức độ albumin niệu, đều mang lại lợi ích trong bảo vệ thận, giảm biến cố tim mạch và giảm tử vong, đồng thời củng cố khả năng áp dụng rộng rãi trong thực hành lâm sàng.
4. Bằng chứng của Dapagliflozin trên bệnh nhân BTM giai đoạn tiến triển
Một số nghiên cứu khác của Dapagliflozin như DAPA-advKD, RENAL LIFECYCLE, DAPA-HD đã và đang được tiến hành trên đối tượng bệnh nhân BTM tiến triển nặng (giai đoạn 4-5) và bệnh nhân đang điều trị thay thế thận bằng lọc máu chu kỳ. Kết quả của các nghiên cứu này, dự kiến công bố trong thời gian tới, có thể cung cấp thêm bằng chứng về tính an toàn và hiệu quả của SGLT2i ở nhóm bệnh nhân này.
III. Kết luận
Sự ra đời của nhóm thuốc ức chế kênh đồng vận chuyển natri–glucose 2 (SGLT2i) đã mở ra một bước tiến quan trọng trong điều trị bệnh thận mạn, mang lại lợi ích rõ rệt cho cả bệnh nhân có và không có đái tháo đường. Các nghiên cứu lớn như DAPA-CKD và OPTIMISE-CKD đã chứng minh rằng dapagliflozin giúp bảo vệ chức năng thận, giảm biến cố tim mạch và hạ tỷ lệ tử vong ở nhiều nhóm bệnh nhân, bao gồm cả người cao tuổi và bệnh nhân BTM do bệnh thận IgA, với hồ sơ an toàn thuận lợi. Đặc biệt, hiệu quả bảo vệ của dapagliflozin được ghi nhận nhất quán ở cả nhóm bệnh nhân có albumin niệu cao và thấp, cho thấy tác dụng độc lập với mức độ albumin niệu.
Những bằng chứng này hoàn toàn phù hợp với khuyến cáo của KDIGO 2024 và Bộ Y tế Việt Nam, trong đó đề nghị sử dụng SGLT2i cho bệnh nhân BTM (có hoặc không kèm đái tháo đường) khi mức lọc cầu thận ước tính (eGFR) ≥ 20 mL/phút/1,73 m². Việc áp dụng sớm dapagliflozin có thể giúp tối ưu hóa lợi ích bảo vệ thận–tim và cải thiện tiên lượng lâu dài. Các nghiên cứu tiếp theo đang được tiến hành hứa hẹn sẽ mở rộng thêm chỉ định của SGLT2i trong tương lai.
Cảm ơn AstraZeneca hỗ trợ vì mục đích cập nhật và giáo dục y khoa
TÀI LIỆU THAM KHẢO
- Sundstrom J, Bodegard J, Bollmann A et al. Prevalence, out- comes, and cost of chronic kidney disease in a contempo- rary population of 2.4 million patients from 11 countries: the CaReMe BTM study. Lancet Reg Health Eur 2022;20:100438. https://doi.org/10.1016/j.lanepe.2022.100438
- Kovesdy CP. Epidemiology of chronic kidney disease: an up- date 2022. Kidney Int Suppl (2011) 2022;12:7–11. https://doi. org/10.1016/j.kisu.2021.11.003
- Hill NR, Fatoba ST, Oke JL et al. Global prevalence of chronic kidney disease—a systematic review and meta-analysis. PLoS One 2016;11:e0158765. https://doi.org/10.1371/journal. pone.0158765
- GBD Chronic Kidney Disease Collaboration. Global, regional, and national burden of chronic kidney disease, 1990-2017: a systematic analysis for the Global Burden of Disease Study 2017. Lancet North Am Ed 2020;395:709–33. https://doi.org/10. 1016/S0140-6736(20)30045-3
- Schechter M, Melzer Cohen C, Yanuv I et al. Epidemiol- ogy of the diabetes-cardio-renal spectrum: a cross-sectional report of 1.4 million adults. Cardiovasc Diabetol 2022;21:104. https://doi.org/10.1186/s12933-022-01521-9
- Wanner C, Schuchhardt J, Bauer C et al. Clinical characteris- tics and disease outcomes in non-diabetic chronic kidney disease: retrospective analysis of a US healthcare claims database. J Nephrol 2023;36:45–54. https://doi.org/10.1007/ s40620-022-01340-x
- Tangri N, Svensson MK, Bodegard J et al. Mortality, Healthcare burden, and treatment of chronic kidney disease—a multinational, observational study (OPTIMISE-CKD). Kidney360 2024;5:352–62. https://doi.org/10.34067/KID.0000000000000374
- Nuffield Department of Population Health Renal Stud- ies Group; SGLT2 inhibitor Meta-Analysis Cardio-Renal Trialists’ Consortium. Impact of diabetes on the effects of sodium glucose co-transporter-2 inhibitors on kidney outcomes: collaborative meta-analysis of large placebo- controlled trials. Lancet North Am Ed 2022;400:1788–801. https://doi.org/10.1016/S0140-6736(22)02074-8
- Wanner C, Inzucchi SE, Lachin JM et al. Empagliflozin and progression of kidney disease in type 2 diabetes. N Engl J Med 2016;375:323–34. https://doi.org/10.1056/NEJMoa1515920
- Wiviott SD, Raz I, Bonaca MP et al. Dapagliflozin and car- diovascular outcomes in type 2 diabetes. N Engl J Med 2019;380:347–57. https://doi.org/10.1056/NEJMoa1812389
- Heerspink HJL, Stefansson BV, Correa-Rotter R et al. Dapagliflozin in patients with chronic kidney disease. N Engl J Med 2020;383:1436–46. https://doi.org/10.1056/NEJMoa2024816
- Kosiborod M, Cavender MA, Fu AZ et al. Lower risk of heart failure and death in patients initiated on sodium- glucose cotransporter-2 inhibitors versus other glucose- lowering drugs: the CVD-REAL Study (Comparative Ef- fectiveness of Cardiovascular Outcomes in New Users of Sodium-Glucose Cotransporter-2 Inhibitors). Circulation 2017;136:249–59. https://www.ahajournals.org/doi/10.1161/CIRCULATIONAHA.117.029190
- Norhammar A, Bodegard J, Nystrom T et al. Dapagliflozin and cardiovascular mortality and disease outcomes in a population with type 2 diabetes similar to that of the DECLARE-TIMI 58 trial: a nationwide observational study. Diabetes Obes Metab 2019;21:1136–45. https://doi.org/10.1111/dom.13627
- Margaret K. Yu, Priya Vart et al. Effects of Dapagliflozin in Chronic Kidney Disease Across the Spectrum of Age and by Sex Jul;100(1):215-224. doi: 10.1016/j.kint.2021.03.033. Epub 2021 Apr 18.
- David C Wheeler et al. Effects of dapagliflozin on major adverse kidney and cardiovascular events in patients with diabetic and non-diabetic chronic kidney disease: a prespecified analysis from the DAPA-CKD trial. Lancet Diabetes Endocrinol. 2021 Jan;9(1):22-31. doi: 10.1016/S2213-8587(20)30369-7.
- David C. Wheeler et al. A pre-specified analysis of the DAPA-CKD trial demonstrates the effects of dapagliflozin on major adverse kidney events in patients with IgA nephropathy. Kidney Int. 2021 Jul;100(1):215-224. doi: 10.1016/j.kint.2021.03.033. Epub 2021 Apr 18.
- Maria K Svensson , Navdeep Tangri et al. Dapagliflozin treatment of patients with chronic kidney disease without diabetes across different albuminuria levels (OPTIMISE-CKD). Clinical Kidney Journal, Volume 17, Issue 8, August 2024, sfae100, https://doi.org/10.1093/ckj/sfae100.
- Patients with CKD Stages 4-5 [Abstract] at ASN 2024, Journal of the American Society of Nephrology 35(10S):10.1681/ASN.2024aa8zcvkv,October2024 . DOI: 10.1681/ASN.2024aa8zcvkv Abstract: Efficacy and Safety of Dapagliflozin in Patients with CKD Stages 4-5 https://www.asn-online.org/education/kidneyweek/2024/program-abstract.aspx?controlId=4176408







