TÓM TẮT: Tăng huyết áp (THA) là yếu tố nguy cơ tim mạch chính, và điều trị hạ áp là nền tảng để giảm nguy cơ này. Bài tổng quan này so sánh các chứng cứ lâm sàng hiện nay về hạ áp và các biến cố tim mạch của telmisartan và perindopril, trong đó nghiên cứu có chứng cứ rõ ràng nhất tương ứng với mỗi thuốc được đưa ra.
Ji-Guang wang1, Eduardo Pimenta2, Frank Chwallek3
1 Trung tâm nghiên cứu dịch tễ học và thử nghiệm lâm sàng, Viện Tăng Huyết Áp Shanghai, bệnh viện Ruijin, trường Đại học Y khoa Shanghai Jiaotong, Shanghai, Cộng Hòa Nhân dân Trung Hoa.
2Boehringer ingelheim, Sydney, NSw, Úc.
3Boehringer ingelheim Pharma, Biberach an der Riss, Đức.
Biên dịch: Th.S, B.S Nguyễn Văn Tân
Khoa Lão Khoa, BV Đại Học Y Dược TP HCM
{article 1107}• {link}{title}{/link}{/article}
Các dữ liệu được tìm trên PubMed cho các xuất bản của telmisartan và perindopril phải thỏa các tiêu chuẩn sau: 1) các thử nghiệm so sánh đối đầu về giảm huyết áp; và 2) các nghiên cứu biến cố tim mạch (ví dụ như một biến cố tim mạch, tử vong hoặc biến cố nhập viện) trên những bệnh nhân có các nguy cơ tim mạch nhưng không bị suy tim. Trong các thử nghiệm so sánh, điều trị với telmisartan làm giảm một cách có ý nghĩa huyết áp đáy (trough BP) và huyết áp tâm trương trung bình 8 giờ cuối sau uống so với perindopril. Trong phần lớn các nghiên cứu về biến cố tim mạch có nhóm chứng-giả dược trên những bệnh nhân THA, các lợi ích tim mạch của perindopril có liên quan đến điều trị giảm huyết áp. Hiện chưa có các nghiên cứu biến cố tim mạch với telmisartan trên những bệnh nhân THA. Sự vượt trội về lợi ích bảo vệ tim mạch của telmisartan đã được chứng minh trong thử nghiệm ONTARGET (ONgoing Telmisartan Alone and in combination with Ramipril Global Endpoint Trial), trong đó bao gồm những bệnh nhân với mức huyết áp được kiểm soát tại thời điểm ban đầu. Nhìn chung, các thử nghiệm được bàn luận trong tổng quan này củng cố sự thật là perindopril và telmisartan là hai thuốc hạ áp có tác dụng kéo dài làm giảm được huyết áp hơn 24 giờ và là các thuốc có chứng cứ tốt nhất được chứng minh bảo vệ tim mạch. Và cũng có một điều rõ ràng là các lợi ích này không phải “hiệu quả theo nhóm“ (class effect), và thay đổi giữa các thuốc khác nhau trong mỗi nhóm. Do đó, cách tiếp cận tốt nhất trong điều trị là dựa vào nhu cầu của từng bệnh nhân mà chọn những thuốc chuyên biệt dựa trên chứng cứ hơn là khuyến cáo một nhóm thuốc để đạt được các mục đích điều trị.
Các từ khóa:tăng huyết áp, điều trị hạ áp, biến cố lâm sàng, ức chế hệ thống renin-angiotensin, ức chế men chuyển angiotensin, chẹn thụ thể angiotensin.
MỞ ĐẦU
Hệ thống renin-angiotensin (RAS) là một hệ thống điều chỉnh quan trọng thể tích máu, huyết áp động mạch, chức năng mạch máu và tim. 1,2 Angiotensin II là thành phần chính của RAS, nó tác động qua thụ thể AT1.3,4 Ức chế men chuyển angiotensin (ACE) và chẹn thụ thể angiotensin II (ARB) là hai nhóm thuốc khác nhau tác dụng trên RAS.1 Cả hai thuốc ức chế ACE và ARB dự phòng bệnh tim mạch qua việc hạ huyết áp, nhưng các lợi ích mang lại của chúng còn vượt xa hơn cả việc hạ huyết áp, và do đó, hiện nay chúng được xem như là thuốc chọn lựa đầu tiên trong điều trị THA có tổn thương cơ quan đích và bệnh thận tiến triển. 5-8
Ức chế ACE và ARBs đã được chứng minh trong các thử nghiệm so sánh đối đầu (head-to-head) để đánh giá hiệu quả bảo vệ tim mạch. Tuy nhiên, ARB có tác dụng phụ ít hơn và sự tuân thủ của bệnh nhân tốt hơn.9,10 Cả ức chế ACE và ARB có tác dụng chống tăng sinh mảng xơ vữa và làm giảm được các biến cố lâm sàng ở những bệnh nhân có nguy cơ cao. Các thuốc này cũng đã được đề nghị trong các khuyến cáo điều trị giảm nguy cơ tim mạch trên những bệnh nhân đái tháo đường và tăng huyết áp 11, và ở những bệnh nhân tăng huyết áp có vi đạm niệu, rối loạn chức năng thận, bệnh thận giai đoạn cuối và đái tháo đường. 12
Mặc dù ức chế ACE và ARB được so sánh khi đánh giá hiệu quả theo nhóm, nhưng cơ bản thì các thuốc trong cả hai nhóm có sự khác nhau về mặt dược lý. Do đó, nếu chỉ dựa trên trung bình của nhóm có thể sẽ không cho thấy được cục diện đầy đủ. Điều này đã được công nhận gần đây trong khuyến cáo suy tim của Hội Tim Châu Âu (ESC), 13 mà khuyến cáo này đã tổng hợp lại chứng cứ của mỗi loại thuốc hơn là các nhóm thuốc. Với tinh thần như vậy, chúng tôi tổng hợp lại chứng cứ bảo vệ tim của đại diện hai nhóm thuốc phổ biến nhất- telmisartan và perindopril. Cả hai thuốc này đều có thời gian bán hủy dài với khoảng 20 giờ cho telmisartan và 17 giờ cho perindopril với liều một lần mỗi ngày và hiệu quả kéo dài trong ít nhất 24 giờ.14,15 Telmisartan có ái lực gắn kết cao và phân ly chậm trên thụ thể AT1.16 Sự gắng kết của perindoprilat, một dạng chuyển hóa hoạt động của perindopril, với protein huyết tương, chủ yếu ACE, chỉ khoảng 20% và phụ thuộc vào nồng độ.14 Đào thải perindoprilat bị giảm ở người cao tuổi và ở những bệnh nhân có suy tim hoặc suy thận. Sự đào thải của telmisartan thì không thay đổi ở những bệnh nhân này. Telmisartan và perindopril đã được chứng minh có hiệu quả và dung nạp tốt trong điều trị THA. 17-21
Mục tiêu của tổng quan này là để so sánh các chứng cứ lâm sàng hiện nay về việc hạ áp và biến cố tim mạch của telmisartan và perindopril. Chúng tôi chọn để tổng quan và đánh giá các thử nghiệm có đối chứng, ngẫu nhiên và loại trừ các phân tích tổng hợp. Điều này được điều chỉnh với các ý kiến trong khuyến cáo của Hội Tim và Hội Tăng Huyết Áp châu Âu 2013 (ESH/ESC) cho rằng tính vượt trội tương đối của một nhóm thuốc hơn nhóm thuốc khác được thấy trong phân tích tổng hợp là phần lớn dựa trên sai lệch chọn lựa.
CHỌN LỰA NGHIÊN CỨU
Dữ liệu trên PubMed được tìm cho tất cả các nghiên cứu chính về telmisartan và perindopril đã được xuất bản, thỏa các tiêu chuẩn sau: 1) các thử nghiệm so sánh đối đầu về giảm huyết áp; và 2) các nghiên cứu biến cố tim mạch (ví dụ như một biến cố tim mạch, tử vong hoặc biến cố nhập viện) trên những bệnh nhân có các nguy cơ tim mạch nhưng không bị suy tim.
Năm nghiên cứu so sánh telmisartan và perindopril đã được xác định. Trong các nghiên cứu này, hai nghiên cứu có hạ áp được xem là tiêu chí chính,22,23 và ba nghiên cứu còn lại có tiêu chí chính khác: 1) so sánh hiệu quả dãn mạch phụ thuộc nội mạc (endothelium-dependent vasodilation) trên động mạch ngoại biên của những bệnh nhân THA;24 2) so sánh hiệu quả trên phì đại thất trái ở bệnh nhân cao tuổi bị đái tháo đường và THA nguyên phát;25 và 3) so sánh hiệu quả trên chức năng tiểu cầu/ nội mô và trên đông máu/ly giải huyết khối.26 Chỉ có hai nghiên cứu hạ áp được đưa vào tổng quan này.
Sáu nghiên cứu biến cố tim mạch của perindopril27-32 và ba nghiên cứu trên lợi ích tim mạch của telmisartan33-35 được tìm thấy. Trong các nghiên cứu này, năm nghiên cứu của perindopril và tất cả ba nghiên cứu của telmisartan được đưa vào tổng quan. Một nghiên cứu perindopril trên bệnh nhân suy tim được loại trừ.28
CÁC THỬ NGHIỆM SO SÁNH ĐỐI ĐẦU VỀ ĐIỀU TRỊ HẠ ÁP CHO BỆNH NHÂN TĂNG HUYẾT ÁP NHẸ ĐẾN TRUNG BÌNH
Trong một nghiên cứu kéo dài 12 tuần- nghiên cứu EVERESTE (EVERESTE (EValuation de l’Efficacite RESiduelle du TElmisartan) trên 441 bệnh nhân,23 huyết áp tâm trương đáy (trough diastolic BP) được thấy giảm một cách có ý nghĩa ở nhóm telmisartan 40 mg hơn nhóm perindopril 4 mg, cả ở nhóm tự đo huyết áp (87,6 so với 89,6 mmHg, P <0,05) và nhóm đo huyết áp trong bệnh viện (88,7 so với 91,3 mmHg, P <0,005) sau 12 tuần. Các phát hiện tương tự cũng đã được thấy cho huyết áp tâm thu đáy (trough systolic BP) (nhóm tự đo huyết áp 139,3 so với 143,3 mmHg, P <0,005; nhóm đo huyết áp trong bệnh viện 144,0 so với 148 mmHg, P <0,05). Các thay đổi từ lúc ban đầu đến tuần thứ 12 trên huyết áp tâm trương đáy cao hơn một cách có ý nghĩa ở nhóm telmisartan 40 mg so với nhóm perindopril 4 mg, cả ở nhóm tự đo huyết áp (- 6,6 mmHg so với – 5,1 mmHg với sự khác biệt điều trị được hiệu chỉnh là – 1,4 mmHg, khoảng tin cậy 95% [CI] – 2,74 đến – 0,14 mmHg; P=0,03) (hình 1) và nhóm đo huyết áp trong bệnh viện (theo thứ tự là – 8,8 mmHg so với – 6.3 mmHg, với sự khác biệt điều trị được hiệu chỉnh là – 2,5 mmHg, CI 95% từ – 4,11 đến – 0,89 mmHg; P=0,002). Các phát hiện tương tự cũng đã được thấy trên huyết áp tâm thu đáy (nhóm tự đo huyết áp: – 12,3 mmHg so với – 8,9 mmHg với sự khác biệt điều trị được hiệu chỉnh là – 3,4 mmHg, CI 95% từ – 5,69 đến – 1,08 mmHg; P=0,004) (hình 1) và nhóm đo huyết áp trong bệnh viện: – 13,9 mmHg so với – 10,9 mmHg với sự khác biệt điều trị được hiệu chỉnh là – 3,4 mmHg, CI 95% từ – 6,24 đến – 0,64 mmHg; P=0,016. Tỷ lệ phần trăm ho được ghi nhận cao hơn ý nghĩa ở nhóm perindopril (5%) so với telmisartan (<1%, P=0,007).
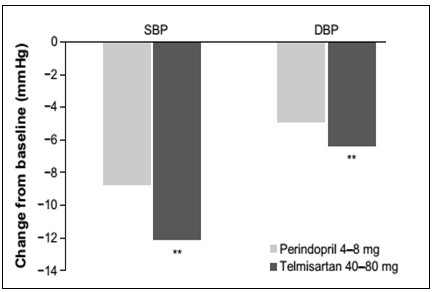
Hình 1.Giảm huyết áp tại nhà ở nhóm telmisartan và perindopril.
Chú ý:** P <0,01 so với perindopril. Dữ liệu từ Ragot và cộng sự 23
Viết tắt:DBP, huyết áp tâm trương; SBP, huyết áp tâm thu.
Trong một nghiên cứu tiến cứu, ngẫu nhiên, 60 bệnh nhân có THA nhẹ đến trung bình (SBP 140-180 mmHg, DBP 90-100 mmHg) được đều trị telmisartan 80 mg hoặc perindopril 4 mg trong thời gian 6 tuần 22. Huyết áp đo tại bệnh viện trung bình (độ lệch chuẩn) giảm từ 167,4 (9,4)/102,2 (4,7) mmHg lúc ban đầu xuống còn 139,7 (8,3)/89,8 (4,7) mmHg tại thời điểm 6 tuần ở nhóm telmisartan 40 mg và từ 167,6 (6,0)/101,4 (3,9) mmHg xuống còn 141,7 (6,9)/91,3 (5,3) mmHg ở nhóm perindopril 4 mg. Giảm huyết áp tâm trương trung bình 8 giờ cuối sau uống thì cao hơn có ý nghĩa ở nhóm bệnh nhân được điều trị với telmisartan so với nhóm perindopril (P<0,05). Tỷ lệ phần trăm bệnh nhân có giá trị DBP 24 giờ <85 mmHg ở nhóm dùng telmisartan cao hơn ý nghĩa so với nhóm perindopril (theo thứ tự là 66,6% so với 46,6%, P<0,05). Ho được ghi nhận 6,6% ở nhóm perindopril và không có phần trăm nào ở nhóm điều trị với telmisartan.
CÁC THỬ NGHIỆM BIẾN CỐ TIM MẠCH
Trong thử nghiệm PRORESS (Perindopril pROtection aGainst REcurrent Stroke Study),27 6.105 bệnh nhân có tiền sử đột quỵ hoặc thiếu máu não thoáng qua trong vòng 5 năm trước đây được phân ngẫu nhiên dùng perindopril 4mg/ngày ± indapamide 2,5 mg/ngày (ngoại trừ ở Nhật, dùng 2,0 mg/ngày) hoặc giả dược. Không có điểm cắt giới hạn huyết áp thấp hơn đưa vào thử nghiệm. Huyết áp trung bình tại thời điểm bắt đầu nghiên cứu là 147/86 mmHg. Qua 4 năm theo dõi, perindopril ± indapamide làm giảm huyết áp tâm thu được 9 mmHg và huyết áp tâm trương được 4 mmHg so với giả dược. Điều trị tích cực làm giảm được tử vong và đột quỵ không tử vong (tiêu chí chính) khoảng 28% và các biến chứng tim mạch nặng khoảng 26%. Giảm nguy cơ tương đối thì tương tự ở nhóm có THA và không THA. Trong một phân tích dưới nhóm, kết hợp điều trị cho thấy giảm được sự gia tăng huyết áp cơ bản khoảng 12/5 mmHg và nguy cơ đột quỵ khoảng 43%. Các lợi ích được thấy tương tự cho nhóm bệnh nhân có và không có THA. Đơn trị liệu với perindopril làm giảm được huyết áp 5/3 mmHg. Tuy nhiên, dù huyết áp có giảm đi chăng nữa nhưng đơn trị liệu với perindopril không làm giảm được nguy cơ đột quỵ.
Các phát hiện với perindopril đơn trị liệu trái ngược với những gì thấy được từ nghiên cứu HOPE (Heart Outcomes Prevention Evaluation), trong nghiên cứu HOPE thì ramipril làm giảm được đột quỵ khoảng 32% so với giả dược.36 Không có chứng cứ rõ ràng về tính không đồng nhất trên tỷ số nguy cơ giữa các nhóm tham gia nghiên cứu, được xác định theo thời gian giữa người tham gia và các biến cố (<6 tháng hoặc 6 tháng tới 5 năm). Do sự phân phối vào nhóm đơn trị liệu hoặc kết hợp không được ngẫu nhiên, và sự tùy ý điều trị của các bác sĩ lâm sàng, nên nghiên cứu này cho thấy những bệnh nhân được thu thập vào nhóm điều trị kết hợp thường trẻ tuổi hơn, đa phần là nam giới và có mức huyết áp cao hơn tại thời điểm bắt đầu nghiên cứu, có bệnh động mạch vành nhiều hơn và được đưa vào nghiên cứu sớm hơn sau khi bị biến cố mạch máu não hơn so với nhóm nhận đơn trị liệu.27
Sự hiệu chỉnh thống kê cho các đặc điểm đưa vào không loại bỏ đi tính không đồng nhất, huyết áp đề nghị và thay đổi ngẫu nhiên được xem như là các lý do dẫn đến không thấy được các lợi ích dự phòng đột quỵ với perindopril đơn trị liệu.37 Nghiên cứu HYVET (HYpertension in the Very Elderly Trial)38 là một thử nghiệm lâm sàng ngẫu nhiên, mù đôi, có nhóm chứng trên 3.845 bệnh nhân ≥80 tuổi và có mức huyết áp ≥160 mmHg (trung bình huyết áp lúc ngồi là 170/90,8 mmHg). Bệnh nhân được dùng indapamide loại tác dụng kéo dài 1,5 mg hoặc giả dược. Perindopril (2 hoặc 4 mg) hoặc giả dược được thêm vào nếu cần để đạt huyết áp mục tiêu 150/80 mmH. Tại thời điểm 2 năm theo dõi, 73,4% bệnh nhân ở nhóm được nhận điều trị kết hợp và 25,8% ở nhóm điều trị indapamide đơn thuần được thấy. Trung bình huyết áp lúc ngồi giảm 15,0/6,1 mmHg ở nhóm điều trị tích cực so với nhóm giả dược sau 2 năm theo dõi. Điều trị tích cực làm giảm được 30% tử vong hoặc đột quỵ không tử vong (tiêu chí chính), giảm 39% tỷ lệ tử vong do đột quỵ, giảm 21% tử vong do mọi nguyên nhân, giảm 23% tử vong do nguyên nhân tim mạch và giảm 64% tỷ lệ suy tim. Nghiên cứu này cho thấy điều trị THA với indapamide có hay không kết hợp với perindopril làm giảm một cách có ý nghĩa nguy cơ tử vong do đột quỵ hoặc tử vong do mọi nguyên nhân ở bệnh nhân THA rất cao tuổi. Trong một nghiên cứu mở của HYVET,39 tất cả bệnh nhân được nhận điều trị tích cực, cho thấy có sự khác biệt ý nghĩa trên tỷ lệ tử vong toàn bộ và tử vong do tim mạch, bất kể có hay không bệnh nhân được điều trị tích cực trước đây hoặc giả dược, củng cố thêm nữa các lợi ích sớm và lâu dài của điều trị THA trên bệnh nhân cao tuổi.39
Không giống như chế độ liều linh động trong nghiên cứu PROGRESS và HYVET, trong nghiên cứu ADVANCE (Action in Diabetes and Vascular disease: preterAx and diamicroN-MR Controlled Evaluation),32 11.140 bệnh nhân ≥65 tuổi bị đái tháo đường típ 2 được phân ngẫu nhiên nhận một liều kết hợp cố định perindopril/indapamide hoặc giả dược cùng với điều trị hiện có. Không có tiêu chuẩn huyết áp được đưa vào, và huyết áp trung bình tại thời điểm bắt đầu nghiên cứu là 145/81 mmHg. Các khuyến cáo tại thời điểm này đề nghị huyết áp mục tiêu cho bệnh nhân đái tháo đường nên thấp hơn 130/80 mmHg.40 Qua thời gian 4,3 năm theo dõi, huyết áp giảm được trung bình 5,6/2,2 mmHg ở nhóm điều trị kết hợp so với giả dược. Điều trị tích cực làm giảm được nguy cơ tương đối của các biến cố nặng trên mạch máu lớn và nhỏ khoảng 9% (P=0,04) (tiêu chí chính, được định nghĩa là tử vong do tim mạch, đột quỵ không tử vong, nhồi máu cơ tim không tử vong và bệnh thận nặng hơn hoặc mới hoặc bệnh về mắt do đái tháo đường). Các biến cố giảm có ý nghĩa được thấy trên mạch vành và thận nhưng không có ý nghĩa trên mạch máu não hoặc mắt. Sự giảm khác biệt trên các biến cố mạch máu lớn và nhỏ thì tương tự nhưng không có ý nghĩa. Điều trị tích cực làm giảm được nguy cơ tử vong tương đối do tim mạch 18% (P=0,03) và tử vong do mọi nguyên nhân 14% (P=0,03). Hơn ¾ bệnh nhân tham gia nghiên cứu nhận thuốc điều trị hạ áp trong thời gian nghiên cứu và hơn 90% nhận hơn một loại thuốc điều trị hạ đường huyết.32 Tương tự như nghiên cứu PROGRESS và HYVET, các lợi ích thấy được trong nghiên cứu này có thể do giảm huyết áp nhiều hơn ở nhóm perindopril-indapamide. Hơn nữa, hiệu quả ngoài huyết áp của perindopril được đưa ra và điều này ít được thấy ở nhóm dùng giả dược, 55% bệnh nhân thật sự nhận được perindopril tại thời điểm cuối của quá trình theo dõi (thêm 5% được điều trị với một loại ức chế ACE khác). 41
Trong nghiên cứu ASCOT-BPLA BPLA (Anglo-Scandinavian Cardiac
Outcomes Trial – Blood Pressure-Lowering Arm),29 19.257 bệnh nhân tuổi từ 40-79 bị THA và có ít nhất 3 yếu tố nguy cơ tim mạch được phân ngẫu nhiên nhận điều trị hoặc là amlodipin 5-10 mg hoặc atenolol 50-100 mg. Perindopril 4–8 mg và bendroflumethiazide 1,25–2,5 mg (kết hợp kali) theo thứ tự được thêm vào nhóm amlodipin và atenolol nếu cần. Trung bình huyết áp ngồi lúc bắt đầu nghiên cứu là 164/95 mmHg. Giá trị huyết áp luôn thấp hơn xuyên suốt trong quá trình nghiên cứu được thấy ở nhóm amlodipin (khác biệt trung bình 2,7/1,9 mmHg), với sự khác biệt lớn nhất tại thời điểm 3 tháng (5,9/2,4 mmHg). Nghiên cứu được kết thúc sớm do sự giảm tử vong tim mạch có ý nghĩa được thấy ở nhóm amlodipin (theo dõi trung bình 5,5 năm). Chế độ điều trị dựa trên amlodipin dự phòng các biến cố tim mạch nặng và ít gây ra đái tháo đường hơn chế độ điều trị dựa trên atenolol. Tuy nhiên, không có sự khác biệt ý nghĩa trên biến cố kết hợp của nhồi máu cơ tim không tử vong (bao gồm nhồi máu cơ tim im lặng) và tử vong do bệnh động mạch vành (tiêu chí chính) giữa hai nhóm điều trị, có lẽ do nghiên cứu này chưa đủ mạnh vì kết thúc sớm. Perindopril được thêm vào nhóm điều trị amlodipin không sớm hơn 6 tuần sau khởi đầu điều trị amlopdipin. Nhìn chung, suốt trong quá trình nghiên cứu, trung bình 50% bệnh nhân dùng amlodipin + perindopril (39,1% tại thời gian trong năm đầu tiên và 54,2% ≥6 năm), và 55% dùng atenolol + bendroflumethiazide).
Mặc dù hạ áp nhiều được thấy trong nghiên cứu này ở cả hai nhóm nghiên cứu, nhưng giảm huyết áp đạt được với nhóm điều trị amlodipin cao hơn nhóm điều trị với atenolol, đặc biệt trong năm đầu tiên. Các lợi ích tim mạch khi đạt được huyết áp mục tiêu sớm tại thời điểm 6 tháng cũng đã được chứng minh trong các nghiên cứu lâm sàng tiến cứu. Chẳng hạn như trong nghiên cứu VALUE (Valsartan Antihypertensive Long-term Use Evaluation),42 bệnh nhân có đáp ứng ngay với thuốc hạ áp (được định nghĩa là những bệnh nhân khi chuyển từ chế độ điều trị trước đây sang thuốc khởi đầu trong nghiên cứu không bị tăng huyết áp tại thời điểm 1 tháng, hoặc những người chưa được điều trị trước đây có giảm huyết áp tâm thu ≥10 mmHg) có giảm ý nghĩa các biến cố tim mạch hơn nhóm không đáp ứng điều trị ngay trong thời gian nghiên cứu.43 Trong nghiên cứu CAFE (Conduit Artery Functional Evaluation), một phân tích lớn dưới nhóm của nghiên cứu ASCOT, huyết áp tâm thu đo ở cánh tay trong quá trình nghiên cứu không có sự khác biệt ý nghĩa giữa các nhóm điều trị, nhưng huyết áp tâm thu động mạch chủ trung tâm về cơ bản thấp hơn ở nhóm điều trị với amlodipine ±perindopril (4,3 mmHg, CI 95% từ 3,3-5,4; P<0,0001); sự khác biệt này giữa huyết áp động mạch chủ trung tâm và cánh tay thì hằng định theo thời gian trong suốt nghiên cứu CAFE.44 Sự khác biệt trong giảm huyết áp trung tâm với chế độ điều trị amlodipin cho thấy có sự góp phần trên lợi ích tim mạch của amlodipin trong nghiên cứu này.44
Kết quả của nghiên cứu ASCOT-BPLA cũng khẳng định rằng hầu hết bệnh nhân THA cần ít nhất hai thuốc điều trị THA để đạt được huyết áp mục tiêu.29 Nghiên cứu này, cùng với nghiên cứu ACCOMPLISH (Avoiding Cardiovascular events through COMbination Therapy in Patients LIving with Systolic Hypertension),45 nhìn chung được xem như đã cung cấp các chứng cứ về ưu điểm của chẹn kênh canxi kết hợp với ức chế RAS hơn là chẹn beta/lợi tiểu trong dự phòng các biến cố tim mạch ở những bệnh nhân có nguy cơ cao.
Hiện chưa có nghiên cứu biến cố tim mạch của telmisartan trên dân số THA. Tuy nhiên, hiệu quả điều trị THA của telmisartan đã được nghiên cứu trong một số thử nghiệm lâm sàng trên dân số bệnh nhân tương tự với thử nghiệm biến cố tim mạch của perindopril.46-48 Tuy vậy, sự so sánh trực tiếp không thể thực hiện được giữa telmisartan và perindopril, do sự khác biệt trong thiết kế nghiên cứu và thời gian thử nghiệm.
CÁC THỬ NGHIỆM BIẾN CỐ TIM MẠCH TRÊN BỆNH NHÂN CÓ HUYẾT ÁP ĐƯỢC KIỂM SOÁT
Nghiên cứu PREAMI (Perindopril and Remodeling in Elderly with Acute Myocardial Infarction),30 là thử nghiệm mù đôi, ngẫu nhiên, có đối chứng trên 1.252 bệnh nhân ≥65 tuổi có phân suất tống máu thất trái ≥40% và nhồi máu cơ tim cấp gần đây được phân ngẫu nhiên nhận perindopril 8 mg/ngày hoặc giả dược trong 12 tháng. Tiêu chí chính kết hợp bao gồm tử vong, nhập viện vì suy tim hoặc tái cấu trúc thất trái (được xác định khi tăng ≥8% thể tích cuối tâm trương thất trái đo bằng định lượng trên siêu âm tim 2-D) xảy ra ở 181 bện nhân (35%) ở nhóm perindopril và 290 bệnh nhân (57%) ở nhóm giả dược (giảm nguy cơ tuyệt đối 0,22, CI 95% 0,16-0,28; P<0,001). Tổng số 28% bệnh nhân nhóm perindopril và 51% bệnh nhân nhóm giả dược bị tái cấu trúc thất trái. Điều trị một năm với perindopril 8 mg/ngày cho thấy giảm được tiến triển tái cấu trúc thất trái, nhưng không có liên quan đến dự hậu lâm sàng tốt hơn.
Nghiên cứu EUROPA (The EUropean trial on Reduction Of cardiac events with Perindopril in patients with stable coronary Artery disease),31 là thử nghiệm lâm sàng ngẫu nhiên, mù đôi, có đối chứng trên 12.218 bệnh nhân tuổi từ ít nhất 18 mà không có chứng cứ lâm sàng suy tim và có chứng cứ của bệnh động mạch vành, tiền căn nhồi máu cơ tim cũ, điều trị tái tưới máu bằng can thiệp mạch vành qua da hoặc phẫu thuật bắc cầu nối mạch vành, hoặc có chứng cứ hẹp ≥70% một hoặc hơn các nhánh chính của động mạch vành, được phân ngẫu nhiên dùng perindopril 8 mg một lần mỗi ngày hoặc giả dược (bảng 1). Thời gian theo dõi trung bình là 4,2 năm. Tại thời điểm ban đầu, huyết áp trung bình là 137/82 và trung bình huyết áp trong thời gian điều trị mù đôi ở nhóm giả dược cao hơn nhóm perindopril là 5/2 mmHg. Mặc dù giảm được huyết áp, nhưng perindopril không làm giảm được nguy cơ đột quỵ. Điều trị với perindopril có liên quan đến giảm 20% nguy cơ tương đối trong tiêu chí chính bao gồm tử vong do tim mạch, nhồi máu cơ tim, hoặc ngưng tim so với giả dược (8 so với 10%, P=0,0003) (bảng 1 và hình 2A). Mặc dù hiệu quả lợi ích của perindopril được thấy cho tất cả các thành phần của tiêu chí kết hợp chính, nhưng chỉ có giảm nguy cơ ở nhóm “nhồi máu cơ tim không tử vong“ đạt được mức ý nghĩa thống kê.49 Trong một phân tích dưới nhóm đã được xác định trước trên những bệnh nhân có hay không có tiền sử nhồi máu cơ tim cũ, sự khác biệt ý nghĩa chỉ thấy được ở nhóm bệnh nhân nhồi máu cơ tim cũ. Kết quả này không được hiệu chỉnh cho việc giảm huyết áp, và sự giảm này trên các biến cố tim mạch cho thấy tốt hơn những điều được mong đợi là giảm huyết áp trung bình 5/2 mmHg đạt được với perindopril.
Nghiên cứu PRoFESS The PRoFESS (Prevention Regimen For Effectively avoiding Second Strokes)34 là một nghiên cứu được thiết kế theo kiểu 2×2 (two-by-two factorial design) trên 20.332 bệnh nhân ≥50 tuổi được phân ngẫu nhiên nhận telmisartan 80 mg mỗi ngày hoặc giả dược cùng với điều trị chuẩn (hoặc aspirin + dipyridamole tác dụng kéo dài hoặc clopidogrel) với thời gian theo dõi trung vị là 15 ngày sau đột quỵ thiếu máu cục bộ cấp. Hầu hết (74%) bệnh nhân tham gia nghiên cứu có tiền sử THA, và huyết áp trung bình tại thời điểm ban đầu là 144,1/83,8 mmHg. Sau thời gian theo dõi trung bình 2,5 năm, huyết áp trung bình ở nhóm telmisartan giảm thấp hơn 3,8/2,0 mmHg so với giả dược. Thêm telmisartan với thuốc hạ áp khác sớm sau đột quỵ thiếu máu não và liên tục trong 2,5 năm không làm giảm ý nghĩa tỷ lệ đột quỵ tái phát, các biến cố tim mạch nặng hoặc đái tháo đường mới mắc so với điều trị chuẩn.
Bảng 1.Các thử nghiệm biến cố tim mạch với telmisartan và perindopril trên bệnh nhân THA được kiểm soát.
|
Nghiên cứu |
Bệnh nhân |
Ngẫu nhiên |
Điều trị |
Thời gian |
Tiêu chí chính* |
|
EUROPA31 |
Nam và nữ ≥18 tuổi không có suy tim và có bệnh động mạch vành |
12.218 |
Perindopril 8 mg/ngày hoặc giả dược |
Theo dõi trung bình 4,2 năm |
Perindopril vượt trội hơn giả dược 488 (8%) ở nhóm perindopril;603 (10%) ở nhóm giả dược RRR 20%, CI 95% 9-29 |
|
ONTARGET35 |
Bệnh nhân có bệnh mạch vành, mạch máu ngoại biên hoặc mạch máu não hoặc đái tháo đường với tổn thương cơ quan đích |
25.620 |
Ramipril 10 mg/ngày; Telmisartan 80 mg/ngày; kết hợp điều trị ramipril 10 mg với telmisartan 80 mg |
Theo dõi trung vị 4,7 năm |
Telmisartan không hơn ramipril 1.412 (16,5%) ở nhóm ramipril; 1423 (16,7%) ở nhóm telmisartan RR 1,01; CI 95% 0,94-1,09 (so với ramipril) 1.386 (16,3%) ở nhóm kết hợp RR0,99; CI 95% 0,92-1,07 (so với ramipril) |
Chú ý: * tử vong do tim mạch, nhồi máu cơ tim hoặc ngưng tim trong EUROPA; tiêu chí kết hợp tử vong do tim mạch, nhồi máu cơ tim, đột quỵ hoặc nhập viện vì suy tim trong ONTARGET.
Viết tắt: CI: khoảng tin cậy, RR: giảm nguy cơ, RRR: giam nguy cơ tương đối.
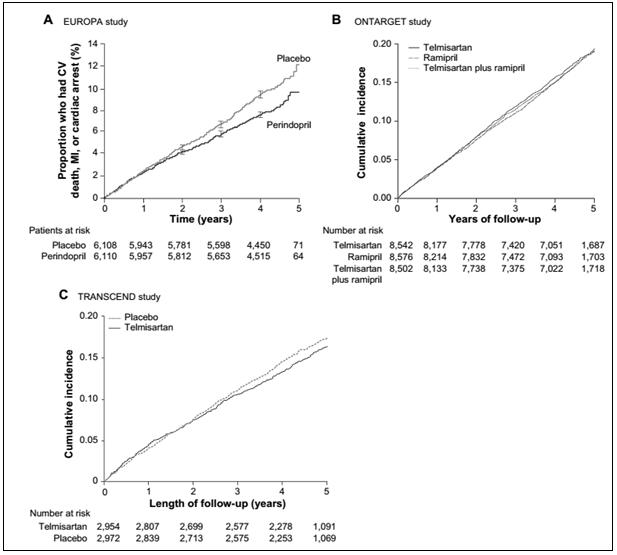
Hình 2.Các biến cố chính * kết quả từ nghiên cứu EUROPA,31 ONTARGET,35 và TRANSCEND.33 (A) nghiên cứu EUROPA đánh giá tính vượt trội của perindopril so với giả dược. (B) nghiên cứu ONTARGET đánh giá tính không hơn kém của telmisartan so với ramipril được xác định khi HR ở dưới đường được xác định trước. (C) nghiên cứu TRANSCEND đánh giá có hay không telmisartan so với giả dược làm giảm được biến cố chính xảy ra ở nhóm bệnh nhân bệnh tim mạch hoặc đái tháo đường có nguy cơ cao và không có suy tim và không dung nạp với ức chế ACE.
Chú ý:* tử vong tim mạch, nhồi máu cơ tim hoặc ngưng tim trong EUROPA; biến cố kết hợp của tử vong do tim mạch, nhồi máu cơ tim, đột quỵ hoặc nhập viện vì suy tim trong ONTARGET và TRANSCEND
(A) In lại từ the Lancet, 362, Fox KM, Efficacy of perindopril in reduction of cardiovascular events among patients with stable coronary artery disease: randomised, doubleblind, placebo-controlled, multicentre trial (the eUROPA study), 782–788, copyright © (2003), với sự cho phép của elsevier. 31
(B) In lại từ N Engl J Med, Yusuf S, Teo KK, Pogue J, et al, Telmisartan, ramipril, or both in patients at high risk for vascular events, 358, 1547–1559, copyright © (2008) Massachusetts Medical Society. Với sự cho phép của Hội Y khoa Massachusetts.35
(C) In lại từ The Lancet, 372, Yusuf S, Teo K, Anderson C, et al, effects of the angiotensin-receptor blocker telmisartan on cardiovascular events in high-risk patients intolerant to angiotensin-converting enzyme inhibitors: a randomised controlled trial, 1174–1183, copyright (2008), với sự cho phép của elsevier.33
Viết tắt: ACE: ức chế men chuyển angiotensin, CV: tim mạch; HF: suy tim, HR: tỷ số nguy cơ, MI: nhồi máu cơ tim.
Phần 2 đang cập nhật……







