BS.CKII. NGUYỄN TRUNG HẬU
Viện Tim mạch Việt Nam – Bệnh viện Bạch Mai
I. GIỚI THIỆU
Tăng huyết áp, hút thuốc lá, đái tháo đường và rối loạn lipid máu là các yếu tố nguy cơ lớn có thể thay đổi của bệnh lý động mạch vành. Trong các yếu tố này, tăng huyết áp thường gặp nhất và có nhiều bằng chứng mạnh mẽ về mối liên quan mật thiết với các biến cố chính. Tăng huyết áp là yếu tố nguy cơ độc lập chính đối với bệnh lý động mạch vành ở mọi nhóm tuổi, chủng tộc và giới tính. Huyết áp động mạch cao hơn 130/80mmHg được ghi nhận ở 69% bệnh nhân nhập viện vì đau ngực. Mỗi mức tăng huyết áp tâm thu 20 mmHg (hoặc huyết áp tâm trương 10 mmHg) sẽ tăng gấp đôi nguy cơ xảy ra biến cố mạch vành gây tử vong.Điều này được lý giải bởi huyết áp cao làm gia tăng áp lực lên thành động mạch, từ đó có thể dẫn đến nứt vỡ các mảng xơ vữa, làm hạn chế hoặc cản trở dòng máu lưu thông trong động mạch vành, gây ra các biểu hiện cơn đau thắt ngực.
Lubsen và cộng sự khảo sát tỷ lệ tử vong do tim mạch trong 6 năm ở bệnh nhân bệnh động mạch vành ổn định kèm theo tăng huyết áp và nhận thấy tỷ lệ này cao hơn 1,68 lần so với bệnh nhân có huyết áp bình thường1. Granger và cộng sự, trong một nghiên cứu đã ghi nhận tỷ lệ tử vong tại bệnh viện của bệnh nhân hội chứng mạch vành cấp có kèm theo tăng huyết áp cao hơn đáng kể so với bệnh nhân không có tăng huyết áp đi kèm2. Các nghiên cứu đã cho thấy 50-60% bệnh nhân bệnh mạch vành mắc tăng huyết áp kèm theo và 13% bệnh nhân mắc tăng huyết áp bị bệnh lý bệnh mạch vành3. Tỷ lệ lưu hành cao và kết quả cục xấu hơn của bệnh động mạch vành và tăng huyết áp có thể gây ra mối đe doạ và gánh nặng to lớn cho sức khoẻ cộng đồng cũng như sự quan tâm của bệnh nhân, bác sĩ cũng như các cơ sở chăm sóc sức khoẻ.
Một loạt các cơ chế sinh lý bệnh góp phần vào nguồn gốc của tình trạng tăng huyết áp và tổn thương các cơ quan đích, bao gồm cả bệnh lý động mạch vành. Những cơ chế này bao gồm tăng hoạt động hệ thần kinh giao cảm và hệ Renin-Angiotensin-Aldosteron; thiếu sót trong việc giải phóng hoặc hoạt động của thuốc giãn mạch; tăng hoạt tính của các cytokine gây viêm trong hệ thống động mạch; đặc biệt là tăng độ cứng mạch máu và rối loạn chức năng nội mô. Các cơ chế sinh lý bệnh này giúp đưa là các mục tiêu điều trị hữu hiệu để phòng ngừa và kiểm soát cả bệnh tăng huyết áp và bệnh lý động mạch vành.
Khuyến cáo của Hội Tim mạch Việt Nam, dựa trên các chứng cứ mới và tổng hợp cập nhật từ các hướng dẫn chẩn đoán và điều trị tăng huyết áp của các Hiệp hội tăng huyết áp trên thế giới, đưa ra ngưỡng huyết áp cần điều trị thuốc là ≥ 130/85 mmHg ở nhóm tuổi 18-69 tuổi và ≥ 140/90 mmHg ở người trên 70 tuổi ở các bệnh nhân tăng huyết áp có bệnh mạch vành. Đích huyết áp tâm thu hướng tới ở nhóm bệnh nhân này trong ranh giới từ 120 đến < 130 mmHg ở nhóm tuổi 18 – 69, từ 130 đến < 140 mmHg ở người trên 70 tuổi và có thể thấp hơn nếu dung nạp được. Trong nghiên cứu BPLTTC (Blood Pressure Lowering Treatment Trialists Collaboration) cho thấy cứ giảm 5 mmHg huyết áp tâm thu sẽ làm giảm 10% nguy cơ mắc các biến cố tim mạch chính (MACEs), giảm 13% nguy cơ đột quỵ và giảm 5% tử vong do tim mạch4. Nghiên cứu STEP ở các bệnh nhân tăng huyết áp từ 60 – 80 tuổi, nhận thấy điều trị nhóm huyết áp tâm thu đạt mục tiêu trong ranh giới 110-130 mmHg làm giảm 26% các kết cục tiên phát và thứ phát so với nhóm huyết áp tâm thu mục tiêu 130-150 mmHg5.
Chúng tôi giới thiệu một ca lâm sàng vào viện trong bệnh cảnh tăng huyết áp kèm theo bệnh lý mạch vành mạn, bệnh nhân có sự tiến triển tốt về triệu chứng lâm sàng khi được kiểm soát hiệu quả và tích cực con số huyết áp.
II. CASE LÂM SÀNG
Bệnh nhân nam, 54 tuổi, nghề nghiệp giáo viên, vào viện vì tình trạng mệt và đau tức ngực thành từng cơn. Tình trạng bệnh diễn biến trong 1 tuần trước khi vào viện, bệnh nhân mệt và tức ngực thành từng cơn, mỗi cơn kéo dài 5-10 phút, xuất hiện bất kể thời gian trong ngày. Cơn tức ngực xuất hiện ở vùng trước ngực trái, đau kiểu tức nặng, không lan sang các hướng khác của ngực. Trong ngày vào viện, bệnh nhân có nhiều cơn mệt và tức ngực hơn.
Bệnh nhân có tiền sử tăng huyết áp phát hiện 5 năm, huyết áp cao nhất ghi nhận là 170/100 mg, hiện đang điều trị hàng ngày bằng 1 viên telmisartan 40 mg uống buổi sáng, 1 viên amlodipine 5 mg uống buổi tối, 1 viênbisoprolol 2.5 mg uống buổi tối. Bệnh nhân thường xuyên tự đo huyết áp tại nhà, với mức huyết áp dao động 140 – 150 mmHg huyết áp tâm thu, 85-90 mmHg huyết áp tâm trương. Ngoài ra, bệnh nhân đang điều trị tình trạng tăng cholesterol máu bằng rosuvastatin 10mg ngày 1 viên uống buổi tối. Bệnh nhân hút thuốc lá 30 năm nay, hiện tại bệnh nhân vẫn còn hút thuốc trung bình 0,5 bao/ngày. Tiền sử gia đình bệnh nhân có bố mẹ đều bị mắc tăng huyết áp, bố của bệnh nhân mất do một cơn tai biến mạch máu não. Bệnh nhân thỉnh thoảng có sử dụng bia rượu và vẫn duy trì tập thể dục hàng ngày khoảng 30-40 phút.
Tại thời điểm khám bệnh, bệnh nhân mệt nhưng không có triệu chứng đau tức ngực, huyết áp ghi nhận là 155/95 mmHg đều ở cả 2 tay. Tiếng tim đều và không có tiếng thổi bệnh lý, thông khí phổi tốt 2 bên.
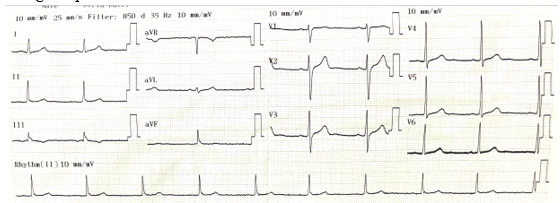
Kết quả điện tim: nhịp xoang, tần số 62 chu kỳ/phút, trục trung gian, không có rối loạn dẫn truyền và không có bất thường ST-T.
Kết quả siêu âm tim: thành thất trái dày, buồng thất trái không giãn, kích thước và chức năng tâm thu thất trái trong giới hạn bình thường, không rối loạn chức năng tâm trương, áp lực động mạch phổi bình thường.
Kết quả Xquang ngực: bóng tim không to, trường phổi 2 bên sáng, không có các bất thường trên phim chụp.
Kết quả siêu âm ổ bụng: gan nhiễm mỡ, kích thước thận bình thường. Siêu âm doppler động mạch thận: vận tốc trong giới hạn bình thường, không hẹp tắc mạch thận.
Kết quả xét nghiệm máu: hồng cầu 5.1 G/L, Glucose 4.7 mmol/L, Creatinin 82 μmol/L, Troponin T hs 4.1 ng/L, Cholesterol toàn phần 6.2 mmol/L, Triglycerid 1.1 mmol/L, LDL-C 3.9 mmol/L.
Bệnh nhân được chẩn đoán Tăng huyết áp –Rối loạn lipid máu – Hội chứng mạch vành mạn. Phác đồ điều trị bao gồm phối hợp 1 viên Perindopril/Indapamide/Amlodipine 5/1.25/5 mg uống buổi sáng, 1 viên Bisoprolol 2.5 mg uống buổi tối, 1 viên Rosuvastatin 20 mg uống buổi tối.
Sau 2 ngày điều trị, bệnh nhân đỡ mệt, huyết áp đo tại giường từ 120-130 mmHg/70-75 mmHg, tần số tim 60-65 chu kỳ/phút. Bệnh nhân được chụp MSCT 128 dãy động mạch vành với kết quả: mảng xơ vữa gây hẹp 40% động mạch liên thất trước đoạn 2 (LAD II), 30% động mạch mũ đoạn 2 (LCx II). Phác đồ điều trị được bổ sung 1 viên aspirin 81 mg uống buổi sáng, bệnh nhân xuất viện sau 3 ngày điều trị với đơn thuốc ngoại trú như trên, hẹn tái khám sau 01 tháng.
Tại thời điểm tái khám, bệnh nhân mô tả đã hết tình trạng mệt, không còn cảm giác tức nặng ngực, huyết áp bệnh nhân tự đo tại nhà trong khoảng 120-130 mmHg huyết áp tâm thu/70-80 mmHg huyết áp tâm trương, tần số tim 60-65 chu kỳ/phút. Bệnh nhân không có bất kỳ tác dụng phụ không mong muốn nào với phác đồ thuốc điều trị. Chính vì vậy, bệnh nhân được kê tiếp tục phác đồ điều trị như trên, đánh giá lại mỗi 3 tháng.
| Chẩn đoán | Tăng huyết áp – Rối loạn lipid máu – Bệnh mạch vành mạn |
| Phác đồ điều trị | 1. Perindopril/Indapamide/Amlodipine 5/1.25/5mg x 1 viên,
sau ăn sáng 2. Aspirin 81mg x 1 viên, sau ăn sáng 3. Bisoprolol 2.5mg x 1 viên, sau ăn tối 4. Rosuvastatin 20mg x 1 viên, sau ăn tối |
III. BÀN LUẬN
Mục tiêu chính của điều trị tăng huyết áp là ngăn ngừa các bệnh tim mạch do tăng huyết áp và giảm tỷ lệ tử vong bằng cách kiểm soát huyết áp đạt mục tiêu tối ưu. Các khuyến cáo hiện nay khuyến nghị mục tiêu điều trị nên được cá thể hoá theo tuổi của bệnh nhân, bệnh đồng mắc, các yếu tố nguy cơ tim mạch cùng tồn tại và khả năng dung nạp của bệnh nhân. Với bệnh nhân có bệnh lý động mạch vành, khuyến cáo hiện nay là đưa huyết áp tâm thu từ 120 đến < 130 mmHg với bệnh nhân dưới 70 tuổi, từ 130 đến <140 mmHg với bệnh nhân trên 70 tuổi và có thể thấp hơn nếu có thể dung nạp được.Chiến lược khởi trị cũng có sự thay đổi từ khuyến cáo về quản lý và điều trị tăng huyết áp của Hội Tim mạch Việt Nam năm 2018 tới khuyến cáo năm 2022. Với khuyến cáo hiện nay, nên bắt đầu điều trị tăng huyết áp bằng phối hợp hai thuốc với liều thấp, thường được định nghĩa là một nửa của liều thông thường. Nếu không đạt được huyết áp mục tiêu với sự kết hợp hai thuốc liều thấp, hoặc tăng liều của thuốc hạ áp ban đầu lên liều đầy đủ hoặc thêm thuốc hạ áp thứ ba. Thời gian để xem xét nâng liều hoặc chuyển sang phối hợp ba thuốc là 1 tháng sau khi bắt đầu điều trị. Nhu cầu sử dụng nhiều loại thuốc đã được chứng minh trong nhiều thử nghiệm lâm sàng điều trị tăng huyết áp mang tính bước ngoặt quy mô lớn ở các khu vực địa lý và quần thể bệnh nhân khác nhau. Trong các thử nghiệm này, những người tham gia trong bình cần hai thuốc trở lên, một số trường hợp cần tới bốn loại thuốc để đạt được huyết áp mục tiêu.
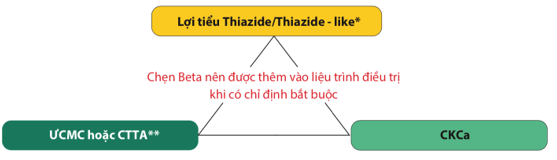
| ƯCMC: ức chế men chuyển; CTTA: chẹn thụ thể angiotensin II;
CKCa: chẹn kênh canxi *Lợi tiểu Thiazide – like được ưu tiên hơn lợi tiểu Thiazide **ƯCMC ưu tiên hơn CTTA ở bệnh nhân tăng huyết áp kèm suy tim hoặc tăng huyết áp sau nhồi máu cơ tim |
Một điểm đáng chú ý nữa được nhấn mạnh trong các khuyến cáo mới nhất hiện nay, đó là việc ưu tiên sử dụng viên thuốc cố định, trong đó hai hay ba loại thuốc huyết áp được phối hợp trong một viên thuốc dạng nang hoặc viên cứng.Viên phối hợp nên bao gồm các nhóm thuốc mà khi sử dụng cùng nhau sẽ có tác dụng bỏ sung hoặc hiệp đồng trong việc hạ huyết áp. Trong đó hầu hết khuyến nghị sử dụng ba nhóm thuốc hạ huyết áp chính: (A) thuốc ức chế hệ thống renin-angiotensin-aldosterone (RAAS), bao gồm hai phân nhóm chính: thuốc ức chế men chuyển (ƯCMC) hoặc thuốc chẹn thụ thể angiotensin II (CTTA); (C) thuốc chẹn kênh canxi (CKCa); (cD) thuốc lợi tiểu Thiazide và Thiazide – like. Lợi điểm đầu tiên của dạng phối hợp này là tăng hiệu quả kiểm soát huyết áp so với việc sử dụng phối hợp trong các viên thuốc riêng rẽ.Trong thử nghiệm ngẫu nhiên có đối chứng ACCOMPLISH có số lượng bệnh nhân rất lớn với hơn 11500 người tham gia, hơn 70% bệnh nhân có thể đạt được mục tiêu huyết áp <140/90 mmHg thông qua việc sử dụng liệu pháp viên phối hợp6. Chương trình tăng huyết áp do Kaiser Permanente thực hiện ở California áp dụng viên cố định và chứng minh tỷ lệ kiểm soát huyết áp tăng lên một cách đáng kể (đến khoảng 85%) và đồng đều trên nhiều nhóm nhân khẩu học, bao gồm cả giới tính, chủng tộc và sắc tộc. Các lợi ích khác của việc sử dụng viên phối hợp bao gồm giảm gánh nặng thuốc, giảm được các tác dụng phụ và biến cố bất lợi của một thuốc đơn lẻ khi nó được sử dụng dưới dạng đơn trị liệu và cải thiện việc tuân thủ dùng thuốc7.
Bệnh nhân trong trường hợp của chúng tôi đã được chẩn đoán tăng huyết áp trong một thời gian kéo dài, đã được điều trị với ba nhóm thuốc khác nhau ở dạng rời bao gồm 1 thuốc chẹn thụ thể angiotensin II, 1 thuốc chẹn kênh canxi và 1 thuốc chẹn beta giao cảm. Thuốc chẹn beta giao cảm được sử dụng ở bệnh nhân này ngoài tác dụng hạ huyết áp còn mục đích điều trị cơn đau thắt ngực của bệnh lý mạch vành mạn. Tình trạng bệnh mạch vành của bệnh nhân được chẩn đoán dựa trên kết hợp triệu chứng lâm sàng và kết quả chụp cắt lớp vi tính đa dãy động mạch vành. Tuy nhiên, huyết áp của bệnh nhân vẫn không đạt được mục tiêu điều trị trên nhóm bệnh nhân tăng huyết áp kèm theo bệnh lý động mạch vành.Chính vì vậy, chúng tôi quyết định duy trì sử dụng viên thuốc chẹn beta giao cảm với liều lượng như cũ, đồng thời chuyển đổi sang dạng phối hợp ba thuốc trong một viên cố định perindopril/indapamide/amlodipine hàm lượng 5/1.25/5 mg.Sự lựa chọn này vừa nhằm kết hợp nhiều nhóm thuốc có tác dụng trên các cơ chế khác nhau nhằm làm tăng hiệu quả hạ huyết áp, đồng thời làm giảm số lượng viên thuốc cần sử dụng, từ đó tăng tính tuân thủ điều trị của bệnh nhân. Việc lựa chọn này được chứng minh sau 2 ngày điều trị, bệnh nhân đã đạt được mục tiêu huyết áp mong muốn. Theo thời gian theo dõi, bệnh nhân đáp ứng tốt với thuốc, không xảy ra các biến cố hay tác dụng không mong muốn, khả năng dung nạp của bệnh nhân tốt. Từ các kết quả như vậy, chúng tôi quyết định duy trì viên thuốc phối hợp 3 nhóm perindopril/indapamide/amlodipine 5/1.25/5 mg để điều trị lâu dài cho bệnh nhân này.
IV. KẾT LUẬN
Ca lâm sàng là một trường hợp bệnh nhân tăng huyết áp kèm theo bệnh lý động mạch vành mạn chưa được kiểm soát tốt. Các khuyến cáo hiện này ưu tiên phối hợp thuốc trong viên cố định để đạt được mục tiêu huyết áp điều trị. Bằng việc sử dụng phối hợp ba trong viên cố định perindopril/indipamide/amlodipine 5/1.25/5 mg, bệnh nhân đã được kiểm soát tình trạng huyết áp với sự đáp ứng tốt và dung nạp cao.
TÀI LIỆU THAM KHẢO
(1) Lubsen, J.; Wagener, G.; Kirwan, B.-A.; Brouwer, S. D.; Poole-Wilson, P. A. Effect of Long-Acting Nifedipine on Mortality and Cardiovascular Morbidity in Patients with Symptomatic Stable Angina and Hypertension: The ACTION Trial. Journal of Hypertension2005, 23 (3), 641–648. https://doi.org/10.1097/01.hjh.0000160223.94220.29.
(2) Granger, C. B. Predictors of Hospital Mortality in the Global Registry of Acute Coronary Events. Arch Intern Med2003, 163 (19), 2345. https://doi.org/10.1001/archinte.163.19.2345.
(3) Hajar, R. Risk Factors for Coronary Artery Disease: Historical Perspectives. Heart Views2017, 18 (3), 109. https://doi.org/10.4103/HEARTVIEWS.HEARTVIEWS_106_17.
(4) Nazarzadeh, M.; Canoy, D.; Bidel, Z.; Copland, E.; Rahimi, K.; Teo, K.; Davis, B. R.; Chalmers, J.; Pepine, C. J.; Woodward, M. The Blood Pressure Lowering Treatment Trialists’ Collaboration: Methodological Clarifications of Recent Reports. Journal of Hypertension2022, 40 (5), 847–852. https://doi.org/10.1097/HJH.0000000000003107.
(5) Zhang, W.; Zhang, S.; Deng, Y.; Wu, S.; Ren, J.; Sun, G.; Yang, J.; Jiang, Y.; Xu, X.; Wang, T.-D.; Chen, Y.; Li, Y.; Yao, L.; Li, D.; Wang, L.; Shen, X.; Yin, X.; Liu, W.; Zhou, X.; Zhu, B.; Guo, Z.; Liu, H.; Chen, X.; Feng, Y.; Tian, G.; Gao, X.; Kario, K.; Cai, J. Trial of Intensive Blood-Pressure Control in Older Patients with Hypertension. N Engl J Med2021, 385 (14), 1268–1279. https://doi.org/10.1056/NEJMoa2111437.
(6) Jamerson, K.; Weber, M. A.; Bakris, G. L.; Dahlöf, B.; Pitt, B.; Shi, V.; Hester, A.; Gupte, J.; Gatlin, M.; Velazquez, E. J. Benazepril plus Amlodipine or Hydrochlorothiazide for Hypertension in High-Risk Patients. N Engl J Med2008, 359 (23), 2417–2428. https://doi.org/10.1056/NEJMoa0806182.
(7) DiPette, D. J.; Skeete, J.; Ridley, E.; Campbell, N. R. C.; Lopez‐Jaramillo, P.; Kishore, S. P.; Jaffe, M. G.; Coca, A.; Townsend, R. R.; Ordunez, P. Fixed‐dose Combination Pharmacologic Therapy to Improve Hypertension Control Worldwide: Clinical Perspective and Policy Implications. J of Clinical Hypertension2019, 21 (1), 4–15. https://doi.org/10.1111/jch.13426.







