I. Mở đầu
Mặc dù can thiệp mạch vành qua da tiên phát (Primary Percutanenuos Coronary Intervention- PPCI) là hiệu quả hơn điều trị tiêu sợi huyết (TSH) đối với bệnh nhân (BN) nhồi máu cơ tim (NMCT) ST chênh lên, nhưng lợi ích về tử vong này phụ thuộc vào nguy cơ của BN và thời gian
BV Nhân dân 115
I. Mở đầu
Mặc dù can thiệp mạch vành qua da tiên phát (Primary Percutanenuos Coronary Intervention- PPCI) là hiệu quả hơn điều trị tiêu sợi huyết (TSH) đối với bệnh nhân (BN) nhồi máu cơ tim (NMCT) ST chênh lên, nhưng lợi ích về tử vong này phụ thuộc vào nguy cơ của BN và thời gian từ lúc khởi phát triệu chứng tới lúc thực hiện tái tưới máu(1-4). Khi thời gian chậm trễ thực hiện PPCI càng tăng, lợi ích về tử vong càng giảm (hình 1). Chiến lược PPCI có thể không làm giảm tử vong khi chậm hơn 60- 90 phút so với sử dụng ngay các thuốc TSH chọn lọc (hình 2,3).
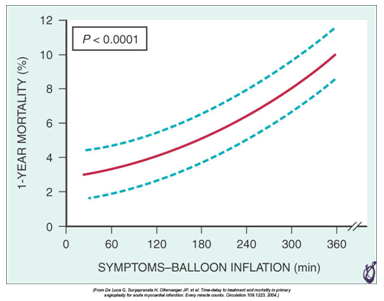
Hình 1. Khi thời gian từ lúc có triệu chứng – nong bong càng kéo dài, tỉ lệ tử vong/năm càng tăng (5).
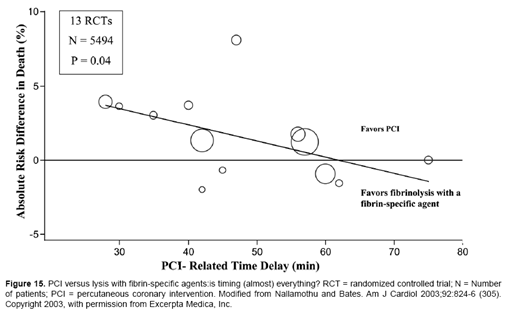
Hình 2. Khi thời gian chậm trễ do PPCI kéo dài quá 60 phút, lợi ích của PPCI có thể giảm đi so với TSH (1).
Tuy nhiên, nhiều tác giả không nhất trí với giá trị 60- 90 phút này và có những nghiên cứu cho thấy lợi ích tử vong vẫn còn, ngay cả khi thời gian PPCI trễ có thể lên tới 3 giờ! Ngoài ra, gần đây, một số nghiên cứu sổ bộ cho thấy trì hoãn thời gian can thiệp còn tùy thuộc vào nguy cơ của BN.
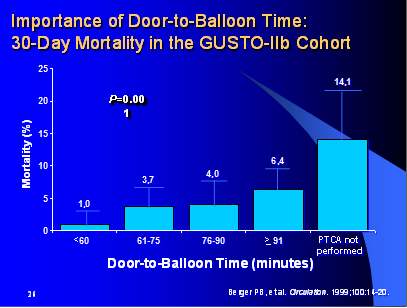
Hình 3. Nghiên cứu GUSTO-IIb cũng cho thấy lợi ích giảm tỉ lệ tử vong nếu can thiệp trước 90 phút, đăc biệt dưới 60 ph (6).
BN NMCT ST chênh lên đến BV nếu trễ > 3h kể từ khi khởi phát triệu chứng, chúng ta có thể để BN chờ làm PPCI (nếu ở BV có khả năng can thiệp) hoặc chuyển ngay đến BV có khả năng can thiệp nếu thời gian còn cho phép và không có chống chỉ định (hình 4). Nhưng nếu BN đến trong 3h đầu thì thời gian chờ đợi bao lâu là chấp nhận? Đặc biệt nhóm BN NMCT nguy cơ cao vốn là lợi ích rất lớn của PPCI. Ngoài ra, trong hoàn cảnh của chúng ta, khi bệnh BN NMCT ST chênh lên vào cấp cứu, đôi lúc kinh tế chưa sẵn sàng và phòng thông tim bận không thể làm được ngay (hầu hết các BV hiện nay chỉ có một máy DSA). Bài viết này nhằm mục đích giúp các bác sĩ ước tính thời gian chờ đợi can thiệp của BN dựa trên nguy cơ của họ để từ đó có quyết định chiến lược tái tưới máu kịp thời và thích hợp. Bài viết của tác giả Tarantinin. G và CS đăng trên tạp chí tim mạch châu Âu tháng 11. 2009, chúng tôi giới thiệu với mục đích tham khảo. Trong một số trường hợp chúng ta có thể được phép PPCI sau 90 phút đến phòng thông tim tuỳ theo thời gian khi có triệu chứng tới lúc nhập viện và nguy cơ của BN.
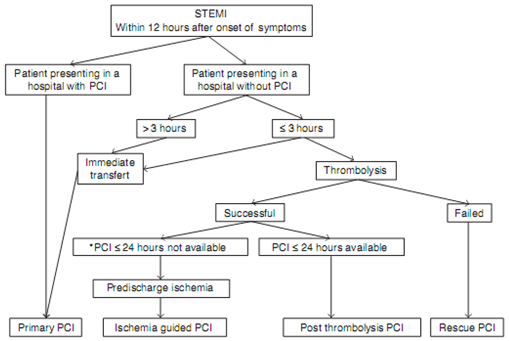
Hình 4. Chiến lược tái tưới máu hiện nay. Nếu BN đến BV có khả năng PCI, nên PPCI. Nếu BN đến BV không có khả năng can thiệp và trên 3h khới phát triệu chứng, nên chuyển ngay đến BV có khả năng can thiệp. Nếu trước 3h, hoặc là chuyển ngay hoăc TSH rồi sau đó chuyển lên BV có khả năng can thiệp (4)
II. Chiến lược tái tưới máu trong NMCT ST chênh lên
BN NMCT ST chênh lên có tỉ lệ huyết khối mạch vành làm tắc động mạch rất cao nên cần tái tưới máu với mục tiêu hồi phục lưu lượng của động mạch gây nhồi máu càng sớm càng nhiều càng tốt và cải thiện tưới máu cơ tim vùng nhồi máu.
Có 3 biện pháp chính tái thông mạch máu là sử dụng thuốc TSH, PPCI và phẫu thuật bắc cầu (CABG). Mỗi phương pháp đều có những ưu nhược điểm và điều kiện thực hiện nhất định, do vậy cần lựa chọn phương pháp tái tưới máu thích hợp cho từng BN cụ thể. Bảng 1 nêu các bước lựa chọn biện pháp tái tưới máu. Trong thực hành chúng ta cần tính toán sao cho thực hiện tái tưới máu càng sớm càng tốt để cứu được nhiều vùng cơ tim. Hình 5 cho thấy, giai đoạn 3 giờ đầu, là thời kỳ phụ thuộc thời gian rất chặt chẽ và mục tiêu của thời kỳ này là cứu vãn cơ tim. Giai đoạn 3 – 12 h cũng phụ thuộc thời gian nhưng mục đích là mở thông động mạch gây nhồi máu, mức phụ thuộc thời gian không còn khắt khe như trong 3 giờ đầu. Ví dụ, BN vào viện sau 2h khởi phát triệu chứng (D), nếu chúng ta thực hiện tái tưới máu trễ sau 4h (B), 8h (A) hiệu quả của tái tưới máu giảm rất nhiều. Ngay cả khi chúng ta thực hiện tái tưới máu sau 2h (điểm C), hiệu quả của tái tưới máu càng giảm đi hơn 30%. Do vậy, nếu BN vào sớm trước 2h khởi phát triệu chứng thì phải thực hiện tái tưới máu ngay trong vòng 60-90 phút. Ngược lại, nếu bệnh nhân vào sau khởi phát 4h, chúng ta có can thiệp vào thời điểm B và A thì hiệu quả cũng không giảm đi bao nhiêu.
Bên cạnh mối liên quan về thời gian, nguy cơ của BN cũng là một yếu tố ảnh hưởng đến tử vong. Ở BN nguy cơ thấp, lợi ích của can thiệp sẽ không có lợi nhiều như BN nguy cơ cao (hình 6) (5,7,8).
Hình 5. Hiệu quả của tái tưới máu theo thời gian từ lúc khởi phát triệu chứng
Hình 6. Tỉ lệ tử vong và biến cố Tm ( tử vong, tái NMCT, đột quỵ ) ở BN nguy cơ thấp điều trị với TSH ( đường đen chấm ) hay PPCI ( đỏ chấm ) và BN nguy cơ cao điều trị TSH ( đen liền ) hay PPCI ( đỏ liền ). Ơ nhóm nguy cơ thấp, sự khác biệt không có ý nghĩa thống kê. Nhưng ở nhóm nguy cơ cao, lợi ích về tử vong và biến cố giảm có ý nghĩa ở nhóm PPCI (7)
Theo các hướng dẫn hiện hành đối với BN NMCT ST chênh lên, nếu PPCI trễ hơn 90 phút thực hiện điều trị bằng TSH ngay. Vậy điều này có đúng với mọi BN?
III. Thời gian trễ có thể chấp nhận được của PPCI (9):
Tarantinin. G và cộng sự đã thực hiện phân tích 16 nghiên cứu thử nghiệm lâm sàng gồm 6281BN, so sánh trực tiếp lợi ích trên tử vong 30 ngày của PPCI so với TSH từ 1990 – 2008. Mục đích là tìm mối liên quan, điều chỉnh theo thời gian từ lúc khởi phát tới lúc nhập viện, nguy cơ tử vong và thời gian trễ liên quan với PPCI. Thời gian trễ liên quan PPCI là hiệu số giữa thời gian trung bình cửa sổ-bóng (Door -to-baloon) và thời gian cửa sổ-kim (Door-to-needle). Chậm trễ nhập viện là thời gian từ lúc khởi phát triệu chứng đến lúc nhập viện. Lợi ích sống sót được tính bằng tử vong 30 ngày sau tiêu sợi huyết hoặc tử vong 30 ngày sau PPCI. Các tác giả đã tính ra được phương trình thể hiện mối liên quan giữa lợi ích tử vong, nguy cơ tử vong ban đầu tính theo thang điểm TIMI cho ST chênh lên (sơ đồ 1) và thời gian trễ can thiệp từ lúc khởi bệnh đến lúc nhập viện với :
z = 0,59x – 0,033y – 0,0003w – 1,3
(z: giảm nguy cơ tuyệt đối tử vong trong 30 ngày của PPCI so với tiêu sợi huyết. x là nguy cơ tử vong tính theo thang điểm TIMI cho ST chênh lên (sơ đồ 1), y là thời gian trễ PPCI, và w là thời gian từ lúc khởi phát triệu chứng tới lúc nhập viện)
Với giá trị z = 0, (PPCI không lợi hơn tiêu sợi huyết), thì có thể tính được thời gian trễ tối đa của PPCI:
y = (0,59x – 0,0003w – 1,3)/ 0,033.
Sơ đồ 1. Thang điểm TIMI cho NMCT ST chênh lên dự báo TV 30 ngày. Thang điểm gồm 8 dấu hiệu, tổng điểm tối đa là 14. Các dấu hiệu bao gồm: tuổi (65-74 là 2 điểm, >= 75 là 3 điểm ), HA tâm thu ( < 100mmhg : 3 điểm ), nhịp tim ( > 100 lần/ph: 2 điểm ), độ Killip II-IV ( 2 điểm ), ST chênh lên thành trước hay block nhánh trái ( 1 đ ), ĐTĐ/tiền sử THA/ tiền sử Đau thắt ngực ( 1đ ), cân nặng < 67 kg ( 1 đ ), thời gian tới lúc điều trị > 4h ( 1 đ ). Nguy cơ TV ghi trên đầu mỗi cột điểm.
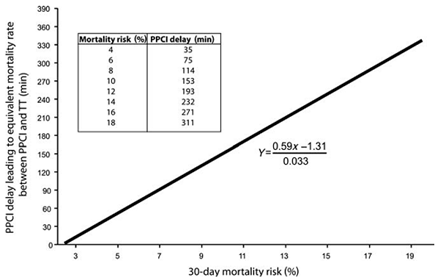
Hình 7. Trễ thời gian PPCI ảnh hưởng tới lợi ích sống còn của PPCI so với TSH dựa trên nguy cơ khác nhau của BN nhập việu sau 3 giờ khởi phát triệu chứng. Tuỳ theo nguy cơ tử vong theo thang điểm TIMI là 4, 6 hay 8…thời gian chờ sẽ là 35, 75, 114 phút tương ứng (9).
Trên cơ sở này, bác sĩ sẽ quyết định có nên chờ can thiệp không hay nên thực hiện TSH ngay nếu không có chống chỉ định. Hình 7 minh họa thời gian trễ tối đa cho BN nhập viện vào sau 3h với các nguy cơ khác nhau sẽ là bao nhiêu. Nếu thời gian nhập viện trễ hơn thì thời gian trễ sẽ ít đi với cùng 1 mức nguy cơ và ngược lại.
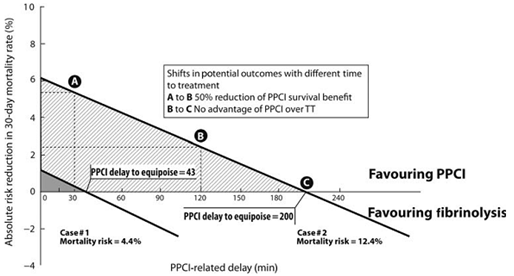
Hình 8. Minh hoạ lợi ích tử vong của PPCI so với TSH trên 2 trường hợp lâm sàng ( xem chi tiết trong bài) (9).
IV. Bàn luận
Như vậy, ta thấy rằng thời gian trì hoãn PPCI phụ thuộc nhiều vào nguy cơ của BN và thời gian từ lúc khởi phát cho tới lúc nhập viện. Kết quả nghiên cứu này cho phép chúng ta linh hoạt hơn, không quá cứng nhắc theo hướng dẫn hiện nay. Trước đây thời gian trì hoãn < 60 phút, nay < 90 phút cho mọi BN.
Tại châu Âu, tỉ lệ dùng TSH là khoảng 40 % (10). Tại TP.HCM, tỉ lệ dùng TSH là 12,2 %. Thời gian cửa-bóng 124 phút. Có những trường hợp thời gian cửa-bóng lên đến 300 phút. Có nhiều lý do làm chậm thời gian cửa-bóng: phối hợp chưa tốt giữa bộ phận cấp cứu – tim mạch can thiệp, tim mạch can thiệp chậm trễ do nhiều lý do, đặc biệt là thời gian chờ BN hoàn tất thủ tục can thiệp (thường do khâu đợi than nhân BN đồng ý và vấn đề tài chính) (11). Với cơ sở tính toán này, cho phép bác sĩ quyết định nên lựa chọn chiến lược nào: TSH ngay hay chờ để PPCI hoặc chuyển lên bệnh viện có thể thực hiện được kỹ thuật này.
Ví dụ, như ở hình 8, BN nam, 50 tuổi, có đái tháo đường, bị NMCT ST chênh lên thành trước, vào viện sau 3h khởi phát triệu chứng, huyết động ổn, nguy cơ TIMI sẽ là 3 (4,4% tử vong sớm). Thời gian trễ PPCI chấp nhận được sẽ là (9):
y = (0,59 x 4,4 – 0,0003x 180 – 1,3) / 0,033 ≈ 43 phút.
Như vậy, nếu thực hiện PPCI sau 43 phút thì lợi ích sẽ không hơn so với TSH. Ngược lại, nếu BN nam, 74 tuổi, NMCT ST chênh lên thành trước cũng nhập viện sau 3h khởi phát triệu chứng nhưng huyết động không ổn, nguy cơ TIMI là 5 (12,4% tử vong sớm). Thời gian trễ chấp nhận được sẽ là (
9):
y = (0,59 x 12,4 – 0,0003x 180 – 1,3) / 0,033 ≈ 200 phút.
Điều này nghĩa là lợi ích của PPCI có thể tới hơn 3h và một lần nữa chứng tỏ rằng ở BN chỉ điều trị tái tưới máu bằng PPCI (không thể dùng TSH), bất kỳ sự chậm trễ nào trong tái tưới máu đều có ảnh hưởng đến tử vong, đặc biệt với BN nguy cơ cao, và thời gian trễ trong PPCI có thể không phải lúc nào cũng < 120 phút. Như ví dụ trên hình 8 cho thấy, nếu thực hiện PPCI ở thời điểm B (sau 120 phút), lợi ích sống còn của PPCI sẽ giảm đi 50% so với thực hiện ở thời điểm A (sau 30 phút). Nếu thực hiện ở thời điểm C thì lợi ích của PPCI không hơn gì so với phương pháp TSH (9).
V. Kết luận
Dựa trên kết quả nghiên cứu của Tarantinin. G và CS, chúng ta có thể ước tính được thời gian trễ PPCI cho BN NMCT ST chênh lên khi đến bệnh viện trước 3h, qua đó quyết định chọn biện pháp tái tưới máu hiệu quả nhất. Cũng cần lưu ý là thuốc TSH nếu dùng phải là thuốc chọn lọc.
Các bước cần thực hiện:
1. Xác định thời gian từ lúc khởi phát triệu chứng tới lúc nhập viện
2. Xác định nguy cơ tử vong theo thang điểm TIMI cho ST chênh lên.
3. Tính thời gian chờ tối đa cho PPCI theo phương trình:
y = (0,59x – 0,0003w – 1,3)/ 0,033.
4. Quyết định chọn biện pháp tái tưới máu tuỳ theo thời gian chờ tối đa.
Tài liệu tham khảo
1. 2007 Focused Update Guideline for Management of Pts with ST Elevation Myocardial Infarction
2. 2008 ESC Guidelines of Management of Acute MI in Pts with Persistent ST-Segment elevation
3. Kushner.FG et al: 2009 Focused Update : ACC/AHA Guidelines for the Management of Pts with ST- Elevation Myocardial Infarction. Circulation 2009; 120: 2271-2306.
4. Keller.PF & Roffi.M: Acute Coronary Syndrome. In Mefier.B: Current Best Practice in Interventional Cardiology. 2010; p: 3-22
5. Anmant. EM: ST- elevation MI: management. Zipes.DP et al: Braunwald’s Heart Disease. 8 th. 2008: 1233-1230.
6. The Global Use of Strategies to Open Occluded Coronary Ateries (GUSTO) IIb investigators. N Engl J Med 1996; 335: 775782.
7. Thune.JK et al: Simple Risk Straification at admission to identify Pts with reduced mortality from primary angioplasty. Circulation 2005;112: 2017-21.
8. Gogo P et al: Reperfusion the rapies for Acute ST Segment Elevation MI ( Chapter 12 ). In Brown. DL & Jeremias.A: Cardiac Intensive Care. 2 th 2010.
9. Tarantini.G et al: acceptable reperfusion delay to prefer primary angioplasty over fibrin-specific thrombolytic therapy is affected ( mainly ) by the patient’s mortality risk: 1h does not fit all. EHJ november. 2009
10. Bassand.PJ: Trnslating ACS Guideline into Clinical Practice: European Perspectives. 1. Hội nghị tim mạch Đài loan 2010.
11. Thời gian cửa bóng trong can thiệp NMCT cấp ở Việt Nam (nghiên cứu REPERFUSION-TIME ). Hội nghị tim mạch phía Nam.2009.











