ThS.BS. LÊ THỊ LAN HƯƠNG
PGS. TS. BS. PHẠM NGUYỄN VINH
Bệnh viện đa khoa Tâm Anh TP. Hồ Chí Minh
1. ĐẶT VẤN ĐỀ
Bệnh cơ tim không lèn chặt “non-compaction” hay còn gọi là cơ tim xốp, là tình trạng tăng sinh cơ bè quá mức trong lòng thất trái, thường được xác định bằng các phương tiện chẩn đoán hình ảnh là siêu âm tim hoặc cộng hưởng từ tim. Thời kỳ phôi thai, đa số lòng thất trái chứa rất nhiều cơ bè với mục đích cung cấp dinh dưỡng cho tim. Trước đây, các giả thuyết đều đồng thuận rằng bệnh cơ tim không lèn chặt xảy ra trong thời kỳ phôi thai do quá trình ngừng biệt hóa của cơ bè thành cơ tim, tạo ra 2 lớp cơ tim đặc và xốp (noncompacted và compacted). Theo AHA 2006, phân loại đây là tăng sinh cơ bè là bệnh lý cơ tim gọi là bệnh cơ tim không lèn chặt. Hậu quả của bệnh lý này đưa đến các tình trạng suy tim, huyết khối và rối loạn nhịp tim. Ngoài ra, bệnh lý này còn liên quan đến rối loạn thần kinh cơ và có thể cùng tồn tại với các dị tật tim khác. Khoảng 30% ghi nhận có đột biến di truyền và đó là các gen mã hóa protein sarcomer hoặc khung tế bào (cytoskeletal) [1]. Ngày nay, nhiều nghiên cứu thực nghiệm gần đây thực hiện trên tim, phôi người và tim của động vật có xương sống biến nhiệt và hằng nhiệt trưởng thành cho thấy rằng tăng sinh cơ bè có thể chỉ là sai lệch của quá trình hình thành tim động vật có vú, thay vì đó là quá trình ngưng phát triển trong thời kỳ phôi thai [2,3]. Ngoài ra, các nghiên cứu của Jenni, Oechslin và cs cho thấy tăng sinh cơ bè có thể là biến thể bình thường hoặc phản ứng sinh lý đối với sự tăng tiền tải hoặc hậu tải, chẳng hạn như luyện tập thể thao và mang thai [4,5]. Và gần đây, dựa trên các bằng chứng thực nghiệm đó, tác giả Petersen và đồng thuận chuyên gia đã quyết định thay thế thuật ngữ “không kèn chặt – non compaction” thành tăng sinh cơ bè thất trái (excessive trabeculation). Do tần suất tăng sinh cơ bè khá thường gặp trong dân số, cho nên những trường hợp cần phân biệt kiểu hình tăng sinh cơ bè là sinh lý hay bệnh lý quan trọng trong chẩn đoán và theo dõi bệnh. Dựa trên cơ sở đó, trong bài viết này, chúng tôi xin cập nhật về kiểu hình tăng sinh cơ bè: sinh lý hay tình trạng bệnh lý?
2. ĐỊNH NGHĨA VÀ GIẢI PHẪU HỌC VỀ TĂNG SINH CƠ BÈ THẤT TRÁI
Về mặt hình thái, tăng sinh cơ bè định nghĩa là sự gia tăng các trụ cơ bè vào lòng thất trái tạo thành các hốc, hình thành hai lớp cơ tim, với một lớp bè (hypertrabeculated) và một lớp cơ tim “đặc”. Giữa khoang thất trái và các hốc cơ bè liên tục nhau, được lót bằng lớp nội mạc, các hốc đều lấp đầy máu từ khoang thất trái, và không có liên hệ nào với hệ thống động mạch vành thượng mạc cơ tim. Các bất thường tương tự của thất phải cũng được mô tả, có thể đơn độc hoặc có liên quan đến thất trái (thể tăng sinh cơ bè hai thất). Tăng sinh cơ bè thường phân bố ở mỏm và thành bên, vùng đáy và vách liên thất thường không ghi nhận tăng sinh cơ bè [12,13]. Dựa vào đặc điểm tăng sinh cơ bè có thể chia làm 3 dạng: kiểu hình tăng sinh cơ bè giống nhiều cơ nhú (Hình 1 a + b), kiểu hình tăng sinh cơ bè vị trí bám rộng (Hình 2: B+D), và tăng sinh cơ bè dạng bọt biển (Hình 2: A+C) [14]. Trên đánh giá vi thể, xơ hóa nội mạc cơ tim dạng khu trú hoặc lan tỏa cũng thường gặp (Hình 2C).
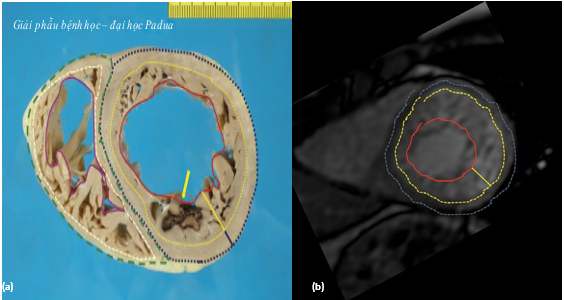
Hình 1: Mô tả đại thể và siêu âm của tăng sinh cơ bè [32]
(a) Mẫu bệnh phẩm của bệnh nhân mắc bệnh cơ tim kiểu hình tăng sinh cơ bè. Mặt cắt ngang giữa thất ghi nhận : lớp cơ bè kèm huyết khối (mũi tên vàng) và lớp cơ tim. (b) Hình trục ngắn trên MRI tim thể hiện 2 lớp: lớp cơ bè – lớp cơ tim.
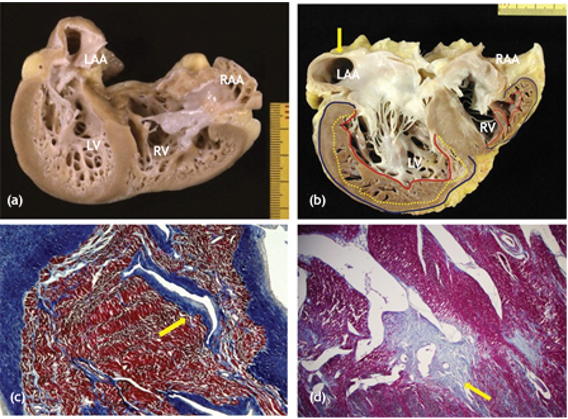
Hình 2: Hình đại thể và vi thể tăng sinh cơ bè [32]
Hình A+C: BN nam 9 tuổi đang chờ ghép tim, (A) kiểu hình tăng sinh cơ bè dạng bọt biển, (C) Kết quả mô học cho thấy xơ hóa nội mạc cơ tim (mũi tên) và các hốc của tăng sinh cơ bè
Hình B+D: BN nữ 47 tuổi cần ghép tim, kiểu hình tăng sinh cơ bè với vị trí bám rộng ở cả hai thất.
3. PHÔI THAI HỌC VỀ TĂNG SINH CƠ BÈ THẤT TRÁI [28]
Trong sự phát triển bình thường, các phần cơ bè của tâm thất do sự phình ra bên ngoài của ống tim nguyên thủy (primary tube) và các cơ bè thứ cấp được hình thành từ tín hiệu của nội tâm mạc. Đến tuần thứ năm của thai kỳ, các thành tâm thất được bao phủ bởi phần lớn cơ bè (Hình 3A). Trong các giai đoạn phát triển phôi, thai và giai đoạn sau sinh, tim phát triển gấp nhiều lần. Trong những khoảng thời gian này, cả lớp cơ bè và cơ đặc đều tăng trưởng mạnh mẽ, nhưng theo các tốc độ khác nhau tùy thuộc vào từng giai đoạn (Hình 3). Tỷ lệ độ dày giữa các lớp giảm trong quá trình phát triển, mặc dù sự gia tăng thể tích của cả hai, cho thấy lớp cơ đặc tăng trưởng nhiều hơn lớp cơ bè (Hình 4). Những quan sát hình thái này được hỗ trợ rộng rãi bởi các nghiên cứu hóa mô miễn dịch, cho thấy sự tăng sinh mạnh hơn của các tế bào cơ tim đặc so với lớp xốp. Trong thực nghiệm, khi ức chế quá trình tăng sinh ở lớp cơ bè, lớp cơ đặc không bị ảnh hưởng. Tương tự, lớp cơ đặc vẫn phát triển bình thường ngay cả khi lớp cơ bè tăng sinh quá mức, gây ra bởi sự ức chế gen NKX2-5. Do đó, bình thường sự phát triển của lớp cơ đặc sẽ lớn hơn và độc lập với lớp cơ bè.
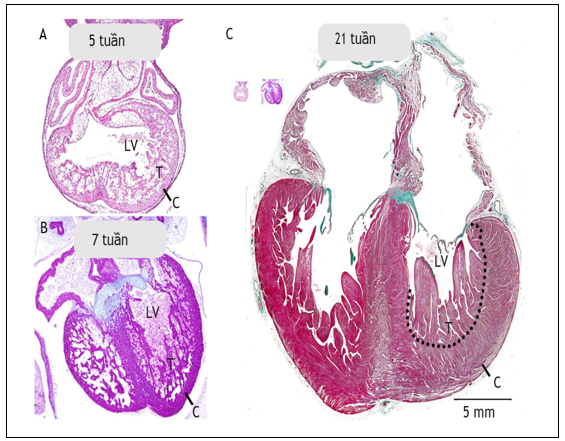
Hình 3: Quá trình phát triển thất trái trong thời kỳ bào thai [28]
A: Giai đoạn 5 tuần: Khoang thất trái chủ yếu cơ bè, lớp cơ đặc (compaction) mỏng
B: Giai đoạn 7 tuần: Khoang thất trái vẫn còn nhiều cơ bè
C: Giai đoạn 21 tuần: tim phát triển rất nhiều. Lớp cơ đặc dày lên so với thời kỳ trước và lớp cơ bè cũng vậy.
Minh họa này cho thấy sự giảm lớp cơ bè (trabeculation) không cần thiết trong quá trình phát triển của lớp cơ đặc.
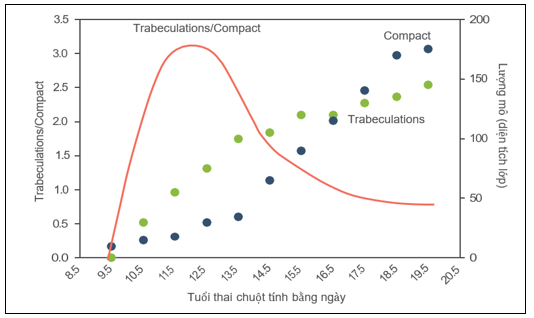
Hình 4: Sự phát triển hình thái thất trái ở chuột [28]
Những thay đổi phát triển của tỷ lệ cơ tim cơ bè/cơ đặc (đường màu đỏ) thúc đẩy bởi tốc độ tăng trưởng khác nhau: phần cơ bè (chấm màu xanh lá cây) và phần cơ đặc (chấm màu xanh dương) thay đổi theo tuổi thai.
Tốc độ tăng trưởng khác nhau của các bộ phận khác nhau của cơ thể được gọi là “tương quan tăng trưởng” (allometric growth). Tăng trưởng “allometric” rất phổ biến của những thay đổi và phát triển hình thái trong tự nhiên. Các nghiên cứu quan sát cho thấy sự phát triển liên tục của cơ đặc và cơ bè qua từng giai đoạn tuổi thai. Điều này đối lập với những khái niệm trước đây. Quan niệm cũ cho rằng, hình thành lớp cơ đặc là quá trình “nén chặt” của lớp cơ bè. Tuy nhiên, hiện tại không có bằng chứng nào để hỗ trợ quan điểm này. Do đó, ngày nay thuật ngữ “không lèn chặt” không được chấp nhận trong quá trình phát triển của cơ tim.
4. CÁC NGHIÊN CỨU LỚN VỀ TĂNG SINH CƠ BÈ THẤT TRÁI
Các báo cáo y khoa về tăng sinh cơ bè có thể được chia thành 2 lĩnh vực nghiên cứu. Đầu tiên là trẻ sơ sinh hoặc trẻ nhỏ thường ghi nhận tăng sinh cơ bè thất trái rõ rệt liên quan đến bệnh tim bẩm sinh, thường gây tử vong. Trường hợp thứ hai ở người trưởng thành bị bệnh cơ tim hoặc rối loạn nhịp tim, kèm kiểu hình tăng sinh cơ bè. Ở trẻ sơ sinh ghi nhận có nhiều khoang sâu lớp nội mạc cơ tim kèm tăng sinh cơ bè (thường được gọi là sinusoids) thứ phát do tăng áp lực khoang thất trái trong quá trình phát triển của phôi và thai và các cấu trúc tim [6]. Từ năm 2000- 2005, các nghiên cứu hàng loạt ca sử dụng siêu âm tim để chẩn đoán, ghi nhận tần suất tăng sinh cơ bè chiếm khoảng 0.02 – 0.14% [8-11]. Và các giả thuyết đề xuất hiện tượng tăng sinh cơ bè ở người trưởng thành là do quá trình ngưng biệt hóa cơ tim [7], nhưng các nghiên cứu thực nghiệm hiện tại không ủng hộ quan điểm này.
Huyết khối thường hình thành giữa các hốc xen giữa các cơ bè, và có khả năng gây thuyên tắc (Hình 5). Tăng sinh cơ bè có thể đi kèm với các kiểu hình khác như bệnh cơ tim giãn, phì đại hoặc hạn chế. Và chẩn đoán chắc chắn bệnh cơ tim tăng sinh cơ bè dựa trên mô học, bất kể kiểu hình bệnh lý cơ tim [16]. Xét về đặc điểm mô học phát hiện các vùng xơ hóa và sợi đàn hồi (elastin tissue) lan tỏa trên bề mặt nội mạc cơ tim và các hốc cơ bè do gia tăng sức căng thành nội mạc cơ tim do giãn thất trái và hình thành huyết khối (Hình 5). Phần cơ tim đặc tách ra khỏi lớp cơ bè bởi một lớp tế bào xếp thành sợi. Thực tế, không thể phân biệt các tế bào giữa lớp cơ bè và cơ đặc. Xơ hóa cơ tim thường phân bố ở khoảng kẽ ở giữa thành (mid-wall) và thượng mạc cơ tim. Đôi khi, xơ hóa do tổn thương thiếu máu cục bộ. Một số tác giả đã gợi ý rằng thiếu máu cục bộ dưới nội mạc có thể liên quan đến bất thường vi mạch [17]. Ngoài ra một số nghiên cứu cho thấy ở những vùng tăng sinh cơ bè, chụp SPECT và PET ghi nhận giảm tưới máu cơ tim khi nghỉ và khi gắng sức bằng thuốc dipyridamole [18].
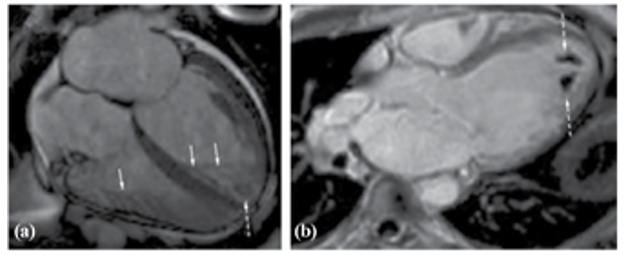
Hình 5: Bệnh nhân bênh cơ tim kiểu hình tăng sinh cơ bè ghi nhận có thuyên tắc mạch có biểu hiện thuyên tắc mạch [32]
(a) Hình SSFP qua trục dọc của tim cho thấy tăng sinh cơ bè rõ rệt ở hai thất (mũi tên liên tục) và huyết khối thất trái (mũi tên đứt nét). (b) Hình ảnh EGE ở mặt cắt 3 buồng giúp xác định huyết khối rõ hơn (mũi tên trắng đứt nét).
Dựa trên các nghiên cứu được công bố, tỷ lệ mắc bệnh và tử vong xảy ra ở cả đối tượng trẻ và người lớn. Biểu hiện lâm sàng của bệnh cơ tim tăng sinh cơ bè rất đa dạng, từ không có triệu chứng đến suy tim, biến cố huyết khối, rối loạn nhịp tim và đột tử do tim, và nguyên nhân bệnh sinh vẫn chưa rõ ràng[11,13]. Theo một số tác giả, có thể có vai trò của thiếu máu cục bộ cơ tim [11], mặc dù không có tắc nghẽn mạch vành thượng tâm mạc.
Có nhiều tranh luận liên quan đến sự khác biệt giữa các trường hợp tăng sinh cơ bè và mối quan hệ với các bệnh cơ tim khác, chẳng hạn như bệnh cơ tim dãn (DCM) và bệnh cơ tim phì đại (HCM). Ngoài ra, bệnh cơ tim tăng sinh cơ bè không có kiểu gen đặc hiệu, đa phần trùng lắp với kiểu gen của các bệnh lý cơ tim khác (Hình 6).
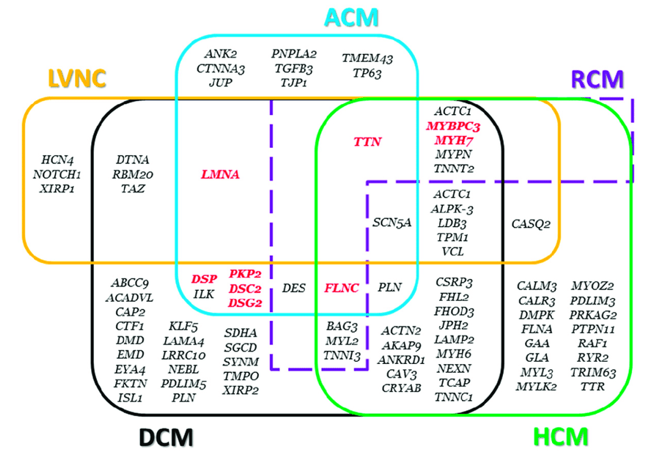
Hình 6: Phân bố kiểu gen của các bệnh lý cơ tim [31]
5. PHƯƠNG TIỆN CHẨN ĐOÁN HÌNH ẢNH ĐÁNH GIÁ TĂNG SINH CƠ BÈ
Do phát triển về các phương tiện chẩn đoán hình ảnh, tỉ lệ chẩn đoán tăng sinh cơ bè ngày càng gia tăng. Các tiêu chuẩn về siêu âm tim và cộng hưởng từ tim được trình bày trong Bảng 1. Tùy theo tác giả mà lựa chọn phương pháp đo lường tỉ lệ cơ bè so với cơ tim ở các mặt cắt trục ngắn và trục dài của tim, ở các thì khác nhau tâm thu hoặc tâm trương.
5.1 Siêu âm tim
Siêu âm tim là phương tiện hình ảnh học đầu tay trong chẩn đoán các bệnh lý cơ tim. Tiêu chuẩn được sử dụng nhiều nhất là của tác giả Jenni và cộng sự [19]. Theo tiêu chuẩn này, tác giả xác định được 17 bệnh nhân mắc bênh cơ tim tăng sinh cơ bè trên 37 555 siêu âm tim và có 10 bệnh nhân được xác chẩn bằng mô học. Các tiêu chí của Jenni đo lường tỉ lệ lớp cơ bè/lớp cơ tim đặc > 2.0 ở người lớn hoặc > 1.4 ở trẻ em. Tiêu chuẩn của Stöllberger và cộng sự định nghĩa tăng sinh cơ bè là hiện diện của >3 cơ bè vị trí ở đỉnh đến các cơ nhú và được bao quanh bởi khoảng cơ bè, và tiêu chuẩn này chỉ xuất hiện ở 4% tim người bình thường [24].Hạn chế của siêu âm tim khó đánh giá mỏm thất trái, bề dày thất trái, đôi khi đặt ra thách thức trong chẩn đoán.
5.2 Cộng hưởng từ tim
Cộng hưởng từ giúp đo lường đáng tin cậy hơn về hình thái và cấu trúc, cũng như chức năng tim, mà không bị hạn chế về cửa sổ âm thanh. Một số phương pháp đo lường được miêu tả trong Bảng 1 + Hình 7. Tuy nhiên, hiện tại, vẫn chưa có sự đồng thuận về phương pháp tối ưu nhất.
Bảng 1: Tiêu chuẩn chẩn đoán tăng sinh cơ bè dựa trên siêu âm và cộng hưởng từ tim
| Jenni [19] | Petersen [20] | Jacquier [21] | Stacey [22] | Captur [23] | |
| Phương pháp | Siêu âm | CMR | CMR | CMR | CMR |
| Đặc điểm | Cơ tim hai lớp : cơ bè và lớp cơ tim đặc.
Dùng Doppler màu ghi nhận tín hiệu màu len lỏi giữa các hốc bè cơ Giảm động ở vùng tập trung cơ bè |
Cơ tim hai lớp: cơ bè và lớp cơ tim đặc.
|
Cơ tim hai lớp: cơ bè và lớp cơ tim đặc.
|
Cơ tim hai lớp: cơ bè và lớp cơ tim đặc.
Bất thường của cơ nhú |
Cơ tim hai lớp: cơ bè và lớp cơ tim đặc.
|
| Phương pháp | Cắt qua trục ngắn của tim | Cine SSFP trục dài: đo lường bề dày cơ bè , cơ tim lớn nhất ( chú ý đo vuông góc) | Cine SSFP cine trục ngắn: thu tổng khối cơ tim, cơ bè
Cơ nhú được bao gồm trong khối cơ tim |
Cine SSFP trục ngắn (16–24 mm) từ mỏm thực của tim: đo lường bề dày giữa lớp cơ bè/ cơ tim | SSFP cine trục ngắn: khác biệt cơ bè ( fractal dimension – FD) đáy/ đỉnh
|
| Thì | Cuối tâm thu | Cuối tâm trương | Cuối tâm trương | Cuối tâm thu | Cuối tâm trương |
| Tiêu chuẩn | Tỷ lệ >2 | Tỷ lệ >2.3 | Khối lượng cơ bè >20% | Tỷ lệ ≥2 | FD toàn bộ >1.2
FD mỏm >1.3 |
| Độ nhạy | – | 86% | 93.7% | – | FD toàn bộ 83%
FD mỏm 100% |
| Đặc đặc hiệu | – | 99% | 93.7% | – | FD toàn bộ 86%
FD mỏm 100% |
| Tỷ lệ chênh (odd ratio) | Cuối tâm thu so với cuối tâm trương: 8,6 so với 1,8 | FD toàn bộ 83%
FD mỏm 100% |
- Các tiêu chuẩn đánh giá tăng sinh cơ bè trên cộng hưởng từ
Thực tế, trong thực hành lâm sàng, tiêu chí được sử dụng thường xuyên nhất là phương pháp đo lường của Petersen. Trong đó chẩn đoán tăng sinh cơ bè khi tỉ lệ cơ bè/cơ đặc ≥2,3 ở cuối thì tâm trương. Phương pháp này đầu tiên được sử dụng trong một nhóm nhỏ gồm 7 bệnh nhân bệnh cơ tim tăng sinh cơ bè, cho thấy độ chính xác chẩn đoán cao, với các giá trị về độ nhạy, độ đặc hiệu, tiên đoán dương và tiên đoán âm lần lượt là 86%, 99%, 75% và 99% [20]. Theo tiêu chuẩn Jacquier và cộng sự, cộng hưởng từ chẩn đoán tăng sinh cơ bè khi khối lượng cơ bè thất trái >20% cơ thất trái [21]. Theo tiêu chuẩn này độ nhạy và độ đặc hiệu chẩn đoán là 93,7%. Gần đây tác giả Stacey và cộng sự đã đề xuất tỷ lệ lớp cơ bè so với cơ đặc >2 ở mặt cắt trục ngắn cuối thì tâm thu cuối và bao gồm các cơ nhú trong khối cơ bè [22].
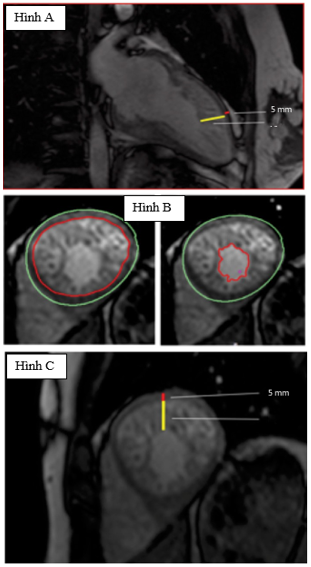
Hình 7: Các phương pháp đo cơ bè khác nhau trên hình ảnh CMR [32]
Hình A: Phương pháp Petersen. Đo lường tỉ lệ cơ bè cuối thì tâm trương ở mặt cắt trục dài tim.Tỷ lệ bình thường <2,3.
Hình B: Phương pháp Jacquier. Đo lường khối lượng cơ bè cuối thì tâm trương cuối ở chuỗi cine trục ngắn. Khối lượng cơ bè bình thường là <20%.
Hình C: Phương pháp Stacey. Đo trong tỉ lệ cơ bè ở cuối thì tâm thu ở mặt cắt trục ngắn. Tỉ lệ bình thường < 2.0
Tác giả Captur và cộng sự phát hiện ra rằng giảm FD (fractal dimention) là thước đo độ phức tạp nội tâm mạc sử dụng thuật toán FracLag, từ đáy đến đỉnh, sẽ cung cấp chẩn đoán chính xác khối cơ tim tăng sinh cơ bè [23]. Với phương pháp này, cho thấy gia tăng độ chính xác so với các phương pháp trước đó.
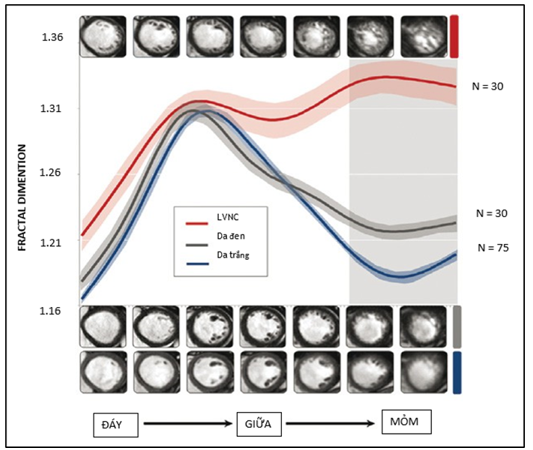
Hình 6: Phương pháp đo fractal dimention [23]
Ngoài đánh giá về hình thái và cấu trúc, cộng hưởng từ cho phép định lượng chính xác về thể tích và phân suất tống máu. Cộng hưởng từ tim có tiêm thuốc tương phản còn có thể đánh giá xơ hóa cơ tim dựa trên hình ngấm thuốc gadolinium thì muộn (LGE) [25]. Các nghiên cứu đều cho thấy tổn thương LGE ở bệnh nhân bệnh cơ tim tăng sinh cơ bè là yếu tố tiên lượng độc lập với các biến cố bất lợi [26-27]. Và tổn thương ngấm thuốc gadolinium sớm (EGE) thường được dùng để phát hiện huyết khối thất trái, hoặc huyết khối trong bè cơ.
6. Theo dõi tăng sinh cơ bè thất trái
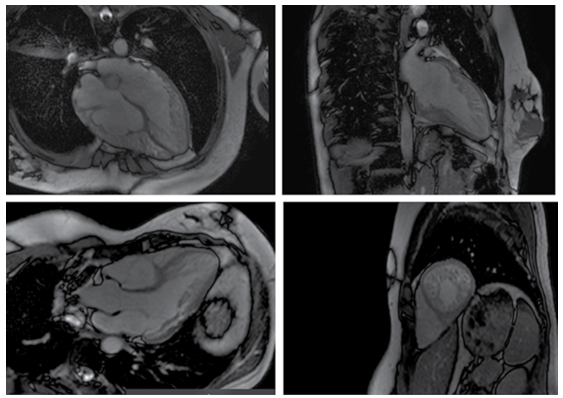
Hình 6: Hình cine SSFP ở bệnh nhân bệnh cơ tim tăng sinh cơ bè [32]
Lớp cơ bè được đo ở vùng giữa – mỏm tất cả các thành thành thất trái kèm tăng sinh cơ bè thất phải
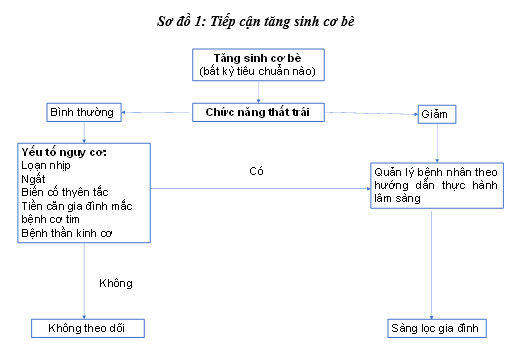
7. TIẾP CẬN TĂNG SINH CƠ BÈ: SINH LÝ HAY BỆNH LÝ?
Trên thực tế, chẩn đoán bệnh cơ tim tăng sinh cơ bè thường khó khăn và có thể bị trì hoãn trong nhiều năm. Ngược lại, một số trường hợp tăng sinh cơ bè lại bị chẩn đoán quá mức, đặc biệt là trong trường hợp tăng sinh cơ bè sinh lý. Hơn nữa, các bệnh cơ tim và tình trạng bệnh khác có thể bị nhầm lẫn với bệnh cơ tim tăng sinh cơ bè. Dựa trên dữ liệu mô học từ 22 bệnh nhân bệnh cơ tim dãn và 13 bệnh nhân bênh tim thiếu máu cục bộ cho thấy kiểu hình tăng sinh cơ bè chiếm tỉ lệ lần lượt là 43% và 28% trường hợp [28]. Do đó chẩn đoán bệnh cơ tim tăng sinh cơ bè nên sử dụng nhiều tiêu chí nhằm hạn chế chẩn đoán quá mức [29]. Do đó trong thực hành lâm sàng, tiếp cận các trường hợp tăng sinh cơ bè trên thực hành lâm sàng rất quan trong. Theo tác giả Ferrari và cộng sự đã đưa ra sơ đồ tiếp cận, khá hữu ích giúp bác sĩ hình ảnh học, bác sĩ lâm sàng có hướng tiếp cận đơn giản đối với các trường hợp tăng sinh cơ bè [30].
Và trên thực tế, nhiều trường hợp tăng sinh cơ bè sinh lý, thường gặp ở những trường hợp tăng tiền tải như phụ nữ có thai. Do đó, năm 2023 tác giả Petersen đã đưa ra những cập nhật về tăng sinh cơ bè thất trái như hình sau:
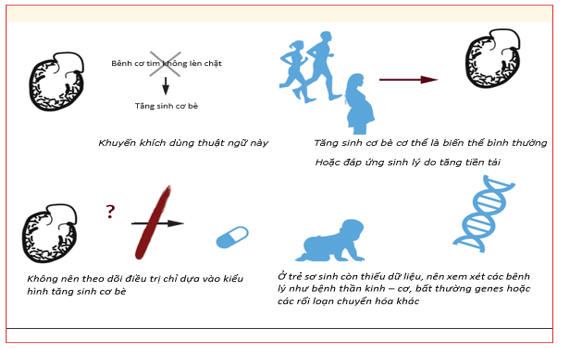
Hình 8: Tóm tắt nội dung chính về tăng sinh cơ bè theo tác giả Petersen [28]
8. KẾT LUẬN
Tóm lại, kiểu hình tăng sinh cơ bè khá thường gặp trong thực hành lâm sàng, và việc phân loại đây là một biểu hiện sinh lý hay kiểu hình bệnh lý rất quan trọng. Trước đây, thuật ngữ “không lèn chặt” gây hiểu lầm, dẫn đến các trường hợp tăng sinh cơ bè thất trái đều được phân loại thành “bệnh cơ tim không lèn chặt”. Tuy nhiên, cùng với sự tiến bộ của các phương tiện chẩn đoán hình ảnh, mô học và phôi thai học, đã góp phần làm sáng tỏ kiểu hình “tăng sinh cơ bè” thất trái, cũng như đưa ra cách tiếp cận khá hữu ích trong thực hành lâm sàng. Tăng sinh cơ bè không đi kèm với bất thường cấu trúc và chức năng co bóp cơ tim, đa phần là biểu hiện sinh lý và không cần theo dõi lâu dài. Các trường hợp bệnh lý cơ tim với biểu hiện tăng sinh cơ bè thất trái đôi khi trùng lắp với các bệnh lý cơ tim khác và cần thêm các xét nghiệm như di truyền, mô học để hỗ trợ chẩn đoán.
Tài liệu tham khảo:
- Bhatia NL, Tajik AJ, Wilansky S, Steidley DE, Mookadam F. Isolated noncompaction of the left ventricular myocardium in adults: a systematic overview. J Card Fail. 2011;17:771–8.
- Jensen B, Agger P, de Boer BA, et al. The hypertrabeculated (noncompacted) left ventricle is different from the ventricle of embryos and ectothermic vertebrates. Biochim Biophys Acta. 2016;1863 (7 Pt B):1696–706.
- Aung N, Zemrak F, Petersen SE. Left ventricular noncompaction, or is it? J Am Coll Cardiol. 2016;68:2182–4.
- Gati S, Chandra N, Bennett RL, et al. Increased left ventricular trabeculation in highly trained athletes: do we need more stringent criteria for the diagnosis of left ventricular non-compaction in athletes? Heart. 2013;99(6):401–408.
- Gati S, Papadakis M, Papamichael ND, et al. Reversible de novo left ventricular trabeculations in pregnant women: implications for the diagnosis of left ventricular noncompaction in low-risk populations. Circulation. 2014;130(6):475–483
- Weir-McCall JR, Yeap PM, Papagiorcopulo C, et al. Left ventricular noncompaction: anatomical phenotype or distinct cardiomyopathy? J Am Coll Cardiol. 2016;68(20):2157–2165.
- Chin TK, Perloff JK, Williams RG, Jue K, Mohrmann R. Isolated noncompaction of left ventricular myocardium: a study of eight cases. Circulation. 1990;82(2):507–513.
- Pignatelli RH, McMahon CJ, Dreyer WJ, et al. Clinical characterization of left ventricular non- compaction in children: a relatively common form of cardiomyopathy. Circulation. 2003;108(21): 2672–2678.
- Aras D, Tufekcioglu O, Ergun K, et al. Clinical features of isolated ventricular noncompaction in adults long-term clinical course, echocardio- graphic properties, and predictors of left ventric- ular failure. J Card Fail. 2006;12(9):726–733.
- Stanton C, Bruce C, Connolly H, et al. Isolated left ventricular noncompaction syndrome. Am J Cardiol. 2009;104(8):1135–1138.
- Oechslin EN, Attenhofer Jost CH, Rojas JR, Kaufmann PA, Jenni R. Long-term follow-up of 34 adults with isolated left ventricular non- compaction: a distinct cardiomyopathy with poor prognosis. J Am Coll Cardiol. 2000;36(2):493– 500.
- Nucifora G, Aquaro GD, Masci PG, Pingitore A, Lombardi M. Magnetic resonance assessment of prevalence and correlates of right ventricular abnormalities in isolated left ventricular non- compaction. Am J Cardiol. 2014;113:142–6.
- Angelini A, Melacini P, Barbero F, Thiene G. Evolutionary persistence of spongy myocardium in humans. Circulation. 1999;99:2475.
- Burke A, Mont E, Kutys R, Virmani R. Left ventricular non- compaction: a pathological study of 14 cases. Hum Pathol. 2005;36:403–11.
- Arbustini E, Weidemann F, Hall JL. Left ventricular noncom- paction: a distinct cardiomyopathy or a trait shared by different cardiac diseases? J Am Coll Cardiol. 2014;64:1840–50.
- Arbustini E, Weidemann F, Hall JL. Left ventricular noncom- paction: a distinct cardiomyopathy or a trait shared by different cardiac diseases? J Am Coll Cardiol. 2014;64:1840–50.
- Nucifora G, Aquaro GD, Pingitore A, Masci PG, Lombardi M. Myocardial fibrosis in isolated left ventricular non-compaction and its relation to disease severity. Eur J Heart Fail. 2011;13:170–6.
- Gao X-J, Li Y, Kang L-M, et al. Abnormalities of myocardial perfusion and glucose metabolism in patients with isolated left ventricular non-compaction. J Nucl Cardiol. 2014;21:633–42.
- Jenni R, Oechslin E, Schneider J, Attenhofer Jost C, Kaufmann PA. Echocardiographic and pathoanatomical characteristics of isolated left ventricular non-compaction: a step towards classi- fication as a distinct cardiomyopathy. Heart. 2001;86:666–71.
- Stöllberger C, Finsterer J, Blazek G. Left ventricular hyper- trabeculation/noncompaction and association with additional cardiac abnormalities and neuromuscular disorders. Am J Cardiol. 2002;90:899–902.
- Petersen SE, Selvanayagam JB, Wiesmann F, et al. Left ventricular non-compaction: insights from cardiovascular magnetic reso- nance imaging. J Am Coll Cardiol. 2005;46:101–5.
- Jacquier A, Thuny F, Jop B, et al. Measurement of trabeculated left ventricular mass using cardiac magnetic resonance imaging in the diagnosis of left ventricular non-compaction. Eur Heart J. 2010;31:1098–104.
- Keren A, Billingham ME, Popp RL. Ventricular aberrant bands and hypertrophic trabeculations: a clinical pathological correla- tion. Am J Cardiovasc Pathol. 1988;1:369–78.
- Stöllberger C, Finsterer J, Blazek G. Left ventricular hyper- trabeculation/noncompaction and association with additional cardiac abnormalities and neuromuscular disorders. Am J Cardiol. 2002;90:899–902.
- Chaowu Y, Li L, Shihua Z. Histopathological features of delayed enhancement cardiovascular magnetic resonance in isolated left ventricular noncompaction. J Am Coll Cardiol. 2011;58:311–12.
- Dodd JD, Holmvang G, Hoffmann U, et al. Quantification of left ventricular noncompaction and trabecular delayed hyper- enhancement with cardiac MRI: correlation with clinical severity. AJR Am J Roentgenol. 2007;189:974–80.
- Nucifora G, Aquaro GD, Pingitore A, Masci PG, Lombardi M. Myocardial fibrosis in isolated left ventricular non-compaction and its relation to disease severity. Eur J Heart Fail. 2011;13:170–6.
- Petersen, S, Jensen, B, Aung, N. et al. Excessive Trabeculation of the Left Ventricle: JACC: Cardiovascular Imaging Expert Panel Paper. J Am Coll Cardiol Img. 2023 Mar, 16 (3) 408–425.
- Keren A, Billingham ME, Popp RL. Ventricular aberrant bands and hypertrophic trabeculations: a clinical pathological correla- tion. Am J Cardiovasc Pathol. 1988;1:369–78
- Kini V, Ferrari VA, Han Y, Jha S. Adherence to thresholds: over- diagnosis of left ventricular noncompaction cardiomyopathy. Acad Radiol. 2015;22:1016–19.
- Grassi, Simone et al. Update on the Diagnostic Pitfalls of Autopsy and Post-Mortem Genetic Testing in Cardiomyopathies. International Journal of Molecular Sciences. 2021; 4124.
- Lombardi, Massimo, and others, ‘Non-compaction or excessive trabeculation cardiomyopathy’, in Massimo Lombardi, and others (eds), The EACVI Textbook of Cardiovascular Magnetic Resonance , Oxford, 2018;ESC Publications, 1 Sept. 2018







