VỊ TRÍ CỦA THUỐC TÁC ĐỘNG LÊN CHUYỂN HÓA TẾ BÀO CƠ TIM TRONG CÁC HƯỚNG DẪN THỰC HÀNH
Năm 2012 Trường Môn Tim mạch Hoa Kỳ và Hiệp Hội Tim Hoa Kỳ phối hợp với một số tổ chức có liên quan (Trường Môn các thầy thuốc Hoa Kỳ, Hiệp hội phẫu thuật lồng ngực Hoa Kỳ, Hiệp hội điều dưỡng phòng ngừa tim mạch,
Hội chụp mạch và can thiệp tim mạch và Hội các phẫu thuật viên lồng ngực) đưa ra hướng dẫn về chẩn đoán và xử trí bệnh tim thiếu máu cục bộ ổn định.1 Đối tượng được xem là có bệnh tim thiếu máu ổn định (stable ischemic heart disease) bao gồm những người không triệu chứng, những người có đau thắt ngực ổn định và những người có đau thắt ngực không ổn định nguy cơ thấp (tuổi dưới 70, cơn đau khi gắng sức kéo dài dưới 20 phút, đau không tăng nhanh về cường độ, điện tim bình thường hoặc không thay đổi và các chỉ điểm tim không tăng). Trong phần điều trị nội khoa nhằm kiểm soát triệu chứng, lần đầu tiên hướng dẫn của Hoa Kỳ đề cập đến một thuốc tác động lên chuyển hóa tế bào cơ tim là ranolazine. Theo hướng dẫn, ranolazine có thể dùng thay thế cho thuốc chẹn bêta (nếu thuốc chẹn bêta gây tác dụng ngoại ý không chấp nhận được hoặc không hiệu quả hoặc bị chống chỉ định) hoặc phối hợp với thuốc chẹn bêta (nếu đơn trị bằng thuốc chẹn bêta không đủ để kiểm soát triệu chứng).1 Hướng dẫn có nhắc đến các thuốc chưa có mặt tại Hoa Kỳ như nicorandil, ivabradine và trimetazidine. Trong phần nói về trimetazidine, hướng dẫn nhấn mạnh: “Trimetazidine cải thiện sự chịu đựng thiếu máu cục bộ của tế bào cơ tim qua cơ chế ức chế chuyển hóa axít béo và hoạt hóa chuyển hóa glucose. Ở bệnh nhân đau thắt ngực ổn định, thuốc tăng dự trữ lưu lượng mạch vành, làm chậm lại sự xuất hiện thiếu máu cục bộ liên quan với gắng sức và giảm số cơn đau thắt ngực cũng như số viên nitroglycerin phải dùng mỗi tuần”.
Trong năm 2013 này Hội Tim mạch Châu Âu đã đưa ra hướng dẫn về xử trí bệnh mạch vành ổn định.2 Ở phần điều trị nội khoa, cả 2 thuốc tác động lên chuyển hóa tế bào cơ tim là ranolazine và trimetazidine đều được xếp chính thức trong số các thuốc dùng để kiểm soát triệu chứng đau thắt ngực. Đây là một thay đổi lớn so với hướng dẫn năm 2006 cũng của Hội Tim mạch Châu Âu, khi đó các thuốc tác động lên chuyển hóa tế bào cơ tim chỉ được nhắc sơ lược và không được xếp một vị trí chính thức.3
Nói chung, hiện nay các chuyên gia Hoa Kỳ lẫn Châu Âu đều công nhận sự cần thiết của tác động lên chuyển hóa tế bào cơ tim trong điều trị bệnh mạch vành (hay bệnh tim thiếu máu cục bộ) ổn định. Có 2 nguyên nhân dẫn đến sự công nhận này. Nguyên nhân thứ nhất là sự thay đổi quan điểm về bệnh sinh: Trong bệnh sinh của bệnh tim thiếu máu cục bộ, hiện tượng thiếu máu cục bộ cơ tim (chứ không phải hẹp/tắc động mạch vành) là trung tâm, các yếu tố góp phần tạo nên hiện tượng này ngoài hẹp/tắc động mạch vành còn có rối loạn chức năng nội mô, rối loạn chức năng vi tuần hoàn, co mạch, tăng hoạt hóa tiểu cầu, tăng đông và phản ứng viêm.4 Nguyên nhân thứ hai là sự thất bại của điều trị bằng các thuốc tác động huyết động và các biện pháp cơ học (can thiệp mạch vành qua da, mổ bắc cầu mạch vành) trong kiểm soát triệu chứng đau thắt ngực ở nhiều bệnh nhân. Kết quả nghiên cứu COURAGE là một ví dụ điển hình. Trong nghiên cứu này tỉ lệ vẫn còn đau thắt ngực sau 5 năm là 26% ở nhóm điều trị nội khoa tích cực kèm can thiệp mạch vành qua da sớm và 28% ở nhóm điều trị nội khoa tích cực đơn thuần, mặc dù đa số bệnh nhân có dùng thuốc chống đau thắt ngực và trong quá trình theo dõi nhiều bệnh nhân đã được tái tưới máu mạch vành bằng can thiệp mạch vành qua da hoặc mổ bắc cầu (21,1% ở nhóm điều trị nội khoa tích cực kèm can thiệp mạch vành qua da sớm và 32,6% ở nhóm điều trị nội khoa tích cực đơn thuần).5
TÁC ĐỘNG LÊN CHUYỂN HÓA TẾ BÀO CƠ TIM CÓ CẢI THIỆN TIÊN LƯỢNG CỦA BỆNH NHÂN?
Ngày nay không còn ai nghi ngờ về hiệu quả chống đau thắt ngực của các thuốc tác động lên chuyển hóa tế bào cơ tim. Năm 2011 Danchin và Marzilli thực hiện một phân tích gộp số liệu của 218 thử nghiệm lâm sàng trên một số lượng bệnh nhân khổng lồ là 19.028 người nhằm đánh giá hiệu quả chống đau thắt ngực/thiếu máu cục bộ tim của trimetazidine ở bệnh nhân đau thắt ngực ổn định.6 Kết quả phân tích gộp này cho thấy trimetazidine có hiệu quả chống thiếu máu cục bộ tim (biểu hiện qua các thông số của nghiệm pháp gắng sức: tổng thời gian gắng sức, thời gian đến khi xuất hiện ST chênh xuống 1 mm và thời gian đến khi xuất hiện đau thắt ngực) cũng như hiệu quả chống đau thắt ngực (biểu hiện qua số cơn đau thắt ngực và số lần dùng nitrate ngậm để cắt cơn mỗi tuần) tương đương các thuốc qui ước là nitrate tác dụng dài, chẹn canxi dihydropyridine và nicorandil.
Câu hỏi được các nhà nghiên cứu cũng như các thầy thuốc lâm sàng đặt ra là liệu tác động lên chuyển hóa tế bào cơ tim có cải thiện tiên lượng của người bệnh tim thiếu máu cục bộ hay không. Tại hội nghị khoa học thường niên 2012 của Hội Tim mạch Châu Âu tổ chức tại Munich, Lopatin và cộng sự báo cáo kết quả của một thử nghiệm lâm sàng cho thấy trimetazidine có ảnh hưởng thuận lợi trên tiên lượng dài hạn của bệnh nhân đau thắt ngực ổn định.7 Tổng cộng 120 bệnh nhân có đau thắt ngực ổn định (CCS trung bình 2,1) và suy tim (NYHA II-III) sau nhồi máu cơ tim được phân ngẫu nhiên vào nhóm trimetazidine MR (35 mg x 2/ngày) hoặc nhóm chứng. Tất cả bệnh nhân đều được điều trị nội khoa chuẩn. Sau 6 năm tỉ lệ sống sót của nhóm trimetazidine MR cao hơn có ý nghĩa so với nhóm chứng (hình 1). Điều trị bằng trimetazidine MR còn giảm đáng kể các biến cố tim mạch gồm chết do nguyên nhân tim, nhồi máu cơ tim không chết, đột quị, tái tưới máu mạch vành và nhập viện vì đau thắt ngực không ổn định hoặc suy tim (mức giảm 39%, KTC 95% 3%-65%).
Tại hội nghị khoa học thường niên 2013 của Hội Tim mạch Châu Âu tổ chức tại Amsterdam, GS Roberto Ferrari, nguyên chủ tịch Hội Tim mạch Châu Âu, đã công bố việc chuẩn bị một nghiên cứu lớn mang tên ATPCI (The efficAcy and safety of Trimetazidine in Patients with angina pectoris having been treated by percutaneous Coronary Intervention) có mục tiêu là đánh giá hiệu quả cải thiện tiên lượng dài hạn của trimetazidine ở bệnh nhân có đau thắt ngực đã được can thiệp mạch vành qua da. ATPCI là một thử nghiệm lâm sàng phân nhóm ngẫu nhiên, mù đôi, dự kiến sẽ tuyển 10.300 bệnh nhân từ 800 trung tâm ở 54 quốc gia. Bệnh nhân sẽ được phân vào một trong 3 nhóm: Trimetazidine MR 35 mg 2 viên/ngày, trimetazidine MR 70 mg 2 viên/ngày hoặc placebo (được thêm vào trên nền điều trị chuẩn). Tiêu chí đánh giá chính là phối hợp các biến cố chết do nguyên nhân tim mạch, nhập viện vì một biến cố tim mạch, tái xuất hiện hoặc tồn tại triệu chứng đau thắt ngực dẫn đến phải thêm/chuyển đổi/tăng liều một trong số các thuốc chống đau thắt ngực và tái xuất hiện hoặc tồn tại triệu chứng đau thắt ngực dẫn đến phải chụp mạch vành. ATPCI dự kiến sẽ thu nhận bệnh nhân đầu tiên tháng 1/2014 và chấm dứt tháng 11/2017. Các nhà nghiên cứu hy vọng kết quả ATPCI sẽ giúp xác định một tiếp cận mới trong điều trị bệnh tim thiếu máu cục bộ, không những giúp kiểm soát triệu chứng mà còn cải thiện tiên lượng dài hạn của bệnh nhân.
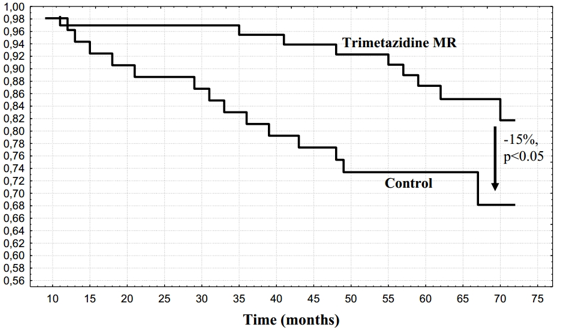
Hình 1:Tỉ lệ sống sót của 2 nhóm bệnh nhân, có và không có dùng trimetazidine MR trên nền điều trị nội khoa chuẩn.
TÀI LIỆU THAM KHẢO
1) 2012 ACCF/AHA/ACP/AATS/PCNA/SCAI/STS Guideline for the diagnosis and management of patients with stable ischemic heart disease. A report of the American College of Cardiology Foundation/American Heart Association Task Force on Practice Guidelines, and the American College of Physicians, American Association for Thoracic Surgery, Preventive Cardiovascular Nurses Association, Society for Cardiovascular Angiography and Interventions, and Society of Thoracic Surgeons. Circulation 2012;126:e354-e471.
2) 2013 ESC guidelines on the management of stable coronary artery disease. The Task Force on the management of stable coronary artery disease of the European Society of Cardiology. Eur Heart J doi:10.1093/eurheartj/eht296.
3) Guidelines on the management of stable angina pectoris: full text. The Task Force on the management of stable angina pectoris of the European Society of Cardiology. Eur Heart doi:10:1093/eurheartj/ehl002.
4) Marzilli M, Merz NB, Boden WE, et al. Obstructive coronary atherosclerosis and ischemic heart disease: an elusive link. J Am Coll Cardiol 2012;60:951-956.
5) Boden WE, ORourke RA, Teo KK, et al, for the COURAGE Trial Research Group. Optimal medical therapy with or without PCI for stable coronary disease. N Engl J Med 2007;356:1503-1516.
6) Danchin N, Marzilli M, Parkhomenko A, Ribeiro JP. Efficacy comparison of trimetazidine with therapeutic alternatives in stable angina pectoris: a network meta-analysis. Cardiology 2011;120:59-72.
7) Lopatin YM, Ilyukhin OV, Ilyukhina MV, et al. Long-term trimetazidine modified release therapy improves prognosis in post-myocardial infarction patients with angina pectoris and heart failure. Presented at ESC Congress 2012. Abstract 2052.
TS Hồ Huỳnh Quang Trí
Viện Tim TP HCM







