NGUYỄN DƯƠNG KHANG*
NGUYỄN THANH HIỀN
* Khoa Tim mạch can thiệp, BV Đại học Y Dược TP. Hồ Chí Minh
I. Mở đầu
Các hướng dẫn hiện hành khuyến cáo mạnh mẽ việc sử dụng thuốc ức chế thụ thể angiotensin-neprilysin (ARNI), chẹn thụ thể beta (BB), đối vận thụ thể mineralcorticoid (MRA), và ức chế natri-glucose đồng vận 2 (SGLT2i) ở tất cả những bệnh nhân suy tim có phân suất tống máu giảm, và được khuyến cáo dùng suốt đời.1,2 Tuy vậy, những nghiên cứu bản lề của các thuốc này không được thiết kế để đưa ra bằng chứng về lợi ích lâu dài về sau của thuốc trong suốt quãng thời gian điều trị.
Cách tiếp cận truyền thống khi muốn đánh giá hiệu quả và an toàn của một loại thuốc trong điều trị bệnh nhân suy tim là sẽ đưa ra một dân số đích và phân nhóm ngẫu nhiên (mù đôi) một nửa số bệnh nhân này vào nhóm chứng, và một nửa còn lại vào nhóm điều trị tích cực và tiếp tục như vậy cho đến hết nghiên cứu. Số liệu sẽ được phân tích dựa trên kế hoạch phân nhóm ban đầu, dù cho nhóm chứng hay nhóm điều trị mới có được giữ nguyên đến cuối thời gian theo dõi hay không, và dù cho điều trị nền tảng có bị thay đổi giữa hai nhóm trong suốt thời gian nghiên cứu hay không. Các tiếp cận intention-to-treat giúp làm giảm nhiễu, nhưng nếu có sự thay đổi rõ rệt tính tuân thủ thuốc trong nghiên cứu và điều trị nền tảng cũng trở nên quá khác biệt ở nhóm chứng thì hiệu quả điều trị sẽ bị nghiêng về giả thuyết không, tức sẽ làm giảm khả năng đánh giá mức độ có lợi thực sự của loại thuốc đang được nghiên cứu.3
Một số người tin rằng việc hai đường Kaplan-Meier của hai phương pháp điều trị tách nhau ra đồng nghĩa với kết cục có lợi. Nhưng như vậy là chưa đủ, vì chỉ nhìn điểm khởi đầu và sự duy trì khác biệt giữa các đường cong là rất chủ quan, và dễ bị tác động bởi các yếu tố gây nhiễu. Những bệnh nhân được thu nhận vào nghiên cứu từ giai đoạn đầu, sẽ có thời gian trong nghiên cứu lâu hơn, sẽ có thể có hoặc không có đáp ứng tương tự với thuốc so với nhóm những bệnh nhân được thu nhận trễ hơn. Mặc dù vậy, con số biến cố ở những bệnh nhân được thu nhận sớm này có thể làm cho đường Kaplan-Meier sau nhiều năm theo dõi thay đổi ngoạn mục. Sự thay đổi này là không phù hợp với tiến trình đáp ứng với thuốc thông thường. Hơn nữa, nếu một loại bệnh có thể gây tử vong và thời gian theo dõi đủ dài thì tần suất sống còn của cả hai nhánh điều trị sẽ trở về 0%, dù cho thuốc có hiệu quả đến mức nào đi chăng nữa.4
Phân tích một biểu đồ sống còn còn một điểm phức tạp nữa, là lợi ích điều trị dài hạn có thể bị ảnh hưởng bởi lợi ích ngắn hạn ở một nhóm nhỏ bệnh nhân. Lấy ví dụ một nghiên cứu thu nhận 10.000 bệnh nhân nhồi máu cơ tim nhập viện, trong đó 1.000 bệnh nhân có nồng độ troponin cao nhất sẽ có nguy cơ đột tử cao nhất nhưng chỉ trong tháng đầu sau cơn nhồi máu. Giả sử nguy cơ đột tử trong giai đoạn nhạy cảm này ở nhóm nguy cơ có thể giảm từ 90% xuống 10% bằng việc dùng BB, nhưng BB sẽ không còn tác dụng nào khi vượt qua mốc 1 tháng ở nhóm troponin cao nhất, và cũng không có lợi ích ở bất kỳ thời điểm nào ở nhóm troponin thấp. Tuy nhiên các nhà nghiên cứu lại không nhận biết được xu hướng này khi thiết kế nghiên cứu, và do vậy, nghiên cứu thu nhận 10.000 bệnh nhân phân vào nhóm chứng hoặc nhóm BB (1:1) với điều trị được duy trì trung bình ba năm. Ở nhóm có nồng độ troponin cao, ở thời điểm theo dõi một tháng, chúng ta sẽ ghi nhận được 450 ca tử vong ở nhóm chứng nguy cơ cao, và 50 ca tử vong ở nhóm BB nguy cơ cao. Con số 400 ca khác biệt giữa hai nhóm làm cho hai đường Kaplan-Meier tách nhau ra và giữ nguyên như vậy trong suốt ba năm nghiên cứu, mặc dù trong suốt thời gian theo dõi còn lại, việc dùng BB là không cần thiết. Nếu như BB được lấy ra vào thời điểm kết thúc nghiên cứu, các bệnh nhân sẽ không bị ảnh hưởng gì, mặc dù với kết quả của đường Kaplan-Meier như vậy, các nhà nghiên cứu có thể cho rằng lợi ích của BB là lợi ích lâu dài. Một ví dụ khác, trong nghiên cứu CONSENSUS (Cooperative North Scandinavian Enalapril Survival Study), thu nhận những bệnh nhân suy tim NYHA IV, tại thời điểm một năm sau phân nhóm ngẫu nhiên, đa số bệnh nhân được phân vào nhóm chứng hay nhóm enalapril cũng đều được dùng enalapril. Hai đường Kaplan-Meier đã tách nhau ra thì vẫn giữ khoảng cách như vậy trong nhiều năm theo dõi, dù hai nhánh điều trị đã đang được dùng thuốc gần như giống nhau.4 Kết cục của hai nhóm này chỉ về lại chung một điểm khi hầu hết bệnh nhân đã tử vong.
Do vậy, để đánh giá liệu một loại thuốc có tác dụng lâu dài hay không, một nghiên cứu phải đươc thiết kế để thấy được hiệu quả mà không bị nhiễu, lý tưởng nhất là thực hiện một đánh giá ngẫu nhiên việc ngừng thuốc ở những bệnh nhân suy tim mạn đã được dùng thuốc trong thời gian dài, tối ưu là nhiều năm. Những nghiên cứu như vậy có thể được thực hiện một trong hai cách. Cách thứ nhất là cho những bệnh nhân này sử dụng thuốc trong nhiều năm, và đã đạt lâm sàng ổn định. Sau đó phân nhóm ngẫu nhiên (mù đôi) các bệnh nhân này vào nhóm tiếp tục dùng thuốc (nhóm tiếp tục) hoặc vào nhóm chứng (nhóm ngưng thuốc). Chúng ta sẽ so sánh đáp ứng thuốc và đáp ứng lâm sàng trong thời gian theo dõi và vào cuối đợt nghiên cứu.5 Cách thứ hai là những bệnh nhân đã tham gia vào các nghiên cứu dài hạn mù đôi, có nhóm chứng và lâm sàng ổn định có thể được yêu cầu ngưng thuốc nghiên cứu khi nghiên cứu kết thúc. Điều này dẫn đến một nửa số bệnh nhân sẽ ngưng thuốc điều trị và nửa còn lại sẽ ngưng giả dược (vẫn trên nguyên tắc mù đôi).6 Nếu chúng ta xem như các nghiên cứu là đủ lớn, và thời gian theo dõi đủ dài, thì cách thiết kế nào cũng có thể mang lại kết quả có thể phân tích được về tác động lâu dài của thuốc. Các nghiên cứu ngừng thuốc là một hướng tiếp cận tốt để xác định tác động lâu dài của một loại thuốc, và để hướng dẫn lâm sàng rằng liệu các thuốc đang dùng có nên dùng suốt đời hay không.7
II. Đáp ứng của cơ thể sau ngưng thuốc
Bốn phản ứng có thể gặp sau khi ngưng thuốc điều trị suy tim (Hình 1). Đầu tiên, hiệu quả của thuốc có thể giảm dần và mất hẳn do lờn thuốc. Tăng liều trở lại có thể giúp tạm thời hồi phục đáp ứng với thuốc, nhưng những đáp ứng này thường không kéo dài, và việc ngừng thuốc cũng không ảnh hưởng tới tình trạng huyết động hay lâm sàng của bệnh nhân.8,9 Thứ hai, hiệu quả của thuốc có thể trở nên giảm dần và mất hẳn vì kích hoạt cơ chế điều hòa ngược; ở những bệnh nhân này, sau khi ngưng thuốc, cơ chế này sẽ trở nên rõ rệt hơn và gây hiệu ứng “rebound”, làm tệ hơn tình trạng huyết động và lâm sàng của bệnh nhân.10,11 Thứ ba, đáp ứng có lợi ban đầu của thuốc khi sử dụng có thể mạnh hơn tác dụng phụ của thuốc. Do vậy, việc sử dụng thuốc chỉ có tác dụng có lợi ngắn hạn; và việc ngưng thuốc có thể làm lâm sàng xấu hơn trước lúc điều trị.12,13 Cuối cùng, thuốc có thể có tác dụng có lợi mà không bị lờn theo thời gian, do đó nếu ngưng thuốc thì sẽ làm triệu chứng nặng hơn và tỉ lệ biến cố lâm sàng tăng lên, quay trở lại tình trạng lâm sàng trước khi điều trị.14,15 Bốn phản ứng không tách biệt rạch ròi mà thường có hai hoặc nhiều phản ứng gặp trên cùng một loại thuốc.
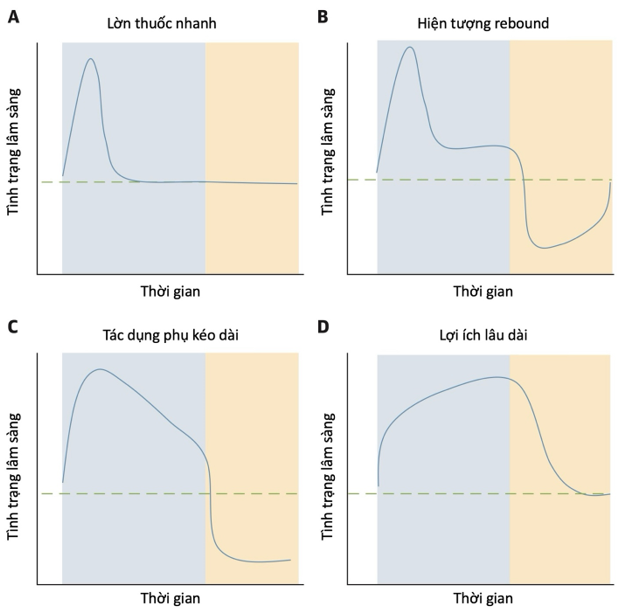
Hình 1. Những phản ứng sau khi khởi động và ngưng dùng thuốc trong điều trị suy tim
Phần màu xanh tương ứng tác động khi đang sử dụng, theo sau là phần màu vàng tương ứng việc ngưng thuốc đột ngột
III. Tình huống 1: lờn thuốc
Điều trị với một loại thuốc lặp lại hoặc kéo dài có thể dẫn tới tình trạng lờn thuốc, có thể do sự điều hòa xuống của các thụ thể hoặc thay đổi trong con đường tín hiệu nội bào liên quan tới điều hòa tác dụng của thuốc.16,17 Bởi vì thuốc không còn tác động có lợi như mong muốn ban đầu nữa, việc ngưng các thuốc này không ảnh hưởng gì trên tình trạng huyết động hay lâm sàng của bệnh nhân (Bảng 1).
1. Thuốc dãn mạch hệ thống trực tiếp
Lờn thuốc với nitroglycerin và các loại nitrate khác đã được ghi nhận > 100 năm nay, bắt nguồn từ các ghi nhận khi thấy càng sử dụng nitrate thì cơn đau đầu do tác dụng phụ cũng giảm đi và biến mất; cũng như hiệu quả điều trị tăng huyết áp hoặc đau thắt ngực không còn nữa nếu dùng nitroglycerin và các loại nitrate khác kéo dài.18–20 Tính lờn thuốc liên quan với cơ chế phụ thuộc liều và phụ thuộc thời gian, và giữa các loại nitrate cũng có thể có tình trạng lờn thuốc nhóm.11 Tình trạng lờn thuốc này có thể giảm đi qua việc sử dụng ngắt quãng.21,22 Cụ thể với isosorbide dinitrate có thể tránh lờn thuốc bằng cách sử dụng mỗi 8 – 12 giờ hoặc cách xa hơn.23,24
Khi nitroglycerin dùng đường truyền tĩnh mạch liên tục ở bệnh nhân suy tim, lờn thuốc xảy ra trong vòng 48-72 giờ.25 Đáp ứng với nitrate có thể khôi phục thoáng qua bằng việc dùng N-acetylcysteine, với cơ sở là một số bệnh nhân lờn thuốc do thiếu sulfhydryl. Các nghiên cứu lâm sàng gợi ý rằng việc dùng hydralazine có thể tác động trên con đường tín hiệu nội bào, làm khôi phục đáp ứng với nitrate. Điều này cũng một phần nào giải thích cho hiệu quả của phối hợp hydralazine – isosorbide dinitrate trong điều trị suy tim.16 Một điểm thú vị là việc dùng hydralazine đơn trị liệu lâu dài ở bệnh nhân suy tim mạn cũng có thể dẫn đến lờn thuốc. Quan trọng là tính lờn thuốc của hydralazine là đặc hiệu với thuốc; tức là không ảnh hưởng tới đáp ứng của các thuốc dãn mạch khác dù dùng đường tĩnh mạch hay đường uống.26
2. Thuốc ức chế thụ thể alpha và kích thích thụ thể beta
Prazosin, một loại ức chế alpha giao cảm, tạo được tác dụng có lợi trên huyết động ngay những liều đầu tiên, nhưng tác dụng này sẽ giảm dần nếu dùng lặp lại8 và việc dùng kéo dài sẽ không mang lại cải thiện lâm sàng có ý nghĩa nào cũng như không làm giảm nguy cơ biến cố suy tim chính.27–30 Những chỉ số huyết động học đo được lúc thông tim phải ghi nhận những cải thiện rõ rệt trên chỉ số tim và áp lực đổ đầy thất trái với những liều prazosin đầu tiên. Nhưng những chỉ số này trở về mức nền trước điều trị trong vòng 48 giờ và giữ nguyên như vậy trong suốt quá trình điều trị kéo dài 3 – 12 tuần, và không làm lâm sàng xấu hơn sau khi ngưng thuốc 48 giờ.8
Bảng 1. Các nghiên cứu đánh giá lờn thuốc khi dùng lặp lại/liên tục
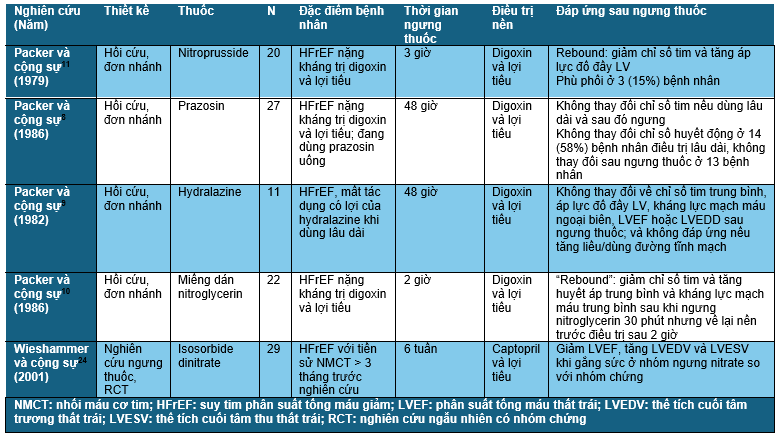
Trong một cách thức tương tự, việc dùng lâu dài thuốc inotrop dương tính có thể dẫn đến giảm hiệu quả và lờn thuốc ở bệnh nhân suy tim. Lờn thuốc được ghi nhận sau 72 giờ truyền liên tục dobutamine ở một nhóm nhỏ bệnh nhân suy tim mạn.31 Tương tự như vậy, việc dùng pirbuterol cũng giúp cải thiện được chỉ số tim và phân suất tống máu thất trái trong giai đoạn đầu, nhưng sau đó dù có dùng trong 4 tuần thì tình trạng huyết động của bệnh nhân cũng quay trở về như trước điều trị. Tình trạng lờn với thuốc kích thích thụ thể beta có thể do tình trạng điều hòa xuống của thụ thể beta giao cảm trên các hạch lympho ngoại biên.17 Hiện chưa có nghiên cứu nào về ngưng thuốc kích thích beta giao cảm được tiến hành.
IV. Tình huống 2: hiện tượng “rebound”
Packer và cộng sự11 đã báo cáo sự kích hoạt cơ chế điều hòa ngược khi truyền liên tục nitroprusside ở những bệnh nhân suy tim mạn tính ổn định. Khi mới sử dụng, nitroprusside làm tăng chỉ số tim và giảm áp lực đổ đầy thất trái nhanh chóng và mạnh mẽ, nhưng mức độ đáp ứng này cũng trở nên giảm mạnh trong vòng 1 giờ. Sau khi ngưng nitroprusside trong 10 – 30 phút, các chỉ số huyết động trở nên xấu đi nhanh chóng và thậm chí còn tệ hơn tình trạng bệnh nhân trước khi điều trị, với khoảng 15% số bệnh nhân diễn tiến tới phù phổi cấp, dù tình trạng trước điều trị ổn định. Các nhà nghiên cứu xem các tình trạng này là kết quả của sự kích hoạt cơ chế co mạch nội sinh, vốn bị ức chế một phần trong lúc dùng thuốc, và trở nên không bị ức chế nữa khi nitroprusside ngưng đột ngột.32,33 Các thay đổi “rebound” này đã được ghi nhận khi ngưng đột ngột các loại nitrate hữu cơ (như isosorbide dinitrate) ở bệnh nhân suy tim, nhưng mức độ của các thay đổi này là không đáng kể, và cũng không ảnh hưởng trên các chỉ số huyết động đến mức như vậy.10
Các cơ chế điều hòa ngược liên quan tới tái hấp thu muối và nước ở ống thận được kích hoạt nhanh chóng sau khi khởi động điều trị với thuốc ức chế thụ thể SGLT2, và cũng giải thích cho sự mất đáp ứng lợi tiểu kéo dài hoặc lợi tiểu thẩm thấu khi dùng các thuốc này lâu dài.34,35
Cơ chế của các tác động co mạch điều hòa ngược này chưa được hiểu rõ, và vai trò của chúng trong sự lờn thuốc cũng không gặp ở tất cả các loại thuốc. Một giả thuyết được đưa ra là cơ chế này có liên quan với kích hoạt hệ thần kinh giao cảm hoặc hệ RAA, tuy vậy việc dùng đồng thời ức chế men chuyển không giúp phòng ngừa tình trạng lờn thuốc với isosorbide dinitrate hay prazosin.8 Tình trạng lờn với đáp ứng lợi tiểu natri hoặc lợi tiểu thẩm thấu của SGLT2i có thể liên quan với ái lực của natri trong quai Henle và ống lượng xa và tình trạng tái hấp thu nước do vasopressin ở ống góp.34 Bên cạnh đó, hệ tuần hoàn cũng thích nghi với các chất dãn mạch ngoại sinh thông qua những thay đổi trong con đường tín hiệu nội bào.36
V. Tình huống 3: cán cân lợi ích – nguy cơ lâu dài
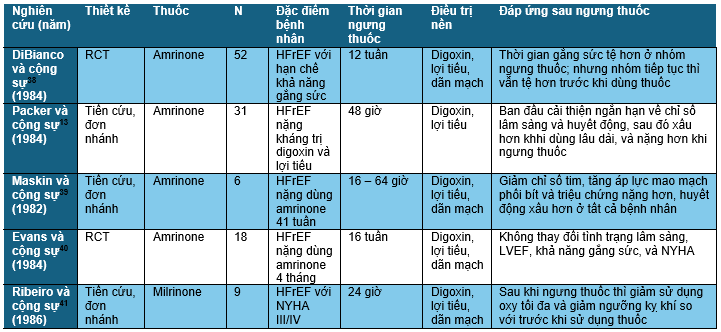
Một số thuốc đường tĩnh mạch có lợi ngắn hạn trên huyết động và lâm sàng ở bệnh nhân suy tim mạn, nhưng lại gây tăng nguy cơ tử vong tim mạch và suy tim nặng hơn trong thời gian dài hạn vì các thuốc này làm tăng tốc độ tiến triển của các bệnh lý nền tảng thông qua tăng AMP vòng nội bào (qua việc ức chế phosphodiesterase III) hoặc bởi các tác động khác làm tăng nồng độ calci nội bào.37 Các nghiên cứu ngưng thuốc cũng đã được tiến hành (Bảng 2).
Bảng 2. Những nghiên cứu về tác động khi ngưng thuốc inotropic dương

Flosequinan, một loại dãn mạch với đặc tính inotropic và chronotropic dương, tạo được sự cải thiện triệu chứng rõ rệt và dung nạp gắng sức ở những bệnh nhân suy tim mạn,44–46 và từ đó được chấp thuận sử dụng trên lâm sàng trong một thời gian ngắn ở Hoa Kỳ và Vương Quốc Anh trong năm 1993. Nghiên cứu PROFILE (Long-Term Effects of Flosequinan on the Morbidity and Mortality of Patients with Severe Chronic Heart Failure) phân ngẫu nhiên 2.354 bệnh nhân suy tim NYHA III/IV và phân suất tống máu giảm vào nhóm giả dược hoặc nhóm flosequinan trong vòng trung bình 10 tháng, với điều trị nền tảng với digoxin, lợi tiểu, và một loại ACEI.12 Nghiên cứu này phải ngừng sớm vì tử vong tăng 39% ở nhóm flosequinan. Vì kết quả này, vào thời điểm kết thúc nghiên cứu, 797 bệnh nhân nhóm chứng và 763 bệnh nhân nhóm flosequinan ngừng sử dụng thuốc được phân ban đầu. Trong vòng 28 ngày tiếp theo, khi so sánh với nhóm chứng, thì nhóm flosequinan ban đầu có nguy cơ xuất hiện biến cố suy tim nặng lên nhiều hơn (gồm tử vong hoặc nhập viện, nhập cấp cứu, hoặc dùng thuốc điều trị suy tim cấp đường tĩnh mạch).
Amrinone và milrinone là các thuốc inotropic và chronotropic dương và được chứng minh là làm tăng tiến triển suy tim hoặc tăng nguy cơ tử vong hoặc nhập viện do suy tim.13,46 Amrinone dùng 2 – 10 tuần gây tác động xấu trên tình trạng huyết động của bệnh nhân, và ngưng thuốc trong 48 giờ cũng làm tình trạng lâm sàng bệnh nhân xấu hơn cả trước khi điều trị.13 Một số khác báo cáo tiến triển về mặt huyết động sau thời gian trung bình 41 tuần sử dụng amrinone,39 tình trạng xấu đi nhanh chóng sau khi ngưng milrinone đường uống sau 8 tháng,42 và khả năng gắng sức xấu đi trong 10 tuần dùng milrinone, dù tác dụng dược lý của thuốc vẫn còn sau khi ngưng thuốc.41 Những kết quả từ các nghiên cứu nhãn mở kể trên cũng được xác nhận bởi một nghiên cứu RCT trên 52 bệnh nhân suy tim có đáp ứng tốt với amrinone sau ít nhất 4 tuần điều trị.38 Khi amrinone được ngưng sau 12 tuần điều trị, khả năng gắng sức giảm dần đến mức tệ hơn cả trước khi điều trị. Các nghiên cứu khác nhỏ hơn thì không ghi nhận thay đổi nào sau khi ngưng dùng amrinone.40,43
Các kết quả kể trên với flosequinan, amrinone, và milrinone chỉ ra rằng có những thuốc có thể có lợi ích về huyết động và lâm sàng kéo dài, dù chúng có tác động có hại trên bệnh nền của bệnh nhân. Điều này cũng có nghĩa là, tình trạng lâm sàng xấu đi sau khi ngưng thuốc không đồng nghĩa là thuốc có lợi trên kết cục lâm sàng nếu dùng lâu dài.
VI. Tình huống 4: bất lợi ngay khi ngưng thuốc
Một số thuốc điều trị suy tim có tác dụng có lợi lâu dài trên các chỉ số huyết động cũng như trên triệu chứng; và các tác dụng có lợi này sẽ mất đi nếu ngưng thuốc sau thời gian sử dụng lâu dài.
1. Các nghiên cứu về ngưng digoxin
Loại thuốc có bằng chứng thuyết phục nhất về tính ổn định lâu dài của tác dụng có lợi của thuốc trên bệnh nhân suy tim là digoxin (Bảng 3).
Bảng 3. Những nghiên cứu về tác động khi ngưng digoxin
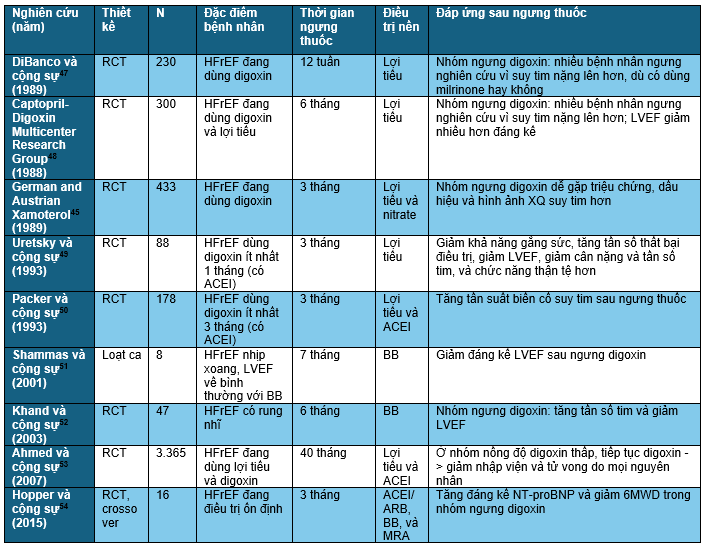
Trong nghiên cứu PROVED (Randomized Study Assessing the Effect of Digoxin Withdrawal in Patients with Mild to Moderate Chronic Congestive Heart Failure), 88 bệnh nhân suy tim EF giảm và nhịp xoang, đang dùng lợi tiểu, không dùng ACEI, được phân ngẫu nhiên vào nhóm tiếp tục digoxin hoặc ngưng digoxin chuyển sang dùng giả dược trong vòng 12 tuần.49 Các biến cố suy tim nặng hơn (gồm tử vong, nhập viện, hoặc triệu chứng nặng lên cần thay đổi điều trị) xảy ra nhiều hơn trong nhóm ngưng digoxin (39% so với 19%, p = 0,039) so với nhóm tiếp tục digoxin. Bên cạnh đó, nhóm ngưng digoxin còn giảm khả năng gắng sức và giảm LVEF so với nhóm tiếp tục.
Nghiên cứu RADIANCE (Randomized Assessment of the Effect of Digoxin on Inhibitors of the Angiotensin Converting Enzyme) đánh giá tác động của ngưng digoxin ở 178 bệnh nhân suy tim EF giảm nhịp xoang.50 Những bệnh nhân này đang dùng digoxin, lợi tiểu và một loại ACEI trong ít nhất 3 tháng và được phân ngẫu nhiên vào 1 trong 2 nhóm: tiếp tục digoxin hoặc ngưng digoxin, trong vòng 12 tuần. Các biến cố suy tim nặng lên (gồm tử vong, nhập viện, hoặc tăng nặng triệu chứng cần thay đổi điều trị) thường gặp hơn trong nhóm ngưng digoxin so với nhóm tiếp tục (25% so với 5%, p < 0,001). Bên cạnh đó, việc ngưng digoxin còn làm nhóm này giảm khả năng gắng sức, giảm LVEF và giảm chất lượng cuộc sống hơn nhóm tiếp tục sử dụng digoxin.
Nghiên cứu DIG (Digitalis Investigation Group) thu nhận 6.800 bệnh nhân suy tim EF giảm nhịp xoang, đang dùng lợi tiểu và ACEI.55 Có tổng cộng 3.365 bệnh nhân (chiếm 44%) đang dùng digoxin lâu dài trước khi được đưa vào nghiên cứu, và do vậy, việc phân nhóm ngẫu nhiên vào nhóm chứng hay nhóm digoxin ở những bệnh nhân này tương đương với nhóm ngưng digoxin và nhóm tiếp tục digoxin. Với phân tích dưới nhóm này, trong thời gian theo dõi trung bình 37 tháng, việc tiếp tục dùng digoxin làm giảm nguy cơ tử vong do mọi nguyên nhân và tái nhập viện vì suy tim so với nhóm ngưng digoxin (HR: 0,74; 95% CI: 0,66 – 0,83). Điều quan trọng là mức độ có lợi của digoxin trên bệnh suất và tử suất của nhóm bệnh nhân ngưng dùng digoxin là tương tự với mức độ có lợi ở nhóm chưa từng được dùng digoxin trước đây. Điều này chứng tỏ việc ngưng dùng digoxin không gây ra hiện tượng “rebound”. Hệ quả của việc ngưng digoxin được thấy rõ ràng nhất ở nhóm bệnh nhân có nồng độ digoxin từ 0,5 tới 0,9 ng/mL.53
Nghiên cứu đa trung tâm Captopril-Digoxin thu nhận 300 bệnh nhân suy tim EF giảm nhịp xoang, sau đó phân nhóm ngẫu nhiên thành các nhóm: 1/ tiếp tục digoxin; 2/ giả dược (tương ứng với ngưng digoxin ở 60-70% số bệnh nhân); hoặc 3/ dùng captopril mà không có digoxin. Biến cố suy tim nặng lên làm kết thúc nghiên cứu ghi nhận nhiều nhất ở nhóm giả dược (tức bao gồm những bệnh nhân ngưng digoxin), so với nhóm digoxin (là nhóm tiếp tục sử dụng).48 LVEF cũng giảm đi đáng kể trong nhóm ngưng digoxin. Điều trị với captopril làm giảm số biến cố suy tim nặng lên, nhưng không chặn được sự giảm LVEF. Nghiên cứu German and Austrian Xamoterol thu nhận 433 bệnh nhân suy tim EF giảm nhịp xoang, phân làm các nhóm: 1/ tiếp tục digoxin; 2/ giả dược (tương đương ngưng digoxin ở 40-50% số bệnh nhân); hoặc 3/ dùng xamoterol mà không có digoxin.56 Kết quả ghi nhận triệu chứng lâm sàng, và hình ảnh học gợi ý suy tim trên X-quang gặp nhiều trong nhóm giả dược (tức những bệnh nhân ngưng digoxin) so với nhóm digoxin (là nhóm tiếp tục sử dụng).
Khi gộp chung lại, kết quả từ năm nghiên cứu đa trung tâm, ngẫu nhiên, mù đôi có nhóm chứng cho thấy digoxin có tác dụng có lợi liên tục nếu dùng kéo dài và sẽ mất đi sau khi ngưng thuốc. Những bài tổng quan hệ thống và phân tích gộp cũng cho thấy xu hướng tương tự: digoxin mang lại lợi ích khi sử dụng và sẽ gây nặng hơn tình trạng lâm sàng, cũng như tăng nhập viện vì suy tim sau khi ngưng dùng.7,56 Việc thay thế bằng một loại inotropic dương khác (milrinone) không làm giảm tình trạng lâm sàng xấu đi sau khi ngưng dùng digoxin.47
Một điểm cần lưu ý từ các nghiên cứu ngưng dùng digoxin là gần như được tiến hành trên những bệnh nhân không sử dụng BB.7 Khi dùng với liều thấp để đạt nồng độ digoxin máu < 0,9 ng/mL, digoxin có thể đóng vai trò chủ yếu là một chất điều hòa hormon thần kinh hơn là một thuốc inotrop dương.57 Digoxin ức chế sự kích hoạt hệ thần kinh giao cảm (và kích thích hoạt động hệ phó giao cảm) khi dùng ngắn hạn và dài hạn.54,57–59 Và do vậy, digoxin tạo ra tác dụng ngược lại với BB. Các tác dụng điều hòa hormon thần kinh này không tăng lên nếu tăng liều digoxin hơn nữa.54 Cũng vì cơ chế như vậy, việc dùng BB có thể làm mất đi tác dụng của digoxin, từ đó cho phép việc ngưng dùng digoxin mà không có tác dụng phụ nào. Giả thuyết này đã được ủng hộ bằng một nghiên cứu ghi nhận nồng độ các dấu ấn sinh học chỉ thay đổi rất ít sau khi ngưng digoxin ở những bệnh nhân dùng BB; nhưng nghiên cứu này chỉ được tiến hành trên 16 bệnh nhân.60 Tương tự như vậy, hệ quả của việc ngưng digoxin cũng được đánh giá ở 8 bệnh nhân bệnh cơ tim dãn nhịp xoang và EF đã về bình thường nhờ carvedilol. Việc ngưng digoxin và giữ BB đưa tới sự giảm rất nhẹ EF, và vẫn giữ EF > 50% mà không có thay đổi triệu chứng gì. Ngược lại, ở một nghiên cứu những bệnh nhân suy tim có rung nhĩ, việc ngưng digoxin làm tăng tần số thất và nặng hơn triệu chứng, dù đã đang điều trị với BB.52
2. Những nghiên cứu về ngưng lợi tiểu
Những nghiên cứu đầu tiên là những nghiên cứu không có nhóm chứng, ghi nhận tăng áp lực đổ đầy thất và triệu chứng suy tim nặng hơn sau khi ngưng ngắn hạn thuốc lợi tiểu.61,62 Trong những nghiên cứu khác, khi chia tất cả những bệnh nhân ngưng lợi tiểu vào nhóm giả dược hoặc nhóm dùng ACEI trong 2-6 tháng cũng ghi nhận việc dùng ACEI không làm ngăn được tình trạng lâm sàng xấu đi sau khi ngưng lợi tiểu.62–64 Những kết quả này được ủng hộ bởi kết quả từ một nghiên cứu mù đôi, có nhóm chứng, gồm 202 bệnh nhân lớn tuổi được dùng lợi tiểu kéo dài, và sau đó phân nhóm ngẫu nhiên thành nhóm tiếp tục hoặc nhóm ngưng dùng thuốc.65 Hai phần ba số bệnh nhân ngưng lợi tiểu bị tăng nặng triệu chứng, dẫn đến việc tái sử dụng lợi tiểu.66 Gần đây nhất, tình trạng tăng tặng triệu chứng và ứ dịch được quan sát thấy trên 40% số bệnh nhân suy tim đang dùng ACEI và BB, và ngưng lợi tiểu (Bảng 4).67
Bảng 4. Những nghiên cứu về đáp ứng với ngưng lợi tiểu
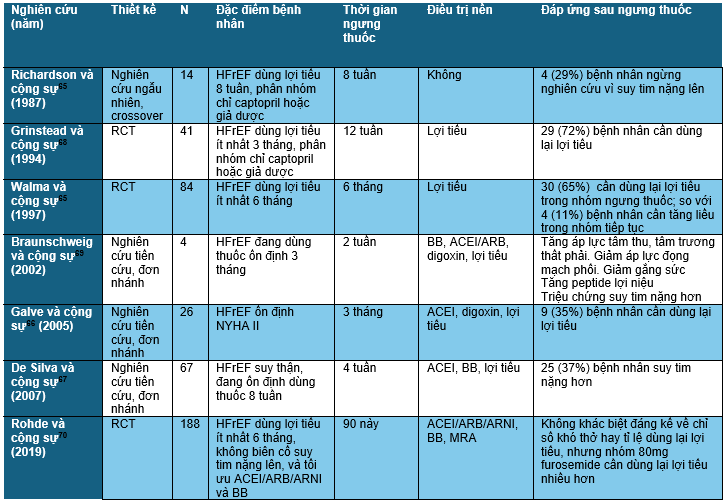
Nghiên cứu lớn nhất về ngưng lợi tiểu là ReBIC-1 (Rede Brasileira de Estudos em Insuficiência Cardíaca).70 Nghiên cứu này thu nhận 188 bệnh nhân suy tim NYHA I/II, không có tái nhập viện do suy tim gần đây, và không có triệu chứng hay dấu hiệu của sung huyết, và cũng không thay đổi liều lợi tiểu (đa số 40mg mỗi ngày) trong vòng sáu tháng vừa qua. Điều trị nền tảng ở những bệnh nhân này là ức chế hệ RAA, BB, và MRA. Những bệnh nhân được phân nhóm ngẫu nhiên, mù đôi thành nhóm tiếp tục hoặc nhóm ngưng furosemide trong 90 ngày. Trong giai đoạn theo dõi, cả hai nhóm đều không tăng cân hoặc tăng khó thở; một số ít bệnh nhân cần sử dụng lại lợi tiểu và chỉ 5% số bệnh nhân có biến cố liên quan suy tim. Tuy vậy, những bệnh nhân cần dùng 80mg furosemide mỗi ngày (chiếm < 20% số bệnh nhân tham gia nghiên cứu) thường cần sử dụng lại lợi tiểu hơn. Tác động của sacubitril/valsartan và ức chế SGLT2 giúp giảm liều (và một số là ngưng) lợi tiểu cũng đã được quan sát trên một số nghiên cứu cỡ mẫu lớn.71,72 Tuy vậy, hiện các nghiên cứu đánh giá tác động dài hạn của việc ngưng lợi tiểu ở bệnh nhân suy tim còn chưa được tiến hành.
VII. Ngưng các thuốc nhóm trụ cột
Hiện nay, chúng ta thường tin rằng hiệu quả của các thuốc trụ cột sẽ giữ vững miễn là bệnh nhân tiếp tục sử dụng những thuốc này. Tuy vậy, các bằng chứng không bị nhiễu để đưa ra kết luận này là còn chưa đầy đủ (Bảng 5). Hiệu ứng “rebound” đã được ghi nhận trong vòng 2 tuần sau khi ngưng BB liều cao sau khi dùng trong 6-12 tuần.73 Nhưng tính ứng dụng của quan sát này trên bệnh nhân suy tim là còn chưa rõ ràng.
Bảng 5. Những nghiên cứu về đáp ứng với ngưng các thuốc trụ cột trong HFrEF
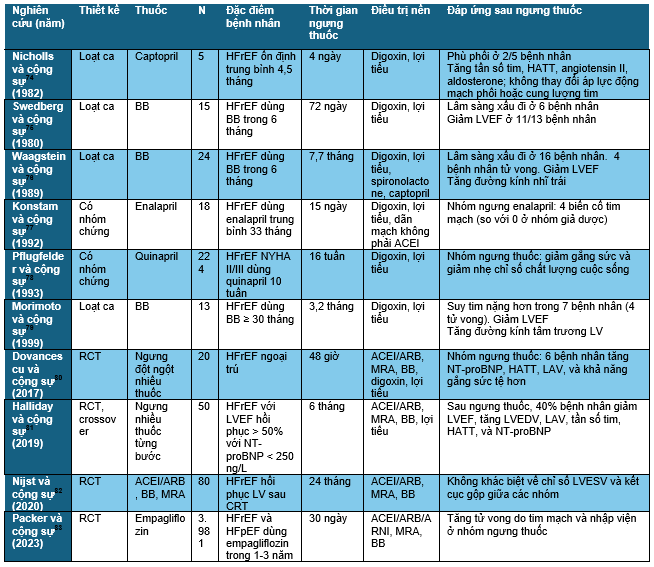
1. Những nghiên cứu không có nhóm chứng về ngưng thuốc nhóm ức chế hormon thần kinh
Những nghiên cứu ban đầu về tác động của việc ngưng ACEI và BB là những báo cáo hàng loạt ca. Captopril được ngưng dùng sau 4,5 tháng ở năm bệnh nhân. Kết quả ghi nhận tăng huyết áp tâm thu, tần số tim, angiotensin II, và aldosterone; hai bệnh nhân bị phù phổi.74 BB được ngưng ở 15 bệnh nhân sau khi dùng 6-50 tháng.75 Trong thời gian theo dõi trung bình 72 ngày, có sáu bệnh nhân khó thở nặng hơn, thường trong vòng hai tuần; và một bệnh nhân tử vong; 11/13 bệnh nhân giảm LVEF. Kết quả xấu đi nhất ở những bệnh nhân trước đó cải thiện lâm sàng nhiều nhất. Tương tự, trong một nghiên cứu gồm 24 bệnh nhân dùng metoprolol trong ít nhất sáu tháng, việc ngưng thuốc làm giảm NYHA ở 16 bệnh nhân (bốn bệnh nhân tử vong) trong thời gian theo dõi sáu tháng; cùng với đó là giảm LVEF và tăng đường kính nhĩ trái.76 Việc tái sử dụng BB giúp khôi phục lại ổn định lâm sàng. Trong 13 bệnh nhân được dùng BB trong 30-60 tháng,84 việc giảm liều chậm và ngưng dùng BB trong 4-8 tuần dẫn tới suy tim nặng hơn ở bảy bệnh nhân (với bốn bệnh nhân tử vong) trong thời gian theo dõi 2-4 tháng. Những nghiên cứu này cho thấy những kết quả trực quan, tuy vậy vẫn khó phân tích và ứng dụng vì còn thiếu nhóm chứng.
2. Những nghiên cứu quan sát ngưng thuốc nhóm chế hormon thần kinh
Một số nghiên cứu quan sát đã báo cáo tác động của việc ngưng các thuốc trụ cột. Những nghiên cứu này có điểm yếu là dễ bị nhiễu và khó phân tích, vì quyết định ngưng thuốc thường do triệu chứng lâm sàng hoặc tổn thương cơ quan đích nặng lên, và những tình trạng này có thể gây tác động rõ rệt trên bệnh nhân độc lập với việc ngưng thuốc.
a. Ức chế hệ RAA
Trong một nghiên cứu quan sát không ngẫu nhiên gồm 16.052 bệnh nhân nhập viện vì suy tim,85 việc ngưng ACEI hoặc ARB ở 1,9% số bệnh nhân làm tăng 35% nguy cơ tử vong một năm so với nhóm tiếp tục sử dụng. Trong một nghiên cứu quan sát không ngẫu nhiên, gồm 188 bệnh nhân suy tim có đáp ứng ban đầu có lợi với sacubitril/valsartan,86 sau đó phân thành nhóm tiếp tục sử dụng trong 12 tháng, hoặc nhóm không tiếp tục (có thể ngưng và chuyển sang một loại ACEI/ARB). Kết quả ghi nhận đáp ứng có lợi ban đầu trên NYHA và chức năng thất trái ở nhóm không tiếp tục vẫn được duy trì dù đã ngưng ARNI.
b. BB
Trong một nghiên cứu quan sát không ngẫu nhiên, gồm 2.373 bệnh nhân nhập viện vì suy tim, 3,3% số này ngưng điều trị với BB,87 và so sánh với nhóm vẫn được tiếp tục BB sau xuất viện. Kết quả ghi nhận nhóm ngưng điều trị tăng 130% nguy cơ tử vong sau 90 ngày. Tương tự như vậy, trong một nghiên cứu quan sát không ngẫu nhiên khác, gồm 263 bệnh nhân suy tim nhập viện, trong đó 21% ngưng dùng BB.88 Những bệnh nhân tiếp tục BB giảm 78% nguy cơ nhập viện hoặc tử vong trong sáu tháng sau xuất viện so với nhóm ngưng dùng.
c. MRA
Trong một nghiên cứu quan sát không ngẫu nhiên, gồm 70 bệnh nhân có chức năng thất trái phục hồi; 30 bệnh nhân trong số này được ngưng dùng MRA. Kết quả ghi nhận nhóm này tăng 331% nguy cơ tái phát bệnh cơ tim trong một năm theo dõi, định nghĩa là tăng nặng triệu chứng, tăng nồng độ peptide lợi niệu, và/hoặc giảm chức năng thất trái trên siêu âm tim.89 Trong một nghiên cứu quan sát không ngẫu nhiên, 572 bệnh nhân suy tim được dùng MRA, việc ngưng dùng thuốc dẫn tới chức năng thận xấu đi, hoặc tăng kali máu.90 Nhóm 297 bệnh nhân ngưng dùng có nguy cơ tử vong trong vòng trung bình 2,5 năm theo dõi tăng 48%.
Kết quả của các nghiên cứu này cũng cần được phân tích cẩn thận. Vì rõ ràng chúng ta thấy mức độ tác động của việc ngưng thuốc là lớn hơn rất nhiều so với mức độ có lợi được ghi nhận trước đó trong các nghiên cứu RCT. Sự khác biệt này đến từ việc các nghiên cứu quan sót có nhiều yếu tố gây nhiễu chưa được kiểm soát. Những bệnh nhân ngưng thuốc vì một lý do lâm sàng nào đó (như tình trạng lâm sàng nặng hơn hoặc tác dụng phụ của thuốc) cũng là một lý do cho việc tăng các biến cố chính, độc lập với việc có ngưng thuốc hay không.
3. Những nghiên cứu phân nhóm ngẫu nhiên ngưng thuốc ACEI
Konstam và cộng sự77 thu nhận 18 bệnh nhân đã được phân nhóm ngẫu nhiên 33 tháng trước đó vào nhóm dùng enalapril hoặc giả dược trong nghiên cứu SOLVD (Studies of Left Ventricular Dysfunction). Sau khi ngưng việc điều trị mù đôi trong vòng 15 ngày, bốn trong số 11 bệnh nhân trước đó dùng enalapril có biến cố tim mạch chính: hai người nhồi máu cơ tim (trong đó một người tử vong vì sốc tim), 1 người đau thắt ngực không ổn định cần tái thông cấp cứu, và một người nhanh thất và tử vong. Không có biến cố nào ghi nhận trong bảy người nhóm giả dược. Mục đích chính của nghiên cứu này là để đánh giá sự thay đổi về thể tích cuối tâm trương thất trái trung bình và thể tích cuối tâm thu thất trái sau khi ngưng thuốc. Các chỉ số này giữa các nhóm là thay đổi khác nhau không đáng kể.
Pflugfelder và cộng sự78 nghiên cứu 224 bệnh nhân suy tim đã dùng quinapril trong 10 tuần và được phân ngẫu nhiên, mù đôi vào hóm chứng (ngưng quinapril) hoặc nhóm tiếp tục quinapril trong 16 tuần. Những bệnh nhân ngưng dùng quinapril ghi nhận giảm nhẹ khả năng gắng sức và chất lượng cuộc sống so với nhóm tiếp tục dùng. Nhóm ngưng dùng cũng ghi nhận số bệnh nhân ngưng nghiên cứu vì suy tim nặng hơn nhiều hơn nhóm tiếp tục dùng (18/110 so với 5/114, p < 0,001).
4. Những nghiên cứu phân nhóm ngẫu nhiên ngưng nhiều thuốc ức chế hormon thần kinh
Trong một nghiên cứu ngẫu nhiên, nhãn mở, crossover gồm 20 bệnh nhân đang dùng lợi tiểu, ACEI/ARB, BB, và MRA,80 người ta phân thành hai nhóm: nhóm tiếp tục các thuốc này và nhóm ngưng dùng. Trong thời gian ngưng thuốc 48 giờ, các chỉ số huyết áp tâm thu, nồng độ NT-proBNP máu và thể tích nhĩ trái và thất trái đều tăng lên. Có sáu bệnh nhân (30%) có khả năng gắng sức giảm đi.
Nghiên cứu STOP-CRT (Systematic Withdrawal of Neurohumoral Blocker Therapy in Optimally Responding CRT Patients)82 là một nghiên cứu nhãn mở gồm 80 bệnh nhân có LVEF trở về bình thường sau liệu pháp tái đồng bộ tim. Những bệnh nhân trong nghiên cứu này được phân ngẫu nhiên thành nhóm chứng (n = 20), nhóm ngưng BB (n = 20), nhóm ngưng ức chế hệ RAA (n = 20), và nhóm ngưng cả hai loại thuốc này (n = 20). Kết quả ghi nhận không có sự khác biệt giữa bốn nhóm này về cấu trúc thất hoặc biến cố lâm sàng trong thời gian 24 tháng theo dõi.
Nghiên cứu TRED-HF (Withdrawal of Pharmacological Treatment for Heart Failure in Patients with Recovered Dilated Cardiomyopathy)81 là một nghiên cứu ngẫu nhiên, có nhóm chứng, nhãn mở, crossover đánh giá việc ngưng nhiều thuốc suy tim ở 51 bệnh nhân không triệu chứng có phân suất tống máu phục hồi (> 50%) và không có bệnh mạch vành. Việc ngưng thuốc được tiến hành từng bước mỗi bốn tuần, khởi đầu với lợi tiểu, sau đó là BB, MRA và ức chế hệ RAA. Kết cục chính sau sáu tháng theo dõi bao gồm giảm ít nhất LVEF 10%, hoặc trị số tuyệt đối LVEF < 50%, tăng thể tích cuối tâm thu thất trái ít nhất 10% so với mức bình thường, tăng gấp 2 lần NT-proBNP (hoặc > 400 ng/L) hoặc tình trạng lâm sàng nặng lên. Kết quả ghi nhận 11/25 bệnh nhân nhóm ngưng thuốc có biến cố chính, so với 0/26 bệnh nhân nhóm không ngưng thuốc (p = 0,0001). Sau sáu tháng, 25 bệnh nhân vẫn được dùng các thuốc trụ cột được ngưng dần dần các thuốc trụ cột. Chín bệnh nhân trong số này sau đó có biến cố chính. Trong số toàn bộ 20 bệnh nhân có biến cố chính của nghiên cứu, LVEF giảm đi gặp trong 12 bệnh nhân, tăng LVEDV gặp trong 11 bệnh nhân, tăng NT-proBNP gặp trong 9 bệnh nhân. Không có biến cố triệu chứng lâm sàng nào được ghi nhận.
5. Hiệu quả kéo dài của ức chế SGLT2 ở bệnh nhân suy tim
Nghiên cứu EMPEROR (Empaglifllozin Outcomes Trial in Patients With Chronic Heart Failure) được thiết kế thích hợp để đánh giá việc ngưng dùng thuốc nghiên cứu (trong khoảng 30 ngày) vào cuối giai đoạn mù đôi sau 16 tháng sử dụng (đối với EMPEROR-Reduced) hoặc 26 tháng (đối với EMPEROR-Preserved). Vào cuối thời điểm nghiên cứu, 6.799 bệnh nhân (3.381 giả dược, 3.418 empagliflozin) được rút ra ngẫu nhiên để ngưng dùng empaglflozin; và trong số này, 3.981 bệnh nhân (2.020 giả dược, 1.961 empagliflozin) được đánh giá trực tiếp sau 30 ngày ngưng điều trị.83 Trong giai đoạn mù đôi ban đầu, nguy cơ tử vong do tim mạch hoặc nhập viện vì suy tim thường niên ở nhóm dùng empagliflozin thấp hơn nhóm giả dược (10,7 biến cố trong 100 bệnh nhân-năm so với 13,5 biến cố trong 100 bệnh nhân-năm; HR: 0,76 [95% CI: 0,60 – 0,96]). Tuy nhiên, khi ngưng thuốc trong 30 ngày, nguy cơ này tăng lên đáng kể ở nhóm ngưng empagliflozin (17,0 biến cố trong 100 bệnh nhân-năm, HR: 1,75; 95% CI: 1,20 – 2,54; p = 0,0034) và không tăng lên đáng kể ở nhóm giả dược (14,1 biến cố trong 100 bệnh nhân-năm, HR: 1,12; 95% CI: 0,76 – 1,66).
Sau khi ngưng thuốc, điểm KCCQC giảm 1,6 ± 0,4 điểm ở nhóm ngưng empagliflozin so với nhóm giả dược (p < 0,0001). Bên cạnh đó, việc ngưng empagliflozin còn làm tăng nồng độ glucose lúc đói, cân nặng, huyết áp tâm thu, eGFR, NT-proBNP, acid uric, bicarbonate máu và làm giảm HGB và HCT (tất cả đều có p < 0,01).
Những kết quả này cho thấy tác dụng có lợi kéo dài của empagliflozin ở những bệnh nhân suy tim khi điều trị lâu dài, và sẽ mất đi nhanh chóng sau khi ngưng thuốc. Những kết quả này cũng chỉ ra rằng việc lờn thuốc không diễn ra khi sử dụng kéo dài; và việc ngưng đột ngột ức chế SGLT2 trong thời gian ngắn sẽ đưa đến hậu quả nghiêm trọng. Những kết quả này cũng dấy lên khả năng về hiện tượng “rebound” sau khi ngưng thuốc đột ngột, bằng chứng bởi việc tăng nặng nguy cơ biến cố suy tim nặng lên so với nhóm ngưng giả dược.91
VIII. Kết luận
Tổng quan về các bằng chứng từ các nghiên cứu lâm sàng ngẫu nhiên, có nhóm chứng ghi nhận tình trạng lâm sàng xấu đi có ý nghĩa là một hiện tượng có thể đoán trước được ở bệnh nhân suy tim mạn khi ngưng các thuốc dùng lâu dài đã được chứng minh hiệu quả trong 40 năm qua. Các bằng chứng về hiệu quả kéo dài được ghi nhận rõ rệt đối với digoxin, lợi tiểu, ức chế SGLT2, và một số ACEI. Bằng chứng về hiệu quả của đối kháng hormon thần kinh chủ yếu đến từ các nghiên cứu quan sát vốn khó phân tích kết quả vì các yếu tố gây nhiễu và bởi vì thuốc có thể bị ngưng dùng bởi những lý do lâm sàng khác. Dù sao đi nữa, các biến cố bất lợi ghi nhận được trong vài tuần sau khi ngưng đa số các loại thuốc điều trị suy tim cũng cho thấy bên cạnh việc tập trung điều trị các thuốc trụ cột thì chúng ta cũng cần nhấn mạnh việc không ngưng ngắn hạn các điều trị này trong quản lý bệnh nhân suy tim.
TÀI LIỆU THAM KHẢO
- 2021 ESC Guidelines for the diagnosis and treatment of acute and chronic heart failure | European Heart Journal | Oxford Academic. Accessed February 11, 2025. https://academic.oup.com/eurheartj/article/42/36/3599/6358045
- Heidenreich PA, Bozkurt B, Aguilar D, et al. 2022 AHA/ACC/HFSA Guideline for the Management of Heart Failure: A Report of the American College of Cardiology/American Heart Association Joint Committee on Clinical Practice Guidelines. Journal of the American College of Cardiology. 2022;79(17):e263-e421. doi:10.1016/j.jacc.2021.12.012
- Parfrey PS. Randomized Controlled Trials 7: On Contamination and Estimating the Actual Treatment Effect. In: Parfrey PS, Barrett BJ, eds. Clinical Epidemiology: Practice and Methods. Springer US; 2021:307-318. doi:10.1007/978-1-0716-1138-8_17
- Swedberg K, Kjekshus J, Snapinn S, CONSENSUS investigators. Long-term survival in severe heart failure in patients treated with enalapril; ten year follow-up of CONSENSUS I. European Heart Journal. 1999;20(2):136-139. doi:10.1053/euhj.1998.1098
- Packer M, Medina N, Yushak M. Role of the renin-angiotensin system in the development of hemodynamic and clinical tolerance to long-term prazosin therapy in patients with severe chronic heart failure. Journal of the American College of Cardiology. 1986;7(3):671-680. doi:10.1016/S0735-1097(86)80479-X
- Hemodynamic Characterization of Tolerance to Long-Term Hydralazine Therapy in Severe Chronic Heart Failure | New England Journal of Medicine. Accessed February 11, 2025. https://www.nejm.org/doi/full/10.1056/NEJM198201143060201
- Hopper I, Samuel R, Hayward C, Tonkin A, Krum H. Can Medications be Safely Withdrawn in Patients With Stable Chronic Heart Failure? Systematic Review and Meta-analysis. Journal of Cardiac Failure. 2014;20(7):522-532. doi:10.1016/j.cardfail.2014.04.013
- Packer M, Medina N, Yushak M. Role of the renin-angiotensin system in the development of hemodynamic and clinical tolerance to long-term prazosin therapy in patients with severe chronic heart failure. Journal of the American College of Cardiology. 1986;7(3):671-680. doi:10.1016/S0735-1097(86)80479-X
- Hemodynamic Characterization of Tolerance to Long-Term Hydralazine Therapy in Severe Chronic Heart Failure | New England Journal of Medicine. Accessed February 14, 2025. https://www.nejm.org/doi/full/10.1056/NEJM198201143060201
- Hemodynamic factors limiting the response to transdermal nitroglycerin in severe chronic congestive heart failure – ScienceDirect. Accessed February 14, 2025. https://www.sciencedirect.com/science/article/abs/pii/0002914986909021
- Rebound hemodynamic events after the abrupt withdrawal of nitroprusside in patients with severe chronic heart failure – PubMed. Accessed February 14, 2025. https://pubmed.ncbi.nlm.nih.gov/503111/
- Packer M, Pitt B, Rouleau JL, Swedberg K, DeMets DL, Fisher L. Long-Term Effects of Flosequinan on the Morbidity and Mortality of Patients With Severe Chronic Heart Failure: Primary Results of the PROFILE Trial After 24 Years. JACC: Heart Failure. 2017;5(6):399-407. doi:10.1016/j.jchf.2017.03.003
- Hemodynamic and clinical limitations of long-term inotropic therapy with amrinone in patients with severe chronic heart failure – PubMed. Accessed February 14, 2025. https://pubmed.ncbi.nlm.nih.gov/6388899/
- Association Between Secondary Prevention Medication Use and Outcomes in Frail Older Adults After Acute Myocardial Infarction – PubMed. Accessed February 14, 2025. https://pubmed.ncbi.nlm.nih.gov/31002274/
- Wita K, Kułach A, Sikora J, et al. Managed Care after Acute Myocardial Infarction (MC-AMI) Reduces Total Mortality in 12-Month Follow-Up-Results from a Poland’s National Health Fund Program of Comprehensive Post-MI Care-A Population-Wide Analysis. J Clin Med. 2020;9(10):3178. doi:10.3390/jcm9103178
- Daiber A, Oelze M, Coldewey M, et al. Hydralazine is a powerful inhibitor of peroxynitrite formation as a possible explanation for its beneficial effects on prognosis in patients with congestive heart failure. Biochemical and Biophysical Research Communications. 2005;338(4):1865-1874. doi:10.1016/j.bbrc.2005.10.106
- Decreased Lymphocyte Beta-Adrenergic-Receptor Density in Patients with Heart Failure and Tolerance to the Beta-Adrenergic Agonist Pirbuterol | New England Journal of Medicine. Accessed February 14, 2025. https://www.nejm.org/doi/abs/10.1056/NEJM198107233050402
- STEWART DD. TOLERANCE TO NITROGLYCERIN. Journal of the American Medical Association. 1905;XLIV(21):1678-1679. doi:10.1001/jama.1905.92500480026001f
- EBRIGHT GE. THE EFFECTS OF NITROGLYCERIN ON THOSE ENGAGED IN ITS MANUFACTURE. Journal of the American Medical Association. 1914;LXII(3):201-202. doi:10.1001/jama.1914.02560280027013
- McGuinness BW, Harris EL. “Monday Head”: An Interesting Occupational Disorder. Br Med J. 1961;2(5254):745-747. doi:10.1136/bmj.2.5254.745
- TOLERANCE TO THE VASCULAR EFFECTS OF GLYCERYL TRINITRATE – The Journal of Pharmacology and Experimental Therapeutics. Accessed February 14, 2025. https://jpet.aspetjournals.org/article/S0022-3565(25)28449-X/abstract
- Thadani U, Manyari D, Parker JO, Fung HL. Tolerance to the circulatory effects of oral isosorbide dinitrate. Rate of development and cross-tolerance to glyceryl trinitrate. Circulation. 1980;61(3):526-535. doi:10.1161/01.cir.61.3.526
- clinical significance of nitrate tolerance in patients with chronic heart failure | European Heart Journal | Oxford Academic. Accessed February 14, 2025. https://academic.oup.com/eurheartj/article-abstract/10/suppl_A/20/938679?redirectedFrom=fulltext
- Effects of chronic nitrate therapy on left-ventricular volume in patients with heart failure secondary to coronary disease already treated with captopril: a withdrawal study – PubMed. Accessed February 14, 2025. https://pubmed.ncbi.nlm.nih.gov/11423708/
- Prevention and Reversal of Nitrate Tolerance in Patients with Congestive Heart Failure | New England Journal of Medicine. Accessed February 14, 2025. https://www.nejm.org/doi/abs/10.1056/NEJM198709243171304
- Acquired tolerance to dilator action of hydrallazine during oral administration. – Robinson – 1980 – British Journal of Clinical Pharmacology – Wiley Online Library. Accessed February 14, 2025. https://bpspubs.onlinelibrary.wiley.com/doi/10.1111/j.1365-2125.1980.tb01069.x
- THE ACUTE AND CHRONIC HAEMODYNAMIC EFFECTS OF PRAZOSIN IN SEVERE CONGESTIVE CARDIAC FAILURE – Harper – 1980 – Medical Journal of Australia – Wiley Online Library. Accessed February 14, 2025. https://onlinelibrary.wiley.com/doi/abs/10.5694/j.1326-5377.1980.tb125810.x
- Markham RV, Corbett JR, Gilmore A, Pettinger WA, Firth BG. Efficacy of prazosin in the management of chronic congestive heart failure: A 6-month randomized, double-blind, placebo-controlled study. The American Journal of Cardiology. 1983;51(8):1346-1352. doi:10.1016/0002-9149(83)90310-7
- Higginbotham MB, Morris KG, Bramlet DA, Coleman RE, Cobb FR. Long-term ambulatory therapy with prazosin versus placebo for chronic heart failure: Relation between clinical response and left ventricular function at rest and during exercise. The American Journal of Cardiology. 1983;52(7):782-788. doi:10.1016/0002-9149(83)90415-0
- Effect of Vasodilator Therapy on Mortality in Chronic Congestive Heart Failure | New England Journal of Medicine. Accessed February 14, 2025. https://www.nejm.org/doi/abs/10.1056/NEJM198606123142404
- Tolerance to dobutamine after a 72 hour continuous infusion – ScienceDirect. Accessed February 14, 2025. https://www.sciencedirect.com/science/article/abs/pii/0002934380903873
- Packer M, Meller J, Medina N, Yushak M, Gorlin R. Determinants of drug response in severe chronic heart failure. 1. Activation of vasoconstrictor forces during vasodilator therapy. Circulation. 1981;64(3):506-514. doi:10.1161/01.cir.64.3.506
- Physiologic and pharmacologic determinants of vasodilator response: A conceptual framework for rational drug therapy for chronic heart failure – ScienceDirect. Accessed February 14, 2025. https://www.sciencedirect.com/science/article/abs/pii/0033062082900068
- Critical Analysis of the Effects of SGLT2 Inhibitors on Renal Tubular Sodium, Water and Chloride Homeostasis and Their Role in Influencing Heart Failure Outcomes | Circulation. Accessed February 14, 2025. https://www.ahajournals.org/doi/10.1161/CIRCULATIONAHA.123.064346
- Predicted consequences of diabetes and SGLT inhibition on transport and oxygen consumption along a rat nephron | American Journal of Physiology-Renal Physiology | American Physiological Society. Accessed February 14, 2025. https://journals.physiology.org/doi/full/10.1152/ajprenal.00543.2015
- Zannad F, Ferreira JP, Butler J, et al. Effect of empagliflozin on circulating proteomics in heart failure: mechanistic insights into the EMPEROR programme. European Heart Journal. 2022;43(48):4991-5002. doi:10.1093/eurheartj/ehac495
- Differential inotropic effects of flosequinan in ventricular muscle from normal ferrets versus patients with end‐stage heart failure – Perreault – 1992 – British Journal of Pharmacology – Wiley Online Library. Accessed February 14, 2025. https://bpspubs.onlinelibrary.wiley.com/doi/10.1111/j.1476-5381.1992.tb14367.x
- Dibianco R, Shabetai R, Silverman BD, Leier CV, Benotti JR. Oral amrinone for the treatment of chronic congestive heart failure: Results of a multicenter randomized double-blind and placebo-controlled withdrawal study. Journal of the American College of Cardiology. 1984;4(5):855-866. doi:10.1016/S0735-1097(84)80044-3
- Long-term amrinone therapy in patients with severe heart failure: Drug-dependent hemodynamic benefits despite progression of the disease – ScienceDirect. Accessed February 14, 2025. https://www.sciencedirect.com/science/article/abs/pii/0002934382905976
- Chronic oral amrinone therapy in congestive heart failure: a double-blind placebo-controlled withdrawal study – PubMed. Accessed February 14, 2025. https://pubmed.ncbi.nlm.nih.gov/6381344/
- Exercise responses before and after long-term treatment with oral milrinone in patients with severe heart failure – ScienceDirect. Accessed February 14, 2025. https://www.sciencedirect.com/science/article/abs/pii/0002934386903402
- Monrad ES, Baim DS, Smith HS, et al. Assessment of long-term therapy with milrinone and the effects of milrinone withdrawal. Circulation. 1986;73(3 Pt 2):III205-12.
- RETTIG G, SEN S, FRÖHLIG G, SCHIEFFER H, BETTE L. Withdrawal of long-term amrinone therapy in patients with congestive heart failure: a placebo controlled trial. European Heart Journal. 1986;7(7):628-631. doi:10.1093/oxfordjournals.eurheartj.a062114
- Gottlieb SS, Kukin ML, Penn J, et al. Sustained hemodynamic response to flosequinan in patients with heart failure receiving angiotensin-converting enzyme inhibitors. Journal of the American College of Cardiology. 1993;22(4):963-967. doi:10.1016/0735-1097(93)90404-O
- Packer M, Narahara KA, Elkayam U, et al. Double-blind, placebo-controlled study of the efficacy of flosequinan in patients with chronic heart failure. Journal of the American College of Cardiology. 1993;22(1):65-72. doi:10.1016/0735-1097(93)90816-J
- Massie BM, Berk MR, Brozena SC, et al. Can further benefit be achieved by adding flosequinan to patients with congestive heart failure who remain symptomatic on diuretic, digoxin, and an angiotensin converting enzyme inhibitor? Results of the flosequinan-ACE inhibitor trial (FACET). Circulation. 1993;88(2):492-501. doi:10.1161/01.cir.88.2.492
- A Comparison of Oral Milrinone, Digoxin, and Their Combination in the Treatment of Patients with Chronic Heart Failure | New England Journal of Medicine. Accessed February 14, 2025. https://www.nejm.org/doi/abs/10.1056/NEJM198903163201101
- Cohn J, Hawkins M, Levine H, et al. Comparative Effects of Therapy With Captopril and Digoxin in Patients With Mild to Moderate Heart Failure. JAMA. 1988;259(4):539-544. doi:10.1001/jama.1988.03720040031022
- Randomized study assessing the effect of digoxin withdrawal in patients with mild to moderate chronic congestive heart failure: Results of the PROVED trial – ScienceDirect. Accessed February 14, 2025. https://www.sciencedirect.com/science/article/pii/073510979390403N
- Withdrawal of Digoxin from Patients with Chronic Heart Failure Treated with Angiotensin-Converting-Enzyme Inhibitors | New England Journal of Medicine. Accessed February 14, 2025. https://www.nejm.org/doi/full/10.1056/NEJM199307013290101
- Digoxin withdrawal in patients with dilated cardiomyopathy following normalization of ejection fraction with beta blockers – Shammas – 2001 – Clinical Cardiology – Wiley Online Library. Accessed February 14, 2025. https://onlinelibrary.wiley.com/doi/10.1002/clc.4960241207
- Khand AU, Rankin AC, Martin W, Taylor J, Gemmell I, Cleland JGF. Carvedilol alone or in combination with digoxin for the management of atrial fibrillation in patients with heart failure? Journal of the American College of Cardiology. 2003;42(11):1944-1951. doi:10.1016/j.jacc.2003.07.020
- Effects of Discontinuation of Digoxin Versus Continuation at Low Serum Digoxin Concentrations in Chronic Heart Failure – ScienceDirect. Accessed February 14, 2025. https://www.sciencedirect.com/science/article/abs/pii/S0002914907007242
- Hopper I, Skiba M, von Lueder TG, et al. Digoxin Withdrawal Worsens Clinical Status in Stable Patients With Heart Failure Receiving Optimal Contemporaneous Therapy—A Randomized Controlled Trial. Journal of Cardiac Failure. 2015;21(9):779-781. doi:10.1016/j.cardfail.2015.07.003
- The Effect of Digoxin on Mortality and Morbidity in Patients with Heart Failure | New England Journal of Medicine. Accessed February 14, 2025. https://www.nejm.org/doi/full/10.1056/NEJM199702203360801
- DOUBLE-BLIND PLACEBO-CONTROLLED COMPARISON OF DIGOXIN AND XAMOTEROL IN CHRONIC HEART FAILURE – ScienceDirect. Accessed February 14, 2025. https://www.sciencedirect.com/science/article/abs/pii/S0140673688912937
- Effect of long-term digoxin therapy on autonomic function in patients with chronic heart failure – ScienceDirect. Accessed February 14, 2025. https://www.sciencedirect.com/science/article/pii/073510979400417O
- Newton GE, Tong JH, Schofield AM, Baines AD, Floras JS, Parker JD. Digoxin reduces cardiac sympathetic activity in severe congestive heart failure. Journal of the American College of Cardiology. 1996;28(1):155-161. doi:10.1016/0735-1097(96)00120-9
- Ribner HS, Plucinski DA, Hsieh AM, et al. Acute effects of digoxin on total systemic vascular resistance in congestive heart failure due to dilated cardiomyopathy: A hemodynamic-hormonal study. The American Journal of Cardiology. 1985;56(13):896-904. doi:10.1016/0002-9149(85)90778-7
- Digoxin Withdrawal Worsens Clinical Status in Stable Patients With Heart Failure Receiving Optimal Contemporaneous Therapy—A Randomized Controlled Trial – ScienceDirect. Accessed February 14, 2025. https://www.sciencedirect.com/science/article/abs/pii/S1071916415005850
- Continous haemodynamic monitoring during withdrawal of diuretics in patients with congestive heart failure | European Heart Journal | Oxford Academic. Accessed February 14, 2025. https://academic.oup.com/eurheartj/article-abstract/23/1/59/433355?redirectedFrom=fulltext
- Richardson A, Scriven AJ, Poole-Wilson PA, Bayliss J, Parameshwar J, Sutton GC. DOUBLE-BLIND COMPARISON OF CAPTOPRIL ALONE AGAINST FRUSEMIDE PLUS AMILORIDE IN MILD HEART FAILURE. The Lancet. 1987;330(8561):709-711. doi:10.1016/S0140-6736(87)91074-9
- Development of Ozone Reactivity Scales for Volatile Organic Compounds: Air & Waste: Vol 44, No 7. Accessed February 14, 2025. https://www.tandfonline.com/doi/abs/10.1080/1073161X.1994.10467290
- Magnani B. Converting enzyme inhibition and heart failure. The American Journal of Medicine. 1988;84(3, Supplement 1):87-91. doi:10.1016/0002-9343(88)90210-0
- Withdrawal of long term diuretic medication in elderly patients: a double blind randomised trial | The BMJ. Accessed February 14, 2025. https://www.bmj.com/content/315/7106/464
- Clinical and neurohumoral consequences of diuretic withdrawal in patients with chronic, stabilized heart failure and systolic dysfunction – Galve – 2005 – European Journal of Heart Failure – Wiley Online Library. Accessed February 14, 2025. https://onlinelibrary.wiley.com/doi/10.1016/j.ejheart.2004.09.006
- Effects of applying a standardised management algorithm for moderate to severe renal dysfunction in patients with chronic stable heart failure – Silva – 2007 – European Journal of Heart Failure – Wiley Online Library. Accessed February 14, 2025. https://onlinelibrary.wiley.com/doi/10.1016/j.ejheart.2006.10.003
- Discontinuation of chronic diuretic therapy in stable congestive heart failure secondary to coronary artery disease or to idiopathic dilated cardiomyopathy – PubMed. Accessed February 14, 2025. https://pubmed.ncbi.nlm.nih.gov/8184813/
- Continous haemodynamic monitoring during withdrawal of diuretics in patients with congestive heart failure | European Heart Journal | Oxford Academic. Accessed February 14, 2025. https://academic.oup.com/eurheartj/article-abstract/23/1/59/433355?redirectedFrom=fulltext
- Short-term diuretic withdrawal in stable outpatients with mild heart failure and no fluid retention receiving optimal therapy: a double-blind, multicentre, randomized trial | European Heart Journal | Oxford Academic. Accessed February 14, 2025. https://academic.oup.com/eurheartj/article-abstract/40/44/3605/5551388?redirectedFrom=fulltext
- Dapagliflozin and Diuretic Use in Patients With Heart Failure and Reduced Ejection Fraction in DAPA-HF | Circulation. Accessed February 14, 2025. https://www.ahajournals.org/doi/10.1161/CIRCULATIONAHA.120.047077
- Vardeny O, Claggett B, Kachadourian J, et al. Reduced loop diuretic use in patients taking sacubitril/valsartan compared with enalapril: the PARADIGM-HF trial. European Journal of Heart Failure. 2019;21(3):337-341. doi:10.1002/ejhf.1402
- Propranolol-Withdrawal Rebound Phenomenon: Exacerbation of Coronary Events after Abrupt Cessation of Antianginal Therapy: New England Journal of Medicine: Vol 293, No 9. Accessed February 14, 2025. https://www.nejm.org/doi/abs/10.1056/NEJM197508282930902
- Hemodynamic and hormonal responses during captopril therapy for heart failure: Acute, chronic and withdrawal studies – ScienceDirect. Accessed February 14, 2025. https://www.sciencedirect.com/science/article/abs/pii/0002914982903678
- Adverse effects of beta-blockade withdrawal in patients with congestive cardiomyopathy. | Heart. Accessed February 14, 2025. https://heart.bmj.com/content/44/2/134
- Long-term beta-blockade in dilated cardiomyopathy. Effects of short- and long-term metoprolol treatment followed by withdrawal and readministration of metoprolol – PubMed. Accessed February 14, 2025. https://pubmed.ncbi.nlm.nih.gov/2548768/
- Effects of the angiotensin converting enzyme inhibitor enalapril on the long-term progression of left ventricular dysfunction in patients with heart failure. SOLVD Investigators – PubMed. Accessed February 14, 2025. https://pubmed.ncbi.nlm.nih.gov/1638712/
- Clinical consequences of angiotensin-converting enzyme inhibitor withdrawl in chronic heart failure: A double-blind, placebo-controlled study of quinapril – ScienceDirect. Accessed February 14, 2025. https://www.sciencedirect.com/science/article/pii/073510979390578O
- Can beta-blocker therapy be withdrawn from patients with dilated cardiomyopathy? – PubMed. Accessed February 14, 2025. https://pubmed.ncbi.nlm.nih.gov/10467195/
- The effects of short‐term omission of daily medication on the pathophysiology of heart failure – Dovancescu – 2017 – European Journal of Heart Failure – Wiley Online Library. Accessed February 14, 2025. https://onlinelibrary.wiley.com/doi/10.1002/ejhf.748
- Withdrawal of pharmacological treatment for heart failure in patients with recovered dilated cardiomyopathy (TRED-HF): an open-label, pilot, randomised trial – ScienceDirect. Accessed February 14, 2025. https://www.sciencedirect.com/science/article/pii/S014067361832484X
- Nijst P, Martens P, Dauw J, et al. Withdrawal of Neurohumoral Blockade After Cardiac Resynchronization Therapy. Journal of the American College of Cardiology. 2020;75(12):1426-1438. doi:10.1016/j.jacc.2020.01.040
- Blinded Withdrawal of Long-Term Randomized Treatment With Empagliflozin or Placebo in Patients With Heart Failure | Circulation. Accessed February 14, 2025. https://www.ahajournals.org/doi/10.1161/CIRCULATIONAHA.123.065748
- Can β-blocker therapy be withdrawn from patients with dilated cardiomyopathy? – ScienceDirect. Accessed February 14, 2025. https://www.sciencedirect.com/science/article/abs/pii/S000287039970147X
- Initiation, Continuation, or Withdrawal of Angiotensin‐Converting Enzyme Inhibitors/Angiotensin Receptor Blockers and Outcomes in Patients Hospitalized With Heart Failure With Reduced Ejection Fraction | Journal of the American Heart Association. Accessed February 14, 2025. https://www.ahajournals.org/doi/10.1161/JAHA.116.004675
- The impact of discontinuation of sacubitril-valsartan and shifting to angiotensin-converting enzyme inhibitor or angiotensin receptor blocker in patients with heart failure with reduced ejection fraction – PubMed. Accessed February 14, 2025. https://pubmed.ncbi.nlm.nih.gov/33690130/
- Fonarow GC, Abraham WT, Albert NM, et al. Influence of Beta-Blocker Continuation or Withdrawal on Outcomes in Patients Hospitalized With Heart Failure: Findings From the OPTIMIZE-HF Program. Journal of the American College of Cardiology. 2008;52(3):190-199. doi:10.1016/j.jacc.2008.03.048
- Influence of Beta-Blocker Continuation or Withdrawal on Outcomes in Patients Hospitalized With Heart Failure: Findings From the OPTIMIZE-HF Program – ScienceDirect. Accessed February 14, 2025. https://www.sciencedirect.com/science/article/pii/S0735109708015039
- Outcomes of Spironolactone Withdrawal in Dilated Cardiomyopathy With Improved Ejection Fraction – PMC. Accessed February 14, 2025. https://pmc.ncbi.nlm.nih.gov/articles/PMC8481596/
- Motives, frequency, predictors and outcomes of MRA discontinuation in a real-world heart failure population | Open Heart. Accessed February 14, 2025. https://openheart.bmj.com/content/9/2/e002022
- The Adaptive Renal Response for Volume Homeostasis During 2 Weeks of Dapagliflozin Treatment in People With Type 2 Diabetes and Preserved Renal Function on a Sodium-Controlled Diet – ScienceDirect. Accessed February 14, 2025. https://www.sciencedirect.com/science/article/pii/S2468024922012037







