GS.TS.BS VÕ THÀNH NHÂN
Chủ tịch Hội Tim mạch can thiệp TP.HCM
Giám đốc Trung tâm Tim mạch Can thiệp,
Bệnh viện Đa Khoa Tâm Anh TP.HCM
Ước tính có khoảng 40% bệnh nhân rung nhĩ (AF) có mắc kèm bệnh mạch vành, nhiều bệnh nhân trong số này cần thực hiện tái thông.1 Can thiệp mạch vành qua da (PCI) là chiến lược tái thông phổ biến nhất, thực hiện trên khoảng 10% bệnh nhân AF.1-3 Việc quản lý nhóm bệnh nhân này đặt ra nhiều thách thức trên lâm sàng, đặc biệt trong việc lựa chọn chiến lược kháng huyết khối phù hợp cho từng bệnh nhân.1-3 Mặc dù các khuyến nghị về chiến lược phối hợp các thuốc kháng huyết khối đi kèm với các mốc thời gian cụ thể đã được đưa ra trong các khuyến nghị hiện hành4, vẫn còn thiếu dữ liệu cho những vấn đề lâm sàng lớn như hiệu quả và độ an toàn của kháng đông đơn trị liệu sau PCI 6-12 tháng trên nhóm bệnh nhân sử dụng stent phủ thuốc và liệu chúng ta có thể rút ngắn thời gian phối hợp kháng đông và kháng tiểu cầu để hạn chế nguy cơ xuất huyết cho bệnh nhân. Hai nghiên cứu OPTIMA-AF và ADAPT AF – DES công bố tại hội nghị AHA cuối 2025 đã cung cấp những dữ liệu quan trọng để giải quyết vấn đề này. 5,6
Nghiên cứu ADAPT AF-DES được thực hiện trong bối cảnh các bằng chứng lâm sàng hỗ trợ việc sử dụng đơn trị liệu thuốc kháng đông đường uống không phải kháng vitamin K (NOAC) cho bệnh nhân rung nhĩ sau đặt stent phủ thuốc (DES) còn rất hạn chế. Mục tiêu của nghiên cứu là so sánh NOAC đơn trị liệu và phối hợp với clopidogrel trên bệnh nhân AF đã đặt DES ổn định ít nhất một năm. ADAPT AF-DES là nghiên cứu ngẫu nhiên, nhãn mở, tiến hành tại 32 trung tâm ở Hàn Quốc trên 960 bệnh nhân chia đều vào hai nhánh can thiệp. Kết quả sau 12 tháng cho thấy NOAC đơn trị liệu có lệ biến cố lâm sàng bất lợi ròng thấp hơn so với nhóm phối hợp (HR 0.54 95.2% CI 0.37 – 0.77; P<0.001 cho tính vượt trội ). Số biến cố xuất huyết nặng hoặc xuất huyết có ý nghĩa lâm sàng cũng thấp hơn ở nhánh đơn trị liệu (25 biến cố) so với phối hợp (63 biến cố) (HR 0.38; 95% CI 0.24 to 0.60). Nghiên cứu ADAPT AF-DES cung cấp thêm bằng chứng vững chắc ủng hộ việc sử dụng NOAC đơn trị liệu giai đoạn sau 1 năm ở bệnh nhân AF – PCI.5 Thông tin tóm lược của nghiên cứu ADAPT AF-DES được minh họa trong hình 1.

Hình 1: Tóm tắt nghiên cứu ADAPT AF-DES
Nghiên cứu OPTIMA-AF được thực hiện trên nhóm bệnh nhân AF, thực hiện PCI. Mục tiêu của thử nghiệm là đánh giá tính an toàn và hiệu quả của liệu pháp chống huyết khối kép (kháng đông phối hợp thuốc ức chế P2Y12) trong thời gian rút ngắn chỉ 1 tháng so với phác đồ chuẩn 12 tháng trên những bệnh nhân sử dụng DES thế hệ mới. OPTIMA-AF là nghiên cứu ngẫu nhiên, nhãn mở được tiến hành tại 75 trung tâm ở Nhật Bản với 1.088 bệnh nhân (phần lớn là hội chứng mạch vành mạn), điểm đặc biệt là hầu hết các thủ thuật PCI đều được thực hiện dưới sự hướng dẫn của hình ảnh nội mạch như OCT hoặc IVUS. Kết quả nghiên cứu sau 12 tháng cho thấy phác đồ 1 tháng không kém hơn phác đồ 12 tháng về các tiêu chí hiệu quả gộp bao gồm tử vong hoặc thuyên tắc huyết khối (HR 1.20, 95% CI 0.70 – 2.07, p = 0.002 cho tính không kém hơn), đồng thời giảm nguy cơ xuất huyết nặng hoặc xuất huyết có ý nghĩa trên lâm sàng (HR 0.50, 95% CI 0.31 – 0.80, p = 0.004 cho tính vượt trội). Kết quả nghiên cứu OPTIMA-AF ủng hộ chiến lược rút ngắn thời gian điều trị kháng huyết khối kép, sau đó duy trì đơn trị liệu DOAC để cân bằng lợi ích chống huyết khối đồng thời giảm thiếu nguy cơ xuất huyết cho bệnh nhân.6 Thông tin tóm lược của nghiên cứu ADAPT AF-DES được minh họa trong hình 2.
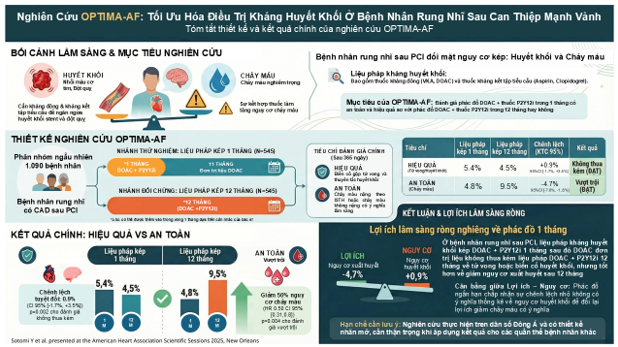
Hình 2: Tóm tắt nghiên cứu OPTIMA-AF
TÀI LIỆU THAM KHẢO:
- Michniewicz, Ewelina, et al. “Patients with atrial fibrillation and coronary artery disease–double trouble.” Advances in medical sciences1 (2018): 30-35.
- Capodanno, Davide, and Dominick J. Angiolillo. “Management of antiplatelet and anticoagulant therapy in patients with atrial fibrillation in the setting of acute coronary syndromes or percutaneous coronary interventions.” Circulation: Cardiovascular Interventions1 (2014): 113-124.
- Capodanno, Davide, et al. “Management of antithrombotic therapy in atrial fibrillation patients undergoing PCI: JACC state-of-the-art review.” Journal of the American College of Cardiology1 (2019): 83-99.
- Van Gelder, Isabelle C., et al. “2024 ESC Guidelines for the management of atrial fibrillation developed in collaboration with the European Association for Cardio-Thoracic Surgery (EACTS) Developed by the task force for the management of atrial fibrillation of the European Society of Cardiology (ESC), with the special contribution of the European Heart Rhythm Association (EHRA) of the ESC. Endorsed by the European Stroke Organisation (ESO).” European heart journal(2024): ehae176.
- Lee, Seung-Jun, et al. “Therapy for atrial fibrillation in patients with drug-eluting stents.” New England Journal of Medicine(2025).
- Sotomi Y et al. presented at the American Heart Association Scientific Sessions 2025, New Orleans.







