ThS.BS. PHẠM NHẬT MINH
Giảng viên Bộ môn Tim mạch – Đại học Y Hà Nội
Tóm tắt
Suy tim (ST) được xem như một “đại dịch” đang ngày càng gia tăng nhanh trên toàn cầu trong đó có Việt Nam. Bệnh thận mạn (BTM) là một bệnh lý mắc kèm phổ biến ở bệnh nhân suy tim với tỉ lệ ước tính 26% – 57%1 ở bệnh nhân ST. Sự đồng mắc này không chỉ làm làm gia tăng nguy cơ nhập viện do ST mà còn góp phần làm gia tăng tỷ lệ tử vong. Trong những năm gần đây nhóm thuốc ức chế đồng vận chuyển natri-glucose-2 (SGLT2i) được biết đến là một trong 4 trụ cột chính trong điều trị ST phân suất tống máu (PSTM) giảm. Hơn nữa, đây là nhóm thuốc đầu tiên được chứng minh hiệu quả trên bệnh nhân PSTM giảm nhẹ và bảo tồn và được khuyến cáo sử dụng ngay từ giai đoạn đầu.
Mặc dù SGLT2i có thể được khởi trị ngay cả ở những bệnh nhân suy tim kèm theo bệnh thận mạn, tuy nhiên thực tế lâm sàng cho thấy một số bệnh nhân vẫn có thể phải đối mặt với tình trạng suy giảm chức năng thận theo thời gian.Khi sử dụng SGLT2i do cơ chế làm giảm áp lực tiểu động mạch đến, nên ở giai đoạn đầu bệnh nhân có thể có sự suy giảm nhẹ mức lọc cầu thận ước tính (eGFR).
Bài viết này bàn luận chi tiết về mối liên quan giữa sự suy giảm eGFR xuống <25 mL/phút/1,73m2, hiệu quả và kết quả an toàn cũng như điều trị bằng dapagliflozin, đã được đánh giá trong các mô hình nguy cơ tỷ lệ Cox được cập nhật theo thời gian trong phân tích gộp của các thử nghiệm DAPA-HF (Nghiên cứu đánh giá hiệu quả của Dapagliflozin đối với tỷ lệ ST nặng hơn hoặc tử vong do tim mạch ở bệnh nhân ST mạn tính) và DELIVER (Đánh giá việc sử dụng Dapagliflozin trong việc cải thiện sống còn của bệnh nhân ST PSTM bảo tồn). Đồng thời xem xét bàn luận việc tiếp tục sử dụng SGLT2i dựa trên việc áp dụng khuyến cáo từ KDIGO CKD 2024 và Hướng dẫn chẩn đoán và điều trị bệnh thận mạn và một số bệnh lý thận do Bộ Y tế Việt Nam ban hành ngày 12/08/2024.
Từ khóa: suy tim (ST), bệnh thận mạn (BTM), suy giảm chức năng thận, eGFR, SGLT2i, dapagliflozin.
1. Mở đầu
BTM là một bệnh đi kèm phổ biến và có liên quan ở những bệnh nhân ST.1 Dữ liệu thực tế đã cho thấy tình trạng BTM gia tăng dần dần trong những thập kỷ qua. Theo một phân tích có hệ thống về Nghiên cứu gánh nặng bệnh tật toàn cầu năm 2017 ước tính tỷ lệ mắc BTM ở mọi lứa tuổi trên toàn cầu tăng 29% từ năm 1990 đến năm 2017.2 Hơn nữa, BTM dự kiến sẽ trở thành nguyên nhân gây tử vong thứ năm trên toàn cầu vào năm 2040.3 Ở bệnh nhân ST, tỷ lệ mắc BTM từ 26% đến 57%.1 Thực tế lâm sàng cho thấy mức độ suy giảm chức năng thận càng nghiêm trọng thì tỷ lệ mắc và tỷ lệ tử vong do ST càng cao4. Chức năng thận là yếu tố tiên lượng độc lập đối với: 1. tỷ lệ tử vong trong bệnh viện của bệnh nhân ST cấp ; 2. thời gian nằm viện và 3. tỷ lệ tái nhập viện4.
Điều trị nội khoa theo hướng dẫn của khuyến cáo (Guideline- Directed Medical Therapy- GDMT) đã được chứng minh giúp giảm tỷ lệ nhập viện và tử vong ở bệnh nhân ST. Do đó, GDMT được khuyến cáo là chỉ định nhóm I trong hướng dẫn thực hành lâm sàng cho những bệnh nhân mắc ST.5-6 Tuy nhiên, một thách thức trong thực hành lâm sàng thực tế là GDMT có thể gây ra sự suy giảm eGFR trong giai đoạn đầu điều trị, nên các bác sĩ lâm sàng thường gặp khó khăn khi khởi trị hoặc tăng liều các thuốc điều trị này. Trên thực tế, sự hiện diện của bệnh thận là một trong những lý do chính khiến việc tối ưu hóa điều trị ST trở nên khó khăn. Điều này đúng không chỉ ở bệnh nhân BTM mức độ nặng mà ngay cả ở những bệnh nhân mắc BTM từ nhẹ đến trung bình, làm giảm hiệu quả các liệu pháp điều trị theo khuyến cáo.7-9
2. Vai trò của nhóm thuốc ức chế kênh đồng vận chuyển natri-glucose 2 (SGLT2i) trong điều trị bệnh nhân suy tim có suy giảm chức năng thận
2.1 Ảnh hưởng của SGLT2i đến chức năng thận ở bệnh nhân suy tim
Thuốc ức chế đồng vận chuyển natri-glucose-2 (SGLT2i) hiện được coi là thuốc nền tảng trong điều trị ST trên mọi phổ phân suất tống máu thất trái (LVEF).5-6 Các nghiên cứu trước đây đã chỉ ra rằng sự suy giảm eGFR khi bắt đầu dùng thuốc SGLT2i không nhất thiết là một dấu hiệu xác định tiên lượng xấu.13
Một phân tích hậu kiểm từ thử nghiệm DAPA-CKD so sánh tác dụng của dapagliflozin ở những bệnh nhân có eGFR giảm >10% hoặc 0% ≤10% hoặc eGFR tăng từ mức nền trong vòng 2 tuần sau khi bắt đầu điều trị và đánh giá hiệu quả và độ an toàn lâu dài sau đó.21 Tổng cộng 4157 (96,6%) bệnh nhân có dữ liệu eGFR có sẵn khi bắt đầu và sau 2 tuần. Kết quả cho thấy giảm cấp tính eGFR (từ mức eGFR nền đến tuần thứ 2) không liên quan đến tỷ lệ tiến triển BTM nặng hơn. Ở nhóm bệnh nhân giảm eGFR từ 0% đến ≤10%, việc giảm eGFR khi sử dụng Dapagliflozin thậm chí còn liên quan đến giảm có ý nghĩa thống kê (HR: 0.50; 95% Cl: 0.26-0.95, p=0.04) nguy cơ tử vong do mọi nguyên nhân hơn so với việc không giảm hoặc tăng eGFR. Tỷ lệ các biến cố bất lợi nghiêm trọng và các biến cố bất lợi đặc biệt quan trọng ở bệnh nhân được phân ngẫu nhiên dùng dapagliflozin không liên quan đến sự thay đổi eGFR cấp tính.
2.2 Dữ liệu từ các thử nghiệm lâm sàng quan trọng
Phân tích hậu kiểm các thử nghiệm điều trị SGLT2i ở những bệnh nhân đái tháo đường, ST và BTM cho thấy nhóm bệnh nhân có eGFR giảm so với ban đầu >10% vẫn thu được lợi ích bảo vệ trên thận tương tự so với nhóm bệnh nhân không bị giảm eGFR, ngoại trừ những trường hợp có eGFR “giảm” cấp tính >30% so với ban đầu.14,15 Những trường hợp có eGFR giảm đáng kể (>30%) khi bắt đầu dùng thuốc nên xem xét các nguyên nhân lâm sàng (thể trạng bệnh nhân, tình trạng huyết động, thuốc dùng kèm,…) và bảo đảm theo dõi chặt chẽ. Các chuyên gia cho rằng, không nên ngừng hẳn SGLT2i vì những lần “giảm” trước đó thường có thể hồi phục và không phải là dấu hiệu của độc tính thuốc.19
Các phân tích thứ cấp của các thử nghiệm nền tảng đã chứng minh hiệu quả và độ an toàn nhất quán của Dapagliflozin trên khoảng chức năng thận khá rộng, như đến 30 mL/phút/1,73m2 trong NC DAPA-HF (Nghiên cứu đánh giá tác động của Dapagliflozin đối với tỷ lệ ST nặng hơn hoặc tử vong do tim mạch ở bệnh nhân ST mạn) và đến 25 mL/phút/1,73m2 trong NC DELIVER (Đánh giá hiệu quả của Dapagliflozin về cải thiện sống còn của bệnh nhân ST phân suất tống máu bảo tồn).16-17
Tính an toàn và hiệu quả của việc tiếp tục dùng thuốc SGLT2i ở bệnh nhân ST khi eGFR giảm xuống dưới ngưỡng cho phép bắt đầu dùng thuốc còn cần thêm nhiều bằng chứng. Phân tích gộp của các thử nghiệm DAPA-HF và DELIVER đã đánh giá tần suất và ý nghĩa tiên lượng của tình trạng suy giảm chức năng thận eGFR < 25 mL/phút/1,73m2 cũng như mối liên quan giữa tình trạng suy giảm chức năng thận như vậy khi điều trị bằng dapagliflozin và kết quả lâm sàng. Ngoài ra, những lợi ích lâm sàng của thuốc SGLT2i cũng được báo cáo trước đây ở nhóm bệnh nhân mắc BTM giai đoạn 4 (eGFR <30 mL/phút/1,73m2) khi bắt đầu, nhưng những nghiên cứu đó không được tiến hành ở nhóm bệnh nhân ST.
3. Liên quan giữa sự suy giảm eGFR < 25mL/phút/1.73m2 và điều trị bằng dapagliflozin trên bệnh nhân suy tim có suy giảm chức năng thận
3.1 Dữ liệu từ phân tích gộp của nghiên cứu DAPA-HF và DELIVER trên bệnh nhân suy tim có suy giảm chức năng thận18
Phân tích này được thực hiện bằng cách sử dụng tập dữ liệu bệnh nhân gộp của các thử nghiệm DAPA-HF và DELIVER đã được chỉ định trước trong một kế hoạch phân tích thống kê chuyên dụng. Cả DAPA-HF và DELIVER đều là các thử nghiệm ngẫu nhiên, mù đôi, đối chứng với giả dược. DAPA-HF: Ghi nhận những bệnh nhân từ 18 tuổi trở lên bị ST có triệu chứng (NYHA II-IV), LVEF < 40% và peptide natriuretic (NT-ProBNP) tăng cao. NC DELIVER: Ghi nhận bệnh nhân 40 tuổi trở lên bị ST có triệu chứng, LVEF > 40%, nồng độ peptide natriuretic (NT-ProBNP) tăng cao, có bằng chứng về bệnh tim cấu trúc.
Trong cả hai thử nghiệm, tiêu chí chính của nghiên cứu là biến cố gộp ST nặng lên (bao gồm nhập viện vì ST hoặc cần khám cấp cứu do ST) hoặc tử vong do tim mạch. Ngoài ra còn xem xét tử vong do tim mạch, nhập viện do ST, tử vong do mọi nguyên nhân. Các tiêu chí chính của nghiên cứu và các trường hợp tử vong đều được xem xét bởi ủy ban đánh giá lâm sàng độc lập. Kết quả an toàn bao gồm bất kỳ biến cố bất lợi nghiêm trọng nào (AE), AE dẫn đến ngừng thuốc hoặc gián đoạn thuốc nghiên cứu, AE thận và AE gợi ý về tình trạng suy giảm thể tích.
Trong tổng số 11.007 bệnh nhân được phân ngẫu nhiên trong hai thử nghiệm nói trên. Trong số đó có 347 bệnh nhân (3,2%) (78 bệnh nhân từ nghiên cứu DAPA-HF và 269 bệnh nhân từ nghiên cứu DELIVER) ghi nhận ít nhất một lần suy giảm chức năng thận eGFR < 25 mL/phút/1,73m2 trong suốt thời gian theo dõi. Trong số 347 bệnh nhân suy giảm chức năng thận xuống dưới eGFR <25 mL/phút/1,73m2, 20% số biến cố này xảy ra trong vòng 1 tháng sau khi phân ngẫu nhiên và 80% xảy ra sau 1 tháng theo dõi thử nghiệm.
3.2 Mối liên quan giữa sự suy giảm eGFR < 25mL/phút/1.73m2, điều trị bằng dapagliflozin và KẾT CỤC TIM MẠCH
Tỷ lệ xảy ra tổ hợp biến cố chính thấp hơn ở bệnh nhân điều trị bằng dapagliflozin so với placebo, bất kể bệnh nhân có (HR: 0,53; 95% CI: 0,33-0,83) hay không có (HR: 0,78; 95% CI: 0,72-0,86) sự suy giảm eGFR xuống <25 mL/phút/1,73m2 (P tương tác = 0,17) (Hình 1)
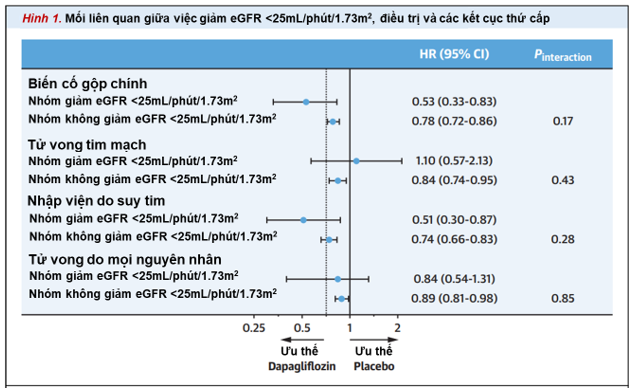
Về kết quả gộp chính, có vẻ có sự khác biệt điều trị có lợi nghiêng về dapagliflozin ở những bệnh nhân bị suy giảm eGFR (P tương tác = 0,043). Phân tích độ nhạy bổ sung khi kiểm tra những bệnh nhân vẫn tiếp tục điều trị đã đưa ra những phát hiện về mặt định tính tương tự.
3.3 Mối liên quan giữa sự suy giảm eGFR < 25mL/phút/1.73m2, điều trị bằng dapagliflozin và KẾT QUẢ AN TOÀN
Tỷ lệ tất cả các kết quả an toàn, bao gồm cả việc ngừng thuốc nghiên cứu, vẫn tương tự giữa các nhóm điều trị bất kể sự suy giảm eGFR xuống < 25 mL/phút/1,73m2 (Bảng 1). Phân tích độ nhạy kiểm tra những bệnh nhân có eGFR suy giảm xuống < 25 mL/phút/1,73m2 và tiếp tục dùng thuốc nghiên cứu đã đưa ra kết quả tương tự về mặt định tính.
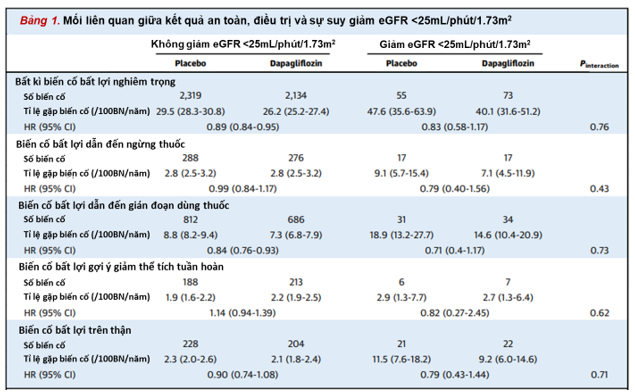
Kết luận: Phân tích gộp các thử nghiệm DAPA-HF và DELIVER cho thấy tình trạng suy giảm chức năng thận eGFR < 25 mL/phút/1,73m2 ít nhất một lần trong quá trình theo dõi thử nghiệm xảy ra ở khoảng 3% bệnh nhân. So với giả dược, điều trị bằng dapagliflozin có tỷ lệ thấp hơn về kết cục gộp chính bất kể eGFR suy giảm xuống <25 mL/phút/1,73m2, với mức giảm nguy cơ tuyệt đối cao hơn. Tỷ lệ kết quả an toàn vẫn tương tự giữa các nhóm điều trị, bất kể bệnh nhân có bị suy giảm eGFR xuống <25 mL/phút/1,73m2 hay không, bao gồm cả những người vẫn dùng thuốc nghiên cứu. Nhìn chung, những dữ liệu này cho thấy tỷ lệ lợi ích/ rủi ro có thể ủng hộ việc tiếp tục điều trị bằng dapagliflozin ở những bệnh nhân bị ST và suy giảm chức năng thận xuống eGFR <25 mL/phút/1,73m2.
4. Các khuyến cáo hiện nay về mức eGFR khi sử dụng SGLT2i
Lợi ích bảo vệ thận của SGLT2i đã được chứng minh qua các thử nghiệm bệnh nhân suy tim có hoặc không có bệnh thận mạn (DAPA-HF, DELIVER, EMPEOR-REDUCED, EMPEROR-PRESERVED) và trên bệnh nhân bệnh thận mạn có hoặc không có suy tim (DAPA-CKD, EMPA-KIDNEY). Dựa trên những kết quả này,
- Khuyến cáo cập nhật của ESC 2023 về suy tim – ESC HF 20236: khuyến cáo thuốc SGLT2i mức IA cho những bệnh nhân suy tim mắc kèm bệnh thận mạn, và với các đặc điểm bổ sung của những người tham gia trong các thử nghiệm này, bao gồm eGFR ≥ 20–25 mL/phút/1,73m2, để giảm nguy cơ nhập viện do ST hoặc tử vong do tim mạch.
- Khuyến cáo cập nhật của KDIGO CKD 202419 và Hướng dẫn chẩn đoán và điều trị bệnh thận mạn và một số bệnh lý thận do Bộ Y tế ban hành ngày 12/08/202420:
– Sử dụng thuốc SGLT2i có mức khuyến cáo 1A cho: BN suy tim có MLCT ≥ 20ml/phút/1,73m2 với mọi mức albumin niệu.
– Khởi trị SGLT2i (Empagliflozin 10mg/ngày, Dapagliflozin 10mg/ngày) cho BN BTM kèm hoặc không kèm ĐTĐ với MLCT ≥ 20ml/phút/1,73m2 và uACR ≥ 200mg/g (≥20mg/mmol) và tiếp tục dùng cho đến khi BN lọc máu hoặc ghép thận (1A).
– Nên dùng thuốc SGLT2i cho các BN có MLCT từ 20-45ml/phút/1,73 m2 và có UACR < 200mg/g (< 20mg/mmol) (2B).
– Tạm ngừng thuốc khi BN phải nhịn ăn kéo dài, phẫu thuật, hoặc trong tình trạng nguy kịch.
5. Dữ liệu của Dapagliflozin trên bệnh nhân bệnh thận mạn giai đoạn tiến triển
Một số nghiên cứu khác của Dapagliflozin như DAPA-advKD, RENAL LIFECYCLE, DAPA-HD đã và đang tiếp tục được tiến hành thử nghiệm trên đối tượng bệnh nhân BTM giai đoạn chạy thận nhân tạo/ thay thế thận và sẽ được công bố kết quả trong thời gian tới. Kết quả từ các nghiên cứu này có thể sẽ cung cấp thêm bằng chứng cho việc sử dụng SGLT2i trong các giai đoạn bệnh tiến triển hơn.
6. Kết luận
Sự phát triển của các liệu pháp điều trị mới, đặc biệt là SGLT2i, mở ra cơ hội điều trị cho bệnh nhân suy tim kèm theo suy giảm chức năng thận:
- Suy giảm chức năng thận với ngưỡng eGFR dưới mức cho phép đưa vào thử nghiệm (eGFR <25 mL/phút/1,73 m2) xảy ra không thường xuyên có thể liên quan đến nguy cơ tiến triển bệnh tim mạch cao hơn, nhưng không làm mất đi lợi ích của dapagliflozin.
- Dapagliflozin cải thiện kết cục tim mạch, ngay cả ở nhóm có suy giảm eGFR < 25mL/phút/1.73m2, với hồ sơ an toàn chấp nhận được.
- Khuyến cáo từ KDIGO CKD 2024 và Hướng dẫn chẩn đoán và điều trị bệnh thận mạn và một số bệnh lý thận do Bộ Y tế Việt Nam ban hành năm 2024 khuyến cáo khởi trị SGLT2i (Empagliflozin 10mg/ngày, Dapagliflozin 10mg/ngày) cho BN BTM kèm hoặc không kèm ĐTĐ với MLCT ≥ 20 ml/phút/1,73 m2 và tiếp tục dùng cho đến khi BN cần lọc máu hoặc ghép thận.
- Tổng hợp các dữ liệu hiện có, Dapagliflozin có thể tiếp tục được sử dụng ở bệnh nhân suy tim có suy giảm chức năng thận với eGFR <25 ml/phút/1,73m2 với lợi ích vượt trội so với nguy cơ, tuy nhiên nhấn mạnh đến việc cần thêm các nghiên cứu để củng cố bằng chứng trên nhóm đối tượng bệnh nhân này.
“Cảm ơn AstraZeneca hỗ trợ vì mục đích cập nhật và giáo dục y khoa”
Tài liệu tham khảo
- Prevalence and clinical profile of kidney disease in patients with chronic heart failure. Insights from the Spanish cardiorenal registry. Cobo Marcos et al. / Rev Esp Cardiol. 2024;77(1):50–59
- Bikbov B, Purcell CA, Levey AS, et al. Global, regional, and national burden of chronic kidney disease, 1990-2017: a systematic analysis for the Global Burden of Disease Study 2017. 2020;29:709–733.
- Foreman KJ, Marquez N, Dolgert A, et al. Forecasting life expectancy, years of life lost, and all-cause and cause-specific mortality for 250 causes of death: reference and alternative scenarios for 2016-40 for 195 countries and territories. 2018;392:2052–2090.
- House AA, Wanner C, Sarnak MJ, et al. Heart failure in chronic kidney disease: conclusions from a Kidney Disease: Improving Global Outcomes (KDIGO) controversies conference. Kidney Int. 2019;95:1304–1317.Crossref. PubMed.
- McDonagh TA, Metra M, Adamo M, et al. 2021 ESC. Guidelines for the diagnosis treatment of acute chronic heart failure. Eur Heart J. 2021;42:3599–3726.
- European Heart Journal, Volume 44, Issue 37, 1 October 2023, Pages 3627–3639, https://doi.org/10.1093/eurheartj/ehad195
- Janse RJ, Fu EL, Dahlstro¨m U, et al. Use of guideline-recommended medical therapy in patients with heart failure and chronic kidney disease: from physician’s prescriptions to patient’s dispensations, medication adherence and persistence. Eur J Heart Fail. 2022;24:2185–2195.
- Ortiz A, Navarro-Gonza´lez JF, Nu´ n˜ ez J, et al.The unmet need of evidence-based therapy for patients with advanced chronic kidney disease and heart failure: Position paper from the Cardiorenal Working Groups of the Spanish Society of Nephrology and the Spanish Society of Cardiology. Clin Kidney J. 2021;15:865– 872.
- Patel RB, Fonarow GC, Greene SJ, et al. Kidney Function and Outcomes in Patients Hospitalized With Heart Failure. J Am Coll Cardiol. 2021;78:330–343.
- Rieg T, Vallon V. Development of SGLT1 and SGLT2 inhibitors.
Diabetologia 2018;61(10):2079–86.
- H. J. L, et al, Dapagliflozin in Patients with Chronic Kidney Disease, N Engl J Med 2020;383:1436-46. (DAPA-CKD)
- W. G, et al, Empagliflozin in Patients with Chronic Kidney Disease, N Engl J Med 2023;388:117-27 (EMPA-KIDNEY)
- Adamson C, Docherty KF, Heerspink HJL, et al. Initial decline (dip) in estimated glomerular filtration rate after initiation of dapagliflozin in patients with heart failure and reduced ejection fraction: insights from DAPA-HF. Circulation. 2022;146: 438–449.
- Oshima M, Jardine MJ, Agarwal R, et al. Insights from CREDENCE trial indicate an acute drop in estimated glomerular filtration rate during treatment with canagliflozin with implications for clinical practice. Kidney Int. 2021;99:999–1009. 390. Kraus BJ, Weir MR, Bakris GL, et al.
- Characterization and implications of the initial estimated glomerular filtration rate ’dip’ upon sodium-glucose cotransporter-2 inhibition with empagliflozin in the EMPA-REG OUTCOME trial. Kidney Int. 2021;99:750–762.
- Jhund PS, Solomon SD, Docherty KF, et al. Efficacy of dapagliflozin on renal function and outcomes in patients with heart failure with reduced ejection fraction: results of DAPA-HF. Circulation. 2021;143:298–309.
- Mc Causland FR, Claggett BL, Vaduganathan M, et al. Dapagliflozin and kidney outcomes in patients with heart failure with mildly reduced or preserved ejection fraction: a prespecified analysis of the DELIVER randomized clinical trial. JAMA Cardiol. 2023;8:56–65.
- Chatur S et al., Dapagliflozin in Patients With Heart Failure and Deterioration in Renal Function. J Am Coll Cardiol. 2023 Nov 7;82(19):1854-1863. doi: 10.1016/j.jacc.2023.08.026. Epub 2023 Aug 25. PMID: 37634707.
- KDIGO 2024 Clinical Practice Guideline for the Evaluation and Management of Chronic Kidney Disease. Kidney International (2024) 105 (Suppl 4S), S117–S314.
- Hướng dẫn chẩn đoán và điều trị bệnh thận mạn và các bệnh lý thận, Bộ Y tế, 8/2024 https://kcb.vn/phac-do/quyet-dinh-so-2388-qd-byt-ngay-12-8-2024-ve-viec-ban-hanh-tai-lieu-chuyen-mon-huong-dan-chan-doan-va-dieu-tri-benh-than-.html
- Correlates and Consequences of an Acute Change in eGFR in Response to the SGLT2 Inhibitor Dapagliflozin in Patients with CKD. J Am Soc Nephrol. 2022 Nov;33(11):2094–2107. doi: 10.1681/ASN.2022030306







